Как выглядят метастазы рака поджелудочной железы
Метастазы — это вторичные очаги в различных органах, результат распространения злокачественной опухоли в организме. По статистике, около 53% пациентов с раком поджелудочной железы на момент постановки диагноза уже имеют отдаленные метастазы.
Бороться с таким запущенным заболевание сложно. Ремиссия (полное «очищение» организма от опухолевых очагов — в каком-то смысле этот термин можно считать синонимом выздоровления) невозможна. Но существуют методы лечения, которые помогают в некоторой степени замедлить прогрессирование заболевания, справиться с мучительными симптомами и улучшить состояние пациента.
Цель лечения рака поджелудочной железы с метастазами — продлить жизнь больного, держать под контролем боль и другие симптомы.
Особенности метастазирования при раке поджелудочной железы
В лечении рака поджелудочной железы в последние годы был достигнут немалый прогресс. Тем не менее, он по-прежнему находится в списке онкологических заболеваний с наиболее неблагоприятным прогнозом. Шансы такого больного остаться в живых в течение пяти лет составляют лишь 9%. На IV стадии, когда есть отдаленные метастазы, пятилетняя выживаемость составляет 3%.
В общих чертах метастазирование любой злокачественной опухоли происходит следующим образом. Некоторые раковые клетки отделяются от основного очага и проникают в кровеносные или лимфатические сосуды. Они мигрируют с током крови или лимфы, оседают в различных органах и при определенном стечении обстоятельств дают начало вторичным очагам — метастазам.
Механизмы метастазирования злокачественных опухолей поджелудочной железы пока еще до конца не изучены. Но достижения молекулярной биологии смогли пролить свет на некоторые нюансы. В распространении раковых клеток по организму играют роль нарушения функций некоторых белков и генов:
- Молекул клеточной адгезии: E-кадгерина, иммуноглобулинов, интегрина. Эти белки находятся на поверхности клетки и в норме обеспечивают ее связь с внеклеточным матриксом, другими молекулами.
- Матриксных металлопротеиназ: эти ферменты находятся вне клеток, их функция — разрушать белки внеклеточного вещества. Они играют важную роль в росте и развитии клеток, их миграции, образовании новых кровеносных сосудов, сдерживании роста опухолей.
- Системы плазминоген/плазмин. Плазмин — это активный фермент, который образуется из профермента плазминогена, его основная функция — разрушение фибриновых сгустков, из которых состоят кровяные тромбы.
- Гена KAI1. Он предотвращает метастазирование, а при раке поджелудочной железы его активность может снижаться.
Опухолевые клетки в поджелудочной железе вырабатывают вещества, которые стимулируют ангиогенез — рост новых кровеносных сосудов. Это также может способствовать распространению метастазов.
Куда чаще всего метастазируют злокачественные опухоли поджелудочной железы?
Рак поджелудочной железы отличается высокой склонностью к метастазированию. Даже при небольших, размерами менее 2 см, злокачественных опухолях зачастую можно обнаружить вторичные очаги. Этим отчасти объясняется, почему у многих пациентов на момент диагностики уже присутствуют метастазы.
Чаще всего вторичные очаги обнаруживаются в следующих органах:
- Печень — почти в 80% случаев.
- В 40–50% случаев развивается канцероматоз (поражение раковыми клетками) брюшины.
- Легкие — примерно в 40% случаев.
- Лимфатические узлы в брюшной полости — 20%.
- Кости — 10%.
- Надпочечники — 5–7%.
- Лимфоузлы в грудной клетке — 3%.
Менее чем в 10% случаев метастазы при раке поджелудочной железы обнаруживаются в других местах. Они могут находиться практически в любых органах, включая диафрагму, головной мозг, сердце, желчный пузырь, почки, тонкую и толстую кишку, перикард, яичники, яички, желудок, кожу, щитовидную железу, селезенку, матку, мочевой пузырь.
Даже в случаях, когда рак поджелудочной железы операбелен и, казалось бы, находится на ранней стадии, зачастую уже есть микрометастазы в органах брюшной полости, костном мозге. Наиболее склонен к гематогенному (с током крови) распространению рак тела и хвоста поджелудочной железы, в меньшей степени — злокачественные опухоли головки.
Рак поджелудочной железы может рецидивировать в виде отдаленных метастазов уже после лечения. Например, согласно статистике, у 2/3 прооперированных пациентов с I и II стадиями злокачественной опухоли впоследствии обнаруживают вторичные очаги.
Чем опасны метастазы при раке поджелудочной железы? Возможные осложнения
Метастазы — сами по себе тяжелое осложнение любой злокачественной опухоли. Именно они приводят к гибели онкологических пациентов в большинстве случаев.
Вторичные очаги в печени могут привести к нарушению оттока желчи и развитию желтухи. В крови больного повышается уровень токсичного продукта распада гемоглобина эритроцитов — билирубина. Кожа, слизистые оболочки и белки глаз окрашиваются в желтый цвет, беспокоит кожный зуд. Ухудшается состояние пациента, прогноз, снижаются возможности для проведения активного противоопухолевого лечения.
При канцероматозе брюшины продолжительность жизни больных сокращается до 4–6 месяцев, и с этим состоянием очень сложно бороться.
Следствием поражения печени и канцероматоза брюшины может стать асцит — скопление жидкости в брюшной полости. Живот увеличивается в размерах, беспокоит чувство тяжести, тупые ноющие боли. Когда жидкости становится много, она ограничивает движения диафрагмы, возникает одышка. Из-за сдавления желудка и кишечника беспокоят тошнота, отрыжка, расстройство стула. Нарушаются мочеиспускания.
Рак поджелудочной железы с метастазами в легких может осложниться экссудативным плевритом. При этом состоянии скапливается жидкость между листками плевры — тонкой пленки из соединительной ткани, которая выстилает изнутри стенки грудной полости и покрывает легкие. Это состояние проявляется в виде слабости, одышки, кашля, болей в груди. В тяжелых случаях жидкость вызывает сдавление легкого, значительно ухудшается его вентиляция, нарушается приток крови к сердцу. Развивается легочно-сердечная недостаточность, которая может привести к гибели.
Метастазы в костях приводят к ослаблению костной ткани и патологическим переломам от небольших нагрузок. Более чем в половине случаев страдает бедренная кость. Особенно опасны патологические переломы позвонков, так как из-за них возникает сдавление спинного мозга, и если не провести вовремя лечение, неврологические нарушения становятся необратимыми.
До 85% пациентов с костными метастазами при раке поджелудочной железы беспокоят мучительные боли в костях, которые усиливаются во время нагрузок, по ночам.
Из-за интенсивного разрушения костной ткани в крови повышается уровень кальция — развивается гиперкальциемия. Ее наиболее распространенные симптомы: тошнота, рвота, боли в животе, отсутствие аппетита, слабость, вялость, угнетение сознания, нарушение сердечного ритма. При прогрессировании данного осложнения нарушаются функции различных органов, больной погибает из-за сердечной аритмии или тяжелого нарушения функции почек. В течение месяца умирает половина пациентов с гиперкальциемией. Средняя выживаемость составляет от 10 до 12 недель.
Современные методы диагностики
При подозрении на рак поджелудочной железы врач в первую очередь, скорее всего, назначит компьютерную томографию. На снимках хорошо видна поджелудочная железа, можно обнаружить не только первичную опухоль, но и ее распространение в соседние органы, отдаленные метастазы. Кроме того, КТ позволяет оценить возможность хирургического лечения.
Наиболее информативна многосрезовая компьютерная томография (МСКТ) с многофазным внутривенным болюсным контрастированием. Во время этого исследования снимки выполняют спустя определенные промежутки времени после внутривенного введения контрастных растворов.
Обычно диагноз подтверждают с помощью биопсии. Врач получает некоторое количество патологически измененной ткани из поджелудочной железы и отправляет в лабораторию для цитологического, гистологического исследования. Это можно сделать с помощью иглы, введенной через кожу под контролем компьютерной томографии.
Магнитно-резонансная томография
Иногда для диагностики рака поджелудочной железы и его метастазов прибегают к МРТ. В некоторых случаях применяются особые методики:
- МР-холангиопанкреатография — изучение состояния желчных протоков и протока поджелудочной железы.
- МР-ангиография — изучение кровеносных сосудов.
Ультразвуковое исследование
Когда пациента беспокоят непонятные симптомы со стороны живота, чаще всего обследование назначают с УЗИ. Но в диагностике рака поджелудочной железы и его метастазов намного более информативна компьютерная томография.
Ценные данные можно получить с помощью эндоскопического ультразвукового исследования — эндоУЗИ, или эндосонографии. Используют миниатюрный ультразвуковой датчик на конце эндоскопа, который врач вводит в желудок, двенадцатиперстную кишку. Через эндоскоп также можно ввести иглу и провести биопсию. Такое исследование доступно в Европейской клинике.
Холангиопанкреатография
К этому исследованию прибегают для того, чтобы проверить, не заблокировала ли опухоль поджелудочной железы или ее метастазы желчные протоки. Процедура может быть выполнена двумя способами:
- Ретроградная холангиопанкреатография (РХПГ). Это эндоскопическая процедура. Врач заводит эндоскоп в двенадцатиперстную кишку, вводит в желчные протоки тонкий катетер и заполняет их рентгеноконтрастным раствором. После этого на рентгенограммах хорошо видны места сужений. Во время РХПГ можно установить дренажную трубку, провести биопсию, установить стент — трубку с сетчатой стенкой из металла, которая будет расширять просвет заблокированного участка протока и обеспечивать нормальный отток желчи.
- Чрескожная чреспеченочная холангиография проводится иглой через кожу. Обычно этот метод используют, когда по различным причинам не получается выполнить РХПГ.
ПЭТ-сканирование
Позитронно-эмиссионная томография — золотой стандарт обнаружения отдаленных метастазов в современной онкологии. Суть процедуры в том, что в организм пациента вводят слабый радиоактивный препарат, который активно накапливается в опухолевых клетках. Затем выполняют снимки с помощью специального аппарата. На них хорошо видны все вторичные опухолевые очаги.
ПЭТ еще более информативна, если сочетать ее с компьютерной томографией. С помощью КТ создают качественное изображение разных областей тела, а с помощью ПЭТ на него накладывают участки, в которых скапливается радиоактивный препарат.
Лабораторные исследования
При желтухе назначают биохимический анализ крови: определяют уровни разных фракций билирубина и другие вещества, являющиеся маркерами функции печени. Исследование крови помогает оценить степень ухудшения работы органа и отличить механическую желтуху, связанную с нарушением оттока желчи, от паренхиматозной желтухи, вызванной разрушением печеночных клеток — гепатоцитов.
Лечение рака поджелудочной железы с метастазами
При раке поджелудочной железы с метастазами хирургическое лечение не применяется. Основной способ борьбы со злокачественной опухолью — химиотерапия. Выбор лечебной тактики во многом зависит от общего состояния больного и морфологической принадлежности опухоли. Если оно плохое, назначают только один химиопрепарат, как правило, гемцитабин или капецитабин.
При хорошем состоянии пациента предпочтительно использовать комбинацию химиопрепаратов FOLFIRINOX. В эту схему входят четыре препарата: 5-фторурацил, иринотекан (Камптозар), лейковорин, оксалиплатин (Элоксатин).
Если в опухолевых клетках обнаружены мутации BRCA1, BRCA2 или PALB2, в качестве вариантов лечения можно рассмотреть комбинацию гемцитабина и цисплатина или олапариб (Линпарза). Последний является таргетным препаратом, он блокирует ферменты поли(АДФ-рибоза)полимеразы (PARP).
Выбор химиотерапевтических средств при IV стадии рака поджелудочной железы не так велик, поэтому пациентам, состояние которых позволяет перенести активное лечение, стоит рассмотреть возможность участия в клинических испытаниях.
Если препараты первой линии перестали помогать, врач может назначить лечение второй линии. Некоторые возможные схемы:
- FOLFIRI: 5-фторурацил + лейковорин + иринотекан.
- OFF, FOLFOX: оксалиплатин + 5-фторурацил + лейковорин.
- Капецитабин + оксалиплатин.
В некоторых случаях для борьбы с симптомами применяют лучевую терапию.
Иногда пациентам с раком поджелудочной железы IV стадии помогает пембролизумаб (Китруда) — иммунопрепарат из группы ингибиторов контрольных точек. Он блокирует PD-1 — молекулу, которая находится на поверхности иммунных клеток и, связываясь с PD-L1 — белком, который может находиться на поверхности раковых или других клеток, подавляет противоопухолевый иммунный ответ.
Пембролизумаб активирует иммунную систему, заставляет ее распознавать и атаковать злокачественную опухоль. В 2018 году Управление по контролю качества пищевых продуктов и медикаментов США (FDA) в ускоренном порядке одобрило таргетный препарат ларотректиниб (Витракви). Он эффективен при разных типах злокачественных опухолей, в том числе поджелудочной железы, если в раковых клетках есть определенные мутации.
Возможно применение химиолучевой терапии — сочетания химиопрепаратов с облучением опухолевых очагов. Такое лечение может быть более эффективным, но оно несет более высокий риск серьезных побочных эффектов.
Лечение осложнений метастазов рака поджелудочной железы:
При механической желтухе отток желчи можно восстановить с помощью наружного, внутреннего или наружно-внутреннего дренирования. Во время ЭРХПГ или чрескожной чреспеченочной холангиографии в желчные протоки устанавливают дренажную трубку, которая отводит желчь наружу, в просвет двенадцатиперстной кишки или в обе стороны. Более современное решение — стентирование, когда во время ЭРХПГ в заблокированный участок устанавливают стент. Он представляет собой трубочку с сетчатой стенкой из металла или полимера.
При канцероматозе брюшины в ряде случаев можно применить современную методику гипертермической интраперитонеальной химиотерапии (HIPEC). Если рак ограничен только брюшной полостью, хирург может удалить все крупные опухолевые очаги, после чего промыть брюшную полость подогретым раствором химиопрепарата, чтобы уничтожить оставшиеся раковые клетки. К сожалению, HIPEC подходит не для всех пациентов. Для того чтобы такое лечение могло быть проведено, не должно быть метастазов за пределами брюшной полости, все крупные очаги должны быть резектабельными, и состояние здоровья пациента должно позволять перенести серьезное хирургическое вмешательство.
При хронических болях назначают препараты в соответствии с «лестницей обезболивания», рекомендованной Всемирной Ассоциацией Здравоохранения. Некоторым пациентам при раке поджелудочной железы с метастазами показаны нервные блокады.
При асците показан лапароцентез — процедура, во время которой в стенке живота делают прокол, чтобы вывести жидкость. Для постоянного оттока жидкости устанавливают перитонеальные катетеры. Некоторым больным показано хирургическое вмешательство, направленное на предотвращение скопления жидкости.
При экссудативном плеврите показан плевроцентез — процедура, когда жидкость из плевральной полости выводят через прокол. Предотвратить дальнейшее ее накопление помогает системная химиотерапия. Если она неэффективна, проводят плевродез — процедуру, во время которой между листками плевры вводят препарат, в результате чего они склеиваются, и между ними перестает накапливаться жидкость.
При костных метастазах для предотвращения потери костной массы применяют препараты из группы бисфосфонатов. Если есть высокий риск патологического перелома, кость можно укрепить с помощью металлических пластин или винтов. С помощью них же можно восстановить целостность кости, если перелом уже произошел. В некоторых случаях используют специальный костный цемент.
Прогноз
Для оценки прогноза в онкологии используют показатель пятилетней выживаемости — процент пациентов, которые остались живы в течение пяти лет с момента установления диагноза. При раке поджелудочной железы с метастазами этот показатель составляет около 3%. Это худший прогноз среди всех опухолей органов пищеварительной системы.
Но даже такой страшный диагноз — не повод опускать руки. Существуют эффективные методы лечения, которые помогают продлить жизнь больного. Буквально с каждым годом возможности онкологии растут. Даже если пациенту удалось подарить лишнюю неделю жизни без боли и других мучительных симптомов — ради этого стоило бороться. Для нас не бывает безнадежных больных. Свяжитесь с нами, чтобы узнать подробнее о возможностях лечения в Европейской клинике.
Источник
КАК ДИАГНОСТИРОВАТЬ РАК ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
Поджелудочная железа — очень важный орган, вырабатывающий нужный для пищеварения панкреатический сок, а также принимающий участие в выработке гормонов, в том числе инсулина. Опухолевые заболевания железы встречаются часто. К их особенностям следует отнести то, что ранние симптомы рака поджелудочной железы как таковые отсутствуют. На ранней стадии новообразования панкреато-дуоденальной зоны не проявляются какой-либо симптоматикой, из-за чего поздно диагностируются. Так, пациент длительное время может не подозревать об онкологическом заболевании. Симптомы появляются только при прорастании опухоли в соседние органы, при увеличении ее размеров (например, когда она сдавливает Фатеров сосочек, в который открываются желчные протоки). При таком варианте течения болезни появляется механическая желтуха. Это заставляет пациента идти на диагностическое исследование (КТ, МРТ, УЗИ), при котором и выявляется онкологический процесс. В остальных случаях новообразование может быть случайной находкой при исследованиях, выполненных по каким-то другим причинам. Чаще опухоль обнаруживается случайно при выполнении профилактического УЗИ.
КАК ПРОВЕРИТЬ ПОДЖЕЛУДОЧНУЮ ЖЕЛЕЗУ НА РАК
Сегодня существует несколько методов точной диагностики этой онкологии, как рентгеновских, так и не рентгеновских. В этой статье мы подробно рассмотрим, как выглядит рак поджелудочной на различных снимках, как его найти с помощью каждого из этих методов. Также мы приведем диагностические признаки рака поджелудочной железы, а также рассмотрим клинические примеры, иллюстрирующие это опасное заболевание.
Сегодня учеными доказано, что наиболее информативный способ проверить поджелудочную железу на рак, как можно раньше выявить онкопатологию – это магнитно-резонансная томография (МРТ). Это исследование позволяет хорошо визуализировать опухоль, определить ее структуру и строение, разграничить мягкотканый и кистозный компонент, выявить прорастание в парапанкреатическую клетчатку (то есть клетчатку, окружающую железу, от латинского слова «pancreas»), в соседние органы (в селезенку, в почечные фасции, в двенадцатиперстную кишку, в другие отделы кишечника, в сальник). При этом необходимо учитывать тот факт, что МРТ обязательно нужно выполнять на высокопольном аппарате (с напряженностью поля не <1,5 тесла), ведь только такой аппарат обеспечивает нужное качество диагностических изображений. При необходимости исследование дополняется введением контрастного вещества. Кроме того, следует иметь в виду, что анализ снимков должен проводиться опытным рентгенологом, имеющим хороший опыт в диагностике патологии панкреатодуоденальной зоны. Чтобы избежать диагностической ошибки, можно выполнить повторный анализ снимков МРТ и получить Второе мнение опытного специалиста (об этом внизу статьи).
Также образование в поджелудочной железе можно выявить посредством УЗИ. Это простой и доступный метод, при котором оценивается изменение структуры органа, изменение размеров (утолщение), наличие кистозного (жидкостного) компонента, степень расширения панкреатического протока, признаки прорастания (инвазии) рака в соседние ткани. Недотстатком УЗИ является низкое тканевое разрешение, и в сомнительных случаях назначаются томографические методы — компьютерная томография и МРТ.
Заподозрить объемное образование pancreas можно и при ФГДС (фиброгастродуоденоскопии) – исследовании органов системы пищеварения при помощи гибкого оптоволоконного зонда. При этом врач-эндоскопист может отметить деформацию (стойкую, непреходящую) двенадцатиперстной кишки и заподозрить какой-либо объемный процесс в панкреатодуоденальной зоне. При наличии такого подозрения обязательно назначается компьютерная или магнитно-резонансная томография.
КТ ДИАГНОСТИКА РАКА ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
Наибольшее распространение из рентгеновских методов визуализации панкреатических объемных процессов получила компьютерная томография. Исследование может быть как нативным (без контраста), так и с контрастом. Контрастирование при КТ помогает лучше дифференцировать нормальную и опухолевую ткань, а также четко выявить патологию сосудов, окружающих железу. Кроме того, делать контрастное усиление при КТ обязательно, если врач хочет исключить распространение процесса на печень (метастазы в печени) или окружающие лимфатические узлы.
ПРИЗНАКИ НОВООБРАЗОВАНИЯ (РАКА) ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ, ВЫЯВЛЯЕМЫЕ ПРИ КТ
1) Локальное утолщение (хвост, тело и головка утолщены равномерно). Утолщение также может быть диффузным (затрагивать все отделы) – в этом случае принято говорить о «псевдотуморозном панкреатите», а не о раке. Иногда различить эти два состояния по КТ или МРТ бывает сложно, и нужна консультация опытного лучевого диагноста. При локальном утолщении размер пораженного участка измеряется обычно на аксиальных срезах и оценивается по системе TNM (T – лат., «tumor» — опухоль, N – «nodus» — лимфатический узел, M – «мetastasis» — наличие метастазов в отдаленные органы, чаще всего печень).
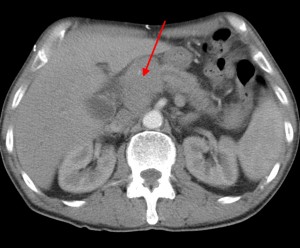
На изображениях: локальное утолщение головки pancreas за счет мягкотканого (солидного) новообразования, практически не накапливающего контраст (красная стрелка). Желтой стрелкой выделен расширенный Вирсунгов проток.
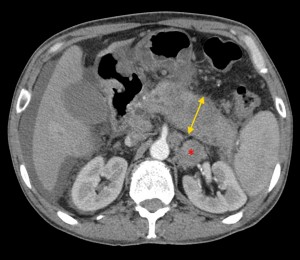
Хвост pancreas резко утолщен (желтая стрелка), структура его нарушена: видны множественные плохо контрастируемые участки (некроза и распада). Кроме того, имеет место асцит (жидкость в полости живота). Красной звездочкой выделен метастаз в паранефральную клетчатку (забрюшинно).
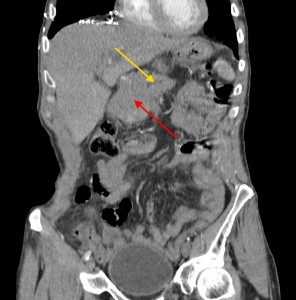
Тот же пациент. При анализе остальных сканов становится ясно, что объемный процесс не ограничивается только хвостом, а распространяется также на тело и головку. Прогноз здесь неблагоприятный, продолжительность жизни при такой распространенности онкопроцесса обычно невелика. На фото в верхнем ряду видно мягкотканое образование с очагом распада в центре, на изображениях в нижнем ряду (слева) – патологически измененные регионарные лимфатические узлы – в воротах печени, а также в клетчатке вблизи аорты и забрюшинно, в клетчатке вблизи ворот левой почки. Красной стрелкой выделен также большой солидно-кистозный участок в печени (метастатической природы). Зелеными стрелками – жидкость в брюшной полости.
2) Наличие образования, имеющего неоднородную структуру, с неровными краями (бугристыми). При компьютерной томографии можно оценить его структуру, определить преобладающий компонент (солидный, мягкотканый; либо жидкостной, кистозный), наличие участков некроза, гнойного расплавления, кальцинатов, кровоизлияний и т. д.
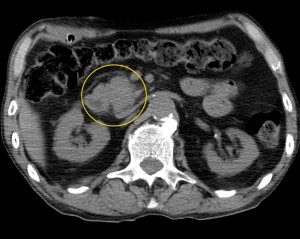
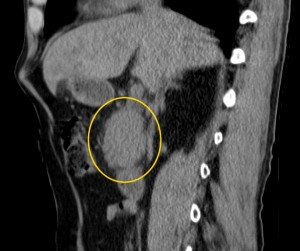
Как выглядит рак поджелудочной железы. Фото (КТ). В желтом круге выявлена патологическая ткань в области головки (с неровными краями, расположенного вблизи стенки двенадцатиперстной кишки).
3) Повышение плотности парапанкреатической клетчатки. «Мутность» клетчатки может свидетельствовать о ее опухолевой инфильтрации или (и) о присоединившейся инфекции, или об аутолизисе (самопереваривании) высвобожденными ферментами (в результате разрушения панкреатической ткани) и развитии панкреатита.
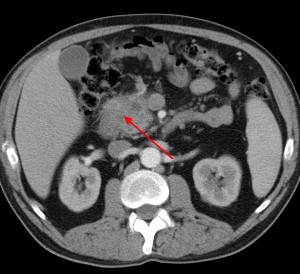
Обратите внимание: вблизи панкреатической головки клетчатка теряет свою обычную структуру, плотность ее выше, края головки смазанные, нечеткие. Все это признаки инфильтрации клетчатки раковыми клетками (контактное метастазирование) либо признаки панкреатита (вторичного).
4) Расширение панкреатического (Вирсунгова) протока выше места поражения. Рак головки вызывает расширение панкреатического протока в области тела и хвоста (в норме он имеет ширину 1-2 мм, при опухолевых поражениях может расширяться до 0,5 см и более).
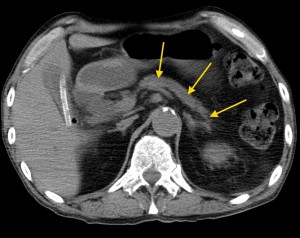
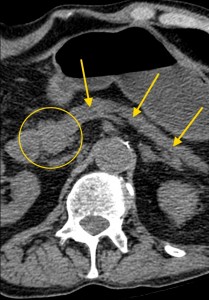
На изображениях: опухоль головки железы (в желтом круге), желтыми стрелками отмечен расширенный панкреатический (Вирсунгов) проток в результате нарушения оттока секрета. Нативная (без контраста) компьютерная томография.
5) Неравномерное накопление контрастированной крови опухолью (оно имеет меньшую плотность в сравнении с неизмененной тканью). Солидный (мягкотканный) компонент накапливает контраст, участки некроза и кистовидной перестройки его не накапливают, т. к. не имеют в своей структуре кровеносных сосудов, и остаются гиподенсными (низкой плотности).
6) Прорастание новообразования в ближайшие органы (в селезенку, в двенадцатиперстную кишку, в верхнюю полую вену, в воротную вену, в селезеночную вену, в hepar, в сальник, в фасцию Героты, отделяющую забрюшинное пространство от брюшной полости) являются крайне неблагоприятными признаками – маркерами неоперабельности новообразования (T4 по TNM).
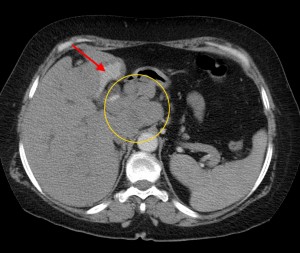
В данном случае при опухоли головки поджелудочной железы операция не показана, т. к. имеет место прорастание кровеносного сосуда и возникновение кровоизлияния в печеночную паренхиму (гематома выделена красной стрелкой), объемное образование – желтым кружком. По классификации TNM рак поджелудочной железы соответствует T4 (опухоль любого размера с прорастанием в окружающие ткани, в т. ч. в сосуды).
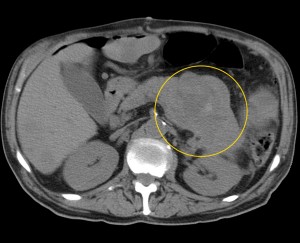
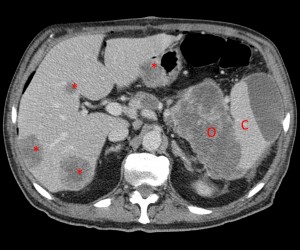
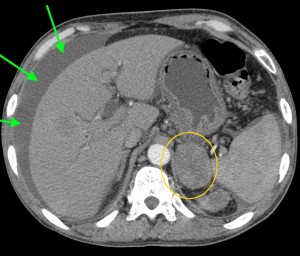
Объемное образование хвоста железы, прорастающее в селезенку (неоперабельное, TNM T4), слева – до контрастирования, справа – после введения контраста. Выявлен крупный кистозный очаг (О) в области хвоста (и также частично в области тела), с преобладающим жидкостным компонентом, с множественными зонами некроза, вплотную прилежащий к селезенке (С), прилежащий также к передней почечной фасции слева. Красными звездочками маркированы метастазы (отдаленные).
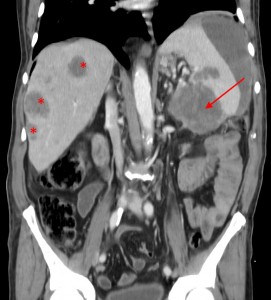
Тот же пациент. КТ-изображения, реформатированные во фронтальной плоскости, позволяют оценить распространенность поражения. Хорошо виден объемный процесс с прорастанием в селезенку, видна также жидкость по краю селезенки. Гиподенсные вторичные очаги в ткани печени.
7) Наличие измененных и увеличенных лимфатических узлов в парапанкератической клетчатке, в парааортальной клетчатке, в воротах печени и (или) селезенки говорит о лимфогенном метастазировании новообразования, позволяет выставить N1 по системе TNM (N – лат. «nodus», лимфатический узел). TNM N1 означает поражение регионарных (расположенных вблизи органа) лимфоузлов и является неблагоприятным признаком, однако не исключает оперативное вмешательство.
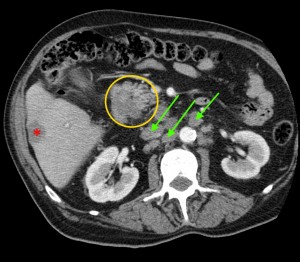
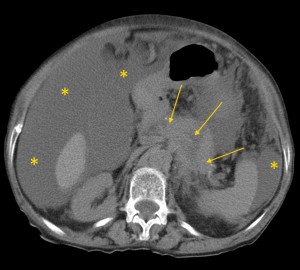
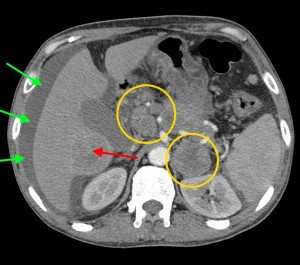
Опухоль головки (в желтом круге) с метастазами в лимфатические узлы вблизи ворот печени, а также в парааортальные лимфоузлы (зеленые стрелки). Показаны изображения КТ с контрастированием (артериально-паренхиматозная фаза контрастирования). По классификации TNM новообразование относится к стадии N1M1 – наличие увеличенных регионарных узлов с патологически измененной структурой и отдаленных вторичных очагов.
8) Наличие метастазов в печень. Новообразование может метастазировать не только лимфогенным путем, но и гематогенным. Орган, который поражается первым – печень, при этом отсев опухолевых клеток происходит по системе воротной вены. Обнаружение метастазов в отдаленные ор?
