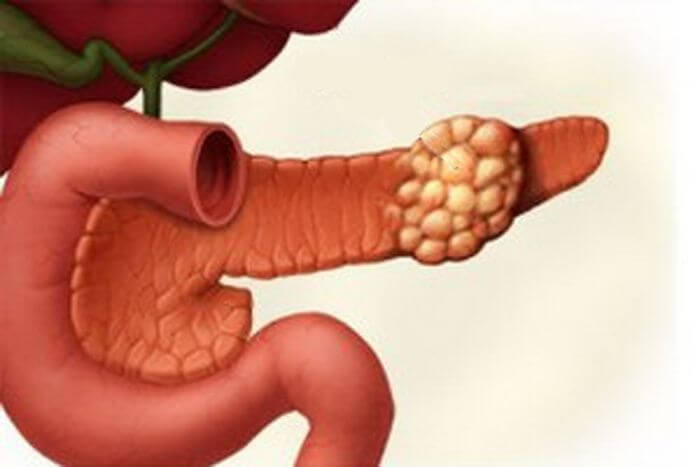
Инсулома на головке поджелудочной железы
Поджелудочная железа имеет длину примерно 15 см и анатомически состоит из трех частей: головки, тела и хвоста. Головка находится в правой верхней части живота, на уровне первых двух поясничных позвонков. Ее охватывает двенадцатиперстная кишка.
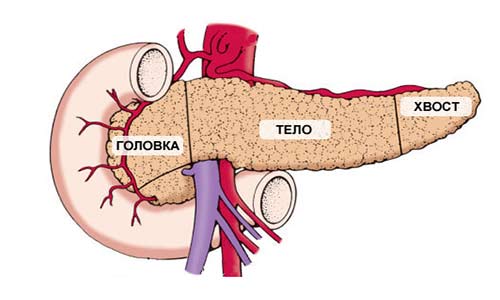
Основная функция поджелудочной железы — выработка пищеварительных ферментов. Проток железы выходит из ее головки, затем соединяется с холедохом — главным желчным протоком — и вместе они впадают в двенадцатиперстную кишку.
Кроме того, в поджелудочной железе есть эндокринные клетки, которые вырабатывают гормоны. Самый известный из них — инсулин.
Какие виды рака могут возникать в головке поджелудочной железы?
В 60–70% случаев рак поджелудочной железы возникает в ее головке. Более 80% опухолей представляют собой аденокарциномы. Они развиваются из клеток, которые выстилают протоки железы.
Реже встречаются кистозные опухоли. В большинстве случаев кисты поджелудочной железы носят доброкачественный характер, но в некоторых случаях в них обнаруживаются раковые клетки. Установить точный диагноз помогает биопсия.
Если опухоль происходит из клеток, продуцирующих фермент, ее называют ацинарно-клеточным раком. Обычно он диагностируется в более молодом возрасте, медленно растет и имеет более благоприятный прогноз.
Редко встречаются опухоли из эндокринных клеток: инсулиномы, глюкагономы, гастриномы, соматостатиномы.
Стадии рака головки поджелудочной железы
На стадии I опухоль имеет размеры не более 4 см и находится в пределах органа, не распространяется в соседние структуры и лимфоузлы. Выделяют подстадии IA (опухоль менее 2 см) и IB (опухоль 2–4 см).
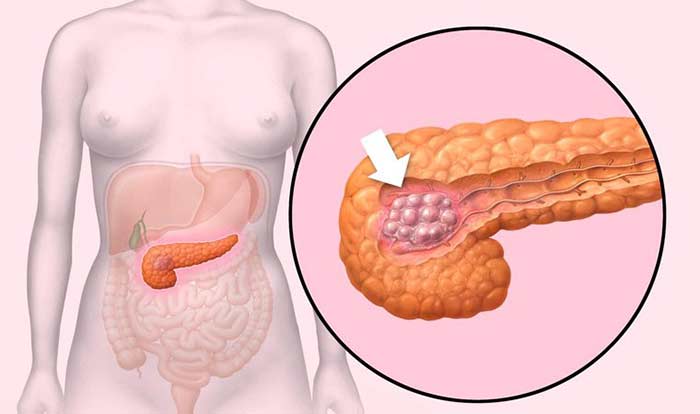
На стадии II опухоль более 4 см в диаметре (подстадия IIA), либо она имеет любой размер, но при этом распространяется в соседние органы (желчный проток, двенадцатиперстную кишку), лимфоузлы (подстадия IIB). При этом процесс не затрагивает крупные кровеносные сосуды.
Если опухоль поражает большее количество лимфатических узлов, прорастает в соседние органы и крупные кровеносные сосуды, но при этом отсутствуют отдаленные метастазы, диагностируют III стадию рака головки поджелудочной железы.
При IV стадии имеются отдаленные метастазы.
Факторы риска
Нормальная клетка становится раковой, когда в ней происходят определенные мутации. Зачастую невозможно точно сказать, что именно привело к изменениям в ДНК, таким образом, причины рака головки поджелудочной железы неизвестны. Ученые знают лишь о факторах риска — различных внешних воздействиях и состояниях организма, при которых повышается вероятность заболевания:
- Вредные привычки: курение (повышает риск примерно на 20%), алкоголь.
- Низкая физическая активность и избыточная масса тела.
- Рацион питания с преобладанием красного и обработанного мяса, с низким содержанием фруктов и овощей.
- Семейная история (близкие родственники, у которых был диагностирован рак головки поджелудочной железы), некоторые генетические дефекты и наследственные синдромы.
- Хронический панкреатит.
- Заболевания желудка: инфекция Helicobacter pylori, язвенная болезнь.
- Вирусный гепатит.
- Есть данные в пользу того, что риски повышают заболевания зубов и десен.
Симптомы рака головки поджелудочной железы
На ранних стадиях опухоль, как правило, не проявляет себя. Затем возникают некоторые симптомы, но они неспецифичны, чаще всего они указывают на какое-либо иное заболевание.
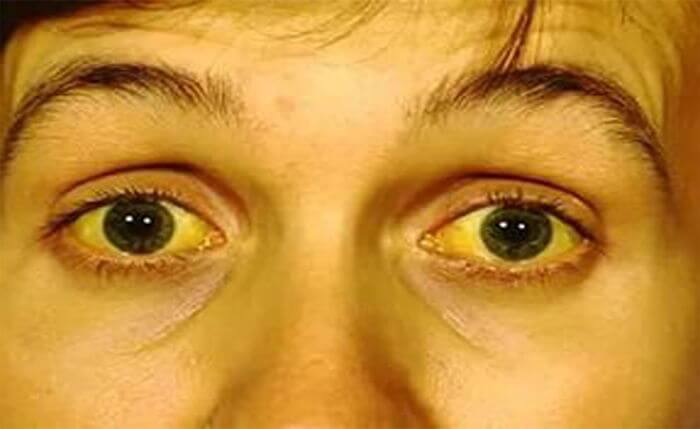
Наиболее характерным проявлением рака головки поджелудочной железы является желтуха. Именно она зачастую становится первым симптомом, с которым пациент обращается к врачу. Рядом с головкой железы находится желчный проток. По мере роста опухоль сдавливает его, нарушая отток желчи. В итоге токсичный продукт распада гемоглобина — билирубин — не выводится в кишечник, а поступает в кровь. Это приводит к тому, что кожа и белки глаз приобретают желтоватый цвет, беспокоит зуд.
Так как билирубин в составе желчи не выводится в кишечник, стул становится светлым. Моча, напротив, темнеет.
Другие возможные симптомы: боль в животе, тошнота и рвота, снижение веса, нарушение пищеварения, тромбоз глубоких вен ноги, повышение температуры тела. В редких случаях из-за опухоли разрушаются эндокринные клетки, которые производят инсулин. Повышается уровень сахара в крови, развивается сахарный диабет.
Методы диагностики. Скрининг
Обычно, если появились симптомы, это говорит о том, что опухоль уже проросла за пределы поджелудочной железы. Зачастую именно на этом этапе пациенту устанавливают диагноз. В настоящее время нет рекомендованных скрининговых исследований, которые помогали бы диагностировать заболевание на ранних бессимптомных стадиях.
Обычно в первую очередь врач назначает пациенту УЗИ органов брюшной полости, как самый быстрый, доступный, безопасный и неинвазивный метод диагностики. Более информативные исследования — КТ и МРТ, они помогают выявить опухоль поджелудочной железы, узнать, распространился ли рак в соседние органы и регионарные лимфоузлы.
Для оценки состояния желчных протоков применяют холангиопанкреатографию. Для этого в протоки вводят рентгеноконтрастное вещество эндоскопически, через двенадцатиперстную кишку, либо с помощью иглы через кожу, после чего выполняют рентгенограммы.
Обнаружить метастазы помогает ПЭТ-сканирование. Во время процедуры в организм вводят безопасное радиоактивное вещество, которое накапливается в раковых клетках и делает их видимыми на специальных снимках.
Наиболее точный метод диагностики рака головки поджелудочной железы — биопсия. Опухолевую ткань для цитологического и гистологического исследования можно получить разными способами:
- С помощью иглы через кожу, под контролем КТ или ультразвука.
- Во время лапароскопии.
- Во время эндоскопического УЗИ: исследования, при котором ультразвуковой датчик находится на конце эндоскопа, введенного в двенадцатиперстную кишку.
- Во время холангиопанкреатографии.
Лечение рака головки поджелудочной железы
Основной метод лечения рака головки поджелудочной железы — хирургический. В некоторых случаях хирург может удалить только головку поджелудочной железы вместе с частью тонкой кишки и/или желудка, желчным пузырем и общим желчным протоком. Затем тело и хвост железы подшивают к тонкой кишке, после чего они могут и дальше выполнять свои функции.
В некоторых случаях приходится удалять всю железу. После такой операции придется всю жизнь принимать ферменты и вводить инсулин.
Рак поджелудочной железы отвечает на химиотерапию и лучевую терапию. Их назначают в качестве адъювантного (для предотвращения рецидива после операции) или неоадъювантного (для сокращения размеров опухоли перед хирургическим вмешательством, перевода неоперабельного рака в операбельный) лечения. Если опухоль неоперабельна, лучевая терапия и химиотерапия становятся основными видами лечения.
У некоторых пациентов возможно применение таргетного препарата эрлотиниба (Тарцева). Он блокирует EGFR — белок-рецептор, который заставляет раковые клетки размножаться.
При неоперабельном раке головки поджелудочной железы облегчить симптомы и улучшить состояние пациента помогает паллиативная хирургия:
- При нарушении оттока желчи проводят стентирование желчного протока или отсекают его выше места блока и соединяют с двенадцатиперстной кишкой (такая операция называется холедохоеюностомией).
- При нарушении проходимости двенадцатиперстной кишки также можно установить стент. Если это невозможно, выполняют еюностомию — тощую кишку подшивают к коже и выводят наружу отверстие (еюностому). Через него пациент получает питание с помощью катетера.
Прогноз и выживаемость
Если рассматривать все стадии рака поджелудочной железы, то показатели выживаемости, согласно европейской статистике, будут выглядеть следующим образом:
- В течение года после того, как был установлен диагноз, в живых остаются 20% пациентов.
- В течение пяти лет — 5%.
- В течение десяти лет — 1%.
Прогноз наиболее благоприятен, если рак не успел распространиться за пределы органа. В таких случаях пятилетняя выживаемость составляет 7–25%.
Основная причина низкой выживаемости — поздняя диагностика опухолей поджелудочной железы.
Источник
Среди заболеваний поджелудочной железы особое место занимает инсулома. Чаще всего, ей подвергаются люди среднего возраста, при этом, согласно некоторым исследованиям, у мужчин данная патология развивается гораздо чаще.
Заболевание встречается редко, но, тем не менее, каждый должен знать, что такое инсулома поджелудочной железы, ее симптомы, возможные причины и способы лечения.
Общее понятие
Инсулома представляет собой опухоль на островках ПЖ. Как правило, новообразования увеличиваются в размерах достаточно медленно и не образует метастаз. При этом опухоль провоцирует усиленную секрецию гормонов.
Опухолевые патологии поражают клетки ПЖ, усиливая выработку гастрина, соматостатина, серотонина, АКТГ, панкреатического потипептида.
Локализация новообразования влияет на клиническую картину заболевания.
Чаще инсулома развивается на клетках, которые производят инсулин. В результате, этот гормон начинает выбрасываться в кровь независимо от количества в ней глюкозы, что в итоге приводит к его переизбытку и падению уровня глюкозы. Частота этого вида поражения обусловлена тем, что 60% клеток органа синтезируют именно инсулин.
Формы
Инсулома бывает, как доброкачественной, так и злокачественной.
Первая форма встречается более чем в ¾ случаев заболевания и называется аденомой. Вторая – аденокарциномой.
Доброкачественные новообразования не превышают размер 2 см, а злокачественные, как правило, крупнее 6 см.
Также специалисты дифференцируют опухоли по их происхождению и виду гормона, повышенную секрецию которого они вызывают. Так, врачи определяют:
- α-клеточные опухоли (глюкагономы) – образуются в результате аномального развития клеток эндокринной части ПЖ, которые вырабатывают глюкагон, синтезирующий глюкозу. Очень редкий вид новообразования.
- β-клеточные инсуломы (инсулиномы), продуцирующие инсулин. Наиболее частый вариант проявления. В 90% случаев такие образования являются доброкачественными.
- δ-клеточные (соматостатиномы) – возникают из-за аномалий в строении островков Лангерганса или гастроэнтеропанкреатической эндокринной системы. Гормон, производящийся этими клетками, подавляет процессы выработки других гормонов.
- PP(F)-клеточные. Производят панкреатический полипептид, подавляющий выработку секрета поджелудочной, и стимулирующий выделение желудочного сока.
Отличаются патологические образования и по своему строению. По данному параметру их подразделяют на:
- Трабекулярные, характеризующиеся ростом всевозможных пластинок, перегородок, разрастанием фиброзной ткани и т.д.
- Альвеолярные. Формируются из альвеол, которые окружены сосудами, соединительными тканями.
Важно. Иногда разные типы строения наблюдаются в одной опухоли, но в различных ее частях.
В чем причина
Точные причины сбоя в работе поджелудочной железы, и развития патологии в виде опухоли до конца не определены. К факторам, влияющим на появление и рост новообразования, специалисты относят: генетическую предрасположенность, анорексию, различные заболевания желудочно-кишечного тракта, гипофиза, щитовидки и надпочечников, патологические процессы в печени.
Характерная симптоматика
Инсулома поджелудочной железы проявляется различными симптомами. Они различаются в зависимости от зоны локализации болезни. Так, если она развивается в головке ПЖ, то чаще всего пациент ощущает боль в районе пупочной впадины, участившиеся головные боли. Чувствуется слабость, нарушается сон, возможна рвота. Если новообразование сдавливает желчные протоки, могут наблюдаться проявления механической желтухи.
Все признаки болезни врачи условно разделяют на те, что проявляются в период острого гипогликемического приступа и после его окончания.
При этом в первом варианте симптоматика может быть совсем незначительной и пройти незаметно. Либо симптомы могут проявиться с особой силой. Самым частым симптомом острой формы является резкое снижение уровня сахара в крови. Чаще всего, такие приступы наблюдаются после значительной физнагрузки, либо по утрам.
Кроме того, могут наблюдаться следующие явления:
- сильное сердцебиение;
- дрожь;
- усиление потоотделения;
- побледнение кожных покровов;
- головокружение;
- резкое чувство голода.
Важно. При развитии заболевания, нередко к перечисленным симптомам добавляются необоснованная агрессия или повышенная тревожность.
Проявления заболевания в латентном периоде
Между острыми периодами основным симптомом инсуломы может стать усиление аппетита, в результате чего пациент нередко набирает избыточный вес. Особенно тянет людей с опухолевыми образованиями в ПЖ «на сладенькое», что часто становится причиной ожирения.
Гораздо реже, пациент, наоборот, испытывает отвращение к еде. В итоге почти полный отказ от пищи приводит его к истощению.
Также спокойная фаза заболевания характеризуется:
- мышечными болями;
- частыми мигренями;
- снижением умственной деятельности, сопровождающейся ухудшением памяти;
- нарушениями слуховых и зрительных функций;
- апатией;
- проблемами с пищеварением, нарушениями стула (либо запоры, либо, наоборот, сильное расстройство);
- эректильной дисфункцией.
Кроме того, зачастую отмечаются неврологические нарушения в виде паралича лицевого нерва; парезов лицевых и глазных мышц; непроизвольных быстрых движений глазных яблок; асимметрий сухожильных и неравномерность брюшных рефлексов. Могут наблюдаться и патологии других рефлексов.
Одним из ярких признаков проблем в поджелудочной может стать дезориентация после утреннего пробуждения, нарушения речи и двигательной функции. Подобные симптомы, поначалу быстро проходящие, с развитием заболевания могут усугубляться и длиться все дольше.
Симптомы тяжелой формы болезни
О том, что заболевание перешло в сложную форму, свидетельствуют следующие симптомы:
- судороги;
- потеря сознания;
- усиление рефлексов (гиперрефлексия).
Важно. В результате резкого снижения уровня сахара, больной может впасть в кому.
Диагностика
Симптоматика инсуломы схожа с проявлениями многих других заболеваний, поэтому диагностировать ее только по симптомам практически невозможно. Поэтому для ее определения необходима специфическая диагностика.
Для начала, пациенты с подозрением на заболевание ПЖ проходят процесс контролируемого голодания, которое длиться в течение суток. Во время диагностики обследуемым разрешается только пить воду, любая пища – под запретом. У них регулярно отбирается кровь на анализ.
При показании уровня сахара ниже 2,7 ммоль/л, проводятся дополнительные исследования на количество глюкозы, инсулина и других гормонов, С-пептидов. Параллельно проводятся исследования мочи пациента.
Если выявлен сниженный уровень глюкозы, голодание прекращают.
После постановки диагноза, при помощи УЗИ, КТ или МРТ определяется точное местоположение инсуломы. Последний вид исследования позволяет также определить размер новообразования.
В завершение, врачи посредством лапароскопии определяют тип опухоли.
Лечение
После проведения диагностики и определения формы и локализации инсуломы, врачи назначают лечение.
При доброкачественной опухоли рекомендуется хирургическое вмешательство. В этом случае может быть проведена:
- Энуклеация – непосредственное удаление опухоли. Такой вариант возможен на ранней стадии заболевания и тогда, когда новообразование располагается на поверхности железы. Такая операция считается наиболее простой. После нее пациент быстро восстанавливается.
- Резекция – удаление не только самой опухоли, но и части органа. Такую операцию чаще всего выполняют, если инсулома располагается на хвосте ПЖ.
- Панкреатодуальная резекция. Направление на данный вид операции дается в случаях, когда опухоль поражает не только головку железы, но и затрагивает двенадцатиперстную кишку. Для избавления от новообразования врачи удаляют и часть последней.
В подавляющем большинстве случаев после любой из этих операций отмечается клиническое выздоровление пациента. В последующем ему лишь даются рекомендации по поддержанию нормального уровня сахара в крови. Одним из способов при этом является соблюдение правильного рациона питания, в который обязательно должны быть включены сладкие фрукты, кисели, варенье, мед (в пределах суточной нормы).
Однако в некоторых случаях в постоперационный период могут наблюдаться осложнения в виде панкреатита, свищей ПЖ, абсцессов, перитонита, панкреонекроза, нарушений пищеварения.
- Если же опухоль в силу различных причин неопирабельна, пациенту назначают консервативную терапию, для профилактики гипоглекемии.В этих случаях назначают прием препаратов с содержанием адреналина, глукагона, норадреналина и т.д.
- При злокачественных новообразованиях, пациентам назначают курсы химиотерапии. При этом используются Стрептозотоцин, Доксорубицин и другие препараты.
С момента определения инсуломы и даже после лечения пациент регулярно наблюдается у невролога и эндокринолога.
Профилактика
Понизить риск заболевания помогает правильное питание. Желательно включить в рацион сахара, но в пределах суточной нормы. Кроме того, в меню обязательно надо включить продукты, богатые клетчаткой, пищевыми волокнами, например, овощи, крупы, бобовые культуры. А вот употребление фаст-фуда стоит свести к минимуму, так же как и жирных, жареных, копченых блюд. Необходимо помнить и о негативном воздействии на поджелудочную железу газированных и спиртных напитков.
Источник
Опухоль поджелудочной железы симптомы и лечение. По своему происхождению новообразования в поджелудочной железе бывают доброкачественными или злокачественными.
Часто их выявляют после инструментального обследования других органов. На УЗИ однозначно вид опухоли не определить. При подозрении на новообразование в поджелудочной железе нужно обратиться к врачу, который назначит дополнительное всестороннее обследование.
Классификация опухолей
Новообразование в поджелудочной железе разделяются:
По локализации — месту возникновения в структуре железы:
- головка;
- тело;
- хвост;
- островки Лангерганса;
- протоки.
Гистологическому строению определяется, из каких клеток образовалась опухоль:
- эпителиальное происхождение;
- железистой паренхимы;
- из островкового эпителия;
- неэпителиального генеза;
- дизонтогенетические.
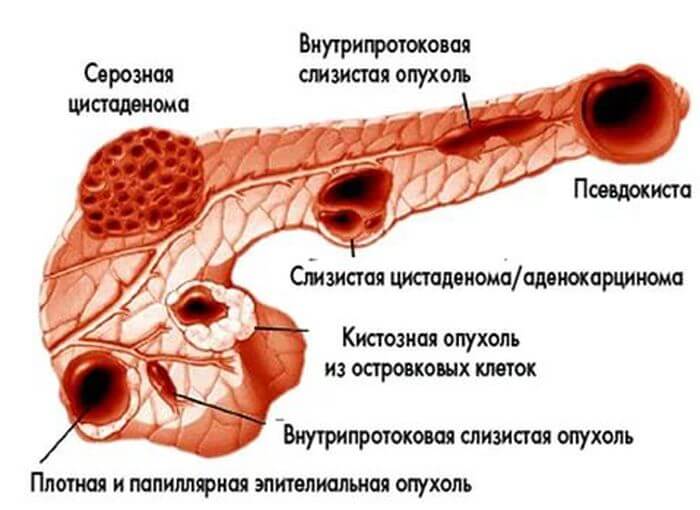
Функциональным нарушениям – состояние, связанное с изменением регуляции в организме: гормональной или нервной. Орган остается неповрежденным, но деятельность поджелудочной железы нарушается.
Симптомы
Развитие опухоли до поры протекает без видимых симптомов. Когда она разрастается и возможно прорастает в близлежащие органы: желудок, тогда появляются типичные симптомы, с которыми доктор знаком. По симптомам он назначает всестороннее обследование.
Злокачественная опухоль поджелудочной железы проявляет свои симптомы при значительном разрастании:
Закупорка протоков
Закупорке протоков (обтюрация) – появляется при сдавливании образованием органов, которые нарушают свое функционирование, и проявляется болями, свидетельствующими о том, что новообразование просочилось сквозь нервные окончания. У каждого пациент симптомы проявляются индивидуально и зависят от места возникновения.
Опухоль головки поджелудочной железы провоцирует боль в правом подреберье. Опухоль хвоста поджелудочной железы вызывает дискомфорт и боль в левом подреберье. Если образованием охвачено тело поджелудочной железы, то боль проявляется вкруговую, опоясывающая.
Боль сильно увеличивается при несоблюдении диеты, а также лежа на спине. Сдавливание органов приводит к закупорке желчных протоков, проявляющееся в оттоке желчи из печени в кишечник. Результатом становится механическая желтуха. У нее свои симптомы:

- желтушное окрашивание кожи, склер или слизистых оболочек;
- обесцвечивание стула;
- потемнение мочи;
- изменение размера печени и желчного пузыря в сторону увеличения;
- возникновение кожного зуда.
Рак поражает близлежащие органы, из которых может, в любой момент открыться кровотечение.
Интоксикация
Интоксикация организма. Ее признаки часто путают с признаками заболеваний и отклонений в ЖКТ. Симптомы похожи, но действие на организм интоксикации значительно тяжелее:
- резкое снижение веса;
- потеря аппетита;
- вялость, немощь, апатия;
- повышение температуры.
Доброкачественная опухоль поджелудочной железы позволяет классифицировать симптоматику 2 видов:
Ранняя стадия имеет бессимптомное течение, и приобретает их в процессе роста:
- боли вверху живота, подреберьях, правом или левом, отдающая в спину, усиливающаяся по ночам;
- дискомфорт и боль после приема пищи;
- постепенная потеря веса;
- тошнота, снижение аппетита, немощь и потеря трудоспособности.
Поздняя стадия – проявляется симптомами, как и при злокачественной опухоли. Помимо перечисленных выше, симптомов вызывает страх и нервные расстройства, повышает потоотделение. Симптомы могут возникать постепенно или внезапно. И они отличаются, завися от типа доброкачественного образования.
Риски возникновения
Точной причины появления раковых клеток нет. Но опухолевый процесс имеет свои факторы риска, о которых многие знают. Среди них:
- Вредные привычки: алкоголь, курение.
- Генная предрасположенность.
- Неправильное питание.
- Панкреатит.
- Неблагоприятная экологическая обстановка.
Диагностика
Всесторонне обследование пациента, используя различные методы исследования, позволит выяснить тяжесть опухоли: очаги, размеры, действие на соседние органы, метастазирование.
Обследование поможет определиться с методикой лечения:
- УЗИ. Позволяет увидеть новообразование, очаг его распространения.
- Компьютерная томография с введением контрастного вещества выявит не только очаги опухоли, но и метастазы, если они есть.
- Рентгенологические методы: А) Рентгенография определяет последствия прорастания опухоли на желудок и двенадцатиперстную кишку, сдавливание органов, диффузия слизистых оболочек, снижение моторики. В) Релаксационная дуоденография определяет локализацию опухоли и последствия ее разрастания. С) Ирригография выявляет дефекты в поперечно-ободочной кишке в результате прорастания опухоли.
- Эндоскопическая ретроградная холангиопанкреатография позволяет осмотреть желчную и панкреатическую системы с целью выявления их поражений. Взять материал для биопсии из неблагополучных очагов.
- Эндоскопический ультразвук. За счет технического оснащения: эндоскоп, видеокамера, ультразвуковой датчик, возможно, исследовать новообразование, введя инструменты через кишку. Такое исследование позволяет выявить новообразование на ранних стадиях.
- Рентгенохирургическая диагностика с контрастом позволяет выявить причины механической желтухи и смещение артерий.
- Радионуклидное исследование позволяет выявить закупорку общего с поджелудочной железой желчного протока.
- Нашумевший спорный тестер Джека Андраки, основан на анализе крови или мочи, используя специальную бумагу.
Главное в диагностике — установка медицинского диагноза на основании интерпретация полученных результатов исследования и анализов, формирование экспертного заключения.
Лечение
Необходимое лечение подбирается доктором на основании диагностики и анализов.
Хирургическая терапия всегда показана при обнаружении доброкачественного образования. Исследование гистологии со срезов образования позволит точно установить была ли она доброкачественной. Основные операции по удалению новообразований:
- Резекция состоит в удалении части поджелудочной железы, чаще в ее хвосте.
- Удаление непосредственно образования способом вылущивания. Выполняются для опухолей, которые продуцируют гормоны: доброкачественная инсулома.
- Панкреатодуоденальная резекция производится в случае размещения образования на головке железы. Оно удаляется вместе с 12-перстной кишкой.
- Селективная артериальная эмболизация закупоривает сосуд, на котором растет образование с целью отключить подпитку кровоснабжением. Используется при гемангиоме.
Химиотерапия
Химиотерапия призвана лечить злокачественное образование при помощи токсинов и ядов, которые называются химиопрепаратом. Она бывает: предоперационной, послеоперационной, профилактической, лечебной.
Поскольку раковые клетки бесконечно делятся, то химиотерапия циклично повторяется в расчете с клеточным циклом деления. Процедура состоит из капельного введения препарат или приёмом таблеток.
Наружная радиотерапия, являющаяся разновидностью терапии лучевой. Суть излечения — бомбардирование зоны новообразования излучением от медицинского ускорителя в виде пучка элементарных частиц. Проводится сеансами через фиксированный промежуток времени. Показания к применению:
- Сокращение размера опухоли на поджелудочной железе перед хирургическим вмешательством.
- Локально-возникшем раке поджелудочной железы.
- Уменьшение страданий при метастазах.
- Предотвращение рецидивов рака после хирургической операции.
Симптоматическая терапия направлена на снятие болей и облегчения страданий умирающего пациента: гормональная терапия – это лечение с помощью применения гормонов, способных тормозить рост рака. Продлевает продолжительность жизни.
Виротерапия применяет онкотропные или онколитические вирусы в терапевтических целях, мобилизуя против злокачественных клеток естественные защитные силы иммунной системы организма.
Нанонож как необратимая электропорация, разрушающая раковые клетки путем воздействия на них электрическим полем большой интенсивности локализовано. Для этого применяется специальный аппарат — нанонож.
В настоящее время слывет одним из самых результативных способов уничтожения опухоли в поджелудочной железе. Факт возможности повторения процедуры важное обстоятельство для повторного проведения при рецидивах или неоперабельном раке.
Шансы на выздоровление или жизнь после оперативного лечения
Сама операция на поджелудочной железе мало опасна. Прогноз оптимистичней при ранних сроках выполнения операции. Полностью выздоравливают пациенты с доброкачественными опухолями: глюкагономы, инсуломы, гастриномы и их разновидности
Рак поджелудочной железы имеет печальную статистику:
- На операцию поступают пациенты, у которых отсутствуют множественные метастазы, А это, как правило, лишь 15% больных. Для 85 % предоставляются виды лечения, направленные на продление жизни.
- Смертность на операционном столе у одного пациента из 6.
- Продолжительность жизни до 5 лет у каждого десятого больного после хирургического вмешательства, у остальных меньше.
После оперативного лечения возможны осложнения в функционировании организма. Любая операция влечет приспособление организма к потере органа или его части. Если орган жизненно важен, то адаптация проходит тяжелее. У пациентов после удаления опухоли поджелудочной железы, симптомы и лечение влекут 2 проблемы: сбои при пищеварении, снижение инсулина в организме.
Решаются проблемы дефицита путем назначения медикаментозных препаратов. При сопутствующих удалениях частей близлежащих органов: желудка, селезенки, двенадцатиперстной кишки врач посоветует надлежащую терапию и диету.
Профилактика
Поскольку ученые неутомимо работают над вопросом изучения причин, дающих толчок развитию рака, а ответа на них нет со 100 % достоверностью, поэтому руководства во избежание заболевания нет.
Лучший способ профилактики исключить знакомые всем факторы риска. Быть внимательным к себе при проявлениях болей в месте расположения железы. Не откладывать визит к доктору и хотя бы поверхностное обследование УЗИ.
Опухоль поджелудочной железы симптомы и лечение животрепещущая тема для многих страдающих заболеванием.
Источник
