Асцит поджелудочной железы лечение
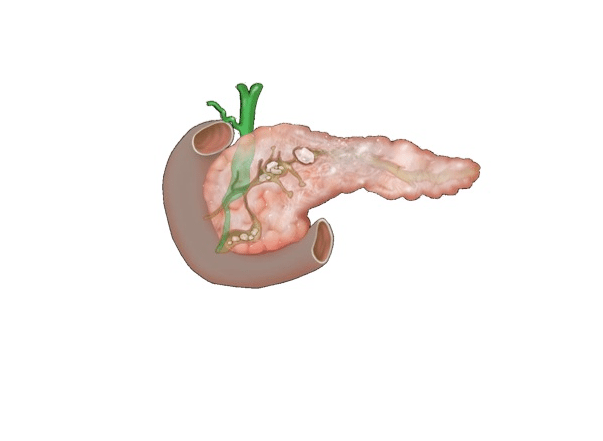
Поджелудочная железа является одним из самых важных органов в организме человека, отвечающим за расщепление пищеварительных ферментов.
При ее воспалении (панкреатите) процесс такого расщепления нарушается, что приводит к выбросу ферментов в желудок и кишечный тракт.
Они становятся очень активными и провоцируют повреждение сосудов железы и кишечника, проникают в кровь, разрушают ткани органов. В результате в брюшине больных может скапливаться жидкость, которая иногда имеет большой объем. Такая патология называется острый панкреатогенный асцит.
Надо отметить, что тяжелая форма заболевания встречается довольно редко и требует немедленной госпитализации. По сути, это внутренний свищ разных размеров, лечение которого проходит сложно, а диагностика порой затруднена.
Если он небольшой, жидкость накапливается медленно, и люди чувствуют дискомфорт, недомогание, но не придают этому особого значения. И обращаются за экстренной помощью только тогда, когда появляется невыносимая боль, живот становится очень большим, и ситуация превращается в критическую. Лучше не допускать этого и тщательно следить за тем, не появились ли признаки заболевания.
Симптомы асцита при панкреатите выражаются в таких явлениях, как:
- Вздутие живота;
- Одышка;
- Снижение веса;
- Побледнение кожных покровов;
- Нарушение свертываемости крови;
- Диабет;
- Боль в животе.
Больным показана операция, но если они не могут перенести хирургическое вмешательство, врачами определяется способ консервативной терапии. Оно подразумевает назначение препаратов, подавляющих секреторную активность поджелудочной железы и восстанавливающих водно-солевой баланс, и парентеральный или энтеральный метод ввода питательных веществ. Если появляется острая дыхательная недостаточность, проводят эндоскопию.
Что собой представляет асцит при хроническом панкреатите
В целом, при асците экссудат через протоки попадает в забрюшинную полость и скапливается в ней в небольших количествах. В этом случае он обычно достаточно быстро рассасывается после того, как проходит воспаление поджелудочной железы, и представляет большой опасности.
 При длительном течении болезни жидкость копится и остается в полости долгое время. Это может вызвать некроз тканей и привести к нарушению целостности протоков.
При длительном течении болезни жидкость копится и остается в полости долгое время. Это может вызвать некроз тканей и привести к нарушению целостности протоков.
Жидкость постоянно собирается, однако процесс часто заканчивается образованием флегмоны либо псевдокисты.
Если у людей, страдающих панкреатогенным асцитом, в крови наблюдается повышенный уровень амилазы, разрывы протоков случаются редко и могут обнаруживаться только при хирургическом вмешательстве.
Что касается вялотекущего панкреатита, то при нем концентрация амилазы значительно снижается, жидкость накапливается и удаляется путем повторения пунктирования брюшной полости.
Мнение эксперта
Гусева Юлия Александрова
Специализированный врач-эндокринолог
Прогноз после него в большинстве случаев бывает хорошим, и в дальнейшем асцит не появляется.
Диагностика асцита
Присутствие у пациентов панкреатогенного асцита определяется по ряду исследований. К ним относятся:
- Сбор анамнеза, основывающийся на жалобах больного и наличия у него каких-то болезней;
- Рентген и УЗИ поджелудочной железы;
- Осмотр пациента.
Обследования помогают выяснить объем скопившейся жидкости и установить причину сложившейся ситуации. Также при них при местном обезболивании проводится лапароцентез.
Специальным инструментом прокалывают брюшную стенку больного и забирают часть жидкости. Ее отправляют в лабораторию, где определяется процент лейкоцитов, нейтрофилов, уровень белка, глюкозы, определенных ферментов. Кроме того, жидкость подвергается исследованию на наличие микроорганизмов, опухолевых клеток, туберкулезной палочки.
Мнение эксперта
Гусева Юлия Александрова
Специализированный врач-эндокринолог
Лапароцентез проводится быстро и значительно облегчает состояние людей, страдающих асцитом.
Основные причины того, почему возникает асцит поджелудочной железы
Самыми частыми причинами возникновения асцита поджелудочной железы являются:
- Наличие кисты поджелудочной железы;
- Блокировка лимфатических узлов, расположенных в забрюшинной полости;
- Гипертензия грудных лимфатических протоков;
- Белковая недостаточность.
 Надо сказать, что полный патогенез асцита до конца пока не выяснен. Что касается клиники течения заболевания, ее можно разделить на два типа. В первом варианте стразу ощущается сильная боль, жидкость быстро поступает в брюшную полость и накапливается в ней. Развивается панкреонекроз, поражающий часть протоков поджелудочной железы, формируется псеводикиста, выходящая в забрюшинное пространство.
Надо сказать, что полный патогенез асцита до конца пока не выяснен. Что касается клиники течения заболевания, ее можно разделить на два типа. В первом варианте стразу ощущается сильная боль, жидкость быстро поступает в брюшную полость и накапливается в ней. Развивается панкреонекроз, поражающий часть протоков поджелудочной железы, формируется псеводикиста, выходящая в забрюшинное пространство.
При втором типе клиника выражена не так явно. Жидкость собирается постепенно и образуется на фоне деструктивных процессов, протекающих на небольшом участке кисты. Заболевание выявляется при рентгенологическом обследовании и после проведения лапароцентеза.
Объем экссудата, выходящего в брюшную полость при асците, может достигать десяти литров. Лапароцентез в данном случае помогает удалить жидкость, но стойкого эффекта не имеет. Через короткое время она вновь накапливается, а каждое последующее проведение лапароцентеза приводит к существенной потере белка. Поэтому врачи отдают преимущество хирургическому вмешательству, которое происходит после двух недель терапии фармакологическими средствами. Лечение асцита подразумевает соблюдение насыщенной белками диеты с низким содержанием соли.
Мнение эксперта
Гусева Юлия Александрова
Специализированный врач-эндокринолог
Медики назначают мочегонные препараты, антибиотики, средства, снижающие давление в воротной вене (если оно повышено).
Осложнения асцита и его профилактика
Осложнения асцита бывают различными. Он может стать причиной развития перитонита, дыхательной недостаточности, нарушения работы внутренних органов и прочих патологий, вызванных увеличением объема жидкости в брюшине и сдавливанием диафрагмы, печени, желудка. При частом проведении лапароцентезе нередко появляются спайки, мешающие полноценно функционировать кровеносной системе.
Все это является причиной несвоевременного или неверно проводимого лечения. Асцит нуждается в срочных медицинских мерах, иначе он будет прогрессировать и приведет к нежелательным последствиям. Поэтому при первых подозрениях на возникновение болезни следует немедленно обращаться за помощью к специалистам.
Для исключения заболевания важно регулярно проходить профилактическое обследование и своевременно приступать к лечению воспаления поджелудочной железы. Из рациона питания необходимо исключить жареную, соленую, жирную пищу, ограничить потребление кофе, газированных сладких напитков, крепкого чая. Следует полностью отказаться от вредных привычек, как можно больше времени проводить на свежем воздухе и постараться не нервничать по любому поводу. При панкреатите и асците противопоказаны чрезмерные физические нагрузки, поэтому тем, кто занимается спортом, придется довольствоваться легкой зарядкой.
Что такое асцит рассказано в видео в этой статье.
Источник
Бактериальная асцитная жидкостная инфекция
Бактериальная асцитная жидкостная инфекция попадает в брюшную полость из просвета кишечника (путем транслокации из-за повышенной проницаемости стенок) при отсутствии первичных внутрибрюшных очагов инфекции (острый холецистит, аппендицит, перфорация кишечника и др.). Это состояние встречается исключительно у пациентов с циррозом печени. Большинство случаев вызывается аэробными G (-) палочками (Escherichia coli, Klebsiella pneumoniae) и G (+) бактериями (энтерококки, стрептококки).
Клинические проявления местных симптомов перитонита включают боль в животе (1/2 пациента), боль в животе при пальпации, рвоту, диарею, паралитическую непроходимость кишечника. Также присутствуют системные признаки воспаления: лихорадка (2/3 пациентов), гипотермия, озноб, тахикардия, тахипноэ, печеночная недостаточность, прогрессирующая печеночная энцефалопатия, артериальная гипотензия, почечная недостаточность, желудочно-кишечное кровотечение.
Боль в животе при пальпации
Диарея
У 7-30% пациентов нет клинических признаков. Цитология асцита показывает ≥500 лейк / л и ≥250 нейтро / мкл. Установлено, что рост асцитных бактерий в посевах составляет всего 40%, но отрицательный результат посева не исключает инфекцию.
Бактериальную асцитную жидкостную инфекцию следует отличать от вторичного бактериального перитонита (вследствие острого воспаления или перфорации органов брюшной полости). Для асцита характерны: локальная боль в животе, очень высокое количество нейтрофилов, высокое содержание белка (> 10 г / л), повышенный уровень глюкозы (> 2,8 ммоль / л) и уровни лактатдегидрогеназы. В асцитной жидкой культуре растет поливалентная инфекция. При подозрении на вторичный перитонит необходима компьютерная томография брюшной полости.
Патологию лечат внутривенными цефалоспоринами III поколения (цефотаксим, пиперациллин с тазобактамом) в течение 5-7 дней. Совместные инфузии 1–1,5 г/кг альбумина снижают частоту и смертность от гепаторенального синдрома. После первого случая выживаемость составляет 30-50% в первый год, 25-30%. – на второй год. Основные меры профилактики представлены в таблице 5.
Таблица 5. Первичная и вторичная профилактика бактериальной асцитной жидкостной инфекции в соответствии с рекомендациями EASL
| Острое желудочно-кишечное кровотечение | 400 мг норфлоксацина 2 р./день. 7 дн. перорально; 1 г/сут. цефтриаксон внутривенно 7 дней. |
Первичная профилактика:
| 400 мг/сут. норфлоксацин перорально. |
| Вторичная профилактика | 400 мг / сут. норфлоксацин; 750 мг еженедельно, ципрофлоксацин; 480-960 мг бисептола 5 дней в неделю. |
Злокачественный (карциноматозный) асцит
Более длительная выживаемость у женщин с репродуктивными опухолями.
Основные методы лечения злокачественного асцита — ограничение натрия, диуретики, парацентез большого объема, формирование перитовенического шунта (Денверский шунт), из которых парацентез является наиболее часто используемым и эффективным.
Асцит нефрогенного происхождения
У пациентов, находящихся на длительном гемодиализе, жидкость может начать накапливаться в брюшной полости без какой-либо другой причины. Частота асцита, связанного с гемодиализом, неизвестна, но это относительно редкое состояние.
Патогенез асцита нефрогенного происхождения до конца не выяснен. Предполагается, что возможными механизмами являются хроническая перегрузка объемом в сочетании с застоем в печени и повышенным гидростатическим давлением в венах печени, изменения проницаемости перитонеальной мембраны у пациентов, ранее проходивших перитонеальный диализ, и нарушение лимфатической перитонеальной резорбции. Другие способствующие факторы включают гипоальбуминемию, застойную сердечную недостаточность и гиперпаратиреоз.
Хилиотический асцит
Хилиотический асцит — это жидкость молочной консистенции, которая накапливается в брюшине и развивается из-за лимфатического дренажа при кишечном расстройстве, вызванном травматическим повреждением или непроходимостью (доброкачественной или злокачественной). Это довольно редкое заболевание, которое встречается примерно у 1 из 20000 пролеченных пациентов с диагнозом асцит.
Хотя новых эпидемиологических исследований не проводилось, наблюдается рост числа случаев хилиотического асцита. Это было связано с увеличением продолжительности жизни при раке, с увеличением числа более сложных операций и процедур на брюшной полости, сердце и грудной клетке.
Две трети всех случаев составляют онкологические заболевания (лимфома, лимфангиоматоз, карциноиды, саркома Капоши, опухоли груди и яичников, опухоли поджелудочной железы) и цирроз печени.
Другие возможные причины включают:
- повреждение лимфатической системы после операции (аневризмы брюшной полости, удаление забрюшинных лимфатических узлов, фундопликация Ниссена, панкреатодуоденэктомия, использование перитонеального диализного катетера);
- тупая травма живота;
- инфекции (туберкулез);
- воспалительные заболевания;
- панкреатит и другие.
Туберкулез
Хилиотический асцит выявляется примерно в 0,5–1% случаев у пациентов с циррозом печени без онкологического заболевания.
Диагностика асцита выявляет повышенное количество лимфоцитов, уровни триглицеридов >2,26 ммоль/л, SAAG s >11 г/л, атипичные клетки, уровень α-амилазы> 40 Ед/л (при остром панкреатите). При обнаружении хилиотического асцита пациенту также следует пройти обследование на туберкулез. Лабораторные анализы крови проводятся для выяснения причины асцита.
Компьютерная томография брюшной полости полезна при выявлении патологических внутрибрюшных лимфатических узлов и их производных, поражения грудного протока. Магнитно-резонансная лимфография, лимфангиография и лимфосцинтиграфия могут быть выполнены для обнаружения измененных, поврежденных забрюшинных лимфатических узлов, свищей и других поражений лимфатического дренажа.
Лечение асцита при хилиозе зависит от причины. При отсутствии ответа на лечение основного заболевания рекомендуется диета с высоким содержанием белка и низким содержанием жира с триглицеридами со средней длиной цепи, чтобы избежать длинноцепочечных триглицеридов и свободных жирных кислот. Однако этот метод не подходит для пациентов с запущенным циррозом печени. При запущенном циррозе печени применяется стандартное лечение асцита, выполняется парацентез и принимается решение TIPS.
Несколько небольших исследований описали преимущества орлистата, соматостатина и октреотида в борьбе с накоплением хилозирующего асцита.
Хирургическое лечение может помочь пациентам, у которых асцит развивается из-за послеоперационных осложнений, онкологического заболевания или врожденных состояний.
Геморрагический асцит
Это скопление кровянистой жидкости в брюшной полости, когда количество эритроцитов превышает 50000/мкл. Количество эритроцитов менее 1000/мкл. Асцит приобретает розовый цвет в присутствии эритроцитов в концентрации около 10000/мкл.
Основные причины геморрагического асцита:
- цирроз печени – 19%;
- онкологические заболевания – 20%, из них около 50% – гепатоцеллюлярная карцинома;
- системных заболеваний (саркоидоз, васкулит);
- сердечной недостаточности;
- травм у пациентов с циррозом — разрыв селезенки, биопсия печени, формирование TIPS;
- лапароскопия;
- травматическое повреждение сосудов во время парацентеза.
Цирроз печени
Для уточнения диагноза проводится УЗИ брюшной полости или компьютерная томография. Пациенты, у которых после парацентеза развивается геморрагический асцит, должны находиться под тщательным наблюдением путем повторных лабораторных тестов. Не требуется специального лечения для пациентов с циррозом печени, у которых диагностирован спонтанный геморрагический асцит при отсутствии гепатоцеллюлярной карциномы. При гепатоцеллюлярной карциноме может быть выполнена эмболизация поврежденного сосуда.
Асцит поджелудочной железы
Асцит поджелудочной железы — это скопление большого количества жидкости поджелудочной железы в брюшной полости, обычно из-за повреждения протока поджелудочной железы у пациентов с хроническим алкогольным панкреатитом.
Это асцит непортового происхождения (SAAG> 11 г / л), в основном серогеморрагический, с выраженным повышением α-амилазы (> 1000 Ед / л), сывороточного и асцитного жидкостного индекса амилазы, равного 6.
Для правильного диагноза требуется компьютерная томография брюшной полости и таза, эндоскопическая ретроградная панкреатография (ЭРХПГ) или магнитно-резонансная панкреатография.
Около трети пациентов подходит эффективное стандартное консервативное лечение панкреатита — голодная диета, инфузионная терапия, анальгетики. При отсутствии ответа некоторым пациентам рекомендуется введение октреотида 50 мг/день подкожно 2 недели в сочетании с диуретиками.
В случае стойкого асцита и повреждения протока поджелудочной железы рассматривается возможность применения ЭРХПГ и стентирования протока поджелудочной железы.
Вывод
Асцит может быть следствием многих заболеваний. Важно определить первопричину накопления асцита, вылечить основное заболевание и назначить симптоматическое лечение асцита в зависимости от его степени.
Продолжение статьи
- Асцит: первопричины, классификация — часть 1.
- Асцит: лечение асцита от легкой, умеренной (I-II) степени. Лечение асцита высокой степени (III) – часть 2.
- Асцит: бактериальная асцитная жидкостная инфекция, злокачественный, хилиотический, нефрогенный, геморрагический, поджелудочный — часть 3.
Вывод
Асцит может быть следствием многих заболеваний. Важно определить первопричину накопления асцита, вылечить основное заболевание и назначить симптоматическое лечение асцита в зависимости от его степени.
Источники: Руньон Б.А. Обследование взрослых с асцитом. В: Линдор К.Д., 2020. Анджели П., Бернарди М., Вильянуэва С. и др. Руководство EASL по клинической практике для ведения пациентов с декомпенсированным циррозом печени. 2018. Тандон П., Гарсия-Цао Г. Бактериальные инфекции, сепсис и полиорганная недостаточность при циррозе печени. Semin Liver Dis. 2008; Сангисетти С.Л. Злокачественный асцит: обзор факторов прогноза, патофизиологии и терапевтических мер. World J Gastrointest Surg. 2012; Ginès P, Angeli P, Lenz K, Al E. Клинические практические рекомендации EASL по ведению асцита, спонтанного бактериального перитонита и гепаторенального синдрома при циррозе; 2010. Арройо В., Жинес П., Гербес А.Л. и др. Определение и диагностические критерии рефрактерного асцита и гепаторенального синдрома при циррозе печени. Гепатология. 1996; Мур К.П., Айтал Г.П. Рекомендации по ведению асцита при циррозе печени. Кишечник. 2006; Бенмассауд А., Фриман С.К., Роккарина Д. и др. Лечение асцита у взрослых с декомпенсированным циррозом печени: сетевой метаанализ. Кокрановская база данных Syst Rev. 2020; Цочацис Э.А., Гербес АЛ. Диагностика и лечение асцита. J Hepatol. 2017; Эльферт А.А., Або Али Л., Солиман С. и др. Рандомизированное плацебо-контролируемое исследование баклофена при лечении мышечных спазмов у пациентов с циррозом печени. Eur J Gastroenterol Hepatol. 2016; Паш И., Билодо М. Тяжелое кровотечение после абдоминального парацентеза по поводу асцита у пациентов с заболеванием печени. Алимент Pharmacol Ther. 2005; Лин Ч., Ши Ф.Й., Ма МХМ, Чанг В.С., Ян Ч.В., Ко PCI. Должна ли склонность к кровотечению сдерживать абдоминальный парацентез? Dig Liver Dis. 2005; Бернарди М., Карачени П., Навицкис Р.Дж., Уилкс М.М. Инфузия альбумина пациентам, перенесшим парацентез большого объема: метаанализ рандомизированных исследований. Гепатология. Асцит — поддержка рака Macmillan. 2020 г. Элиа С., Граупера И., Баррето Р. и др. Тяжелое острое повреждение почек, связанное с нестероидными противовоспалительными препаратами при циррозе: исследование случай-контроль. J Hepatol. 2015; Гевара М., Фернандес-Эспаррах Г., Алессандрия С. и др. Влияние контрастных веществ на функцию почек у пациентов с циррозом печени: проспективное исследование. Гепатология. 2004; Нарахара Ю., Канадзава Х., Фукуда Т. и др. Трансъюгулярный внутрипеченочный портосистемный шунт в сравнении с парацентезом плюс альбумин у пациентов с рефрактерным асцитом с хорошей функцией печени и почек: проспективное рандомизированное исследование. J Gastroenterol. 2011.
Поделиться ссылкой:
Источник
