Желудок проток поджелудочной железы

Аберрантная поджелудочная железа — это гетеротопия панкреатической железистой ткани в стенке желудка, кишечника или других органах брюшной полости. Аномалия характеризуется скудными клиническими проявлениями с преобладанием диспепсических расстройств. Осложненные формы патологии манифестируют симптомокомплексом «острого живота», желудочно-кишечными геморрагиями. Диагностика основана на инструментальных методах: УЗИ, рентгенографии с пероральным контрастированием, ЭФГДС. Диагноз подтверждают патоморфологическим исследованием биоматериала. Бессимптомные аномалии лечения не требуют, при осложнениях в основном прибегают к хирургическим вмешательствам.
Общие сведения
В медицинской литературе аномалия имеет ряд синонимов: добавочная поджелудочная железа, хористома, эктопия ПЖ. Заболевание является самым частым пороком развития поджелудочной железы и выявляется у 0,2% пациентов в ходе оперативных вмешательств на органах брюшной полости. По данным аутопсий, гетеротопия встречается у 1,3% людей в популяции. Аномалия в 2 раза чаще наблюдается у мужчин. Преимущественно она обнаруживается случайно в возрасте 40-70 лет при инструментальном обследовании пищеварительной системы.
Аберрантная поджелудочная железа
Причины
В современной гастроэнтерологии не существует единого мнения по поводу этиологических факторов. Большинство ученых утверждают, что патология возникает во внутриутробном периоде при сочетанном влиянии нескольких причин. К наиболее вероятным из них относят спонтанные генетические мутации, инфекции, перенесенные матерью во время беременности. Реже определяется связь аберрантной поджелудочной железы с приемом лекарств, обладающих тератогенным эффектом.
К факторам риска развития хористомы относят курение, употребление алкоголя и наркотических веществ беременной женщиной. Вероятность появления болезни увеличивается при проживании в экологически неблагоприятных регионах, воздействии ионизирующего излучения на ребенка в эмбриональном периоде внутриутробного развития. Риск формирования аберрантной ткани повышается при генетической предрасположенности — наличии различных аномалий у ближайших родственников.
Патогенез
Точный механизм образования аномалии до сих пор остается неясным. Наиболее вероятно, что аберрантная ткань — проявление атавизма в онтогенезе. Нарушение закладки и дифференцировки поджелудочной железы при антенатальном развитии приводит к аномальному расположению части органа. Сформированная добавочная железа имеет изолированное кровоснабжение и иннервацию, функционирует независимо от основной массы железистых клеток.
Классификация
Хористомы различаются по анатомической локализации. Аберрантная ткань железы может располагаться в различных органах:
- двенадцатиперстной кишке (31,83%);
- стенке желудка (31,46%);
- тощей кишке (21,7%);
- подвздошной кишке (9,36%);
- брыжейке (3,37%);
- желчных ходах (1,49%).
Среди желудочных аберрантных ПЖ большинство (58,2%) располагается в привратнике. По макроскопическим признакам выделяют 4 формы: узловатую, полипозную, диффузную и смешанную.
Симптомы
Подавляющее большинство гетеротопий протекает бессимптомно и выявляется случайно при гастроэнтерологической диагностике, проведении операций в полости живота. Симптоматика обычно возникает при осложненном течении заболевания и определяется локализацией аберрантной поджелудочной железы. Начальными признаками являются неспецифические диспепсические расстройства: тяжесть в животе после приема пищи, тошнота, неустойчивость стула.
Клиническое проявление крупной аберрантной железы возможно уже в раннем детском возрасте. Беспокоит срыгивание после еды, периодически бывает обильная рвота створоженным молоком или частично переваренной пищей. Дети плохо едят, медленно набирают вес, отстают в физическом развитии. Во взрослом возрасте аномалия, как правило, протекает под маской хронического гастрита, панкреатита, холецистита.
Типичный симптом осложненных форм патологии — сильные боли в животе различной локализации. Часто встречается рвота с примесями слизи и желчи. При поражении желчевыводящих протоков выделяется обесцвеченный кал. Редко аберрантная поджелудочная железа манифестирует желудочно-кишечным кровотечением, которое проявляется кровавой рвотой или меленой.
Осложнения
Зачастую при хористоме наблюдается стеноз пилорического отдела желудка, что затрудняет продвижение пищи в тонкий кишечник. В компенсированной стадии питание и энергетический обмен практически не нарушены. На этапе декомпенсации характерны истощение больных, анемия и признаки авитаминозов. При расположении аберрантной ткани в тонком кишечнике существует вероятность развития острой кишечной непроходимости, требующей неотложной хирургической помощи.
Добавочные поджелудочные железы часто подвергаются воспалению и некрозу. Начинается асептическое либо гнойное поражение аберрантной ткани, которое чревато прободением стенки пораженного органа. При расплавлении сосудистых стенок может открыться профузное кровотечение. Наличие гетеротопии повышает риск возникновения язвенной болезни, механической желтухи. Наиболее опасное последствие вовремя не диагностированной хористомы — малигнизация.
Диагностика
Выявление аберрантной железистой ткани стандартными методами исследования затруднительно, поскольку внешне аномальные образования напоминают доброкачественную опухоль. Для верификации диагноза врач-гастроэнтеролог назначает инвазивные методики с последующим гистологическим подтверждением. При подозрении на гетеротопию поджелудочной железы диагностический поиск включает следующие исследования:
- УЗИ брюшной полости. При сонографии возможно обнаружение аберрантной ткани только большого объема, которая визуализируется в виде гиперэхогенных участков в нетипичных местах. Результаты УЗИ не позволяют установить природу объемного образования. Чтобы оценить кровоток в добавочной поджелудочной железе, рекомендована допплерография.
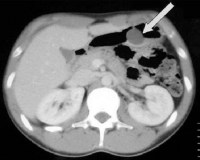
- Рентгенологические методы. При рентгенографии пассажа бария по ЖКТ гетеротопия выглядит как округлый дефект наполнения. При осложненной форме заболевания на фоне дефекта выявляют нишу или пятно бария. Аберрантную поджелудочную железу можно увидеть при компьютерной томографии ОБП.
- ЭФГДС. При эндоскопическом осмотре хорошо заметны хористомы, локализованные в желудке или начальных отделах 12-перстной кишки. Они имеют вид полипов или отдельных узлов, на поверхности которых зачастую есть устье выводного протока.
- Изучение биоптатов. Морфологический анализ образца тканей является решающим при диагностике хористом. По гистологическому строению добавочная железистая ткань может полностью соответствовать нормальной либо содержать отдельные элементы — островки Лангерганса, ацинусы или выводные протоки.
- Лабораторные методы. Анализы имеют вспомогательный характер. Для оценки внешнесекреторной функции поджелудочной железы определяют уровень амилазы, липазы и трипсина в крови. В образцах кала исследуют количество фекальной эластазы. В крови измеряют содержание глюкозы натощак, проводят глюкозотолерантный тест.
Лечение аберрантной поджелудочной железы
Консервативная терапия
В гастроэнтерологии есть успешный опыт применения аналогов гормона соматостатина. Эти препараты тормозят пролиферацию железистых клеток, препятствуют трансформации доброкачественной гетеротопии в опухолевый процесс. При недостаточной экзокринной функции поджелудочной ткани назначают заместительную ферментную терапию. Для устранения неприятных симптомов используют анальгетики, желчегонные препараты, прокинетики.
Хирургическое лечение
В абдоминальной хирургии целесообразность оперативного вмешательства при аберрантной поджелудочной железе остается предметом научных дискуссий. При бессимптомном течении и нормальном функционировании органа с железистой геторотопией больным требуется наблюдение. Возможность проведения операции решается индивидуально для пациентов со сниженной функциональной активностью основной ПЖ.
Абсолютными показаниями к выполнению радикального лечения считают осложненные варианты аберрантной аномалии. Рекомендована максимально экономная резекция в пределах здоровых тканей. При формировании стеноза привратника или кишечника обеспечивается хирургическая коррекция, при необходимости накладывается анастомоз. Обязательному удалению подлежат хористомы с высоким риском малигнизации.
Прогноз и профилактика
Бессимптомные формы аберрантной ПЖ не представляют риска для здоровья и жизни человека, в таком случае прогноз считается благоприятным. Прогностически неблагоприятно расценивается появление осложнений со стороны желудка, кишечника, билиарной системы, быстрое увеличение размеров добавочной железы. Учитывая неясный этиопатогенез, специфические меры первичной профилактики не разработаны.
Источник
Протоки поджелудочной железы выполняют ответственную функцию в процессе пищеварения: они соединяют орган с кишечником, благодаря чему процесс переваривания пищи протекает физиологично.
Патологий протоков не так много, но все они доставляют серьезный дискомфорт. Рассмотрим, как устроены эти протоки и какие симптомы говорят об их поражении.
Строение протоков поджелудочной железы
Протоки необходимы данному органу, чтобы панкреатический секрет смог попасть в просвет двенадцатиперстной кишки и начал активно участвовать в процессе пищеварения.
Печеночные протоки, проходящие через поджелудочную железу, соединяются, образуя холедох. Проток поджелудочной железы объединяется с желчным: они вместе впадают в двенадцатиперстную кишку. Так бывает чаще всего, но существуют и другие варианты строения:
- В половине всех случаев обнаруживается именно этот вариант. Панкреатический проток и общий желчный объединяются до вступления в ДПК с образованием ампулы.
- Образования соединяются друг с другом, но общая ампула при этом у них не формируется. В процентном соотношении данный тип занимает 33%.
- Холедох и проток поджелудочной железы впадают в кишку обособленно друг от друга: они не объединяются между собой, в ДПК имеется два сосочка (большой и малый).
- Холедох и панкреатический проток соединяются друг с другом задолго до впадения в двенадцатиперстную кишку. Этот вариант составляет 8% случаев.
У некоторых людей бывает дополнительный проток поджелудочной железы. Его наличие не является патологией. Поэтому на вопрос о том, сколько каналов в поджелудочной железе у человека, можно ответить лишь после дополнительного обследования.
Что такое вирсунгов проток?
Главный панкреатический проток поджелудочной железы называется вирсунговым. Он залегает в толще органа, идет от самого хвоста до головки. Получается в результате слияния более мелких, дольковых протоков. Вирсунгов проток повторяет все анатомические изгибы органа, это особенно важно в области головки железы.
Его можно четко визуализировать с помощью ультразвукового исследования. Длина в норме составляет от 16 до 23 см, диаметр просвета различен в зависимости от локализации. В хвосте он будет меньше, а в области головки наблюдается расширение вирсунгова протока поджелудочной железы: он увеличивается в 3-4 раза.
По форме может быть дугообразным, S-образным или коленообразным.
На конце находится сфинктер Одди: сам проток поджелудочной железы открывается в 12-перстную кишку, куда далее попадает секрет.
Основные патологии
На состояние панкреатических и желчных протоков влияют любые заболевания органов желудочно-кишечного тракта. Патология может быть:
- врожденной – чаще всего это аномалии развития, характеризующиеся нарушением строения, формы, аплазией и т.д.;
- приобретенной – проблемы возникают в течение жизни.
Основные патологии, которые обнаруживаются в протоках железы, – стеноз, расширение протока поджелудочной железы, обструкция и нарушение проходимости, а также воспаление.
Закупорку просвета могут спровоцировать различные кисты поджелудочной железы, опухолевые образования, рубцы, спаечный процесс, панкреатит и многие другие заболевания.
Причины и симптоматика
Протоки поражаются у человека по разным причинам. Среди них выделяют предрасполагающие факторы:
- неправильное питание;
- запущенные инфекции органов пищеварения, эндокринные нарушения;
- чрезмерное употребление алкоголя;
- тяжелые и длительные стрессы;
- аутоиммунные инфекции;
- обменные нарушения (сахарный диабет).
Клинические проявления болезней могут быть крайне разнообразными. Проблема может никак себя не проявлять, но иногда отмечается резкое ухудшение состояния. Симптомы также могут нарастать постепенно по мере прогрессирования заболевания. Признаки нарушения в протоках могут быть следующими:
- Дискомфорт в области правого подреберья, который может длиться от нескольких часов до недели и даже месяца.
- Боли опоясывающего характера, захватывающие верхнюю часть живота.
- Изменение цвета кожных покровов: кожа и слизистые начинают желтеть из-за нарушения оттока желчи.
- Изменение цвета кала: он становится светлым из-за дефицита стеркобилина.
- Зуд кожных покровов – чаще всего появляется при желтухе.
- Потемнение мочи вследствие нарушения обмена билирубина.
- Общие признаки воспалительного процесса: повышенная утомляемость, слабость, лихорадка.
Все эти симптомы говорят о том, что в пищеварительной системе имеются проблемы, которые ни в коем случае нельзя запускать. Это может привести к серьезным последствиям и осложнениям.
Диагностика
Патологиями поджелудочной железы и ее протоков занимается врач-гастроэнтеролог. Именно к этому специалисту нужно обращаться при болях в верхней части живота, нарушении стула и других характерных симптомах, перечисленных выше.
Врач проводит осмотр, после чего для уточнения диагноза обязательно назначает дополнительные обследования:
- общий анализ крови для выявления признаков воспаления;
- анализ мочи;
- копрограмма;
- биохимический анализ крови (особенно важен уровень билирубина, щелочной фосфатазы, ферментов: амилазы, липазы, количество трансаминаз);
- ультразвуковое исследование (является основным методом диагностики, при этом визуализируется не только панкреатический проток, но и находящиеся рядом структуры);
- МРТ и КТ (показывают точную картину состояния органов брюшной полости и окружающих тканей, можно посмотреть, не расширен ли панкреатический проток, оценить его ход и извитость);
- биопсия под контролем УЗИ подозрительных участков железы.
На УЗИ или МРТ вместе с поджелудочной железой нужно также посмотреть печень, желчный пузырь и его протоки, желудок и двенадцатиперстную кишку. Это необходимо для проведения дифференциальной диагностики. Например, при легком течении воспаления панкреатический проток не будет дифференцироваться при обследовании.
Лечение
Лечение патологии зависит от ее тяжести и общего состояния организма. При острой фазе воспалительного процесса назначают НПВС, в более тяжелых случаях – антибактериальные средства, в стационаре проводится дезинтоксикационная терапия.
Как правило, врачи стараются лечить заболевания консервативными способами, при необходимости ограничиваются малоинвазивными методиками.
Виды вмешательств на протоках:
- Холедохолитотомия – хирургическая операция, когда общий желчный проток частично иссекают. Это проводится с целью избавления пациента от желчнокаменной болезни.
- Установка стента в проток: в его просвет ставится металлическая конструкция, которая устраняет сужение протока и его непроходимость.
- Дренирование желчных протоков. В просвет вводится катетер, вся процедура осуществляется под эндоскопическим контролем.
Читайте также:
Жизнь после удаления поджелудочной.
Что такое билиарнозависимый панкреатит: виды и лечение.
Заключение
Патологии протоков поджелудочной железы чаще всего диагностируются на поздних стадиях. По этой причине лечение занимает длительное время и не всегда приводит к положительному результату.
Нужно внимательно следить за состоянием своего здоровья, по возможности исключить все предрасполагающие факторы, а при появлении первых признаков болезни сразу же обращаться за помощью к специалисту.
Источник
Поджелудочная железа – важнейший орган в пищеварительной системе. Отвечает за синтез гормонов и выработку пищеварительных ферментов. Он регулирует в человеческом организме показатели глюкозы в кровеносных сосудах. Состоит железа из трех основных частей – головка, тело и хвост. Находится за желудком и, относительно позвоночника, располагается перпендикулярно. У каждого человека протоки в области поджелудочной железы имеют одну систему. В нее входит добавочный и главный канал, который осуществляют выводящую функцию для секреции.
Главный проток поджелудочной железы
Главный проток носит названия Вирсунгов, в честь немецкого ученного, который открыл его для науки. Свое начало главный проток берет от хвостовой части органа и тянется до 12 перстной кишки. Поступление жидкости регулируется с помощью сфинктера, который располагается в конце протока. Его размер изменяется по всей длине – вначале он имеет диаметр два миллиметра, к середине доходит до трех, а на краю уже более четырех. По внешнему виду канал напоминает дугу, которая повторяет строение поджелудочной железы.
Проток имеет по всей длине незначительные каналы, которые впадают в него. Их численность индивидуальна для каждого человека, и, в зависимости от этого, меняется их расстояние. Существует два вида протоков – магистральный и рассыпной, при первом каналов может быть около 35 штук, а при втором типе насчитывается более 60. При магистральной форме расстояние расположения протоков вирируется около 1,5 см, а вот при втором типе значительно сокращается. В длину главный поток может достигать 20 сантиметров.

Дополнительные протоки в зоне поджелудочной железы
Панкреатический проток – дополнительный, находится в центральной части поджелудочной железы. У большей части пациентов данный элемент прикреплен к Вирсунговому протоку. Однако у 35% людей обнаружили, что дополнительный проток отсоединен от главного и находится выше соска двенадцати перстной кишки. Таким образом, он образует санторинев сосок. При такой аномалии панкреатический поток самостоятельно выполняет функцию подачи желудочной жидкости. Поджелудочный сок идет по каналу и попадает в кишку благодаря клапану Хелли, он регулирует его поток. Поэтому панкреатическая жидкость не поступает в кишечно-пищеварительный тракт.
У большей части людей головка поджелудочной железы имеет систему отдельных протоков. Существует всего три их формы:
- Общая – свое начало берет от тела поджелудочной железы.
- Нижняя – составляет общий канал головки из-за соединения с верхней формой.
- Верхняя – начинается в дополнительном протоке, но иногда соединяется с нижней формой, и тогда не имеет самостоятельного выхода в 12-перстную кишку.
Аномалии строения
Чаще, аномалия в строении поджелудочной железы связана с генетическим дефектом. Во время формирования органа произошел сбой. В случае, когда главный проток имеет два ответвления, у человека наблюдается врожденный стеноз. Тогда проблемы возникают и в выводных каналах. Они в большинстве случаев сужаются, что провоцирует развитие различных патологий пищеварительной системы. Самая распространенная болезнь поджелудочной железы – панкреатит. Он может протекать в хронической форме, то есть формирует воспалительный процесс в поджелудочной железе. Также может сопровождаться новообразованиями в головке органа. Образования довольно часто перерастают в злокачественные опухоли, и больному ставится диагноз онкология. Если пациент вовремя не начал лечение, не обойдется без операционного вмешательства. Хирургу требуется удалить часть органа, чтобы ничего не угрожало жизни человеку.
Важно. При нарушениях в протоках возможно изменение в водном балансе, что приводит к кистозному фиброзу. Желчевыводящие пути напрямую связаны с системой протоков в поджелудочной железе. При любой патологии с ними у человека возникают проблемы с пищеварением и поджелудочной железой.

Кроме того, главный проток может не только сужаться, но и расширяться. Это следствие иных расстройств. Например, это происходит при наличии образования кист или панкреатита. Протоки главные и дополнительные поджелудочной железы увеличиваются, за счет отечности мягких тканей вокруг органа. Симптомы проявляются в зависимости от самих болезней. Лечить изменение в размере протока можно только при комплексной терапии, то есть требуется устранить само заболевание. При грамотном и квалифицированном лечении, протоки восстановят свой привычный размер и будут правильно функционировать. Самое главное вовремя обратить внимание на проявляющиеся признаки расстройств пищеварения. Так как вылечить начальную форму болезни значительно легче. Ведь при тяжелой форме потребуется больше времени, также не исключено, что врач назначит хирургическую операцию. А удаление части органов, приводит к тому, что внутренние системы уже не будут нормально функционировать, как в здоровом организме. Потребуется соблюдать определенный режим питания. Для выявления нарушений необходимо раз в полгода проходить полное обследование внутренних органов.
Канал селезенки поджелудочной железы
Многие врачи называют этот канал серым кардиналом. Это объясняется тем, что он влияет на обмен веществ в организме, а также взаимодействует с печеночной и почечной системой. Он участвует в процессе очистки организма от токсических веществ. В зависимости от половой принадлежности, канал селезенки влияет на работу других внутренних органов. У женщин он участвует и воздействует на функциональность матки. При беременности крайне важно, чтобы проток нормально выполнял свои функции, так как может повлиять на вынашивании плода. У мужчин проток отвечает за качество и количество семенной жидкости.
Важно. Канал селезенки имеет определенные токи, благодаря которым врачи способны предотвратить нежелательную беременность представительницы прекрасного пола.
Кроме того, этот проток выполняет и другие физиологические функции в организме. От него зависит циркуляция крови в сосудах, состояние водного баланса, а также он участвует в расщепление пищеварительных элементов, с последующей выработкой необходимых ферментов.
Нормы размера Вирсунгова протока поджелудочной железы
Вид главного протока зависит от индивидуальных особенностей организма человека. Чаще он напоминает по форме дугу, но бывает и коленообразный тип. Также у пациентов встречается S-образный канал, который в точности повторяет форму поджелудочной железы.
В организме основной проток схож по своим свойствам с речкой, в которую впадают маленькие ручейки. От их количества во многом зависит форма и размер. Чем больше каналов входит в систему, тем она шире. Существует определенная норма, при которой допустимы незначительные отклонения:
- головка имеет размер около 3,3 мм;
- тело вирируется в диаметре от 2 до 3 мм;
- хвост может быть от 1 до 1,7 мм.
Аберрантный проток поджелудочной железы
Нахождение в организме этого протока говорит об его аномалии. Встречается он редко, всего приходится на 5% населения. Появляется из-за нарушения ротации и миграции. Свое начало проток берет от головки и доходит до клапана, который регулирует подачу поджелудочной жидкости в двенадцатиперстную кишку. Люди с таким дефектом живут полноценной жизнью, однако расстройство пищеварительной системы все же может быть. При закупорке аберрантного протока происходит рецидив хронического панкреатита.
Нормальное функционирование систем протоков важно для жизнедеятельности всего организма. При незначительном их размере они влияют на работу поджелудочной железы, почек и печени. При любых нарушениях в этих органах происходит обострение имеющихся заболеваний, а в некоторых случаях развитие новых болезней. Например, при неправильной выработке ферментов, в организме возникает расстройство панкреонекроз. При таком заболевании в поджелудочной железе происходит отмирание клеток, что приводит к летальному исходу. Чтобы не возникло подобных проблем с поджелудочной железой, соблюдают правила в питании. В первую очередь отказываются от острой и жирной еды.
Важно. Больше времени уделяют физическим занятиям. При первых недомоганиях обращаются за помощью к врачу.
Источник
