Вырабатывается поджелудочной железой для нормализации концентрации

Многие примерно следующим образом ответят на вынесенный вопрос в заголовок статьи — да, какая разница, что в подробностях вырабатывает наша поджелудочная железа! Что-то вырабатывает, сок или желчь! Что несут нам знания в этой области, ответ на поставленный вопрос?
Давайте попробуем разобраться и постараемся убедиться, что любые знания имеют почву под собой, а тем более, если они напрямую касаются здоровья человека, каждого из нас. Подготовленный материал поможет разобраться в работе поджелудочной железы, составе ее секрета (панкреатического сока), а также основных функциях органа и раскрыть суть темы — что вырабатывает поджелудочная железа.
Поджелудочная железа
Поджелудочная железа — один из главных органов, задействованных в пищеварительном процессе человека. Она несет немалую ежедневную нагрузку, сталкиваясь с различными отрицательными факторами на протяжении всей жизни людей.
Следовательно, ей не чужды и заболевания, тем более, что поджелудочная является довольно ранимым органом. Как чуть прихватит живот, многие о ней вспоминают и чаще всего в своих болях почему-то винят именно ее. Хотя источником могут быть и другие соседние органы, тот же желудок, кишечник.
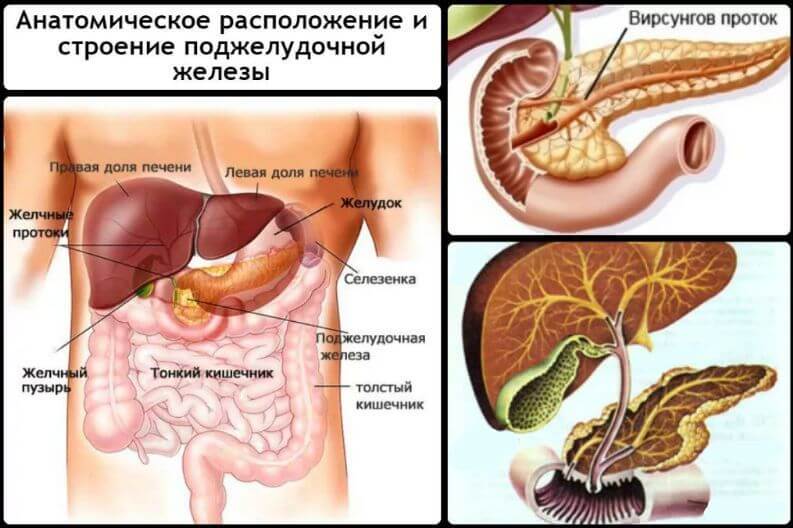
Железа считается наиболее крупной по размерам среди прочих желез человека (достигая в длину у взрослого- 20 см). Находится она под желудком по левую его сторону, на задней стенке брюшной полости, рядом с ней располагаются селезенка, двенадцатиперстная кишка, сам желудок. У нее вытянутая грушевидная форма, включает в себя три отдела: головка, тело и тонкий удлиненный хвост.
Секреторная функция железы
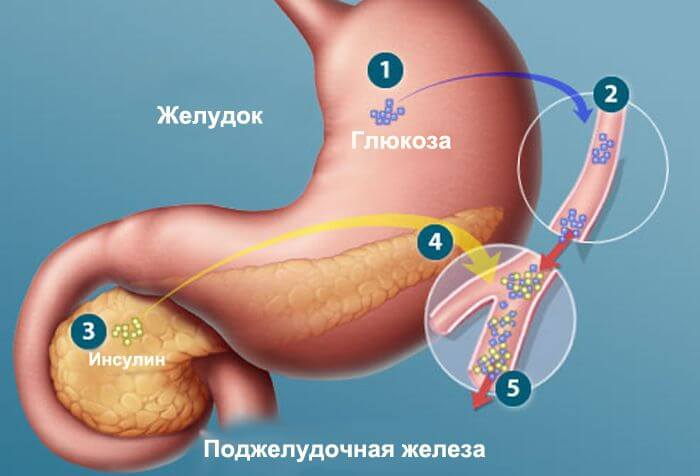
Поджелудочная железа вырабатывает панкреатический секрет. Это и есть основная ее миссия (экзокринная функция), за сутки железа выделяет примерно 1.5–2 литра сока. Причем состав его может значительно отличаться по набору ферментов (энзимов), концентрации в зависимости от поступаемой в желудок пищи.
Такая его особенность. Благодаря этому свойству, организм может справляться с разными нагрузками в виде жирной, кислой, острой, жареной, копченой пищи, спиртных напитков. Но предел прочности все-таки существует и частое нарушение режима питания, состава пищи приводит к сбоям.
При налаженной идеальной работе железы по оттоку сока не происходит, так называемая панкреатическая реакция, сок регулярно стекает в двенадцатиперстную кишку и вырабатывается заново в поджелудочной при поступающем сигнале мозга о поступлении новой порции еды в желудок.
Любые нарушения в работе органа, связанные с оттоком сока, приводят к тому, что он не вытекает как положено в кишечник, а точнее, в двенадцатиперстную кишку (где непосредственно протекает окончательный процесс переваривания пищи, разложение ее компонентов на простой состав), либо, наоборот, может вытекать, но также легко и забрасываться из кишки обратно, соединенный уже с агрессивной желчью желчного пузыря.
В обоих случаях происходит скапливание сока, насыщенного кислотами, внутри железы. Находясь там, он переваривает саму поджелудочную, пожирая ее клетки, превращая ткани стенок органа в рубцы, огрубевшие островки.
Эндокринная функция железы
Вторая важная функция – эндокринная (связанная с выработкой гормонов). Какие гормоны вырабатывает поджелудочная железа? Вот их перечень:
- инсулин;
- глюкагон;
- липокаин;
- соматостатин;
- тиролиберин;
- грелин;
- гастрин и другие.
Все они жизненно необходимы для нормального функционирования организма человека в целом. Здоровая железа справляется благополучно с их синтезом, и гормональная функция железы считается на этом исполняемой, всякие заболевания отсутствуют.
Нарушения функционирования поджелудочной
При нарушениях, связанных с работой железы, в том числе выработки секрета, возникают различные заболевания, наиболее распространенное среди них – панкреатит, бывает в нескольких формах.
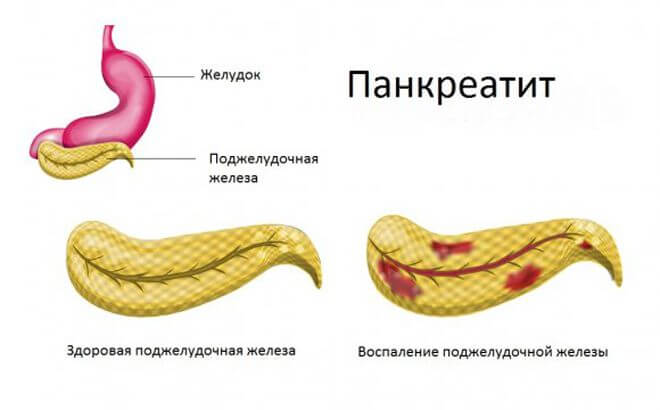
Основные провокаторы заболевания – плохое некачественное нездоровое питание, прием алкоголя, сильно действенных лекарственных препаратов, малоактивный образ жизни, приводящий к застоям во всех системах, органах, а также ряд болезней соседних органов пищеварения могут вызвать различные воспалительные процессы железы. Всегда появляются боли, обычно после приема пищи.
Спустя небольшое время, они бывают очень разными, кроме этого воспаления, болезни железы выдают следующие симптомы:
- тяжесть в брюшной области, вздутие, метеоризм;
- вялость, потеря интереса к окружающей действительности, апатия;
- тошнота (рвота);
- горечь во рту и неприятный привкус;
- температура (возможно);
- изменение цвета мочи, кала;
- желтизна или бледность кожных покровов, их сухость и пр.
Эти признаки присущи не всем формам болезней и состояниям железы, но, как правило, диагностируются при запущенном течении болезни. При острой форме панкреатита либо при иных болезнях железы. В таком случае рекомендуется срочно обратиться за помощью к специалистам для определения диагноза и лечение заболевания.
От желудка до двенадцатиперстной кишки
Дав определение поджелудочной железе, перечислив ее функции, теперь озадачимся более глубоким вопросом: а что такого ценного по составу вырабатывает поджелудочная железа? Ведь уже было перечислено – сок и гормоны. Да, именно так! Но теперь пришел черед рассказать об этом подробнее.
Пища, которая попадает в наш организм, состоит из белков, жиров, углеводов, клетчатки. Функция железы состоит в том, чтобы помочь прочим органам системы ЖКТ переработать этот состав в более простой по строению, усваиваемый клетками человека. Изначально пища поступает в желудок, обработанная птиалином слюны (расщепив крахмал).
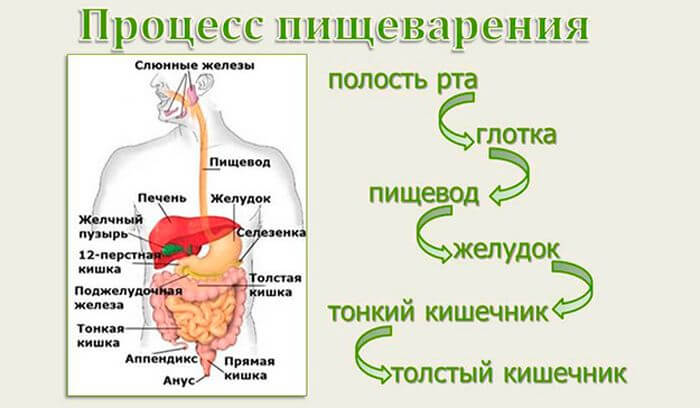
В желудке пепсин расщепляет белки до пептидов, затем пища оказывается в кишке, где происходит оценка химического состава пищи и подаются мозгом сигналы во все органы пищеварения о продолжении процесса расщепления еды. Желчный пузырь начинает вырабатывать желчь, которая эмульгирует жиры, железа продуцирует панкреатический сок.
Желчь и сок стекают в кишку и там встречаются с попавшей пищей из желудка. Находясь в железе, ферменты, образующие сок, находятся не в активном состоянии. Активация ферментов обеспечивается поступлением желчи, энтерокиназы.
Здесь, в двенадцатиперстной кишке, и происходит окончательная активная фаза переваривания пищи, расщепление всех попавших химических элементов на более простой состав, далее доступный для поглощения и усвоения клетками организма.
Что же продуцирует поджелудочная железа человека
Панкреатический сок железы, состоит из ряда ферментов (энзимов): трипсин, химотрипсин, липаза, амилаза, лактаза и другие, образующихся в специальных группах клеток под названием ацинусы, а также микроэлементов бикарбонатов (кислые соли), участвующих в нейтрализации кислотности поступающей пищи из желудка.
Каждый из энзимов ответственен за процесс расщепления определенного элемента питания. Так за расщепление жиров, триглициридов до жирных кислот отвечает липаза, а также она задействована в расщеплении нейтральных жиров на ВЖК и глицерин; лактаза контактирует с лактозой молока, функция трипсина, химотрипсина – расщепление белков, пептидов, синтез аминокислот. Амилаза свое действие оказывает на углеводы. Превышение амилазы в крови, моче свидетельствует о ряде заболеваний, обычно панкреатите, сахарном диабете, гепатите и пр.
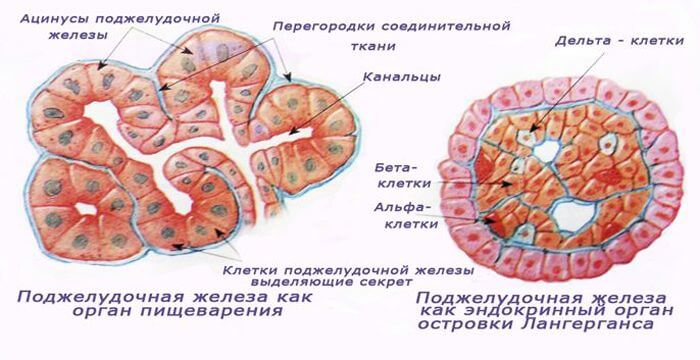
О гормонах железы. Напрямую процесс выработки гормонов связан с функционированием островков Лангерганса. Каждый из них, в свою очередь, состоит из α- β-, δ-, d-,PP-видов клеток.
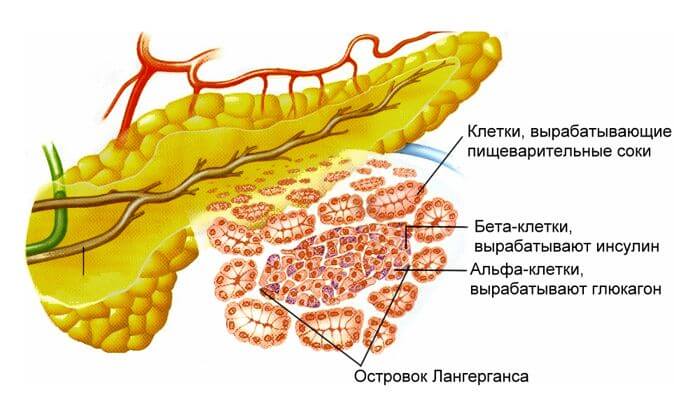
Большинство в железе β -клеток, они отвечают за производство инсулина; за глюкагон ответственны α-клетки; за синтез гормона грелин, ответственного за аппетит, стимуляцию потребления пищи — d клетки; δ-клетки производят соматостатин, угнетающий синтез остальных гормонов железы; PP-клетки – за панкреатический полипептид, подавляющий секрецию поджелудочной железы.
Инсулин и глюкагон в этом списке наиболее важнейшие гормоны, первый своим воздействием на организм понижает уровень сахара в крови, путем поглощения глюкозы тканями (регулирует углеводный и липидный (жировой) обмен), а второй, наоборот, своим воздействием высвобождает глюкозу и повышает уровень сахара, вырабатывают липокаин, тормозящий жировое перерождение печени.
Врачи больному обязательно назначают сперва сдачу анализов, ведь проанализировав кровь, мочу можно определить, какие показатели не в норме. Полагаясь на свои знания и результаты анализов плюс, подключив данные аппаратной диагностики, диету, специалист правильно установит диагноз и назначит нужное лечение.
Источник
Поджелудочная железа – важная составляющая пищеварительной системы человека. Она является главным поставщиком ферментов, без которых невозможно полноценное переваривание белков, жиров и углеводов. Но выделением панкреатического сока ее деятельность не ограничивается. Особые структуры железы – островки Лангерганса, которые выполняют эндокринную функцию, секретируя инсулин, глюкагон, соматостатин, панкреатический полипептид, гастрин и грелин. Гормоны поджелудочной железы участвуют во всех видах обмена, нарушение их выработки ведет к развитию серьезных заболеваний.
 Гормоны поджелудочной железы регулируют функции пищеварительной системы и обмен веществ
Гормоны поджелудочной железы регулируют функции пищеварительной системы и обмен веществ
Эндокринная часть поджелудочной железы
Клетки поджелудочной железы, синтезирующие гормональноактивные вещества, называются инсулоцитами. Они расположены в железе скоплениями – островками Лангерганса. Общая масса островков составляет всего 2% от веса органа. По строению различают несколько типов инсулоцитов: альфа, бета, дельта, РР и эпсилон. Каждая разновидность клеток способна образовывать и секретировать определенный вид гормонов.
Какие гормоны вырабатывает поджелудочная железа
Перечень панкреатических гормонов обширный. Одни описаны очень подробно, а свойства других изучены еще недостаточно. К первым относится инсулин, считающийся самым изученным гормоном. К представителям биологически активных веществ, исследованных недостаточно, можно отнести панкреатический полипептид.
Инсулин
Особые клетки (бета-клетки) островков Лангерганса поджелудочной железы синтезируют гормон пептидной природы, получивший название инсулин. Спектр действия инсулина широк, но основное его назначение – понижение уровня глюкозы в плазме крови. Влияние на обмен углеводов реализуется благодаря способности инсулина:
- облегчать поступление глюкозы в клетку путем повышения проницаемости мембран;
- стимулировать усвоение глюкозы клетками;
- активировать образование в печени и мышечной ткани гликогена, являющегося основной формой хранения глюкозы;
- подавлять процесс гликогенолиза – расщепления гликогена до глюкозы;
- тормозить глюконеогенез – синтезирование глюкозы из белков и жиров.
Но не только метаболизм углеводов является сферой приложения гормона. Инсулин способен влиять на белковый и жировой обмен через:
- стимуляцию синтеза триглицеридов и жирных кислот;
- облегчение поступления глюкозы в адипоциты (жировые клетки);
- активизацию липогенеза – синтеза жиров из глюкозы;
- торможение липолиза – расщепления жиров;
- угнетение процессов распада белка;
- повышение проницаемости клеточных мембран для аминокислот;
- стимуляцию синтеза белка.
Инсулин обеспечивает ткани запасами потенциальных источников энергии. Его анаболический эффект приводит к увеличению депо белка и липидов в клетке и определяет роль в регуляции процессов роста и развития. Кроме того, инсулин влияет на водно-солевой обмен: облегчает поступление калия в печень и мышцы, способствует удержанию воды в организме.
Главным стимулом образования и секреции инсулина является рост уровня глюкозы в сыворотке крови. К увеличению синтеза инсулина также приводят гормоны:
- холецистокинин;
- глюкагон;
- глюкозозависимый инсулинотропный полипептид;
- эстрогены;
- кортикотропин.
Поражение бета-клеток ведет к нехватке или отсутствию инсулина – развивается сахарный диабет 1-го типа. Кроме генетической предрасположенности, в возникновении этой формы заболевания играют роль вирусные инфекции, стрессовые воздействия, погрешности питания. Инсулинорезистентность (невосприимчивостью тканей к гормону) лежит в основе диабета 2-го типа.
 Выработка инсулина зависит, главным образом, от уровня глюкозы в крови
Выработка инсулина зависит, главным образом, от уровня глюкозы в крови
Глюкагон
Пептид, производимый альфа-клетками островков поджелудочной железы, называется глюкагоном. Его действие на человеческий организм противоположно действию инсулина и заключается в повышении уровня сахара в крови. Основная задача – поддержание стабильного уровня глюкозы в плазме между приемами пищи, выполняется за счет:
- расщепления гликогена в печени до глюкозы;
- синтеза глюкозы из белков и жиров;
- угнетения процессов окисления глюкозы;
- стимуляции расщепления жиров;
- образования кетоновых тел из жирных кислот в клетках печени.
Глюкагон повышает сократительную способность сердечной мышцы, не влияя на ее возбудимость. Результатом является рост давления, силы и частоты сердечных сокращений. В стрессовых ситуациях и при физических нагрузках глюкагон облегчает скелетным мышцам доступ к энергетическим запасам и улучшает их кровоснабжение благодаря усилению работы сердца.
Глюкагон стимулирует высвобождение инсулина. При инсулиновой недостаточности содержание глюкагона всегда повышено.
Соматостатин
Пептидный гормон соматостатин, вырабатываемый дельта-клетками островков Лангерганса, существует в виде двух биологически активных форм. Он подавляет синтез многих гормонов, нейромедиаторов и пептидов.
Соматостатин, кроме того, замедляет всасывание глюкозы в кишечнике, снижает секрецию соляной кислоты, моторику желудка и секрецию желчи. Синтез соматостатина возрастает при высоких концентрациях глюкозы, аминокислот и жирных кислот в крови.
Читайте также:
Как сохранить здоровье поджелудочной железы: 5 советов
6 признаков гипогликемии
Враги фигуры: 9 продуктов, усиливающих аппетит
Гастрин
Гастрин – пептидный гормон, кроме поджелудочной железы вырабатывается клетками слизистой оболочки желудка. По количеству аминокислот, входящих в его состав, различают несколько форм гастрина: гастрин-14, гастрин-17, гастрин-34. Поджелудочная железа секретирует в основном последний. Гастрин участвует в желудочной фазе пищеварения и создает условия для последующей кишечной фазы посредством:
- увеличения секреции соляной кислоты;
- стимуляции выработки протеолитического фермента – пепсина;
- активизации выделения бикарбонатов и слизи внутренней оболочкой желудка;
- усиления моторики желудка и кишечника;
- стимуляции секреции кишечных, панкреатических гормонов и ферментов;
- усиления кровоснабжения и активации восстановления слизистой оболочки желудка.
Стимулируют выработку гастрина, на который влияет растяжение желудка при приеме пищи, продукты переваривания белков, алкоголь, кофе, гастрин-высвобождающий пептид, выделяемый нервными отростками в стенке желудка. Уровень гастрина растет при синдроме Золлингера – Эллисона (опухоль островкового аппарата поджелудочной железы), стрессе, приеме нестероидных противовоспалительных препаратов.
Определяют уровень гастрина при дифференциальной диагностике язвенной болезни и болезни Аддисона – Бирмера. Это заболевание еще называют пернициозной анемией. При нем нарушение кроветворения и симптомы анемии вызваны не дефицитом железа, что встречается чаще, а нехваткой витамина В12 и фолиевой кислоты.
Грелин
Грелин продуцируют эпсилон-клетки поджелудочной железы и специальные клетки слизистой оболочки желудка. Гормон вызывает чувство голода. Он взаимодействует с центрами головного мозга, стимулируя секрецию нейропептида Y, ответственного за возбуждение аппетита. Концентрация грелина перед приемом пищи растет, а после – снижается. Функции грелина разнообразны:
- стимулирует секрецию соматотропина – гормона роста;
- усиливает выделение слюны и готовит пищеварительную систему к приему пищи;
- усиливает сократимость желудка;
- регулирует секреторную активность поджелудочной железы;
- повышает уровень глюкозы, липидов и холестерола в крови;
- регулирует массу тела;
- обостряет чувствительность к пищевым запахам.
Грелин координирует энергетические потребности организма и участвует в регуляции состояния психики: депрессивные и стрессовые ситуации повышают аппетит. Кроме того, он оказывает действие на память, способность к обучению, процессы сна и бодрствования. Уровень грелина увеличивается при голодании, похудении, низкой калорийности пищи и уменьшении содержания глюкозы в крови. При ожирении, сахарном диабете 2-го типа отмечается снижение концентрации грелина.
 Грелин – гормон, отвечающий за чувство голода
Грелин – гормон, отвечающий за чувство голода
Панкреатический полипептид
Панкреатический полипептид является продуктом синтеза РР-клеток поджелудочной железы. Его относят к регуляторам пищевого режима. Действие панкреатического полипептида на процессы пищеварения следующее:
- угнетает внешнесекреторную активность поджелудочной железы;
- сокращает выработку панкреатических ферментов;
- ослабляет перистальтику желчного пузыря;
- тормозит глюконеогенез в печени;
- усиливает пролиферацию слизистой оболочки тонкой кишки.
Секреции панкреатического полипептида способствует богатая белком пища, голодание, физические нагрузки, резкое падение уровня сахара крови. Снижают выделяемое количество полипептида соматостатин и глюкоза, введенная внутривенно.
Вывод
Нормальное функционирование организма требует слаженной работы всех эндокринных органов. Врожденные и приобретенные заболевания поджелудочной железы ведут к нарушению секреции панкреатических гормонов. Понимание их роли в системе нейрогуморальной регуляции помогает успешно решать диагностические и лечебные задачи.
Видео
Предлагаем к просмотру видеоролик по теме статьи.
Нашли ошибку в тексте? Выделите ее и нажмите Ctrl + Enter.
Источник
Гормоны поджелудочной железы
При нарушениях в работе человеческого организма необходимо учитывать различные факторы. Они могут быть внешними и внутренними. Среди внутренних факторов, которые могут спровоцировать развитие патологических изменений, можно назвать избыток либо дефицит гормонов определенного типа.
Для устранения проблемы нужно знать, какая железа вырабатывает тот или иной вид соединения, чтобы принять необходимые меры.
Поджелудочной железой вырабатывается несколько видов гормонов. Основным является инсулин. Он представляет собой полипептид, в составе которого находится 51 аминокислота. При недостаточном либо избыточном образовании этого гормона в организме человека возникают отклонения. Нормальные его показатели колеблются в пределах от 3 до 25 мкЕд/мл. У детей его уровень немного снижен, у беременных женщин может повышаться.
Инсулин необходим для снижения количества сахара. Он активирует усвоение глюкозы мышечной и жировой тканью, обеспечивая ее преобразование в гликоген.
Кроме инсулина, поджелудочная железа отвечает за синтез таких гормонов, как:
- С-пептид. Он не относится к числу полноценных гормонов. По сути, это один из элементов проинсулина. Он отделяется от основной молекулы и оказывается в крови. С-пептид представляет собой эквивалент инсулина, по количеству которого можно диагностировать патологии в работе печени и поджелудочной железы. Также он указывает на развитие сахарного диабета.
- Глюкагон. По своему действию этот гормон противоположен инсулину. Его особенностью является повышение уровня сахара. Это достигается благодаря его воздействию на печень, которая стимулирует выработку глюкозы. Также с помощью глюкагона происходит расщепление жиров.
- Панкреатический полипептид. Этот гормон был обнаружен недавно. Благодаря ему сокращается расход желчи и пищеварительных ферментов, что обеспечивается регуляцией деятельности мускулатуры желчного пузыря.
- Соматостатин. Он оказывает воздействие на работу других гормонов поджелудочной железы и ферментов. Под его влиянием снижается количество глюкагона, соляной кислоты и гастрина, а также замедляется процесс усвоения углеводов.
Помимо этих гормонов, поджелудочная железа вырабатывает и другие. От того, насколько их количество соответствует норме, зависит деятельность организма и риск развития патологий.
Причины отклонения гормона инсулина
Нарушение синтеза инсулин часто приводит к сахарному диабету
Количество инсулина в крови может быть повышенным (превышает норму в 30 мкЕД/мл) или пониженным (менее 3 мкЕД/мл). Также выделяют понятие инсулинорезистентности – состояния, при котором содержание инсулина в крови соответствует норме, но этого недостаточно для поддержания нормальной гликемии натощак.
В норме высокий уровень инсулина наблюдается сразу после еды, а низкий – через 2-3 часа и более после приема пищи.
Причины пониженного инсулина:
- Наследственные факторы, нарушающие работу бета-клеток островков.
- Травмы живота.
- Панкреатит, захватывающий хвост поджелудочной железы.
- Повреждение поджелудочной железы при операциях.
- Токсическое повреждение поджелудочной железы.
Если выработка инсулина недостаточна, развивается сахарный диабет 1 типа (инсулинопотребный). В этом случае поджелудочная железа не может вырабатывать достаточное количество инсулина. Выработка гормона происходит неравномерно, поэтому контролировать уровень глюкозы при таком заболевании сложнее, чем при другом типе сахарного диабета. Инъекции инсулина в таком случае являются обязательными.
Больше информации о инсулине можно узнать из видео:
Читайте: Значение и норма ХГЧ при беременности
Инсулинорезистентность – это недостаток рецепторов к инсулину, из-за чего гормон не может полностью выполнять свои функции. Ее причины:
- Наследственный дефект.
- Постоянное поступление больших доз глюкозы в организм (переедание).
Содержание инсулина в крови при этом может быть нормальным или повышенным, но оно сопровождается высоким уровнем гликемии. Такое заболевание называется сахарным диабетом 2 типа (инсулиннепотребным). В его лечении на первый план выходит строгая диета и препараты, повышающие чувствительность клеток к инсулину. Инъекции гормона нужны только при тяжелом течении, во время беременности и перед операциями. Опасность диабета 2 типа в том, что со временем происходит истощение бета-клеток, и уровень инсулина начинает неуклонно снижаться, как при диабете 1 типа.
Повышенный уровень инсулина развивается в следующих случаях:
- Инсулинома (опухоль поджелудочной железы).
- Ранняя стадия сахарного диабета (чаще характерно для 1 типа).
- Наследственный фактор.
- Патологии пищеварительной системы.
- Голодание.
- Большая физическая или умственная нагрузка.
- Злокачественные опухоли.
- Эндокринные патологии.
Гиперинсулинизм вызывает постоянно сниженный уровень глюкозы, что приводит к ухудшению самочувствия пациента, постоянному голоду, снижению работоспособности. Для нормализации уровня инсулина необходимо выявить причину патологии и устранить ее.
Функции глюкагона в организме
Чтобы лучше понять роль глюкагона для человеческого организма, необходимо рассмотреть его функции.
Этот гормон влияет на работу ЦНС, которая зависит от постоянства концентрации в крови глюкозы. Глюкоза вырабатывается печенью, и в этом процессе участвует глюкагон. Также он занимается регуляцией ее количества в крови. Благодаря его действию происходит распад липидов, что способствует снижению количества холестерина. Но это не единственные функции данного гормона.
Помимо них, он выполняет следующие действия:
- стимулирует кровоток в почках;
- способствует выведению натрия, нормализуя деятельность сердечно-сосудистой системы;
- восстанавливает клетки печени;
- повышает содержание кальция внутри клеток;
- снабжает организм энергией, расщепляя липиды;
- нормализует сердечную деятельность, влияя на частоту пульса;
- повышает давление.
Его влияние на организм считается противоположным тому, что оказывает инсулин.
Причины повышения глюкагона
Чрезмерная выработка глюкагона обусловлена повышенной активностью поджелудочной железы. К этому приводят такие нарушения:
- Опухолевые поражения в районе альфа-клеток – такое образование называется глюкагономой;
- Поражение печени – причиной проблем может быть цирроз;
- Острое воспаление поджелудочной железы – в этом случае речь идет о панкреатите;
- Хроническая недостаточность почек;
- Синдром Иценко-Кушинга;
- Диабет первого типа.
Любые стрессы, чрезмерное количество белковых продуктов в меню, острое гипогликемическое состояние влечет увеличение содержания глюкагона. Это приводит к нарушению работы многих органов и систем.
Химическая природа гормона
Биохимия этого соединения тоже очень важна для полного понимания его значимости. Он возникает в результате деятельности альфа-клеток островков Лангенганса. Также его синтезируют другие участки ЖКТ.
Глюкагон представляет собой полипептид одноцепочечного типа. В его состав входит 29 аминокислот. Строение его имеет сходство с инсулином, но в нем есть некоторые аминокислоты, которые в инсулине отсутствуют (триптофан, метионин). А вот цистина, изолейцина и пролина, которые имеются в составе инсулина, в глюкагоне нет.
Формируется этот гормон из пре-глюкагона. Процесс его выработки зависит от количества глюкозы, которая поступает в организм во время еды. Стимуляция его выработки принадлежит аргинину и аланину – при увеличении их количества в организме глюкагон образуется интенсивнее.
При чрезмерной физической активности его количество тоже может резко увеличиваться. Также на содержание его в крови влияет инсулин.
Строение и синтез глюкагона
Глюкагон называют по-разному, но чаще всего обозначают его как гормон – антагонист инсулина. Ученые Х. Кимбалл и Дж. Мурлин обнаружили новое вещество поджелудочной железы в 1923 г., через 2 года после исторического открытия инсулина. Но о незаменимой роли глюкагона в организме тогда мало кто догадывался.
Сегодня в медицине используются 2 основные функции «гормона голода» – гипергликемическая и диагностическая, хотя на самом деле вещество выполняет в организме сразу несколько важных задач.
Глюкагон – белок, точнее, пептидный гормон по своему химическому строению. По структуре это одноцепочечный полипептид, состоящий из 29 аминокислот. Образуется он из препроглюкагона – еще более мощного полипептида, включающего 180 аминокислот.
При всей важности глюкагона в организме аминокислотное строение его достаточно простое, а если говорить научным языком, «высококонсервативное». Так, у человека, коровы, свиньи и крысы строение этого гормона абсолютно одинаково. Поэтому препараты глюкагона обычно получают из поджелудочной железы быка или свиньи.
Механизм действия
Основным объектом воздействия этого соединения является печень. Под его влиянием в этом органе осуществляется сначала гликогенолиз, а немного позднее – кетогенез и глюконеогенез.
Этот гормон не может сам проникать в клетки печени. Для этого ему приходится взаимодействовать с рецепторами. При взаимодействии глюкагона с рецептором происходит активация аденилатциклазы, что способствует выработке цАМФ.
В результате начинается процесс расщепления гликогена. Это указывает на потребность организма в глюкозе, поэтому она в ходе гликогенолиза активно поступает в кровь. Другой вариант – синтезирование ее из других веществ. Это называется глюконеогенезом.
Также он является ингибитором синтеза белка. Его воздействие часто сопровождается ослаблением процесса окисления глюкозы. Результатом становится кетогенез.
Это соединение не влияет на гликоген, содержащийся в скелетных мышцах, что объясняется отсутствием в них рецепторов.
Его физиологическим антагонистом является инсулин. Поэтому его действие наиболее интенсивно проявляется при нехватке инсулина. Этот гормон начинает активно вырабатываться при повышенном содержании в организме глюкагона, чтобы предупредить развитие гипергликемии.
Увеличение числа цАМФ, вызванное глюкагоном, приводит к инотропному и хронотропному действию на миокард. В результате у человека повышается давление, усиливаются и учащаются сердечные сокращения. Это обеспечивает активацию кровообращения и подпитку тканей питательными элементами.
Большое количество этого соединения вызывает спазмолитический эффект. У человека расслабляются гладкие мышцы внутренних органов. Наиболее сильно это проявляется в отношении кишечника.
Глюкоза, кетокислоты и жирные кислоты являются энергетическими субстратами. Под влиянием глюкагона происходит их высвобождение, за счет чего они делаются доступными для мышц скелета. Благодаря активному кровотоку эти вещества лучше распространяются по телу.
Другие вещества
Существуют и другие гормоны поджелудочной железы, выполняющие важные функции в организме. Достаточно часто врачам приходится определять концентрацию следующих веществ:
- Липокаин – способствуют выработке жиров и окислению жирных кислот. Также он защищает печень от развивающейся жировой дистрофии.
- Ваготонин – способствует повышению тонуса блуждающего нерва, что положительно сказывается на работе всех внутренних органов.
- Центропнеин — компонент, который активизирует дыхательную функцию, способствует расслаблению мускулатуры бронхов, оно отвечает за связь гемоглобина с кислородом и его транспортировку.
- Тиролиберин – отвечает за выработку тиреотропов у рожавших женщин.
Очень важно знать роль и функции гормонов поджелудочной железы, это помогает не допускать развития осложнений.
Норма глюкагона в крови и ее нарушения
Норма глюкагона в крови различается для детей и взрослых. У детей 4-14 лет уровень «гормона голода» способен варьироваться в пределах 0-148 пг/мл, для взрослых допускается разбег в 20-100 пг/мл. Но если показатель глюкагона опускается или поднимается ниже нормативных значений, это может сигнализировать о самых разных проблемах в организме.
Снижение глюкагонового уровня в крови нередко говорит о муковисцидозе, хроническом панкреатите, диагностируется после панкреатэктомии (удаление поджелудочной).
Повышение уровня гормона – это возможный признак следующих патологий:
- сахарный диабет 1-го типа
- глюкагонома (опухоль зоны альфа-клеток в поджелудочной железе)
- острый панкреатит
- цирроз печени
- синдром Кушинга
- хроническая почечная недостаточность
- острая гипогликемия
- любой тяжелый стресс (травмы, ожоги, операции и др.)
( 1 оценка, среднее 4 из 5 )
Источник
