Врожденные гипоплазия поджелудочной железы
Версия: Справочник заболеваний MedElement
Категории МКБ:
Агенезия, аплазия и гипоплазия поджелудочной железы (Q45.0)
Разделы медицины:
Врожденные заболевания, Гастроэнтерология
Общая информация
Краткое описание
Полная агенезия поджелудочной железы (ПЖ) – очень редкая аномалия развития, несовместимая с жизнью. Как правило, сочетается с другими пороками развития (замедление внутриутробного развития, тяжелая форма неонатального сахарного диабета).
Гипоплазия (недоразвитие) поджелудочной железы может быть тотальной (значительное уменьшение размеров органа с сохранением всех его анатомических отделов) и частичной (имеется только головка ПЖ, а тело и хвост отсутствуют).
Гипоплазия может представлять собой изолированный порок или выступать одним из проявлений сложных сочетанных пороков развития не только органов желудочно-кишечного тракта, но и органов других систем (синдромы Швахмана, Кларка-Хэдвилда (см. подпункт K86.8), синдром Йохансона-Близзарда, врожденная сидеробластная анемия с экзокринной недостаточностью).
Среди перечисленных пороков необходимо отдельно отметить синдром Йохансона-Близзарда, поскольку расстройства экболической (ферментообразующей) функции ПЖ при нем являются доминирующими.
Период протекания
Минимальный период протекания (дней):
1
Максимальный период протекания (дней):
не указан
Облачная МИС “МедЭлемент”
Облачная МИС “МедЭлемент”
Классификация
Общая классификация пороков развития поджелудочной железы
1. Аномалии, связанные с нарушением ротации и миграции:
– добавочная (аберрантная) ПЖ;
– кольцевидная ПЖ;
–
эктопия
дуоденального сосочка.
2. Аномалии, обусловленные нарушением эмбрионального развития протоков ПЖ (вентрально-дорсальные протоковые аномалии):
– расщепленная ПЖ;
– неполная расщепленная ПЖ;
– изолированный дорсальный сегмент.
3. Общее недоразвитие:
– агенезия;
–
гипоплазия
.
4. Удвоение:
– протоков;
– тотальное;
– частичное (хвоста, тела);
– добавочного сосочка.
5. Атипичные формы протока ПЖ:
– в виде петли;
– спиральный;
– прочие (разнообразные).
6. Аномальное панкреатобилиарное соустье:
– тип А;
– тип В;
– тип С.
7. Врожденные кисты:
– единичные;
– множественные.
8. Прочие аномалии (положения, эктопии ткани селезенки в ПЖ).
Врожденные гипoплазии поджелудочной железы у детей
1. Тотальная гипoплазия органа:
1.1 Недоразвитие ацинозной и островковой ткани всех отделов железы/
1.2 Недоразвитие ацинозной и островковой ткани в пределах отделов, формирующихся из самостоятельных эмбриональных зачатков:
– дорсальной части;
– вентральной части.
2. Парциальная гипoплазия внешнесекреторного аппарата ПЖ:
2.1 Селективные дефициты панкреатических ферментов:
2.1.1 Изолированные:
– избирательная недостаточность трипсиногена;
– избирательная недостаточность панкреатической липазы;
– постоянное отсутствие панкреатической амилазы.
2.1.2 Сочетанные:
– сочетанная недостаточность панкреатических протеолитических ферментов и липазы;
– сочетанная недостаточность трипсина и панкреатической амилазы.
2.2 Врожденная липоматозная гипoплазия:
2.2.1 Без сопутствующих гематологических нарушений.
2.2.2 В сочетании с гематологическими проявлениями:
– синдром Shwachman-Bodian;
– синдром Burke;
– синдром Pearson-Stoddard.
2.3 Гипоплазии ПЖ в сочетании с множественными пороками развития других органов (хромосомные, генные, мультифакториальные).
Этиология и патогенез
Гипоплазия поджелудочной железы носит аутосомно-рецессивный тип наследования, что доказано в многочисленных работах.
Эпидемиология
Данные противоречивы в связи с большим количеством вариантов.
Клиническая картина
Cимптомы, течение
Основные клинические проявления изолированной гипоплазии поджелудочной железы (как тотальной, так и частичной):
1. Врожденный сахарный диабет.
2. Признаки внешнесекреторной недостаточности (выраженная стеаторея), типичный абдоминальный панкреатический болевой синдром.
При гипоплазии ПЖ как одном из проявлений сочетанного порока развития наблюдаются симптомы, типичные для поражения других органов и систем.
1. Синдром Швахмана (Shwachman-Bodian) и синдром Бурке (Burke). Проявления: сахарный диабет, признаки внешнесекреторной недостаточности ПЖ, гипоплазия костного мозга (панцитопения), жировой гепатоз,
фиброэластоз
миокарда, гипофизарная
хондродистрофия
, задержка роста и физического развития при нормальном умственном развитии.
2. Синдром Кларка-Хэдфилда (Clark-Hadfield). Проявления: атрофия ПЖ и
гепатомегалия
, задержка роста и развития, пониженное питание, обильный жирный стул вследствие внешнесекреторной недостаточности.
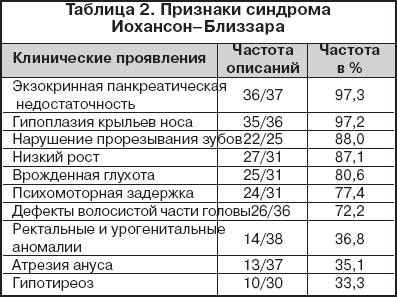
3. Синдром Йохансона-Близзарда (Johanson-Blizzard). Проявления: выраженная внешнесекреторная недостаточность ПЖ, аплазия крыльев носа, глухота,
нанизм
, отсутствие постоянных зубов. Характерно также резкое отставание в психическом и физическом развитии детей. Липоматозные изменения ПЖ при данном синдроме выявляются только у части больных.
4. Врожденная сидеробластная анемия. Проявления: ацинарная ткань ПЖ атрофирована, фиброзная ткань изменена. В результате наблюдается резкое снижение секреции панкреатических ферментов и бикарбонатов, развитие экзокринной недостаточности.
Наиболее тяжелая форма среди внесиндромных тотальных гипоплазий ПЖ – недоразвитие ацинозной и островковой ткани в пределах отделов, формирующихся из самостоятельных эмбриональных зачатков дорсальной части. Она характеризуется сочетанием расстройств инкреторный (инсулиновой и глюкагоновой) и экзокринной (экболической) функций органа.
Данный вариант гипоплазий ПЖ отличается особой тяжестью, связанной с тем, что на первый план выступают расстройства углеводного обмена. На фоне быстро прогрессирующих диабетогенных метаболических сдвигов нарушения кишечного пищеварения и всасывания менее заметны или вообще не успевают развиться. Продлить жизнь ребенка возможно только при помощи рано начатого лечения инсулином и панкреатическими ферментами.
Недоразвитие только одного из двух эмбриональных зачатков ПЖ имеет более легкое течение, не сопровождается ранним дефицитом инсулина и панкреатических ферментов и может проявиться в зрелом возрасте. Описан случай (G. Lechner и R. Reag) длительной (в течение 18 месяцев) дуоденальной непроходимости у мужчины 26 лет, у которого ранее был установлен сахарный диабет. при проведении операции у него была обнаружена гипоплазия дорсального эмбрионального зачатка ПЖ с отсутствием шейки, тела, крючковидного отростка и большей части головки.
К особой группе гипоплазий внешнесекреторного аппарата ПЖ относят варианты, при которых пока не обнаружены явные изменения в анатомо-гистологической структуре органа, однако, в панкреатическом соке отсутствует один или несколько пищеварительных ферментов: трипсин, карбоксипептидаза, липаза или амилаза. В подобных случаях предполагается избирательное выключение функции клеток-продуцентов отсутствующего энзима.
Постоянный признак такой болезни – расстройство стула. Фекалии имеют резкий неприятный запах и содержат большое количество неусвоенного пищевого белка. Трипсин в дуоденальном содержимом отсутствует и не появляется даже после максимальной стимуляции секретином и
панкреозимином
.
Поскольку активность других протеолитических ферментов (химотрипсин и карбоксипептидаза) проявляется только в присутствии трипсина, очень рано возникают глубокие нарушения белкового обмена. Синтез белка замедляется в организме ребенка в связи с ограниченным поступлением независимых аминокислот. У больного формируется выраженная гипопротеинемия с последовательными – вначале локальными, а далее генерализованными отеками. Для заболевания типичны гипохромная анемия с умеренным ретикулоцитозом и повышенная кровоточивость вследствие недостаточного содержания в крови протромбина и фибриногена. Отмечают также пеллагроподобное шелушение кожи, выпадение волос, ломкость ногтей.
Проявления селективного дефицита панкреатической липазы:
– стеаторея;
– признаки дефицита жирорастворимых витаминов A, D, Е и К;
– фекалии напоминают топленое масло.
Аппетит, физическое развитие и масса тела не изменяются. Липолитическая активность полностью отсутствует при применении существующих методов стимуляции ПЖ.
Известны также такие селективные дефициты, как врожденная постоянная недостаточность панкреатической амилазы и сочетанные дефициты панкреатических протеолитических энзимов и липазы, трипсина и панкреатической амилазы. Концентрация натрия и хлора в поте при всех перечисленных селективных дефицитах не повышается. Современные методы гистологического исследования биоптатов ПЖ структуральных отклонений в секреторных клетках не выявляют.
При синдромах Швахмана и Бурке липоматозная гипоплазия внешнесекреторного отдела ПЖ в обязательном порядке сочетается с гранулоцитопенией, первичный характер которой не вызывает сомнений.
Непостоянные признаки – отставание в росте, а также наличие метафизарных дизостозов и других нарушений со стороны скелета.
Первые клинические проявления (начинаются в первые дни или недели жизни ребенка) – расстройство стула, стеаторея.
Проявления:
1. Развивается
гипотрофия
, обнаруживаются признаки поливитаминной недостаточности.
2. Живот увеличивается в размерах .
3. Каловые массы становятся обильными и приобретают характерный жирный блеск и неприятный запах.
4. Активность панкреатических ферментов в дуоденальном соке резко снижена и не нарастает после стимуляции ПЖ панкреoзимином и секретином.
5. В кале трипсин не определяется совсем или содержится в небольшом количестве.
6. Частые респираторные инфекции у детей, объясняемые дефицитом иммунитета, который свойственен гранулоцитопениям любого происхождения.
7. Нейтропения при обоих синдромах может быть преходящей.
Прижизненное или посмертное морфологическое исследование ПЖ выявляет жировое замещение ткани выводных канальцев и ацинусов при неизмененных betta-клетках островков Лангерганса. По некоторым данным, в островковых зонах отсутствуют alpha-клетки. Этим в определенной степени можно объяснить склонность больных детей к гипогликемии в результате дефицита глюкагона. Развитие цирротических изменений в печени может усугублять расстройство углеводного обмена.
Синдром Пирсона (Pearson-Stoddart), описанный недавно, является одним из видов липоматозной гипоплазии ПЖ, сочетающейся с гематологическими сдвигами. Для него характерны стойкая сидеробластическая анемия и
вакуолизация
клеток-предшественников эритроидного и миелоидного ростков костного мозга.
Проявления синдрома отмечаются уже в первые недели жизни. Предполагается, что заболевание носит наследственный характер. Начальные признаки заболевания во многом повторяют симптомы других вариантов липоматозной гипоплазии ПЖ. В то же время у всех пациентов в молодых клетках костного мозга обнаруживаются вакуоли, содержащие продукты метаболизма. Считается, что вакуолизация, анемия и нейтропения связаны с дефицитом внутриклеточных энзимов. Своеобразие синдрома Pearson-Stoddard проявляется в присущих только ему ацинарной атрофии, фиброзе и гемосидерозе ПЖ.
Диагностика
Диагностика основана на методах визуализации: УЗИ, КТ, МРТ,
ЭРХПГ
,
МРХПГ
.
Определяют:
– гипоплазированную железу с сохранением анатомических отделов либо только головку поджелудочной железы в случае частичной гипоплазии;
– отсутствие главного протока поджелудочной железы;
– наличие функционирующего санториниева протока.
Диагноз подтверждается гистологическим исследованием ткани поджелудочной железы.
Лабораторная диагностика
1. Общий анализ крови (анемия, агранулоцитоз).
2. Определение общего белка сыворотки крови и белковых фракций (тотальная или селективная гипопротеинемия).
3. Определение холестерина сыворотки крови (снижение при селективной недостаточности липазы или при тотальной секреторной недостаточности).
4. Определения сахара сыворотки крови (повышение).
5. Определение ферментов поджелудочной железы в аспирате из двенадцатиперстной кишки (тотальное или селективное снижение).
6. Копрограмма с определением уровня ферментов (например, снижение трипсина).
Дифференциальный диагноз
1. Наследственный рецидивирующий панкреатит. Исключается путем генеалогического анализа и по отсутствию цистинурии, аргининурии и лизинурии.
2. Муковисцидоз. При дифференциальной диагностике, наряду с другими признаками, учитывают свойственное муковисцидозу повышение концентрации натрия и хлора в поте, отсутствие гранулоцитопении, а также определенный эффект заместительной терапии панкреатическими ферментами.
3. Наследственный дефицит кишечной энтерокиназы (которая участвует также в процессах превращения трипсиногена в трипсин). Для дифференциальной диагностики используют тест с добавлением к дуоденальному соку энтерокиназы. Появление после этого в субстрате трипсина однозначно исключает наличие врожденного изолированного дефицита трипсиногена.
4. Любые другие заболевания, сопровождающиеся синдромом
мальабсорбции
,
стеатореей
, врожденным сахарным диабетом и отставанием в развитии.
Осложнения
–
гипотрофия
;
– анемия;
–
гипергликемия
;
– сочетанные и вторичные поражения других органов и систем.
Онлайн-консультация врача
Посоветоваться с опытным специалистом, не выходя из дома!
Консультация по вопросам здоровья от 2500 тг / 430 руб
Интерпретация результатов анализов, исследований
Второе мнение относительно диагноза, лечения
Выбрать врача
Лечение
1. Заместительная терапия секреторной недостаточности (пищеварительные ферменты). Примечательно что, при некоторых формах попытки замещения дефицита панкреатических ферментов соответствующими препаратами приводили только к кратковременному и незначительному улучшению кишечного переваривания и всасывания.
2. Инсулинотерапия по показаниям.
3. Коррекция жировой, белковой и витаминной недостаточности. Парентеральное питание. Селективное энтеральное питание.
4. Коррекция анемии.
Прогноз
Госпитализация
Информация
Источники и литература
- “Аномалии развития поджелудочной железы” Голубова О.А. (Донецкий национальный медицинский университет им. М. Горького), журнал “Гастроэнтерология”, (304) 2009 (тематический номер)/Научный обзор
- “Врожденные гипоплазии поджелудочной железы у детей раннего возраста” , Витебский Е.М., Виненцова Т.П., Мельник А.И., Мельник В.А., Ровенская Н.М., Цыбровская Г.Е., журнал “Гастроэнтерология”, (304) 2009 (тематический номер)/Научный обзор
Мобильное приложение “MedElement”
- Профессиональные медицинские справочники. Стандарты лечения
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Мобильное приложение “MedElement”
- Профессиональные медицинские справочники
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Внимание!
Если вы не являетесь медицинским специалистом:
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях “MedElement (МедЭлемент)”, “Lekar Pro”,
“Dariger Pro”, “Заболевания: справочник терапевта”, не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения “MedElement (МедЭлемент)”, “Lekar Pro”,
“Dariger Pro”, “Заболевания: справочник терапевта” являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Источник
Авторы:
Бельмер С.В.
1
,
Коваленко А.А.
2
,
Гасилина Т.В.
3
1 ФГБОУ ВО РНИМУ им. Н.И. Пирогова Минздрава России, Москва, Россия
2 ФГАОУ ВО Первый МГМУ им. И.М. Сеченова Минздрава России (Сеченовский Университет), Москва, Россия
3 ФГБОУ ВО «РНИМУ им. Н.И. Пирогова» МЗ РФ, Москва
Для цитирования: Бельмер С.В., Коваленко А.А., Гасилина Т.В. Врожденные причины экзокринной недостаточности поджелудочной железы. РМЖ. 2004;16:984.
Поджелудочная железа является важнейшим экзокринным органом, обеспечивающим адекватное течение пищеварительных процессов. Экзокринная функция поджелудочной железы состоит в выработке ферментов и бикарбонатов. Экзосекреторный аппарат железы включает ацинарные клетки, образующие ацинусы, и протоки. Ацинарные клетки синтезируют и выделяют в полость ацинуса белковый секрет, 98% которого составляют ферменты. Ацинусы секретируют и электролиты (Na + , Cl – ), но в небольшом количестве. Вода и электролиты, преимущественно гидрокарбонаты, секретируются дуктулоцитами, выстилающими главные, междольковые и внутридольковые протоки, и центральными ациноцитами, образующими стенку вставочного отдела протока. Дуктулярный секрет содержит главным образом гидрокарбонат натрия, за счет которого секрет имеет основную реакцию (рН = 7,5–8,8). Функции неферментной части панкреатического секрета состоят в ощелачивании кислого желудочного содержимого, поступающего в двенадцатиперстную кишку, и, как следствие, инактивации пепсина, подавлении желудочного и стимуляции кишечного пищеварения, в обеспечении оптимального рН для гидролиза нутриентов в полости тонкой кишки, повышении активности панкреатических и кишечных гидролаз, которые гидролизуют практически все макронутриенты (табл. 1). Переваривание белковых субстратов осуществляется протеазами. Трипсин, химотрипсин и карбоксипептидаза вырабатываются экзокринными клетками поджелудочной железы в виде функционально неактивных предшественников – трипсиногена, химотрипсиногена и прокарбоксипептидазы. Трипсин и химотрипсин расщепляют полипептиды, образовавшиеся в желудке под действием пепсина. Деградация коротких пептидов осуществляется карбоксипептидазой и аминопептидазой, секретируемой в тонкой кишке. Превращение трипсиногена в трипсин происходит в тонкой кишке под действием протеолитического фермента энтерокиназы, секретируемой клетками кишечного эпителия путем отщепления гексапептида от N–конца полипептидной цепи. Свободный трипсин гидролизует пептидные связи, образованные с участием лизина и аргинина. Химотрипсиноген превращается в химотрипсин под действием трипсина и гидролизует пептидные связи, образованные остатками фенилаланина, тирозина и триптофана. Специфичность протеаз поджелудочной железы по отношению к пептидным связям разных аминокислот обеспечивает очень высокую эффективность переваривания белков. Карбоксипептидаза – цинксодержащий фермент, синтезируемый в виде предшественника прокарбоксипептидазы. В активном состоянии карбоксипептидаза последовательно отщепляет от пептидов С–концевые остатки. N–концевые остатки отщепляются под действием аминопептидазы. Проэластаза под действием трипсина превращается в эластазу, которая вызывает деградацию волокон эластина и некоторых других белков. В результате последовательного действия протеолитических ферментов и пептидаз перевариваемые белки превращаются в смесь свободных аминокислот, транспортируемых через эпителий тонкой кишки. Переваривание триглицеридов осуществляется под действием липазы в присутствии желчных кислот и колипазы. Фермент синтезируется ациноцитами в активном состоянии, не вызывая лизис клеток, поскольку функционирует исключительно в отношении эмульгированных жиров. Активность липазы повышают ионы кальция, хлористый натрий. Колипаза способствует абсорбции липазы на слизистой оболочке тонкой кишки, повышая ее активность в зоне щеточной каемки. Активная липаза гидролизует один или оба крайних жирнокислотных остатка с образованием смеси свободных жирных кислот в виде их натрий–калиевых солей (мыл), ди– и моноглицеридов, глицерина. Фосфолипазы гидролизуют фосфолипиды. Они вырабатываются в неактивной форме и активируются трипсином. Гидролиз углеводов протекает под действием ? –амилазы, активность которой зависит от присутствия в среде ионов хлора. Экзокринная недостаточность поджелудочной железы может развиваться в результате врожденных и приобретенных причин. Значительная недостаточность экзокринной функции поджелудочной железы с выпадением преимущественно липазной активности проявляется непереваренным частым, обильным стулом с характерным жирным блеском и своеобразным запахом. В то же время умеренная или незначительная панкреатическая недостаточность часто выявляется лишь при проведении специального обследования. Простейшим тестом на экзокринную панкреатическую недостаточность является увеличение нейтрального жира в копрограмме. В современной практике широко используется липидограмма кала, позволяющая получить количественную оценку стеатореи, а также определение в кале эластазы–1, протеолитического фермента поджелудочной железы, на уровень которого не влияют ни диета больного, ни прием препаратов заместительной терапии. Причинами экзокринной панкреатической недостаточности могут быть врожденные аномалии поджелудочной железы, наблюдающиеся относительно редко и часто протекающие бессимптомно. Впервые поджелудочная железа выявляется у 4–х–недельного эмбриона в виде двух выпячиваний первичной кишки дистальнее желудка. Дорзальная почка быстро удлиняется и в конечном итоге формирует хвост, тело, и часть головки будущей поджелудочной железы. Вентральная почка соединяется с желчевыводящим протоками и в дальнейшем формирует головку поджелудочной железы. В течение последующих недель происходит позиционирование двенадцатиперстной кишки, билиарной системы и поджелудочной железы. Приблизительно в конце шестой недели гестации две части поджелудочной железы соединяются. Вентральный проток открывается в фатеров сосок вместе с общим желчным протоком и представляет собой основной проток поджелудочной железы (проток Wirsung). Дорсальный проток формирует вспомогательный проток (проток Santorini ), сохраняющийся функционально активным у 70% взрослых лиц. Основными аномалиями поджелудочной железы являются гипоплазия, дисплазия, аномалии протоков, разделенная поджелудочная железа ( pancreas divisum ), кисты холедоха, гетеротопия поджелудочной железы, кольцевидная поджелудочная железа. Полная агенезия поджелудочной железы встречается редко и несовместима с жизнью. При парциальной агенезии поджелудочная железа уменьшена в размере и/или имеет дефектную форму, обычно связана с аномальным развитием вентрального зачатка органа. При гипоплазии поджелудочная железа имеет нормальные размеры и форму, однако эпителиальные клетки замещены жировой тканью, система протоков редуцирована, а их терминальные отделы слабо дифференцированы. Дисплазия представляет собой дезорганизацию паренхимы, протоков и избыток фиброзной и мышечной ткани. Клинически перечисленные выше аномалии могут проявляться стеатореей, а также гипергликемическими состояниями. В то же время нередки и случаи бессимптомного течения, если частично сохранившаяся функция органа оказывается достаточной. В отдельных случаях наблюдаются задержка внутриутробного развития, а также другие аномалии развития. Выявить аномалию поджелудочной железы помогают ультразвуковое исследование, компьютерная и магнитно–резонансная томография, а также эндоскопическая ретроградная пакреатохоланиография. Различные варианты формирования протоков поджелудочной железы наблюдаются примерно у 30–40% лиц и в большинстве случаев ничем себя не проявляют. В то же время аномалии панкреатических протоков могут стать причиной развития панкреатита, а также проявляться экзокринной панкреатической недостаточностью. Pancreas divisum является одной из наиболее часто выявляемых аномалий поджелудочной железы: она регистрируется примерно в 7,5% случаев от всех проведенных ретроградных панкреатохолангиографий, а также в 50% случаев ретроградных панкреатохолангиографий, проведенных в связи с диагностированным панкреатитом. Аномалия развивается вследствие нарушенного слияния двух зачатков поджелудочной железы. В результате отток от большей части органа осуществляется по относительно узкому санториниеву протоку, что приводит к повышению давления в ацинусах и развитию панкреатита. Естественно, что нарушение оттока панкреатического секрета приводит к более или менее выраженной мальабсорбции. В соответствии с классификацией Alonso–Lej и соавт. выделяют три основных типа кист холедоха: (1) дилатация всего протока, (2) саккуларные дилатации части протока, и (3) холедохоцеле, кистозное расширение интрадуоденальной части протока. Кисты холедоха, аномальная длина и аномальное слияния панкреатического и общего желчного протоков чаще ассоциируются с развитием панкреатита и холестазом и в меньшей степени – со стеатореей, хотя мальабсорбция в том или ином виде присутствует практически во всех случаях. Основным методом диагностики выявления перечисленных выше аномалий является эндоскопическая ретроградная панкреатохолангиография. Хотя гетеротопированная поджелудочная железа может проявляться самой разнообразной симптоматикой (болями в животе, кишечными кровотечениями, рвотами и др.), в большинстве случаев она оказывается случайной находкой и крайне редко сопровождается панкреатической недостаточностью. Последнее справедливо и в отношении кольцевидной поджелудочной железы, клинические проявления которой обусловлены сдавлением двенадцатиперстной кишки и нарушением кишечного пассажа и/или развитием панкреатита. Наиболее тяжелые случаи экзокринной панкреатической недостаточности врожденного происхождения связаны с муковисцидозом, синдромом Швахмана–Даймонда ( Schwachman – Diamond syndrome ), синдромом Иохансон–Близзара ( Johanson – Blizzard syndrome), аплазией/гипоплазией поджелудочной железы. Также описаны варианты изолированных дефицитов панкреатических ферментов: липазы, липазы–колипазы, колипазы, амилазы, трипсиногена. Муковисцидоз достаточно хорошо описан в современной литературе и, к сожалению, не является редкой патологией. Напротив, это одно из наиболее распространенных генетических заболеваний. В нашей стране его распространенность составляет 1:12 000 новорожденных. Муковисцидоз представляет собой частое моногенное заболевание, обусловленное мутацией гена МВТР (трансмембранного регулятора муковисцидоза), характеризующееся поражением экзокринных желез жизненноважных органов и систем и имеющее обычно тяжелое течение и прогноз. Заболевание наследуется по аутосомно–рецессивномутипу. При муковисцидозе имеется характерный для всех эпителиальных клеток организма дефект секреции, первично – для хлоридных ионов со вторичным снижением общего объема секреции. Определяющими для жизни больного являются характер и степень поражения легких, а также желудочно–кишечного тракта, прежде всего – поджелудочной железы и печени. Диагноз в настоящее время базируется на наличии хронического бpонхолегочного процесса, типичного кишечного синдрома (стеаторея), случаев муковисцидоза у сибсов и положительного потового теста. Патогномоничным остается потовый тест, который поводится не менее трех раз методом пилокаpпинового электрофореза. Пpи муковисцидозе содержание натрия и хлора в потовой жидкости превышает 60 ммоль/л, при этом навеска пота должна быть не менее 100 мг. Пpи получении пограничных значений хлоридов пота (40–60 ммоль/л) необходимо проводить ДНК–анализ. Синдром Швахмана–Даймонда, описанный впервые в 1964 году, встречается с частотой 1:10 000–1:20 000 живых новорожденных. Это врожденное заболевание характеризуется панкреатической недостаточностью (преимущественно – липазной) на фоне гипоплазии поджелудочной железы, гематологическими сдвигами (чаще – нейтропенией, но также могут наблюдаться анемия и тромбоцитопения), задержкой роста, костными аномалиями (метафизарная дисхондроплазия, чаще поражаются головки бедренных костей и коленные суставы, возможны клинодактилия, гипоплазия фаланг, узкая грудная клетка). Клиническая картина полиморфна и зависит от преобладающего синдрома. Нарушение функции костного мозга приводит к развитию иммунодефицитного состояния и рецидивирующим инфекциям. Т.к. в настоящее время заместительная терапия даже тяжелой панкреатической недостаточности достаточно хорошо отработана, прогноз заболевания определяется в большей степени выраженностью гематологических сдвигов, особенно нейтропении, и как следствие – частотой инфекционных осложнений. Синдром Иохансон–Близзара был впервые описан в 1971 г. Он включает в себя экзокринную панкреатическую недостаточность, гипоплазию крыльев носа, нарушение прорезывания зубов, задержку роста, врожденную глухоту, задержку психомоторного развития, эктодермальные дефекты волосистой части головы и многие другие (табл. 2). Заболевание передается по аутосомно–рецессивному типу. Врожденная липазная недостаточность (синдром Sheldon–Rey, описанный в 1964 году) проявляет себя с рождения учащенным жирным стулом и всеми соответствующими лабораторными признаками. Сложность диагностики этого заболевания связана с необходимостью исключить все прочие заболевания, проявляющиеся панкреатической недостаточностью. В случае адекватной коррекции нарушенной функции поджелудочной железы высокоактивными препаратами панкреатических ферментов прогноз относительно благоприятный. Описано также три случая сочетания недостаточности липазы и колипазы, а также два случая (у двух братьев) изолированной недостаточности липазы. Методы коррекции Коррекция экзокринной панкреатической недостаточности определяется степенью ее выраженности. При тяжелой врожденной недостаточности (муковисцидоз, синдром Швахмана–Даймонда, врожденная липазная недостаточность) назначается диета с некоторым повышением калорийности, содержания белка и физиологическим содержанием жира. Также необходимо адекватное состоянию больного включение в питание (и терапию) витаминов (особенно жирорастворимых), микро– и макроэлементов. Заместительная терапия, направленная на коррекцию сниженной экзокринной функции поджелудочной железы, должна проводиться современными микросферическими препаратами панкреатических ферментов с рН–чувствительной оболочкой. Высокая активность этих препаратов обусловлена высокой степенью активности исходного субстрата (панкреатина), особой формой препарата, которая обеспечивает его равномерное перемешивание с желудочным содержимым и синхронное прохождение в двенадцатиперстную кишку и рН–чувствительной оболочкой микросфер, защищающей ферменты от разрушения в желудке и обеспечивающей их высвобождение в двенадцатиперстной кишке. Сами микросферы помещены в рН–чувствительные капсулы для защиты от преждевременной активации в ротовой полости и в пищеводе (где также, как и в двенадцатиперстной кишке имеет место щелочная среда) и облегчения приема препарата. Таким образом, препарат достигает желудка, где капсулы растворяются, а микросферы высвобождаются и перемешиваются с желудочным содержимым. В двенадцатиперстной кишке при значения рН около 5,5 рН–чувствительная оболочка микросфер растворяется и высокоактивные ферменты начинают свое действие. Микросферический препарат Креон 10 000 (Solvay Pharma, Германия) в 1 капсуле содержит 10 000 Ед липазы, 8000 Ед амилазы и 600 Ед протеаз, а более активная форма Креона – 25 000 (25 000 Ед, 18 000 Ед и 1000 Ед соответственно). Клинические наблюдения позволяют сделать заключение о его значительной клиническо
