Вода в поджелудочной железе
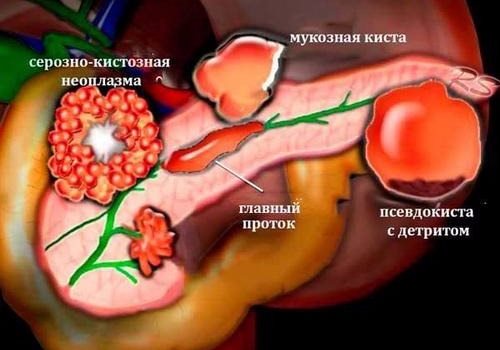
Формирование любых объемных процессов в полости внутренних органов, способствует патологическому нарушению их работоспособности и снижению уровня функциональности. Появившаяся жидкость в поджелудочной железе может свидетельствовать о развитии кистозного поражения, имеющего паралогическую полость. Скопление жидкости в полости кисты ограничивается стенками соединительных тканей. Активное формирование данной патологии ведет к интенсивному разрушению тканей поджелудочной железы, уменьшению ее уровня выработки гормонов и пищеварительных ферментов, что снижает качество жизненно-важных процессов в организме и ухудшает общее состояние пациента. Лишь своевременное выявление данной патологии и правильная постановка диагноза могут способствовать разработке наиболее эффективной схемы лечения и восстановления функциональности паренхиматозного органа.
Причины и процесс формирования кистозного поражения
Одной из основных причин, способствующих развитию кистозного поражения поджелудочной железы, является наличие панкреатической патологии острой либо хронической формы течения. При остром панкреатическом воспалении паренхиматозного органа развитие кисты возникает, примерно в 18-20% случаев, а при хронической форме панкреатита, осложнение в виде развития кисты проявляется в 45-75%. В качестве основного этиологического фактора, в большинстве случаев, выступает панкреатит на фоне алкогольной интоксикации организма.
В более редких случаях, формирование кисты может возникнуть вследствие воздействия следующих факторов:
- получения травматизации эпигастральной области живота,
- развития патологического нарушения функциональности желчного пузыря и желчевыводящих протоков,
- обострения хронической формы обструктивной панкреатической патологии с нарушениями проходимости вирсунгового протока,
- опухоль в зоне локализации дуоденального соска и сфинктера Одди,
- инвазия отдельными представителями гельминтов.
Современное общество ведущих специалистов хирургического профиля выделило 5 основных причин, способствующих развитию кистозного поражения паренхиматозного органа:
- Чрезмерный уровень потребления алкоголесодержащей продукции с высокой крепостью составляет 63% из всех случаев с поражением поджелудочной железы, ведущим к развитию кистозного образования.
- Развитие сахарного диабета, имеющего второй тип прогрессирования, составило 14%.
- Патологическое изменение метаболических процессов в организме, в комбинации с преобладанием большого количества лишних килограммов – 32%.
- Последствия хирургических вмешательств по проведению операционных мероприятий на любой части поджелудочной железы.

Рассмотрим подробнее процесс формирования кистозного поражения паренхиматозного органа при наличии панкреатической патологии. При повреждении тканевых структур железы, происходит локальное скопление лимфоцитов и нейтрофилов наряду с развитием деструктивного и воспалительного процесса. Но, пораженная область железы отделена от всей паренхимы, расположенной вокруг. В ней идет интенсивное распространение соединительных тканей и формирование грануляций, посредством чего происходит постепенное разрушение тканевых элементов в центре очага поражения клетками иммунной системы защиты, что ведет к образованию полости кисты.
При сообщении кистозного поражения поджелудочной железы с ее протоковой системой, то в сформированной кистозной полости может происходить накопление панкреатического сока, воспалительных экссудатов, а также некротических элементов тканевых структур. Если повреждаются кровеносные сосуды, то в полости развивающейся кисты идет накопление жидкости в виде крови.
В том случае, если нарушается пассаж общего панкреатического протока паренхиматозного органа, происходит формирование кистозного образования с эпителиальной выстилкой, в полости которого идет скопление панкреатического сока. В основе их патогенетического механизма образования лежит процесс внутрипротоковой гипертензии. Существует научное доказательство того, что внутреннее давление кистозной полости превосходит в трижды естественный уровень показателей внутреннего давления в протоках железы.
Классифицирование кистозных поражений паренхиматозного органа
Согласно морфологическим показателям, все разновидности кистозных поражений поджелудочной железы подразделяются на две основные типологии:
- Образовавшиеся в ходе осложнения образованные в ходе развития воспалительного заболевания паренхиматозного органа, без эпителиальной выстилки, именуемые как псевдокисты.
- Образовавшиеся при обструктивных процессах в полости протоков железы с характерной эпителиальной выстилкой, именуемые как истинные кисты, или ретенционные.
В большинстве случаев, для оценки кистозного поражения поджелудочной железы, сформировавшегося, как отягощение развития острой панкреатической патологии, используется атланское классифицирование, согласно которому выделяются следующие разновидности этой патологии:
- острое жидкостное поражение,
- подострая форма со скопившейся жидкостью,
- развитие абсцесса железы.
Резко развивающиеся кисты с острым течением, имеют не до конца сформированные стенки своей полости, в качестве которых могут быть задействованы парапанкреатическая клетчатка, панкреатические протоки и сама паренхима поджелудочной. А вот кистозные образования, сформированные при хроническом течении панкреатической патологии, обладают стенками из фиброзных и грануляционных тканевых структур.
Абсцессом же называют полость, заполненную гнойным содержимым, образовавшимся при развитии панкреонекроза либо нагноения кистозного поражения.
Кисты могут локализоваться как в области головки железы, ее тела, так и в зоне хвоста. Помимо всего прочего, выделяется также неосложненное развитие панкреатической кисты и осложненное. Осложниться кистозное поражение может развитием таких процессов, как:
- перфорация,
- нагноение,
- образование свищей,
- кровоизлияние,
- прогрессирование перитонита,
- малигнизация.
Симптоматические проявления
Симптоматика прогрессирования кистозного поражения поджелудочной железы может быть абсолютно различной в зависимости от провоцирующего фактора, зоны локализации, а также внешних параметров и размеров кисты.
Очень часто бывают случаи, когда развитие панкреатической кисты не способствует проявлению какого-либо симптоматического признака, так как образования, имеющие диаметр, не превышающий 5,5 сантиметров, не соприкасается с рядом расположенными внутренними органами и не давит на нервные волокна, поэтому не возникает никакого дискомфортного чувства у пациента.
При приобретении кистой крупного размера, основным признаком ее наличия становится интенсивная болезненность в области эпигастрия.
Наибольшей интенсивностью болезненного проявления обладает симптоматический признак развития ложной кисты на фоне острого панкреатического заболевания либо обостренной стадии хронической патологии воспалительного характера течения, так как происходят деструктивные изменения в паренхиматозном органе. С течением времени, активность болезненных проявлений стихает, болевой синдром приобретает тупой характер проявления, а может остаться и вовсе только чувство легкого дискомфортного ощущения.
В некоторых случаях, на фоне маловыраженных симптоматических проявлений, могут развиться приступы боли, вызванные внутрипротоковой гипертензией. Появление резкой выраженной боли может свидетельствовать о прорыве кистозного образования. Постепенный характер усиления болевого синдрома на фоне повышенной температуры тела и признаков интоксикации организма, могут свидетельствовать о нагноении кисты.
Существенные отличия симптоматических признаков кистозного поражения паренхиматозного органа проявляются в случаях сдавливания им солнечного сплетения. Происходит проявление выраженной жгучей боли с постепенной иррадиацией в область спины, с увеличением интенсивности проявления даже от тесной одежды. Облегчить состояние больного поможет коленно-локтевой позы, а лечение проявлений боли производится посредством наркотических анальгетиков.
Симптоматическими признаками данной патологии могут выступать следующие проявления:
- чувство тошноты,
- отхождение рвотных масс,
- слабость во всем организме
- потеря сознания
- сухость слизистых поверхностей ротовой полости
- учащение позывов к мочеиспускательному акту и числа испражнений мочевого пузыря,
- возможные потери сознания,
- развитие диареи либо запора.

Прогрессирующая стадия кисты может способствовать возникновению синдрома сдавленности рядом расположенных органов.
Методы лечения
Консервативное лечение данной патологии возможно, если состояние пациента соответствует следующим требованиям:
- имеется четкое ограничение патологического очага,
- небольшие размеры патологии, не более 2-х см в диаметре,
- единичное образование,
- отсутствие болезненности и признаков желтухи.
В остальных случаях требуется лишь оперативное лечение путем хирургического вмешательства.
В первые два дня лечение заключается в соблюдении голодной диеты, а в последующем идет полное ограничение употребления жареных и соленых блюд, а также пищи с высоким процентом жирности и остроты. Это обусловлено тем, что подобные продукты питания способствуют стимуляции секреторных возможностей поджелудочной железы и повышение интенсивности разрушительных процессов в тканевых структурах данного органа.
После госпитализации, больному назначается 10-ти дневный постельный режим с полным исключением употребления алкоголесодержащих напитков и табакокурения.
Медикаментозное лечение заключается в назначении антибактериальных препаратов из ряда тетрациклинов и цефалоспоринов, действие которых направлено на оказание профилактического эффекта от проникновения бактериальных микроорганизмов инфекционной природы в полость кистозного поражения и наполнения ее гнойным содержимым. При отсутствии применения данных медикаментов может развиться процесс расплавления стенок кисты и ее моментального распространения по всей полости рассматриваемого органа и на соседние ткани.
Купировать боль и уменьшить скорость секреторной функциональности поджелудочной железы могут помочь ингибиторы протонной помпы, среди которых наибольшей эффективностью отличаются такие медикаментозные препараты, как:
- Рабепразол,
- Омез,
- Омепразол.
Для нормализации пищеварительного тракта, назначаются лекарственные средства, в состав которых входят два активных компонента, такие как липаза и амилаза, но нет желчных кислот. К числу таких препаратов относится Креон и Панкреатин.
Важно понимать, что при отсутствии положительной динамики консервативного лечения на протяжении 4-х недель, необходимость проведения хирургического вмешательства по ликвидации данной патологии становится первостепенной задачей, требующей немедленного исполнения.
Кистозное поражение паренхиматозного органа является сравнительно редким патологическим процессом, но, не смотря на это, все симптоматические признаки данного заболевания, способствуют заметному ухудшению качества жизни больного. Поэтому так необходимо своевременное ее выявление и разработка наиболее эффективной схемы лечения. Вовремя обнаружив данную патологию, есть все шансы на выздоровление без применения хирургического вмешательства.
Список литературы
- Калинин А.В. Нарушение полостного пищеварения и его медикаментозная коррекция. Клинические перспективы гастроэнтерологии, гепатологии. 2001 г. №3, стр.21–25.
- Коротько Г.Ф. Секреция поджелудочной железы. М.: «ТриадаХ» 2002 г. стр. 223.
- Кучерявый Ю. А., Маев И. В. Болезни поджелудочной железы. В 2 томах (комплект из 2 книг) Медицина, Шико М. 2008 г.
- Решетников Е.А., Бачилов В.П., Малиновский Н.Н. и др. Клиника и лечение деструктивного панкреатита. Хирургия. 1998 г. № 6 стр. 81–84.
- Хендерсон Д.М. Патофизиология органов пищеварения. М. СПб. Бином-Невский Диалект, 1997 г.
- Бойко Ю. Г. Патологическая анатомия и патогенез острого панкреатита. Минск, 1970 г.
Источник
Роль поджелудочной железы заключает в регуляции энергообмена и других биохимических процессов, протекающих в организме человека.
В ней вырабатывается комплекс пищеварительных ферментов, которые участвуют в расщеплении белков, углеводов и жиров, поступающих с пищей, помимо этого, в ней образуются глюкагон и инсулин – гормоны-регуляторы уровня глюкозы в организме.
Воспаление поджелудочной железы, симптомы и лечение которой мы рассмотрим, получило название панкреатита – от латинского слова «панкреас».
Заболевание может протекать в острой форме или принимать хроническое течение. Острый панкреатит характеризуется сильным внезапным приступом, опасным здоровья и жизни. При хроническом панкреатите приступы менее выражены и могут повторяться на протяжении многих лет.
Причины возникновения
Спровоцировать развитие воспаления поджелудочной железы могут:
- употребление жирной, острой и жареной пищи;
- переедание;
- систематическое употребление алкоголя;
- прием гормональных препаратов;
- нервные потрясения;
- травмы живота.
Воспаление железы может возникнуть на фоне других заболеваний желудочно-кишечного тракта (реактивный панкреатит):
Врачи утверждают, что болеют склонные к полноте и люди пожилого возраста. Женщины чаще мужчин страдают этим недугом.
Симптомы воспаления поджелудочной железы
В случае воспаления поджелудочной железы одним из симптомов является типичный болевой синдром, возникающий при острой форме. Пациент испытывает очень сильную опоясывающую боль, слегка отступающую в определенных положениях. Облегчение приносит сидячая поза с наклоненным вперед туловищем.
Основные симптомы острого воспаления поджелудочной железы:
- острая боль под ребрами опоясывающего характера;
- тошнота и рвота (после рвоты наступает временное облегчение);
- напряжение передней брюшной стенки;
- бледность кожных покровов;
- слабость и потливость;
- повышение температуры тела.
Первые признаки могут проявляться в виде тяжести в эпигастральной области спустя 1,5 – 2 часа после приема пищи. Часто это стояние продрома сопровождается резким сокращением аппетита и частыми головными болями и головокружением. В это время в железе уже проходят негативные патологические изменения.
Также в большинстве случаев по локализации боли можно определить, какая часть железы воспалилась:
- Так, симптомом воспаления хвоста поджелудочной железы станет боль, ощущаемая в области левого подреберья. Эта боль может распространяться на область между IV грудным и I поясничным позвонками.
- При воспалении головки поджелудочной железы болевой симптом чаще всего проявляется с правой стороны под ребрами, занимая область между VI и XI позвонками.
- Воспаленное тело поджелудочной железы может стать причиной появления болей в области эпигастрия.
Характерно, что в период ремиссии человек может ощущать себя вполне здоровым и испытывать лишь временную слабость, иногда нарушения пищеварения и диарею. После перенесенного стресса температура тела иногда поднимается до субфебрильных показателей
Хроническая форма
Специалисты считают, что к развитию хронического панкреатита приводит чрезмерное увлечение жирной пищей, табакокурение и злоупотребление алкоголем. Точно не выяснено, каким образом алкоголь влияет на работу поджелудочной железы. Предположительно, он может затруднять выход пищеварительного сока из поджелудочной железы или сильно изменяет их химический состав, поэтому пищеварительные соки начинают вызывать воспалительный процесс.
Симптомы хронического заболевания поджелудочной железы:
- отвращение к жирной пище;
- боль в подреберье при физических нагрузках;
- нарушение стула;
- резкая потеря массы тела;
- потеря аппетита.
В зависимости от симптомов, врачи выделяют несколько форм хронического заболевания поджелудочной железы: бессимптомная, болевая, рецидивирующая и псевдоопухолевая.
Диагностика
Чтобы понять, почему болит поджелудочная железа, при обследовании врач выслушает все ваши жалобы, соберет анамнез, осмотрит вас, назначит необходимые инструментальные и лабораторные обследования:
- Биохимические анализы крови: уровень амилазы, липазы, трипсина повышается. Некротическая форма будет сопровождаться снижением уровня кальция в сыворотке. Повышение АЛТ и АСТ. Может вырасти уровень билирубина. Если поражен весь орган, нарушается выработка инсулина с последующей гипергликемией. В моче будет появляться амилаза.
- Инструментальные обследования: УЗИ, ФГДС, рентген органов грудной клетки, ангиография сосудов органа, томография, лапароскопическое исследование брюшной полости.
Врач обязательно должен обратить внимание на ваш внешний вид, цвет слизистых оболочек и кожи. Специалист знает, как проверить поджелудочную железу, чтобы отличить боли, вызванные поражением поджелудочной железы, от спровоцированных заболеваниями поперечной ободочной кишки.
Лечение воспаления поджелудочной железы
Лечение острого панкреатита нельзя откладывать – это опасно для жизни. Если вовремя не остановить поток ферментов из поджелудочной железы, они способны разрушить все ткани, а также вызвать настолько резкое расслабление сосудов и «отравление» крови продуктами распада тканей, что при отсутствии лечения может закончиться летальным исходом.
Для начала больному назначают внутривенные вливания для восполнения потери жидкости и нормализации кровяного давления. Для устранения воспаления назначаются болеутоляющие препараты до полного его снятия. В этот период от трех дней до недели назначают строгую диету.
Обострение хронического заболевания лечится в амбулаторных условиях. Пациенту назначается термически щадящая диета с блюдами, приготовленными на пару. Правильное питание сочетается с приемом лекарственных препаратов, блокирующих активные ферменты железы. При сильном обострении воспаления «поджелудки» также назначаются обезболивающие, спазмолитические, ферментные лекарства и витамины.
Медикаментозное лечение
Для эффективного лечение при воспалении поджелудочной железы препараты подбираются и назначаются вашим лечащим врачом индивидуально. Вам могут прописать:
- Спазмолитические препараты (для снятия спазма мускулатур) : Дротаверин (бывает в форме разных таблеток: Спазмол, Но-шпа, Спазмалгон) , Папаверин.
- Лекарства для ослабления секреции сока желудка: Омёпразол (Зероцид Орта-нол, Гастрозол, Оцид, Промезол, Омепар Лосек и другие). Ранитидин (Ацидекс, Гистак, Улькуран, Рантак, Ацилок-Еи другие). Фамотидин (Антодин, Гистодил, Беломет, Аципеп, Примамет, Блокацид, Улкузал, Гастероген).
- Ферментные препараты: Гимекромон, Аллохол, Панкреатин (Креон, Дигестал Панкрал, Мезим, Панцитрат, Пензистал).
- Вещества, которые тормозят ферментную выработку поджелудочной железы: Апротинин (Инипрол, Антагозан, Тра-силол Гордокс, Контрикал).
Если осложнением панкреатита стало возникновение сахарного диабета – лечение проводится по назначению эндокринолога. Осложнениями хронического панкреатита также могут стать кисты и злокачественные опухоли поджелудочной железы. Поскольку они являются гормонально-активными новообразования, то их появление можно диагностировать помимо УЗИ и МРТ-исследования, еще и по выделению чрезмерного количества гормонов.
Диета
Чтобы лечение было результативным, больные с панкреатитом должны строго придерживаться диеты в течение года. Кушать часто и не переедать. Пищу принимать в теплом виде. Вообще, каждый больной старается сам подобрать себе такую диету, которая бы не вызывала рецидивы, ведь мы все разные и каждый по-своему реагирует на одни и те же продукты.
При обострении воспаления поджелудочной железы в первые сутки не стоит есть вообще, пить минеральную воду без газа – несколько глотков каждые 15 минут. Подойдет отвар шиповника, некрепкий чай, а вот соки, морсы – нет.
Затем можно начать есть, тоже часто и понемногу. Мясо и рыба в виде суфле и паровых котлет, каши на воде, омлет, пюре из вареных овощей – для начала. Затем к ним присоединятся творог, кисломолочные продукты, фрукты и ягоды в виде компотов и киселей, печеные яблоки и груши.
При обострении заболевания поджелудочной железы следует обязательно исключить из рациона:
- алкоголь;
- специи, приправы;
- жирное, жареное;
- колбасы, копчености;
- соленья, консервы;
- кондитерские изделия, шоколад, кислые соки.
В домашних условиях лечение диетой при воспалении поджелудочной железы подразумевает категорическое исключение ряда продуктов питания на тот период пока не спадёт острый период болезни, а также на период реабилитации. При развитии хронического панкреатита ограничение продуктов также сохраняется.
Даже в том случае, если заболевание успешно вылечено, сам факт того, что оно было, нанёс серьёзные вред здоровью, потому и в дальнейшем нужно с осторожностью относиться к рациону и режиму питания, чтоб избежать возможных рецидивов.
Профилактика новых обострений
При хроническом воспалении для профилактики возможных обострений нужно тщательное соблюдение диеты №5 или №5П. Продукты с повышенным содержанием углеводов необходимо максимально ограничить, хотя и полностью убирать их из рациона не стоит.
Углеводы являются неотъемлемой частью рациона здорового человека и необходимы для поддержания нормальной жизнедеятельности. Однако больные панкреатитом должны ограничить их употребление. Особенно богаты углеводами сладости — пирожное, печенье, мороженое, конфеты, торты, и прочие кондитерские изделия.
Источник
