Структура поджелудочной железы ребенка 4 лет


Количество детей, у которых врач диагностирует проблемы с поджелудочной железой, в последнее время заметно увеличилось. О том, что собой представляют реактивные изменения, почему они развиваются и как их лечить мы расскажем в этой статье.
Что это такое?
Реактивные изменения поджелудочной железы, несмотря на грозное название, не происходят сами по себе и отдельным недугом не считаются. Они являются ответной реакцией этого органа на некие иные недуги органов желудочно-кишечного тракта, а также на неблагоприятные воздействия, которые претерпевает детский организм.
Сама по себе поджелудочная железа – вторая во величине в области живота после печени, обеспечивает выполнение двух важнейших процессов – она вырабатывает необходимый для усвоения сахара инсулин и продуцирует панкреатическую жидкость, без которой пищеварительный процесс не может быть нормальным.


По протокам эта жидкость стекает в двенадцатиперстную кишку. Состояние этих протоков имеет огромное значение для работы поджелудочной железы. Поскольку все органы ЖКТ сообщаются посредством сети протоков, то любой недуг одного из них незамедлительно сказывается на работе поджелудочной, вызывая реактивные изменения.
Число детей, у которых врачи находят такие изменения, растет. Ученые полагают, что есть в этом определенная толика влияния ухудшающейся экологии, обилия консервантов и красителей даже в детском питании.


Причины возникновения
Ферменты, которые вырабатывает поджелудочная железа, становятся активными только тогда, когда соединяются с жидкостной средой кишечника. Однако при заболеваниях органов пищеварения возможен вброс жидкости из двенадцатиперстной кишки.
Соприкосновение с ней активизирует ферменты раньше времени, до их попадания в кишечник. Начинается активный процесс пищеварения не там, где нужно, и поджелудочная по сути начинает переваривать сама себя. Это в медицине называется реактивным панкреатитом, и такое изменение считается самым распространенным


Спровоцировать реактивные изменения могут самые разнообразные заболевания, такие, как гастрит, гепатит, проблемы с желчным пузырем, гастродуоденит. Причинами развития реактивных изменений в поджелудочной могут стать нарушения питания – малыш недостаточно хорошо кушает или, наоборот, объедается, ему разрешается злоупотреблять фаст-фудом, чипсами, сухариками и сомнительными сладостями с массой красителей и ароматизаторов.


Поджелудочная железа может увеличиться, в ней могут начаться патологические процессы в ответ на некоторые инфекционные заболевания вроде кори или скарлатины, на отравление токсинами, прием медикаментов, особенно на длительное употребление антибиотиков. Иногда «стартовым» механизмом, запускающим реактивные изменения выступают аутоиммунные патологические процессы в организме.
В детском и подростковом возрасте не исключается и психогенный фактор – поджелудочная может претерпевать функциональные нарушения, как говорится, на нервной почве, после пережитого сильного стресса.


Опасность
Реактивные изменения в поджелудочной железе лишь отражают факт наличия другой болезни, но и сами по себе способны доставлять неприятные ощущения. У детей может развиться достаточно выраженный болевой синдром, нарушиться пищеварение, а также увеличиться уровень сахара в крови.
Поджелудочная железа, подверженная таким деструктивным процессам увеличивается в размерах, может отекать. У ребенка может развиваться рвота, диарея, несварение, его могут беспокоить тянущие боли в верхней части живота. Однако в подавляющем большинстве случаев реактивные изменения протекают без симптомов вообще и становятся «находкой» на УЗИ органов ЖКТ.


Симптомы
О проблемах с поджелудочной железой могут свидетельствовать следующие признаки:
Боли в верхней части живота, в районе желудка, которые несколько стихают, если ребенок принимает сидячее положение с небольшим наклоном туловища вперед.
Рвотные массы с непереваренными кусочками пищи. Облегчения такая рвота не приносит.
Возможно повышение температуры тела.


Частый понос. Каловые массы имеют водянистую консистенцию, неприятный резкий запах. Если реактивные изменения присутствуют уже давно, то стул ребенка хронически нестабилен – диарея сменяется запорами и наоборот.
Сухость во рту, при осмотре ротовой полости обнаруживается молочный налет на языке.


Изменение аппетита. Ребенок начинает мало и нерегулярно есть, отказывается даже от тех блюд, которые раньше ему нравились.
Регулярная отрыжка, повышенное газообразование, метеоризм, вздутие живота.
Повышенная утомляемость, снижение общего тонуса организма.


Диагностика
Признаки вторичных диффузных изменений могут обнаружиться на ультразвуковом исследовании органов брюшной полости. Норму размеров органа по УЗИ можно оценить только по специальным врачебным таблицам, которые составлены с учетом возраста, пола и веса ребенка. У новорожденного и грудничка в среднем размеры железы по УЗИ в норме – 4-5 сантиметров. К 10-летнему возрасту размеры поджелудочной увеличиваются до 15 сантиметров.


Аномалии паренхимы выражаются не только в превышении верхней границы возрастной нормы по размеру, но и в очертаниях, контурах органа. Если диагност указывает в заключении, что у ребенка диффузные изменения, это означает, что реактивное состояние равномерно распространено по всему органу. Отдельных очагов патологии не наблюдается.
Впрочем, ультразвуковое исследование не дает точной картины происходящего. Поэтому при возникновении сомнений у врача назначаются уточняющие анализы:
клинический анализ крови на биохимию позволяет установить признаки возможного воспаления;
анализ мочи показывает, нет ли в образце выделительной жидкости несвойственных этой среде ферментов пищеварения;
эндоскопическое исследование двенадцатиперстной кишки позволяет судить о равномерности и структуре слизистой оболочки в районе стыка протоков.


Лечение
Умеренные реактивные изменения обычно не нуждаются в отдельной специальной терапии. Обычно все приходит в норму следом за тем, как будет завершено лечение основного недуга желудочно-кишечного тракта, который и повлек за собой нарушения работы поджелудочной.
Тяжелые диффузные изменения паренхимы железы лечат в стационарных условиях под постоянным наблюдением врача. Терапия включает в себя спазмолитики («Но-шпу», «Папаверин») для уменьшения болевых ощущений, ферментные препараты («Панкреатин» и другие), а также витамины и минералы. Ребенку также могут быть назначены антигистаминные средства для снятия симптомов аллергии, которая, если присутствует, ухудшает его состояние.


Обязательное условие выздоровления – строгая диета. При выраженной боли и рвоте ребенку устраивают 1-2 дня лечебного голодания, а потом вводят пищу постепенно. Диета исключает жареные и жирные продукты и блюда, газированные напитки, какао и шоколад, копчености и консервы, маринованные продукты. Полезны овощные супы, каши, кисель, компоты с небольшим содержанием сахара, свежие овощи и фрукты.
В дни лечебного голодания ребенку разрешены только теплые негазированные минеральные воды с повышенным содержанием солей – «Боржоми», «Ессентуки» и т. д.


Профилактика
Избежать проблем с поджелудочной железой довольно просто, чего нельзя сказать о лечении реактивных изменений. Родители должны следить за тем, сколько и чего ест ребенок. Питание должно быть регулярным, достаточным, сбалансированным. Нельзя перекармливать малыша.
При возникновении любых симптомов несварения, болей в животе, желательно показать ребенка врачу, чтобы исключить заболевания желудочно-кишечного тракта или обнаружить их и пролечить вовремя, пока поджелудочная не успела отреагировать на них реактивными изменениями паренхимы.


Все о проблемах поджелудочной железы у ребенка и не только смотрите в следующем выпуске программы доктора Комаровского.
Источник
Размеры поджелудочной железы у детей варьируют. Установлена их зависимость от возраста ребенка, его пола, роста и веса. Длина железы у новорожденного – около 5 см, в год – 7,5 см, а к десятилетнему возрасту достигает уже 15 см.
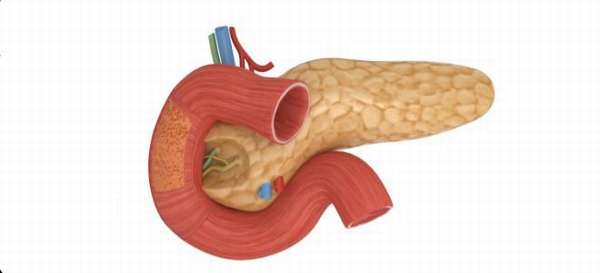
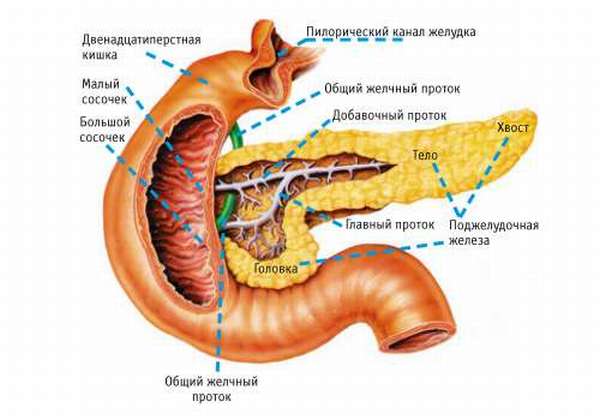
Строение поджелудочной железы у детей
Орган находится по центру живота, забрюшинно. Головка прилегает к луковице двенадцатиперстной кишки (ДПК), окружающей ее со всех сторон. Железа расположена горизонтально, тесно примыкает к желудку, но отделена от него сальником (жировой прослойкой). Хвост ее граничит с селезенкой.
Анатомическое строение органа у ребенка и взрослого человека не отличается. Поджелудочная железа условно делится на головку, тело и хвост.
Внутреннее строение обусловлено двойной функцией железы:
- экзокринной,
- эндокринной.
Ее паренхима состоит из множества долек, которые вырабатывают секрет — поджелудочный сок. Их разделяют мелкие сосуды и протоки, впадающие в общий выводящий проток поджелудочной железы, который открывается вместе с аналогичным желчным протоком в полость луковицы ДПК (сфинктер Одди).
Эндокринная функция железы осуществляется благодаря островкам Лангерганса, где вырабатываются инсулин и глюкагон — гормоны внутренней секреции:
- Инсулин контролирует уровень глюкозы крови: при ее избыточном содержании увеличивается синтез инсулина – с его участием расщепляются и усваиваются углеводы.
- Глюкагон повышает количество сахара во время голодания и стрессов, не позволяя опускаться ему ниже нормы.
Избыток углеводов нарушает функции поджелудочной железы и ведет к развитию сахарного диабета.
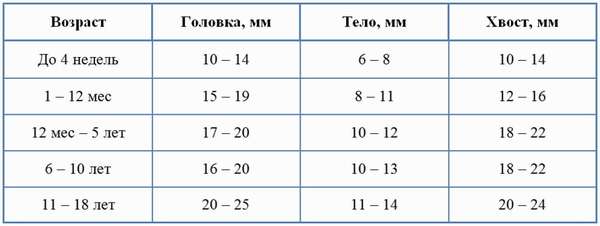
Таблица: размеры поджелудочной железы у детей в норме
Изменение любых размеров органа является одним из диагностических критериев, на который ориентируются при выявлении патологии. При обследовании врач пользуется установленными нормами поджелудочной железы у ребенка по специально созданной для этого таблице. С ее помощью определяются имеющиеся отклонения в строении органа.
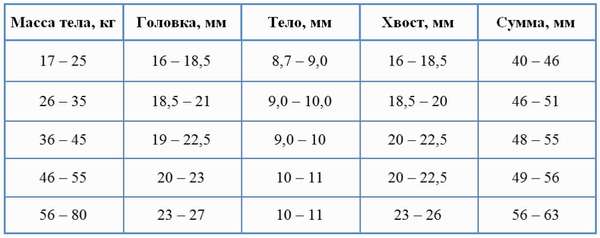
Размеры зависят от многих факторов, но, в первую очередь, от веса малыша, состояния органа. Их норматив, который также играет немаловажную роль, по каждому возрасту представлен в таблице.
Последние исследования в области детской панкреатологии выявили зависимость между величиной поджелудочной железы у практически здорового ребенка от показателей физического развития. Масса тела ребенка влияет на размеры органа в большей мере, чем возраст.
До 10-летнего возраста рост железы замедляется: она увеличивается за этот период всего лишь в два раза. Значительный скачок наблюдается в период полового созревания – она удлиняется на 8 см и к 18 годам соответствует стандартным взрослым размерам. Затем рост затормаживается.Размеры железы в определенные периоды жизни ребенка меняются с различной скоростью. Если при рождении длина составляет 5 см, то в следующие шесть месяцев она увеличивается на сантиметр. В два года она может иметь те же размеры, что и у малыша в возрасте три года.
В пять лет сканирование у ребенка показывает изображение протока поджелудочной железы в виде гиперэхогенной линии вдоль тела. В возрасте 8–9 лет можно увидеть просвет протока.
Основные показания к проведению УЗИ
Ультразвуковое обследование у детей имеет ряд преимуществ перед другими методами обследования.
Из-за анатомического забрюшинного расположения поджелудочной железы пальпировать ее невозможно. Поэтому один из скриннинговых методов определения увеличения размеров и патологии органа является сонография. Это самый безопасный и удобный метод диагностики:
- позволяет визуализировать железу у детей любого возраста,
- не инвазивный – поэтому удобен в обследовании детей раннего возраста начиная с нескольких месяцев,
- нет воздействия ионизирующей радиации, как при других способах диагностики,
- возможность получить изображения исследуемого органа в разных проекциях, а при необходимости повторить процедуру второй раз через короткий промежуток времени без вреда для здоровья.
Позволяет выяснить:
- размеры,
- границы,
- структуру паренхимы,
- расширение главного панкреатического протока,
- образования в тканях органа.
Показаниями к проведению ультразвукового исследования поджелудочной железы являются:
- дискомфорт или боли в левом подреберье, иногда опоясывающего характера (панкреатит),
- резкое похудение за короткий промежуток времени без явных причин,
- уточнение выставленного диагноза,
- подозрение на аномалию развития органа или локальные процессы в тканях железы (абсцессы, кисты, конкременты, участки некроза или фиброза).
В обязательном порядке проводится УЗИ поджелудочной железы в следующих случаях:
- деформированная задняя стенка желудка, выявленная на ФГДС (признак увеличения головки поджелудочной железы),
- изменение контуров луковицы ДПК или желудка при рентгеноскопии,
- сахарный диабет,
- выраженная иктеричность (желтушность) кожи и слизистых,
- диспепсия в виде полифекалии — жирного обильного жидкого стула много раз в день, тошноты, рвоты, не приносящей облегчения (или при наличии одного из этих симптомов).
Иногда в экстренном порядке УЗИ проводится без подготовки. В таких случаях могут быть погрешности в данных исследования, но определить патологический процесс, который нуждается в срочном лечении, можно.
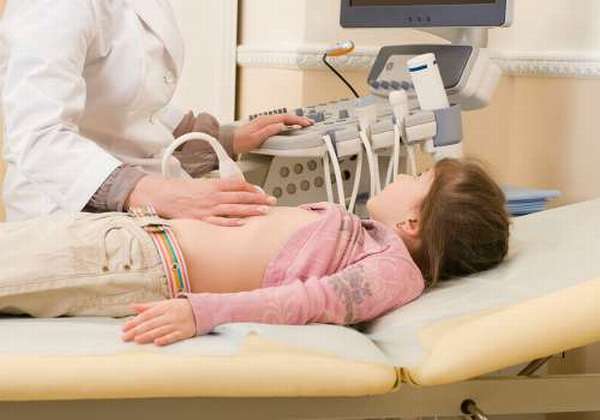
Как проводится исследование у детей
В настоящее время годовалый ребенок должен быть обследован на УЗИ в обязательном порядке. Исследование делается с целью выявления врожденной патологии поджелудочной железы и возможной ее коррекции.
Сонография проводится лежа на спине. На кожу живота наносится гель для лучшего скольжения датчика.
При осмотре обращают внимание:
- на контуры (в норме у здорового ребенка – четкие),
- размеры (сравнивают с показателями в специальной таблице),
- эхогенность — у детей она не выражена (ее резкое снижение указывает на острый процесс, повышение — на хроническое течение панкреатита или опухоль).
Подготовка ребенка к процедуре
Если ультразвуковое исследование проводится в плановом порядке, необходима специальная подготовка к процедуре. При правильном выполнении всех рекомендации, полученные результаты будут достоверными. На их основании можно сделать выводы о патологии железы и при необходимости назначить адекватное лечение.
При подготовке необходимо выполнить следующее:
- За 3 дня до проведения диагностической процедуры необходимо исключить из рациона белковые продукты, а также вызывающие метеоризм (свежие овощи и фрукты, газированные напитки), жирные, острые, соленые, кислые и жареные.
- За сутки до исследования по назначению врача нужно выпить дозу слабительного и ферментный препарат.
- За 12 часов – отказаться от еды (процедура проводится натощак),
- Перед УЗИ нельзя пить воду.
- В день исследования малыш не должен получать спазмолитики или обезболивающие, расслабляющие гладкую мускулатуру.
Показатели получатся неинформативными при выраженном метеоризме: поджелудочная железа не будет лоцироваться, определяются лишь ее фрагменты. Чтобы избежать такого результата, накануне необходимо принять активированный уголь.
При своевременном обращении к специалистам и соблюдении всех рекомендаций можно на ранних стадиях определить изменения в размерах и структуре органа и провести коррекцию выявленной патологии.
Список литературы
- Нецветаев А.В. Хирургическая патология поджелудочной железы у детей (клиника, диагностика, лечение). Автореферат диссертации.
- Островский А.Г., Карашуров Е.С. Редкие заболевания поджелудочной железы: Учебное пособие. Петрозаводск, 1988 г.
- Соколов Ю.Ю. Диагностика и хирургическое лечение дуоденопанкреатобилиарных аномалий у детей. Автореферат диссертации. Москва, 2002 г.
Источник
Панкреатит у детей обычно протекает несколько по-иному, чем у взрослых. Патология может иметь наследственный характер, течение часто бессимптомное. Трудность диагностирования заключается в том, что панкреатит трудно дифференцировать от других патологий пищеварительных органов.

Причины воспаление
Панкреас или поджелудочная железа имеет продолговатое строение и включает головку, тело и хвост. Паренхима состоит из железистой ткани и протоков.
Увеличение железы может быть вызвано целым рядом причин:
- Застойные явления, сопровождающиеся нарушением кровотока.
- В межклеточное вещество тканей попадает плазма, что становится причиной отека.
- Нарушение оттока панкреатического сока в просвет 12-ти перстной кишки.
- Рост патологических новообразований.
Причины, вызвавшие воспаление панкреаса должны обязательно учитывается при подборе терапии.
Панкреатит – патология, на развитие которой могут повлиять множество факторов. Обычно возникновение происходит из-за системных заболеваний, нездорового питания — преобладание в рационе жирной пищи.

Как уже было сказано, при панкреатите страдает поджелудочная железа. Она расположена рядом с желудком, в ее функции входит продуцирование различных групп ферментов для облегчения процесса пищеварения и всасывания максимального количества, необходимых для организма веществ.
Панкреатит провоцирует воспаление тканей панкреаса, что становится причиной сбоя в выработке ферментов. Это негативно отражается на процессе пищеварения, принося серьезный вред здоровью ребенка.
Важно!
Отсутствие лечения может привести к необратимым последствиям — воспаление тканей железы способно полностью разрушить ее структуру.
Классификация панкреатита
У детей заболевание классифицируется по формам — острая и хроническая. Хроническим считают панкреатит, течение которого длится уже более полугода. Острая форма провоцирует отек и катаральное воспаление тканей железы. В особо тяжелых случаях возникают кровоизлияния, которые провоцируют некроз тканей железы.
Характер происходящих в тканях железы изменений делит панкреатит на:
- острый отечный;
- геморрагический (с кровоизлияниями);
- гнойный;
- жировой панкреонекроз.

Обычно в качестве причин развития панкреатита у детей выступают нарушения в питании. Находясь, под постоянной нагрузкой ткани железы утрачивают свойства, начинают перерождаться, снижая свою активность.
У детей старше 7 лет обычно диагностируется хронический панкреатит латентного или рецидивирующего характера. Острая форма у детей встречается реже.
В зависимости от происхождения панкреатит может быть:
- первичным;
- реактивным, возникающий на фоне воспаления других органов;
- наследственным.
Реактивный панкреатит у детей
В случае реактивного панкреатита процесс обратим, необходимо лишь вовремя выявить и начать лечить основное заболевание. При отсутствии лечения заболевание переходит в истинный панкреатит. Такие проблемы чаще характерны для детей в возрасте 10–14 лет.
Этиология реактивного панкреатита кроется в имеющихся очагах инфекции в других органах, которые осложняют функционирование поджелудочной. Помимо заболеваний инфекционного характера, реактивная форма может быть вызвана приемом антибиотиков и др. сильнодействующих медикаментов.

Для латентной формы нехарактерны явные клинические проявления, а вот рецидивирующий тип заболевания протекает волнообразно — обострения сменяют ремиссии. Обострение воспаления хронического процесса, как и острый панкреатит, может быть легким, среднетяжелым или тяжелым.
Причины увеличения органа у детей
Воспаление поджелудочной у ребенка может быть спровоцировано рядом патологических состояний:
- Закрытые травмы живота, связанные с падением или другими механическими повреждениями, на фоне этого часто можно наблюдать и увеличение селезенки.
- Нарушения аутоиммунного характера – сбои в работе иммунной системы, при этом организм начинает вырабатывать антитела к собственным тканям, включая панкреас.
- Отравление химическими веществами, способствующее сбою работы пищеварительной системы. На фоне этого часто наблюдается увеличение печени.
- Инфекционные процессы в других органах.
- Хронический панкреатит может быть вызван неправильным лечением острой формы заболевания.
- Рост новообразований в тканях органа, абсцесс, киста, доброкачественная или раковая опухоль. Воспаление органа может носить локализованный характер — к примеру, увеличивается только хвост железы.
- Язва желудка, при которой нарушается целостность структуры слизистой оболочки желудка или 12-ти перстной кишки. Это со временем приводит к нарушению функций поджелудочной и увеличению ее размеров.
- Дуоденит — воспаление двенадцатиперстной кишки, которое препятствует оттоку поджелудочного сока.
- Муковисцидоз – системная патология врожденного характера, которая провоцирует поражение различных желез, включая панкреас.
Важно!
Выявление основной причины воспаления поджелудочной железы у детей — обязательное диагностическое мероприятие. На этих данных будет базироваться дальнейшее лечение.
Симптомы, признаки воспаления
Воспаление поджелудочной у детей, обычно протекает в легкой форме. Чем младше ребенок, тем менее выражены у него симптомы заболевания.
Острая форма заболевания выражена резкими приступообразными болями (ее можно снять), часто опоясывающего характера, которые иррадиируют в подреберье и позвоночник. Помимо этого, для панкреатита характерно отсутствие аппетита, тошнота, повышенное газообразование, понос и рвота.
Наблюдается субфертильная температура, бледность кожных покровов, сухость во рту, налет на языке. При некрозе тканей температура резко повышается, появляются явные признаки интоксикации, пареза кишечника. Возможно развитие коллаптоидного состояния.
Полезное видео
Видео о симптоматике (где болит, отчего может быть срыв):
Симптомы хронической формы зависят от длительности развития патологического процесса, стадии и формы заболевания, степени поражения поджелудочной железы и других органов пищеварения. Ребенка беспокоят периодически возникающие ноющие боли в правом подреберье, которые обостряются при нарушениях в питании, после физических нагрузок или стрессов.
Приступ при этом может длиться от нескольких часов до нескольких дней. У детей, страдающих этой формой заболевания, отсутствует аппетит, периодически их мучает изжога, тошнота, рвота. Запоры сменяют диарею. Наблюдается потеря веса.
Важно!
Осложнения панкреатита у детей довольно опасны — ложная киста, панкреолитиаз, перитонит, плеврит, сахарный диабет.
Диагностика заболевания
Прогноз лечения напрямую зависит от своевременности и правильности диагностирования. После визуального осмотра и сбора анамнеза врач назначает ряд обследований для подтверждения диагноза.
Ребенок должен сдать на анализ кровь, мочу и кал. Исследование покажет, имеются ли воспаления в организме и косвенно подтвердит развитие панкреатита у ребенка. Более ясную картину покажет ультразвуковое исследование органов брюшной полости и фиброгастроскопия. Проведенные исследования помогут специалисту достоверно оценить состояние больного и назначить необходимые терапевтические мероприятия. В случае необходимости лечение ребенок может быть госпитализирован.

К какому врачу обратится, когда болит?
Если ребенок жалуется на боли в животе, следует как можно скорее обратиться к педиатру. При подозрении на панкреатит ребенок будет направлен на детальное обследование, которое часто проводится в условиях стационара. Терапию назначает врач-гастроэнтеролог и диетолог. Учитывать рекомендации врача обязательно.
Методы и правила лечения болезни, недуга
Любая терапия начинается с выяснения причин заболевания. Иногда достаточно устранить провоцирующий фактор и панкреатит отступит. Отдельно следует затронуть врожденные аномалии — здесь необходим врачебный контроль за ребенком на протяжении многих лет.
Одной из главных причин прогрессирования воспалительных процессов в поджелудочной у подростков является нарушение питания — панкреатит школьника. Главным в лечении такой патологии будет строгая диета.
Питание при панкреатите у детей
Диета — обязательная составляющая терапии. Надо знать, чем необходимо кормить, и какие продукты покупать. Она поможет устранить проблемы во всех органах брюшной полости и поджелудочной железы в том числе.

Основные правила питания:
- дробный прием пище – 5-7 раз в день малыми порциями;
- отказ от вредной пищи: фастфуд, шипучие напитки, жирное, жареное, соленое, острое, консерванты;
- сбалансированное питание, в которое входят различные крупы, макаронные изделия, кисломолочная продукция, постное мясо и рыба, овощи и фрукты;
- преобладание вареной и приготовленной на пару пищи;
- употребление не горячей, а только теплой пищи;
- свежие продукты для приготовления пищи.
Медикаментозное лечение
Диета поможет снизить нагрузку на органы пищеварения. Помимо этого, врач назначает ферментные препараты, которые улучшают процесс переваривания:
- «Креон».
- «Фестал».
- «Мезим форте».
Данные средства принимаются во время еды. Детям также могут быть назначены препараты, содержащие бифидобактерии, например, «Бифацил».

Для облегчения состояния больного назначают:
- Пирензепин, Фамотидин.
- Панкреатин.
- Но-шпа, Мебеверин, детский Парацетамол.
В более тяжелых случаях назначают антибиотики; антигистаминные средства; препараты, способствующие улучшению микроциркуляции крови; ингибиторы протеаз.
Важно!
Лечение сводится к соблюдению несложных мероприятий, главное, чтобы ребенок понял важность этих действий — это принесет ему пользу не только сейчас, но и позволит жить полноценно в будущем.
Что делать с совсем маленькими детьми
Если заболевание диагностировано у совсем маленького пациента, правила питания будут следующими:
- преобладание белковой пищи;
- приготовление любых каш на воде;
- овощи и фрукты следует подвергать термической обработке.
Иногда необходимо операционное вмешательство, например, в случае, когда имеют место врожденные аномалии в поджелудочной железе. Решение об операции принимается после всестороннего обследования и только при отсутствии результатов от консервативной терапии.
Лечение панкреатита у детей часто производится в условиях стационара. Только здесь врачи смогут не только лечить малыша, но и контролировать его питание, наблюдая динамику терапии.
Народные способы лечения
Одним из эффективных методов лечения панкреатита испокон веков считается картофельный сок. Необходимо 2–3 картофелины перетереть через терку вместе с кожурой и отжать сок. Способ применения — по 50 мл 2 раза в день. Курс лечения — 2 недели. Затем недельный перерыв и повтор курса. Отличным дополнением к кефиру является обезжиренный кефир, который употребляют через 5–10 минут после приема основного средства.
Важно!
От многих заболеваний может уберечь обычный мед. Если у ребенка нет индивидуальной непереносимости к данному продукту или сахарного диабета, хорошей привычкой будет съедать 1 ч. л. меда с утра, разведенную в молоке или воде.
Необходимо взять в равных пропорциях зверобой, пустырник, соцветия бессмертника. 2 ст.л. сбора кипятить 10–15 мин в 1 л воды, дать отвару настояться в течение 2 часов, процедить. Курс приема – 50 дней, перед едой по полстакана.
Сложный, но очень эффективный сбор. Следует взять в равных пропорциях сухой корень лопуха, кору крушины, подорожник, листья черники, укропные и льняные семена. Добавить корень одуванчика, спорыш и шалфей. Способ приготовления идентичен предыдущему средству — на 1 л воды 2 ст.л. сбора, кипятить 10–15 мин. Курс приема 14–20 дней по полстакана после еды.
Важно!
Любые методы лечения пациентов совсем маленького возраста должны быть согласованы с врачом, в противном случае самолечение может привести к необратимым последствиям.
Если у ребенка увеличена поджелудочная железа необходимо сначала выяснить причины возникновения данного состояния, а уже после начинать терапию. Вовремя обнаруженная патология, позволит избежать операции и вылечить заболевание консервативными методами. Читайте также о загибе поджелудочной железы у детей.
Интересное видео
На виде ниже, Вы увидите информацию о путях введения лекарств для поджелудочной железы — Доктор Комаровский:
Профилактика
В качестве профилактических мер против воспаления поджелудочной железы рекоме
