Стеатоз поджелудочной железы мкб
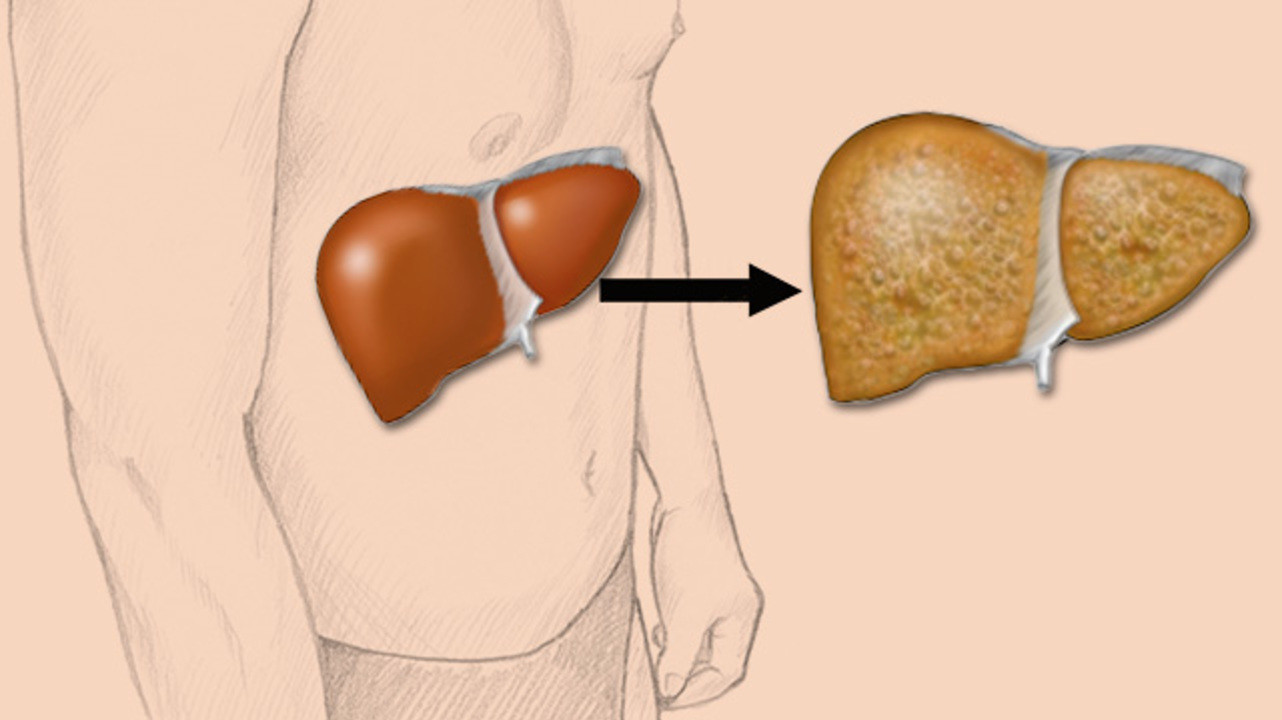
Что такое стеатоз?
Если липиды образуют отдельные жировые пятна, говорят об очаговом (фокальном) стеатозе, при равномерном распределении – о диффузном.
Начальные формы стеатоза не опасны, так как не приводят к нарушению функций органа. Но на определенном этапе содержание жира достигает критической точки, и при окислении этого большого количества липидов ткани начинается воспаление (стеатогепатит, стеатопанкреатит), переходящее в разрастание соединительной ткани (цирроз печени) или смерть клеток органа (некроз поджелудочной).
В зависимости от негативных последствий, вызванных накоплением излишка жира, различают три стадии стеатоза:
накопление липидов внутри органа (жировая дистрофия печени, жировая дистрофия поджелудочной железы);
развитие воспаления с последующей гибелью части клеток (гепатита, панкреатита);
разрастание соединительной ткани (которая замещает нормальные клетки печени), или некроз ткани (гибель значительного количества клеток поджелудочной железы).
Жировая дистрофия, стеатоз – это термины, которые используют медики. Иногда можно услышать о жирной или жировой печени – это калька с английского термина “fatty liver”, полностью этот термин на английском звучит как “alocoholic fatty liver” и соответствует русскому термину “алкогольная жировая дистрофия печени”, но дословный перевод – “алкогольная жирная печень”. Код по МКБ-10 К70.0
Причины стеатоза
Самые распространенные причины патологии – злоупотребление алкоголем и излишний вес, то есть стеатоз – это болезнь образа жизни. Алкогольный стеатоз развивается при злоупотреблении спиртным (более 2-х порций алкогольных напитков в день для женщин, и более 3-х – для мужчин. Одна порция – это 341 мл напитка крепостью 5% (сидра, пива), 142 мл вина (12%) или 43 мл крепких напитков (40%).
Причины стеатоза неалкогольного происхождения:
- ожирение;
- длительное парентеральное питание (введение питательных веществ непосредственно в кровь);
- быстрая потеря веса;
- диабет;
- резистентность к инсулину и высокое артериальное давление;
- генетическая предрасположенность;
- побочные действия некоторых видов лекарств (кортикостероиды, тетрациклины);
- шунтирование желудка.
Стеатоз поджелудочной железы часто отмечают при муковисцидозе, синдроме Швахмана-Даймонда, Йохансона-Близзарда и некоторых вирусных инфекциях.
Симптомы стеатоза
Стеатоз – заболевание коварное и практически всегда протекает бессимптомно или практически бессимптомно. При поражении печени некоторые люди жалуются на дискомфорт в правом подреберье, тошноту, слабость и общее плохое самочувствие. В запущенных случаях (при циррозе) может быть желтуха (кожи, глаз, слизистых оболочек), увеличение живота (из-за асцита – скопления в брюшной полости жидкости), расширение видимых кровеносных сосудов на животе, покраснение ладоней, желтушность кожи и слизистых оболочек, у мужчин увеличение груди.
Начальные стадии стеатоза поджелудочной железы также протекают бессимптомно. Если болезнь зашла далеко, то пищеварительных ферментов образуется недостаточно. Больной отмечает хронический понос, светлый и зловонный кал (из-за повышенного содержания в нем непереваренного жира). Организм получает недостаточно питательных веществ и человек худеет, однако, как правило, у него нет жалоб на боли в животе.
Диагностика стеатоза
Поскольку стеатоз печени часто протекает бессимптомно, его обнаруживают случайно во время общего клинического исследования или УЗИ брюшной полости. На продвинутых стадиях пораженная печень сильно увеличена в размере. При прощупывании живота врач обратит на это внимание. Доктор обязательно поинтересуется употреблением алкоголя, поскольку даже кратковременное злоупотребление спиртным может привести к тяжелому поражению печени. При подозрении на стеатоз пациенту назначают:
биохимический анализ крови, который поможет врачу оценить насколько корректно работает печень;
один или несколько видов визуальной диагностики (УЗИ, МРТ, КТ) для визуализации структурных изменений в печени: воспаление или разрастание соединительной ткани (цирроз);
биопсия печени может быть назначена в тех случаях, когда необходимо подтвердить диагноз и установить стадию заболевания. Для этого врач специальной полой иглой, которую вводят в брюшную полость, отбирает крохотный кусочек печеночной ткани. Процедура биопсии безболезненна, поскольку проходит под местной анестезией.
Для исключения вирусных гепатитов как причины нарушения функции печени необходимо сделать специфические тесты на эти заболевания (анализ крови).
Стеатоз поджелудочной железы можно выявить только при визуальной диагностике. Другие методы зарекомендовали себя как неинформативные.
Лечение стеатоза печени
Специфического лечения стеатоза печени не существует. Единственный способ борьбы с ним – приостановление действия повреждающих факторов:
отказ от алкоголя;
нормализация веса;
повышение уровня физической активности;
нормализация сахара в крови (при диабете).
При начальных стадиях пересмотр образа жизни помогает остановить болезнь и дает возможность печени восстановиться. В запущенных случаях (цирроз) борьба с повреждающими факторами дает шанс остановить прогрессирование заболевание, но к сожалению, способа восстановить структуру органа еще не изобрели.
Диета при стеатозе печени
Диета при стеатозе предполагает переход на здоровую пищу. Овощи, фрукты, цельнозерновые каши и диетическое мясо – лучшие друзья выздоравливающих. При стеатозе печени не стоит отказываться от чашечки кофе. Результаты некоторых исследовательских работ продемонстрировали положительный эффект приема кофеина на лечение стеатоза. Также было отмечено, что лучшие результаты выздоровления показали пациенты, чья схема терапии включала витамин Е.
Лечение стеатоза поджелудочной железы
Для того чтобы вылечить стеатоз необходимо определить, что спровоцировало его развитие. Борьба с первопричиной – единственный действенный способ лечения. Если ее нельзя устранить, врач может назначить симптоматическое лечение, к примеру ферментные препараты, которые помогают переваривать пищу.
Нормализация веса, отказ от злоупотребления алкоголем, пересмотр пищевых привычек и переход на здоровое питание, занятия физической культурой или спортом – в большинстве случаях действенные и достаточные меры при стеатозе поджелудочной железы.
Осложнения
Первое место по распространенности среди осложнений стеатоза печени занимает цирроз – разрастание соединительной ткани, которая замещает нормальные клетки органа. При этом площадь «рабочих» зон уменьшается и печень не может адекватно выполнять свою работу, что может привести к:
накоплению жидкости в брюшной полости (асциту);
расширению вен пищевода (эзофагальный варикоз), которые склонны лопаться и кровоточить;
сонливости, спутанности сознания и нечленораздельной речи из-за поражения мозга необезвреженными печенью токсинами (печеночная энцефалопатия);
раку печени.
У больных стеатозом неалкогольного происхождения цирроз наблюдается у каждого пятого человека. При злоупотреблении алкоголем эта цифра еще выше.
Стеатоз поджелудочной – очень коварное заболевание. С одной стороны, оно не причиняет большинству людей сильного беспокойства, с другой – способно привести к развитию невероятно опасного заболевания – острого панкреатита. При этом может начаться панкреонекроз, т.е. отмирание тканей поджелудочной. Смертность при таком осложнении составляет 10-30%.
Профилактика
В большинстве случаев стеатоз – это результат пренебрежение элементарными правилами здорового образа жизни. Умеренность в алкоголе, нормальное питание, регулярная физическая активность – простые и эффективные способы предупреждения стеатоза.
Источники
- Fatty Liver, Medscape. Updated: Apr 12, 2018, author: Emily Tommolino, MD https://emedicine.medscape.com/article/175472-overview
- Nonalcoholic fatty liver disease. Overview, Mayo Clinic — https://www.mayoclinic.org/diseases-conditions/nonalcoholic-fatty-liver-disease/home/ovc-20211638
- Fatty Liver By Steven K. Herrine , MD, Sidney Kimmel Medical College at Thomas Jefferson University, Merck Manual —https://www.merckmanuals.com/home/liver-and-gallbladder-disorders/manifestations-of-liver-disease/fatty-liver
- Pancreatic lipomatosis, Dr Ayla Al Kabbani and Dr Yuranga Weerakkody —https://radiopaedia.org/articles/pancreatic-lipomatosis
Источник
Утратил силу — Архив
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Архив – Клинические протоколы МЗ РК – 2007 (Приказ №764)
Категории МКБ:
Другие уточненные болезни поджелудочной железы (K86.8)
Общая информация
Краткое описание
Хронический панкреатит – это воспалительно-деструктивный процесс в поджелудочной железе, характеризующийся фокальными некрозами в сочетании с диффузным или сегментарным фиброзом, развитием функциональной недостаточности и прогрессированием после прекращения воздействия этиологических факторов.
Код протокола: Н-T-027 “Хронический панкреатит и другие болезни поджелудочной железы”
Для стационаров терапевтического профиля
Код (коды) по МКБ-10:
K86 Другие болезни поджелудочной железы
K86.0 Хронический панкреатит алкогольной этиологии
K86.1 Другие хронические панкреатиты
K86.2 Киста поджелудочной железы
K86.3 Ложная киста поджелудочной железы
K86.8 Другие уточненные болезни поджелудочной железы
Облачная МИС “МедЭлемент”
Облачная МИС “МедЭлемент”
Классификация
Классификация хронического панкреатита (Марсель-Рим, 1988)
1. Хронический кальцифицирующий.
2. Хронический обструктивный.
3. Хронический паренхиматозно-фиброзный (воспалительный).
Клинико-морфологическая классификация хронического панкреатита (Кузнецов В.В., Голофеевский В.Ю. 2000)
| Этиология | Клиническая характеристика | Морфологические варианты | Преобладающие морфологические изменения | Исходы |
Алкогольный | А. Клинические варианты: болевой; диспептический; латентный; сочетанный Б. Изменение функции: нарушение экзокринной функции; нарушение инкреторной функции В. Степени тяжести: легкая; средняя; тяжелая Г. Фаза течения: обострение; ремиссия Д. Осложнения: ранние, поздние | Паренхиматозный | – Отек и воспаление – Некроз – Дистрофия – Липоматоз | Фиброз Кисты Кальциноз Озлокачествление |
Билиарнозависимый | ||||
Гастродуоденальная патология | Фиброзно- склеротический | – Фиброз – Атрофия паренхимы – Дистрофия паренхимы | ||
Лекарственный | ||||
Инфекционный | Псевдотуморозный (гиперпластический) | – Гипертрофия паренхимы – Гиперплазия паренхимы | ||
Идиопатический | ||||
Ишемический и другие |
Степени тяжести хронического панкреатита
Легкая степень характеризуется отсутствием признаков внешне- и внутрисекреторной недостаточности. Клинические признаки (боль, диспепсия) выражены умеренно. Возможно повышение активности панкреатических ферментов в крови и моче. Обострения – 1-3 раза в год.
Среднетяжелая степень характеризуется отчетливыми клинико-лабораторными нарушениями, наличием внешне- и внутрисекреторной функций поджелудочной железы, сопутствующими поражениями других органов пищеварения. Возможно похудание. Обострения – 4-5 раз в год.
Тяжелая степень характеризуется выраженными клинико-лабораторными проявлениями, упорными “панкреатическими” и панкреатогенными поносами, белковой недостаточностью, полигиповитаминозом, прогрессирующим истощением, закономерным поражением других органов и систем. Обострения – 6-7 раз в год и чаще.
Факторы и группы риска
– алкоголь;
– желчнокаменная болезнь;
– метаболические нарушения (обменные и гормональные нарушения);
– наследственный хронический панкреатит;
– аутоиммунный панкреатит, связанный с первичным склерозирующим холангитом, первичным биллиарным циррозом и синдромом Шегрена;
– операции, травмы поджелудочной железы;
– вирусные инфекции;
– острые нарушения кровообращения в поджелудочной железе;
– аллергические реакции, токсические воздействия (уремия при трансплантации почек), дефицит антиоксидантов в пище;
– гиперпаратиреоз – увеличение кальция в крови.
Диагностика
Диагностические критерии
Жалобы и анамнез:
– боль;
– отрыжка воздухом или съеденной пищей;
– тошнота;
– рвота;
– потеря аппетита;
– вздутие живота;
– похудание.
– рецидивирующий болевой абдоминальный синдром (чаще в области передней брюшной стенки с иррадиацией в спину, возникающий после обильной жирной, острой пищи, приема алкоголя);
– снижение массы тела (вследствие недостаточного всасывания и недостаточного питания из-за болей);
– недостаточность внешнесекреторной функции (стеаторея, полифекалия);
– недостаточность внутрисекреторной функции (нарушение толерантности к глюкозе, сахарный диабет);
– для хронического фиброзно-индуративного панкреатита характерна перемежающаяся желтуха.
Инструментальные исследования
– обзорная ренгенография брюшной полости: кальцинаты поджелудочной железы с характерной локализацией вблизи второго поясничного позвонка;
– УЗИ признаки: увеличение эхогенной плотности, неровность контуров и изменение размеров, у части больных отмечается уменьшение железы наличие кальцинатов, кист, деформация, расширение главного протока железы (исследование считается полноценным, если визуализируется вирсунгов проток). При подозрении на опухоль железы УЗИ дополняется выполнением КТ;
-компьютерная томография: очаги обызыствления, некроза, наличие кист и псевдокист поджелудочной железы. При карциномах железы диагностическая эффективность близка к 85%, особенно при повторных исследованиях;
– ЭРХПГ-комбинированное ренгеноэндоскопическое исследование деформация протока, имеет неправильный четкообразный вид, наличие камней и стриктур главного протока и его боковых ветвей. Показание к ЭРХПГ – подозрение на карциному ПЖ псевдоопухолевые формы ХП, упорный болевой синдром, похудание. «Золотой» стандарт для выявления стриктур главного протока и расширения его боковых ветвей.
Показания для консультации специалистов: в зависимости от сопутствующей патологии.
Перечень основных диагностических мероприятий:
1. Амилаза мочи, крови.
2. Общий анализ крови.
3. Определение С-рективного белка.
4. Определение АЛТ или АСТ.
5. Определение общего билирубина и фракций.
6. Определение щелочной фосфатазы.
7. ГГТП (гамма-глутамилтранспептидаза).
8. Липаза крови.
9. Глюкоза крови, сахарная кривая.
10. Копрограмма.
11. УЗИ поджелудочной железы, желчного пузыря.
12. Консультация гастроэнтеролога.
Перечень дополнительных диагностических мероприятий:
1. Общий анализ мочи.
2. Кальций крови.
3. Коагулограмма.
4. Глюкоза крови с нагрузкой.
5. Определение общего белка и фракций.
6. Активность эластазы в сыворотке крови и в кале.
7. Обзорный рентгеновский снимок брюшной полости (по показаниям).
8. Компьютерная томография органов брюшной полости (по показаниям).
9. Лапароскопия с биопсией поджелудочной железы (по показаниям).
10. Консультация эндокринолога, хирурга (по показаниям).
Лабораторная диагностика
Лабораторные исследования
Гиперамилаземия (исследуется в первые три дня обострения, постоянная – имеет место лишь при кистозной форме панкреатита), амилазурия, лейкоцитоз со сдвигом лейкоцитарной формулы влево.
При обструкции желчевыводящих путей – повышение уровня щелочной фосфатазы, АЛТ и билирубина.
Концентрация С-реактивного белка сыворотки крови служит надежным показателем тяжести панкреатита.
Значительное повышение (трехкратное) АЛТ или АСТ говорит в пользу биллиарной этиологии панкреатита.
Дифференциальный диагноз
Дифференциальный диагноз
Исключение синдромосходных заболеваний – необходимый этап диагностики ХП.
К синдромосходным заболеваниям относятся гастродуоденальные язвы, заболевания тонкой кишки, поражения нижнегрудного отдела позвоночника с корешковым синдромом, а также карциномы желудка, поджелудочной железы, почек, поперечно ободочной кишки.
В пользу ХП свидетельствуют:
– типичные “панкреатогенные” поздние или ранние боли, возникающие после употребления алкоголя и/или пищевых погрешностей,;
– симптомы внешнесекреторной недостаточности поджелудочной железы (полифекалия, стеаторея, потеря массы тела, сравнительно легкая коррекция поносов ферментными препаратами);
– положительный амилазный тест в начале обострения заболевания;
– характерные изменения структуры железы и ее протоков по данным УЗИ , КТ, ЭРХПГ.
В распознавании ХП имеют значение изменения постбульбарного отдела ДПК и большого дуоденального сосочка определяемых с помощью эндоскопии и измерения давления ДПК.
Онлайн-консультация врача
Посоветоваться с опытным специалистом, не выходя из дома!
Консультация по вопросам здоровья от 2500 тг / 430 руб
Интерпретация результатов анализов, исследований
Второе мнение относительно диагноза, лечения
Выбрать врача
Лечение
Цели лечения: обеспечение ремиссии.
Немедикаментозное лечение: Диета №5.
При тяжелой степени обострения ХП неотложная помощь включает:
1. Уменьшение до минимума функциональной активности ПЖ: голод, аспирация содержимого желудка через назогастральный зонд, применение Н2-блокаторов (ранитидин 150-300 мг или фамотидин 40-80 мг/сутки внутривенно и др.) или ингибиторов протонной помпы (омепразол 40-80 мг/сутки, пантопразол 80 мг/сутки, рабепразол 40 мг/сутки).
2. Подавление панкреатической секреции ферментов (Н2-блокаторы, ингибиторы протонной помпы, холиноблокаторы, глюкагон, кальцитонин, 5-фторурацил, соматостатин и его аналог октреотид 100 мкг 3 раза в сутки).
3. Удаление медиаторов воспаления из кровообращения (инфузионная терапия солевыми растворами).
4. Снятие болевого синдрома включает назначение анальгетиков и спазмолитических препаратов.
5. Для борьбы с инфекционными осложнениями или угрозе их развития показано назначение антибиотиков цефалоспоринового ряда или синтетических пенициллинов в стандартных дозах.
Плановое консервативное лечение включает следующие мероприятия:
1. Дробное питание с низким содержанием жиров и клетчатки (при диарее), прекращение употребления алкоголя в любых видах.
2. Проведение заместительной терапии (панкреатин 50 000-150 000 ЕД* в сутки).
3. Проведение антисекреторной терапии (ранитидин 150-300 мг или фамотидин 40-80 мг/сутки внутрь) или ингибиторов протонной помпы (омепразол 40-80 мг/сутки, Ппнтопразол 40-80 мг/сутки, рабепразол 40 мг/сутки).
4. Лечение сопутствующего сахарного диабета (инсулин необходимо назначать в небольших дозах, помня о легко возникающей гипогликемии).
На амбулаторном этапе рекомендуют соблюдение диеты №5, а также проведение заместительной и антисекреторной терапии.
Дальнейшее ведение, принципы диспансеризации
Больные с ХП подлежат диспансерному наблюдению (повторный осмотр и обследование в амбулаторно-поликлинических условиях) дважды в год.
Перечень основных медикаментов:
1. *Панкреатин, таблетка, капсула с содержанием липазы не менее 4 500 ЕД
2. *Фамотидин 20 мг; 40 мг. табл.; амп.
3. *Омепразол 20 мг, табл.
4. *Рабепразол 10 мг, табл.
5. *Пантопразол 40 мг, табл.
6. *Комбинированные препараты, содержащие гидроокись алюминия, гидроокись магния 15 мл, суспензия для приема внутрь
7. *Амоксициллин 500 мг, 1000 мг, табл.
8. Цефазолин 1 г, фл.
Перечень дополнительных медикаментов:
1. * Натрия хлорид, раствор для инфузий и инъекций
2. *Ранитидин, 150 мг, 300 мг, табл. амп.
3. Октреотид раствор для инъекций 50 мкг/1 мл, 100 мкг/1 мл, 500 мкг/1 мл, амп.
Индикаторы эффективности лечения: обеспечение ремиссии.
* – препараты, входящие в список основных (жизненно важных) лекарственных средств
Госпитализация
Показания к госпитализации;
– выраженный болевой синдром и диспепсия;
– выраженные изменения в анализах крови;
– частые рецидивы заболевания;
– неэффективность амбулаторного лечения;
– появление осложнений.
Профилактика
Первичная профилактика
– прекращение употребления алкоголя;
– ведение здорового образа жизни;
– своевременное лечение заболеваний желчевыводящей системы.
Информация
Источники и литература
- Протоколы диагностики и лечения заболеваний МЗ РК (Приказ №764 от 28.12.2007)
- 1. Chronic pancreatitis. EBM Guidelines. 4.3.2005
2. Клинические рекомендации, основанные на доказательной медицине: Пер. с англ. / Под ред. Ю.Л. Шевченко, И.Н. Денисова, В.И. Кулакова, Р.М. Хаитова. — 2-е изд., испр. —М.: ГЭОТАР-МЕД, 2002. — 1248 с.: ил.
3. Treatment of pancreatic exocrine dysfunction. EBM guidelines.2005.
4. Pancreatic unsufficiency. EBM guidelines. 2004.
5. С.П.Л. Трэвис, Гастроэнтерология: пер с англ.- М: мед.лит. 2002 – 640 с
6. А.В. Охлобыстин, В.Т. Ивашкин Алгоритмы ведения больных острым и хроническим
панкреатитом.
7. Karlsson Sven, Ahren B.O. Scand G Gastroenterol,1992,№27,p.27:161-5
8. Классификация заболеваний внутренних органов и методики терапевтических
исследований. Руководство для медицинских ВУЗов и практических врачей.( Под
редакцией Голофеевского В.Ю.-СПБ Издательство “Фалиант” 296стр. 2006
- 1. Chronic pancreatitis. EBM Guidelines. 4.3.2005
Информация
Список разработчиков:
Нерсесов А.В. д.м.н., профессор, кафедра внутренних болезней, факультет усовершенствования врачей, КазГМА
Бектаева Р.Р. д.м.н., профессор, кафедра внутренних болезней, факультет усовершенствования врачей, КазГМА
Джумашева Б.Б., НИИ кардиологии и внутренних болезней МЗ РК
Прикреплённые файлы
Мобильное приложение “MedElement”
- Профессиональные медицинские справочники. Стандарты лечения
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Мобильное приложение “MedElement”
- Профессиональные медицинские справочники
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Внимание!
Если вы не являетесь медицинским специалистом:
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях “MedElement (МедЭлемент)”, “Lekar Pro”,
“Dariger Pro”, “Заболевания: справочник терапевта”, не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения “MedElement (МедЭлемент)”, “Lekar Pro”,
“Dariger Pro”, “Заболевания: справочник терапевта” являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Источник
