Симптомы аутоиммунных заболеваний поджелудочной железы

Симптомы аутоиммунный панкреатита
Главные особенности аутоиммунного панкреатита – умеренная выраженность всех симптомов и отсутствие острых атак (эпизодов резкого ухудшения состояния пациента). В ряде случаев симптомов может не быть, и диагноз устанавливается только при развитии осложнений.
- Болевой абдоминальный синдром (устойчивая совокупность симптомов): боль или дискомфорт в верхней половине живота, реже в поясничной области, возникает примерно у половины пациентов, может продолжаться в течение нескольких минут или часов. Интенсивность боли умеренная или незначительная. Как правило, боль провоцируется приемом острой, жирной и жареной пищи.
- Желтуха – окрашивание в желтый цвет кожи, слизистых оболочек (например, полости рта) и биологических жидкостей (например, слюны, слезной жидкости и др.). Развивается в результате нарушения поступления желчи в двенадцатиперстную кишку (начальный отдел тонкого кишечника) при сужении протоков поджелудочной железы и желчевыводящих путей:
- кал светлее, чем обычно;
- моча темнее, чем обычно;
- окрашивание в желтый цвет слюны, слезной жидкости, плазмы (жидкой части) крови и др.;
- кожный зуд.
- Диспептические проявления (расстройства пищеварения):
- снижение аппетита;
- тошнота и рвота;
- вздутие живота;
- горечь и сухость во рту по утрам;
- неприятный запах изо рта.
- Нарушение экзокринной функции поджелудочной железы (выделение ферментов, участвующих в переваривании пищи) в большинстве случаев не имеет проявлений, выявляется при специальном лабораторном исследовании.
- Сахарный диабет (нарушение обмена углеводов — сахаров) быстро развивается в результате ухудшения эндокринной функции поджелудочной железы (выработки гормонов, регулирующих обмен углеводов). Особенностью сахарного диабета при аутоиммунном панкреатите является его благоприятное течение с возможным обратным развитием (выздоровлением) на фоне полноценного лечения.
- Снижение массы тела.
- Астенический синдром:
- снижение работоспособности;
- повышенная утомляемость;
- слабость;
- сонливость днем;
- снижение аппетита;
- подавленное настроение.
- Поражение других органов.
- Легких. Проявляется одышкой (учащенным дыханием), чувством нехватки воздуха за счет образования участков уплотнения легочной ткани.
- Почек. Проявляется почечной недостаточностью (нарушением всех функций почек) и появлением белка в моче (в норме этого быть не должно).
- Печени (псевдоопухоль печени) — развитие уплотнения ткани печени без опухолевых клеток. Выявляется при пальпации (прощупывании) или при инструментальных методах исследования. Может сопровождаться длительной тяжестью в правом подреберье, не связанной с приемом пищи.
- Слюнных желез (склерозирующий сиалоаденит) — воспаление слюнных желез с заменой нормальной ткани на рубцовую. Проявления:
- сухость во рту;
- боли в области слюнных желез;
- затруднения при глотании, дыхании и речи за счет сухости во рту.
Формы
По гистологической картине (изменениям структуры поджелудочной железы, выявленным под микроскопом) выделяют два типа аутоиммунного панкреатита:
- 1 тип — лимфоплазмацитарный склерозирующий панкреатит;
- 2 тип — идиопатический протоково-концентрический панкреатит с гранулоцитарными эпителиальными повреждениями.
Различия между этими вариантами только гистологические (то есть выявляются при гистологическом исследовании – изучении кусочков органа под микроскопом).
В зависимости от наличия прочих аутоиммунных заболеваний (развивающихся при повреждении различных органов силами собственного иммунитета – системой защитных сил организма) выделяют два типа аутоиммунного панкреатита:
- изолированный аутоиммунный панкреатит – развивается у пациента, у которого отсутствуют другие аутоиммунные заболевания;
- синдром аутоиммунного панкреатита – развивается у пациента, у которого имеются другие аутоиммунные заболевания.
В зависимости от локализации (расположения) поражения выделяют:
- диффузную форму (поражение всей поджелудочной железы);
- очаговую форму (поражение отдельных участков поджелудочной железы, чаще всего ее головки, при инструментальном исследовании напоминает рак (злокачественную опухоль) поджелудочной железы).
Причины
Причины данного заболевания на настоящий момент неизвестны. Предполагается, что причиной возникновения заболевания может быть повышенная активность иммунитета (системы защитных сил), который начинает действовать против клеток собственного организма.
LookMedBook напоминает: что данный материал размещен исключительно в ознакомительных целях и не заменяет консультацию врача!
Диагностика
- Анализ анамнеза заболевания и жалоб (когда (как давно) появились боли в верхней половине живота, желтуха (появление желтой окраски кожи, слизистых оболочек (например, ротовой полости), биологических жидкостей (например, слюны, слезной жидкости и др.)), снижение массы тела, увеличение объема каловых масс и другие симптомы, с чем пациент связывает их возникновение).
- Анализ анамнеза жизни. Есть ли у пациента какие-либо хронические заболевания, отмечаются ли наследственные (передаются от родителей к детям) заболевания, есть ли у пациента вредные привычки, принимал ли он длительно какие-нибудь препараты, выявлялись ли у него опухоли, контактировал ли он с токсическими (отравляющими) веществами.
- Физикальный осмотр. Определяется сниженная или нормальная масса тела, возможна желтушность кожных покровов и слизистых. При пальпации (прощупывании) живота возможна болезненность в верхних отделах. При перкуссии (простукивании) живота определяются размеры печени, селезенки, поджелудочной железы.
- Лабораторные методы исследования.
- Общий анализ крови может выявить увеличение скорости оседания эритроцитов — красных клеток крови (показатель, отражающий соотношение белков крови), реже – увеличение количества лимфоцитов или эозинофилов (особые виды лейкоцитов – белых клеток крови).
- Уровень глюкозы (простого углевода) крови. При нарушении внутрисекреторной функции поджелудочной железы (выработки гормонов, регулирующих углеводный обмен) глюкоза в крови, взятой натощак, повышается.
- Гликозилированный гемоглобин (показатель, отражающий среднее содержание глюкозы в крови за длительный период — до трех месяцев) может повышаться.
- Липидограмма (содержание жироподобных веществ в крови) может выявить нарушение соотношения потенциально опасных и защитных разновидностей липидов.
- Биохимический анализ крови. Определяется уровень креатинина (продукта распада белка), мочевой кислоты (продукта распада веществ из ядра клетки), щелочной фосфатазы (ЩФ), гамма-глутамил-транспептидазы (ГГТ), аланин-аминотрансферазы (АлАТ или АЛТ), аспартат-амиминотрасферазы (АсАТ или АСТ), билирубина (желчный пигмент – красящее веществ, продукт распада эритроцитов – красных клеток крови), электролитов (калий, натрий, кальций, магний).
- Онкомаркеры (вещества, повышающиеся в крови при возникновении опухоли): СА 19-9 и раковоэмбриональный антиген – признаки рака (злокачественной, то есть растущей с повреждением окружающих тканей, опухоли) поджелудочной железы.
- Общий анализ мочи выявляет более темное окрашивание мочи, чем оно должно быть в норме, в моче обнаруживаются желчные пигменты (красящие вещества, выделяемые желчью) и иногда – протеинурия (белок в моче). Также общий анализ мочи необходим для контроля состояния мочевыводящих путей и органов мочеполовой системы.
- Содержание иммуноглобулина G4 (IgG4 – особый вид белка, повышающийся при аутоиммунных реакциях – повреждении собственных клеток силами иммунитета – системы защитных сил организма) в крови повышается более чем в 2 раза.
- Копрограмма – анализ кала (можно обнаружить непереваренные фрагменты пищи и жира, грубые пищевые волокна, может снижаться уровень эластазы и химотрипсина (ферментов поджелудочной железы, расщепляющих белки) при биохимическом анализе кала).
- Инструментальные методы исследования.
- Ультразвуковое исследование (УЗИ) органов брюшной полости позволяет оценить размеры и структуру печени, поджелудочной железы и селезенки, наличие препятствий оттоку желчи на различных уровнях в виде сужения протоков, камней, опухолей и др.
- Спиральная компьютерная томография (СКТ) – метод, основанный на проведении серии рентгеновских снимков на разной глубине. Позволяет получить точное изображение исследуемых органов (поджелудочной железы, печени и др.). Важным признаком аутоиммунного панкреатита является диффузное (то есть во всех участках) увеличение поджелудочной железы и сужение ее выводного протока.
- Магнитно-резонансная томография (МРТ) – метод, основанный на выстраивании цепочек воды при воздействии на тело человека сильных магнитов. Позволяет получить точное изображение исследуемых органов (поджелудочной железы, печени и др.). Важным признаком аутоиммунного панкреатита является диффузное увеличение поджелудочной железы и сужение ее выводного протока.
- Ретроградная холангиография — рентгенологический метод исследования желчевыводящей системы, при котором контраст (красящее вещество, делающее участки, где оно находится, видимыми на рентгене) вводится в Фатеров сосок (отверстие, через которое в двенадцатиперстную кишку поступает желчь и панкреатический сок). Позволяет выявить причины ухудшения оттока желчи и панкреатического сока (жидкость, вырабатываемая поджелудочной железой, содержащая пищеварительные ферменты – вещества, способствующие перевариванию пищи), чаще всего в виде сужения протоков. Не является обязательным методом исследования. Применяется в сложных случаях для уточнения диагноза.
- Биопсия (взятие кусочка на исследование) поджелудочной железы или при необходимости других органов (например, печени, слюнных желез) выполняется в сложных случаях для уточнения диагноза, выявляет характерные признаки заболевания. Биопсия поджелудочной железы не является необходимым методом исследования, так как в этом органе чередуются участки с нормальной и измененной структурой, и материал для исследования может быть взят из нормального участка. Отличительной особенностью аутоиммунного панкреатита является наличие в пораженном органе большого количества плазмоцитов (активных лимфоцитов – варианта лейкоцитов – белых клеток крови), содержащих IgG4.
- Возможны также консультации терапевта, эндокринолога.
Диагностические критерии аутоиммунного панкреатита включают:
- визуализацию (осмотр поджелудочной железы, например, при помощи ультразвукового исследования или магнитНо-резонансной томографии);
- серологию (исследование крови, выявляющее повышение IgG4);
- гистологию (результаты биопсии поджелудочной железы).
Особый диагностический критерий аутоиммунного панкреатита – положительный ответ (то есть уменьшение симптомов и улучшение лабораторных и инструментальных показателей) на терапию глюкокортикоидами (синтетическими аналогами гормонов коры надпочечников).
Лечение аутоиммунный панкреатита
В редких случаях происходит самоизлечение (то есть без применения медикаментов).
Основы лечения аутоиммунного панкреатита.
- Диетотерапия.
- Диета №5 – прием пищи 5-6 раз в сутки, исключение из рациона острой, жирной, жареной, копченой, грубой (богатой клетчаткой – трудно перевариваемой частью растений) пищи, ограничение поваренной соли до 3 граммов в сутки. Еда должна содержать в достаточное количество витаминов, соли кальция и фосфора (например, рыба, отварное мясо, супы на овощных бульонах, молочные продукты умеренной жирности и др.). Цель этой диеты – уменьшить нагрузку на поджелудочную железу.
- При развитии сахарного диабета (нарушения обмена углеводов — сахаров) как проявления аутоиммунного панкреатита следует резко ограничить потребление сахара, можно заменить его на подсластители.
- При развитии сахарного диабета существует высокий риск возникновения гипогликемии (резкого падения в крови уровня глюкозы (простого углевода), сопровождающегося нарушениями сознания). Поэтому больной при себе обязательно должен иметь сладкие продукты (кусковой сахар или конфеты) для восстановления уровня глюкозы в крови.
- Консервативное (безоперационное) лечение.
- Глюкокортикоиды (синтетические аналоги гормонов коры надпочечников) – прием этих препаратов лежит в основе лечения. Большинству больных необходимо применять глюкокортикоиды в течение нескольких недель. Некоторым пациентам может потребоваться длительное применение малых доз этих препаратов.
- Иммунодепрессанты – группа препаратов, подавляющих избыточную активность иммунной системы (системы защитных сил организма), повреждающую собственные органы. Иммунодепрессанты применяются при недостаточной эффективности глюкокортикоидов или невозможности их применения (например, при развитии осложнений).
- Спазмолитики (препараты, расслабляющие гладкую мускулатуру внутренних органов и сосудов) применяются для лечения боли, возникающей при сужении протоков поджелудочной железы.
- Ферменты поджелудочной железы используются для улучшения переваривания пищи.
- Препараты урсодезоксихолевой кислоты применяются для улучшения оттока желчи и восстановления клеток печени.
- Ингибиторы протонной помпы (препараты, уменьшающие выработку соляной кислоты желудком) применяются для восстановления поверхности желудка при наличии ее повреждений.
- Простой (короткий) инсулин (раствор гормона инсулина без специальных добавок, увеличивающих продолжительность его действия) обычно используется для нормализации содержания глюкозы в крови при развитии сахарного диабета.
- Инсулины продленного действия (растворы гормона инсулина со специальными добавками, замедляющими его всасывание) может использоваться для нормализации содержания глюкозы в крови при развитии сахарного диабета.
- Хирургическое лечение. Хирургическая декомпрессия (восстановление нормального просвета) протоков поджелудочной железы и желчных протоков применяется при значительном сужении протоков, не поддающемся лечению глюкокортикоидами. Предпочтительнее стентирование протоков (введение внутрь сужения протока стента – сетчатого каркаса, расширяющего просвет), так как эта операция обычно легко переносится пациентами.
Осложнения и последствия
Осложнения аутоиммунного панкреатита.
- Нарушение всасывания питательных веществ в кишечнике.
- Белковая недостаточность (состояние, развивающееся вследствие сокращения или прекращения поступления в организм белков).
- Гиповитаминозы (недостаточное содержание в организме витаминов), особенно жирорастворимых (А, Д, Е, К).
- Снижение массы тела вплоть до кахексии (состояния глубокого истощения и слабости организма).
- Нарушения водно-электролитного баланса в организме.
- Жажда.
- Отеки.
- Обезвоживание организма (сухость кожи и слизистых оболочек).
- Судороги (приступообразные непроизвольные сокращения мышц).
- Подпеченочная желтуха — окрашивание в желтый цвет кожи, видимых слизистых оболочек и биологических жидкостей (например, слюны, слезной жидкости и др.) за счет нарушения оттока желчи.
- Инфекционные осложнения:
- воспалительные инфильтраты (увеличение объема и плотности некоторых участков органа за счет скопления в них несвойственных клеток – например, микроорганизмов, клеток крови и др.) поджелудочной железы;
- гнойный холангит (воспаление желчных протоков);
- сепсис (заражение крови – заболевание, вызванное наличием в крови болезнетворных микроорганизмов и их токсинов (продуктов жизнедеятельности));
- перитонит — воспаление брюшины (оболочки, выстилающей внутреннюю поверхность брюшной полости и покрывающей расположенные в ней органы).
- Эрозии (поверхностные дефекты) и язвы (глубокие дефекты) различных отделов пищеварительного тракта (пищевода, желудка, кишечника).
- Подпеченочная портальная гипертензия (повышение давления в системе воротной вены (сосуд, приносящий кровь в печень от органов брюшной полости) за счет препятствия оттоку крови от печени).
- Хроническая непроходимость двенадцатиперстной кишки из-за ее воспаления и сдавления увеличенной поджелудочной железой.
- Абдоминальный ишемический синдром (нарушение притока крови к органам брюшной полости) в результате сдавления сосудов.
- Панкреатогенный асцит (скопление свободной жидкости в брюшной полости).
- Рак (злокачественная опухоль – опухоль, растущая с повреждением окружающих тканей) поджелудочной железы.
Последствия аутоиммунного панкреатита.
- При своевременном полноценном лечении при небольшой длительности заболевания возможно полное восстановление структуры и деятельности поджелудочной железы.
- При длительном течении заболевания рубцовые изменения поджелудочной железы приводят к необратимым изменениям ее структуры и деятельности, но даже у этих больных полноценное лечение позволяет остановить прогрессирование (дальнейшее развитие) процесса.
Прогноз при аутоиммунном панкреатите зависит от тяжести осложнений, сопутствующих аутоиммунных заболеваний (поражений собственных органов иммунной системой – системой защитных сил организма) и сахарного диабета (нарушения обмена углеводов – сахаров).
Профилактика аутоиммунный панкреатита
Профилактика аутоиммунного панкреатита не разработана, так как неизвестны причины и факторы, провоцирующие его возникновение.
Источник

Аутоиммунный панкреатит — это редкая системная болезнь поджелудочной железы и других органов, вызванная повреждением соединительной ткани иммуноглобулинами G4. Проявляется абдоминальной болью, желтушным синдромом, диспепсией, изменениями стула и признаками недостаточности питания. Диагностируется с помощью УЗИ, МРТ панкреатической железы, копрограммы, определения уровня иммуноглобулинов и гистологического анализа. Для терапии используются кортикостероиды и моноклональные антитела. При неэффективности консервативного лечения выполняется дренирование, стентирование, стомирование панкреатических и желчевыводящих протоков.
Общие сведения
Хотя аутоиммунный панкреатит считается редким заболеванием, его доля в структуре хронических воспалений поджелудочной железы достигает 4-6%. Распространенность болезни не превышает 0,0008%. Впервые патология описана французским клиницистом Г. Сарлесом в 1961 году. В качестве отдельной нозологической единицы заболевание признано в 2001 году после разработки этиологической классификации панкреатита TIGAR-O. Аутоиммунное поражение панкреатической железы у мужчин выявляется в 2-5 раз чаще, чем у женщин. До 85% пациентов заболевает после 50 лет. Болезнь зачастую сочетается с ревматоидным артритом, забрюшинным фиброзом, склерозирующим холангитом и другими аутоиммунными процессами.
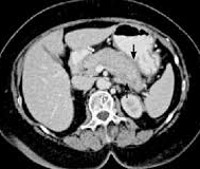
Аутоиммунный панкреатит
Причины
Этиология аутоиммунного панкреатита не установлена. Обычно заболевание диагностируется методом исключения при выявлении иммуноглобулинов типа G4 и отсутствии других возможных причин поражения поджелудочной железы. Специалисты в сфере клинической гастроэнтерологии допускают ведущую роль наследственной отягощенности, в ходе медико-генетических исследований установлена ассоциация аутоиммунного процесса с серотипами HLA DRβ1-0405, DQβ1-0401, DQβ1-57. Из крови пациентов выделен сывороточный протеин массой 13,1 кДа, который считают специфическим антигеном.
В качестве вероятных аутоантигенов рассматриваются карбоангидраза, присутствующая в тканях пищеварительных органов, бронхиальном дереве и дистальных почечных канальцах, лактоферрин, выявляемый в панкреатических ацинусах, железах бронхов и желудка, компоненты клеточных ядер и гладкомышечных волокнах, панкреатический ингибитор трипсиногена и трипсина. Не исключена перекрестная сенсибилизация с инфекционными агентами – обнаружена молекулярная мимикрия между антителами к протеинам возбудителя хеликобактериоза и плазминоген-связывающему белку.
Патогенез
Пусковым механизмом изменений в панкреатической железе и других чувствительных органах становится связь сывороточных Ig G4 с аутоантигенами ацинарных клеток, нормальных эпителиоцитов панкреатических, желчных, слюнных протоков и др. Антигенное повреждение сопровождается нарушением апоптоза клеточных элементов иммунной системы. Ключевым звеном патогенеза аутоиммунного панкреатита считается накопление в соединительной ткани персистирующих активированных Т- и В-лимфоцитов, нейтрофилов и эозинофилов, провоцирующее фиброзно-склеротические процессы.
При цитологическом исследовании в панкреатической строме выявляются признаки фиброза и склероза при отсутствии псевдокист и конкрементов. Из-за лимфоплазмоцитарной, нейтрофильной и эозинофильной инфильтрации стенки протоков уплотнены, сужены, при длительном течении аутоиммунного процесса фрагментированы. Распространение воспалительной инфильтрации на дольки поджелудочной железы приводит к потере дольчатой структуры органа и часто сочетается с флебитом. Как и при других вариантах хронического панкреатита, возможна кальцификация паренхимы и стромы.
Классификация
При систематизации форм аутоиммунного панкреатита учитывают распространенность фиброзно-склеротического процесса, наличие сопутствующих поражений других органов, морфологические особенности воспаления. При очаговом варианте заболевания повреждены отдельные участки панкреатической паренхимы, преимущественно головка органа. Обычно поражено не менее 1/3 железы (сегментарная форма панкреатита). Для диффузной формы патологии характерно вовлечение всего органа.
При отсутствии других аутоиммунных болезней панкреатит называют изолированным. В случае системного поражения нескольких органов говорят о синдромальном аутоиммунном панкреатическом воспалении. С учетом гистологической картины различают два основных варианта заболевания, каждый из которых отличается характерными клиническими особенностями:
- Лимфоплазмоцитарно-склерозирующая форма панкреатита. Преобладает инфильтрация иммуноглобулин-продуцирующими клетками, выраженный фиброз стромы органа и облитерирующий флебит. Сочетается с IgG4-ассоциированной аутоиммунной патологией. Характерно часто рецидивирующее течение с прогрессированием склеротических изменений.
- Протоково-концентрический идиопатический панкреатит. Морфологически проявляется нейтрофильной инфильтрацией с клеточными скоплениями, напоминающими микроабсцессы. Флебит и фиброз выражены меньше. Уровень сывороточных IgG4 обычно в норме. В 30% случаев ассоциирован с язвенным колитом. Протекает без рецидивов. Встречается в 3,5-4 раза реже.
Симптомы аутоиммунного панкреатита
Клиническая картина заболевания отличается от типичного воспаления поджелудочной железы. При аутоиммунном варианте поражения органа боли менее интенсивные, тупые, не связаны с погрешностями в рационе питания. Болевой синдром развивается только у половины пациентов. Другой важный симптом аутоиммунного панкреатита — механическая желтуха, которая возникает в среднем у 60-80% больных и проявляется желтушным окрашиванием кожи и склер, кожным зудом, обесцвечиванием кала.
Аутоиммунная панкреатическая патология часто сопровождается диспепсическими расстройствами: тошнотой, изменением характера стула (обильный зловонный кал сероватого цвета), вздутием живота. При прогрессировании заболевания возникает нарушение всасывания и дефицит питательных веществ, который проявляется снижением массы тела пациентов, безбелковыми отеками лица и нижних конечностей. На поздних стадиях панкреатита развивается постоянная жажда, полиурия (симптомы нарушения обмена глюкозы).
Осложнения
У большинства больных аутоиммунный панкреатит протекает с вовлечением в патологический процесс других органов и тканей. Чаще всего заболевание распространяется на билиарную систему с развитием склерозирующего холангита и бескаменного холецистита. На связь этих нозологических форм с панкреатитом указывает типичная лимфогистиоцитарная инфильтрация стенок желчевыводящих путей и хороший ответ на гормональную терапию. Иногда поражается печень с формированием псевдоопухоли или цирроза.
Частым осложнением панкреатического аутоиммунного воспаления является сахарный диабет, который возникает вследствие постепенного некроза клеток островков Лангерганса, сопровождающегося резким снижением выработки инсулина. Более редкие последствия заболевания — иммунокомплексное поражение почечной паренхимы по типу тубулоинтерстициального нефрита, интерстициальная пневмония. Циркуляция антител IgG в крови приводит к склерозу тканей слюнных желез.
Диагностика
Постановка правильного диагноза представляет затруднения, что объясняется редкой встречаемостью патологии и разнообразием ее клинических проявлений. В большинстве случаев диагностический поиск при аутоиммунном панкреатите направлен на исключение других форм панкреатического воспаления. Наиболее информативными являются такие методы исследования, как:
- Исследование кала. В копрограмме определяются типичные признаки мальабсорбции и мальдигестии: большое количество непереваренных частиц пищи и мышечных волокон, повышенное содержание жирных кислот. Дополнительно проводят анализ на фекальную эластазу, который позволяет подтвердить наличие панкреатита.
- Серологические реакции. Исследование крови на специфические антитела выявляет гипергаммаглобулинемию — повышение уровня IgG и IgG4 в несколько раз, что является патогномоничным симптомом аутоиммунного поражения 1-го типа. Также обнаруживаются антимитохондриальные и антинуклеарные антитела.
- Сонография. Стандартное исследование подтверждает болезнь только в запущенной стадии. При эндоскопическом УЗИ поджелудочной железы визуализируется очаговое или диффузное уплотнение ткани, чередование участков расширения и сужения панкреатического протока («колбасовидная» ПЖ).
- Томография. Аутоиммунный тип панкреатита характеризуется диффузным увеличением органа в размерах или наличием ограниченного опухолевидного образования, деформацией контуров протоков. МРТ поджелудочной железы также применяется для контроля эффективности терапии глюкокортикостероидами.
- Гистологическое исследование. Цитологический анализ — «золотой стандарт» в диагностике аутоиммунного воспаления. При морфологическом обследовании обнаруживают лимфоплазмоцитарную инфильтрацию вокруг панкреатических протоков, участки деструкции паренхимы, вовлечение в процесс сосудистой сети.
Показатели общего анализа крови при панкреатите аутоиммунного типа обычно без изменений. В биохимическом анализе крови выявляют неспецифические признаки поражения билиарного тракта и печени: повышение уровня печеночных ферментов, липазы и амилазы, увеличение концентрации билирубина за счет конъюгированной фракции. При подозрении на аутоиммунное поражение легких проводят рентгенографию, при нарушении функции почек — анализ мочи по Зимницкому.
Прежде всего, заболевание необходимо дифференцировать с раком поджелудочной железы, особенно у пациентов старше 60 лет. В пользу аутоиммунного воспаления свидетельствует повышение специфических антител в крови, типичные УЗИ-признаки, воспалительная инфильтрация панкреатической ткани по результатам гистологии. Дифференциальную диагностику также осуществляют с первичным склерозирующим холангитом, раком желчных путей. Для обследования пациента с аутоиммунным вариантом панкреатита привлекаются врач-гастроэнтеролог, онколог, иммунолог.
Лечение аутоиммунного панкреатита
Поскольку у части больных возможно спонтанное излечение с полным восстановлением экзокринной и эндокринной панкреатических функций, медикаментозную терапию проводят только при наличии соответствующих показаний. При бессимптомном течении назначение лекарственных средств оправдано в случае выявления персистирующего образования панкреатической железы, стойком изменении печеночных показателей в сочетании с признаками склерозирующего холангита. Рекомендованные схемы лечения аутоиммунного варианта панкреатита обычно включают:
- Глюкокортикостероиды. Стероидные гормоны являются препаратами первой линии и зачастую в течение 2-3 недель оказывают долгосрочный терапевтический эффект. При отсутствии явного фиброза размеры и структура поджелудочной железы могут полностью восстановиться. Назначение стероидов результативно не только при признаках панкреатита, но и при аутоиммунном поражении других органов.
- Моноклональные антитела. Показаны при резистентном течении заболевания или наличии противопоказаний к стероидной терапии. Синтетические иммуноглобулины Ig G1-k применяются для связывания В-лимфоцитарного CD-антигена. Быстрое уменьшение количества В-лимфоцитов сопровождается падением уровня Ig G4 и индукцией ремиссии аутоиммунного панкреатического воспаления.
В симптоматической терапии с учетом клинических проявлений используют панкреатические ферменты, сахароснижающие средства и блокаторы протонной помпы. Для купирования болевого синдрома рекомендованы нестероидные противовоспалительные средства, миотропные спазмолитики. Пациентам со стойкой компрессией выполняется стентирование главного панкреатического протока, чрескожное транспеченочное дренирование желчных протоков, назобилиарное дренирование при РПХГ. При безуспешности малоинвазивных техник проводится панкреатоеюностомия, холецистоэнтеростомия.
Прогноз и профилактика
Исход болезни зависит от степени поражения тканей, тяжести осложнений. Хотя стероидная терапия позволяет достичь ремиссии более чем у 90% больных, прогноз аутоиммунного панкреатита относительно неблагоприятный, у части пациентов происходит необратимое снижение эндокринной и экзокринной функций органа. Из-за недостаточно изученного этиопатогенетического механизма меры специфической профилактики не разработаны. Для предупреждения осложнений важно своевременно выявлять и лечить аутоиммунные заболевания пищеварительного тракта.
Источник
