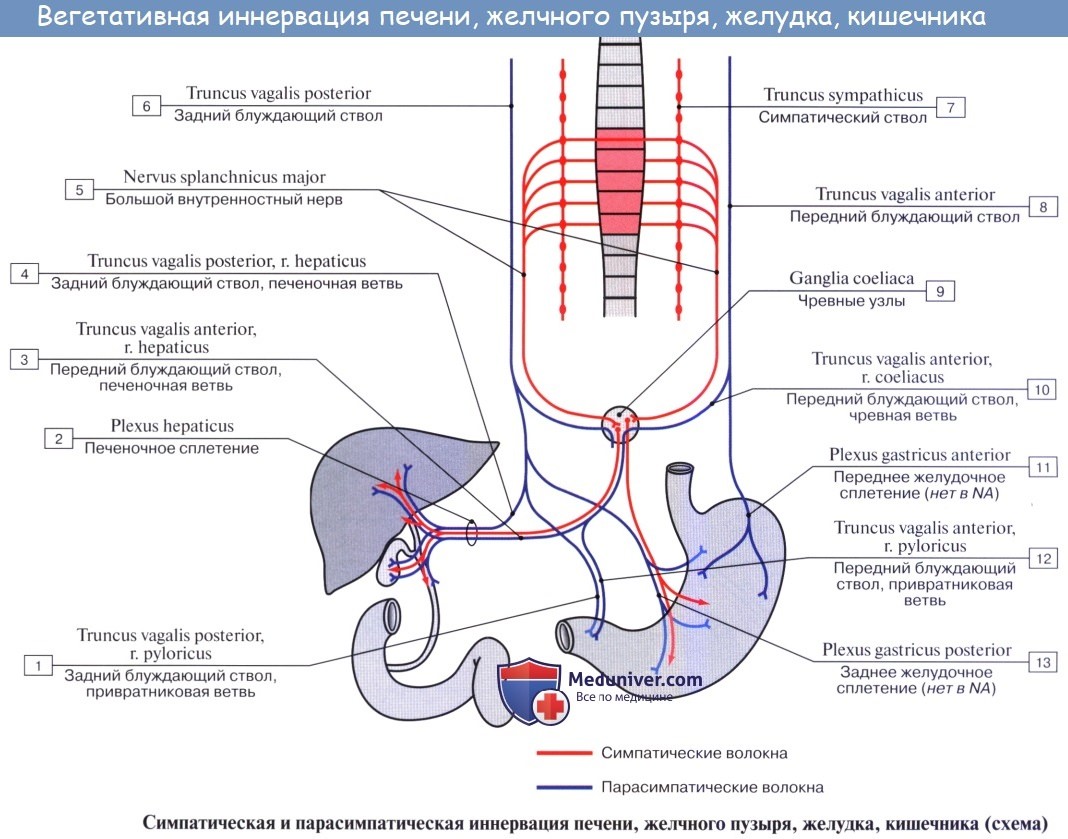
Симпатическими нервами поджелудочной железы

Основными функциями организма человека является две задачи. Первая — поддерживать гомеостаз, то есть постоянную внутреннюю среду. Вторая — контроль адаптации, то есть приспособление тела и работы всех органов и систем к окружающей среде. Для выполнения этих задач служат три системы:

- Иммунная. Является необходимой для защиты организма в результате воздействия чужеродных организмов, бактерий, вирусов. Таким образом, предупреждает изменение генетического кода;
- Эндокринная или гуморальная. От правильной работы данной системы зависит весь организм человека, его работоспособность и активность. Отвечает за выработку гормонов, контролирующих деятельность всех органов и систем в теле;
- Нервная. Служит для быстрой и точной регуляции деятельности органов и тканей. Без нервных волокон не возможно было бы сокращение мышц, а следовательно — двигательная функция. Благодаря нервным путям проходят импульсы от головного мозга к органам, а также возникает чувство боли.
Каждый орган снабжен нервными путями, в том числе и поджелудочная железа.
Иннервация поджелудочной железы
Нервы поджелудочной железы ответвляются сразу от нескольких сплетений, среди которых находятся:

- чревное;
- печеночное;
- селезеночное;
- верхнее брыжеечное;
- левое почечное.
Нервные пути от вышеуказанных сплетений входят в толщу тканей поджелудочной железы, а затем образуют панкреатическое сплетение. Исследователи в области медицины подробно изучили это сплетение и пришли к выводу о том, что его можно разделить на три части:
- Переднее панкреатическое сплетение. Залегает на протяжении всего хвоста, тела и верхнего отдела головки органа. В формировании участвуют ответвления от печеночного, чревного и селезеночного сплетений. Эта часть является достаточно широкой и сложно сплетенной сетью, его пути расходятся в разные стороны, которые не совпадают с направлением артериальных и венозных сосудов;
- Заднее сплетение хвоста и тела. Эту часть формируют ветви, идущие от чревного, верхнего брыжеечного, селезеночного и левого печеночного сплетений. Эта часть аналогично передней имеет очень сложную сеть, и только маленькая доля путей проходит параллельно сосудам органа;
- Заднее сплетение головки. В этой части проходит большое количество нервных путей, которых являются ответвлениями от печеночного, верхнего брыжеечного и чревного сплетений. Эта сеть имеет строгую направленность, идет в сторону двенадцатиперстной кишки. В этом месте нервы поджелудочной железы и кишки соединяются между собой и идут по направлению к головке железистой ткани. Когда сплетения достигают стенок 12 — перстной кишки, некоторая их часть направляется в сторону нижней поджелудочно — двенадцатиперстной артерии, где образуют еще одно сложное переплетение вокруг сосуда, разделяется на несколько ветвей. Особенностью данной части являются небольшие узелковые образования на нервных путях. Этот факт отличает заднее сплетение от других частей иннервации поджелудочной железы.
Нервный панкреатит

Как и все другие органы в теле человека, железистая ткань подвергается различным заболеваниям, среди которых находятся патологии, связанные с нервами поджелудочной железы. Врачи достаточно часто устанавливают диагноз — нервный панкреатит. Этот недуг по сути является воспалительным процессом органа, в результате которого нарушается нормальный отток панкреатического сока. Развивается на фоне длительного нахождения в депрессивном состоянии или из — за перевозбуждения. Негативные процессы запускаются на фоне резкого повышения секреции, при котором одновременно были спазмы протоков и сосудов. Таким образом, развивается приступ панкреатита. Пациенты отмечают появление болевых ощущений на фоне нервных переживаний. Явление вполне обосновано, так как нервная система имеет тесную связь с работой эндокринной системы. Поэтому работоспособность всех железистых тканей зависит от нервного состояния человека.
Во время приступов и некоторое время после необходимо следить за питанием. Исключаются сладкие продукты и жирная пища, которые могут спровоцировать панкреатит. Многие люди во время стресса употребляют любую «вкусняшку», чтобы подавить стресс. Но при попытке повышает гормон радости, начинает развиваться панкреатит. Конечно, чаще всего нервы поджелудочной железы воспаляются на фоне неправильного питания, употребления жирной пищи, много сладкого. Но ученые научно доказали еще несколько факторов, которые способны спровоцировать приступ. Среди них находятся негативные эмоции, изменяющие внутреннюю установку организма, такие как гнев, алчность, безысходность, отказ (неумение) принимать реальность и происходящие события, внутренняя необходимость постоянно держать все под контролем, потребность в постоянной поддержке и любви от близких людей. Такие психоэмоциональные напряжения способны спровоцировать патологические процессы в поджелудочной железе, а также других органах. Поэтому рекомендуется избегать стрессовых ситуациях и находится в гармонии с окружающим миром.
Источник
Оглавление темы “Вегетативная ( автономная ) нервная система.”:
- Иннервация глаза. Иннервация глазного яблока.
- Иннервация желез. Иннервация слезной и слюных желез.
- Иннервация сердца. Иннервация сердечной мышцы. Иннервация миокарда.
- Иннервация легких. Иннервация бронхов.
- Иннервация желудочно-кишечного тракта (кишечника до сигмовидной кишки). Иннервация поджелудочной железы. Иннервация печени.
- Иннервация сигмовидной кишки. Иннервация прямой кишки. Иннервация мочевого пузыря.
- Иннервация кровеносных сосудов. Иннервация сосудов.
- Единство вегетативной и центральной нервной системы. Зоны Захарьина — Геда.
Иннервация желудочно-кишечного тракта (кишечника до сигмовидной кишки). Иннервация поджелудочной железы. Иннервация печени
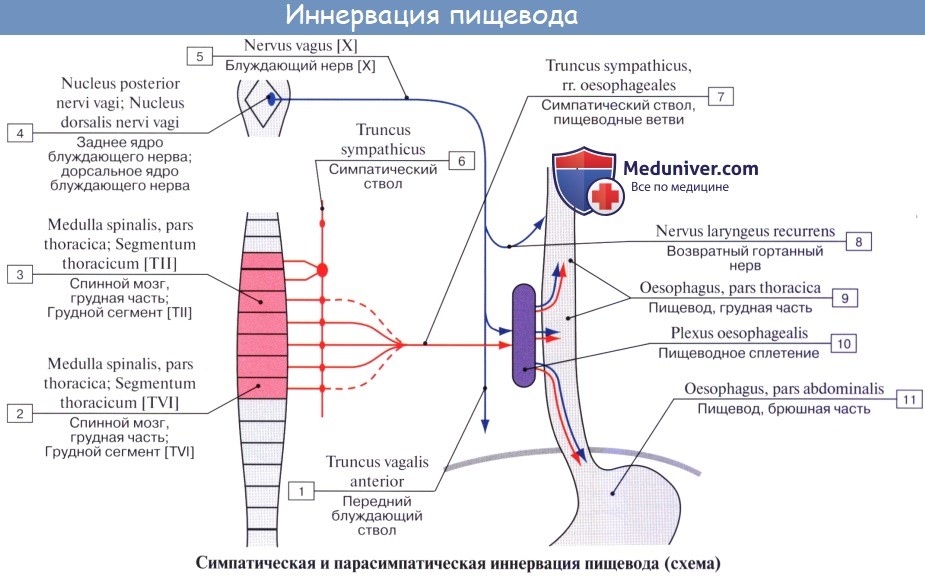
Автономная иннервация пищевода. Парасимпатические волокна блуждающего нерва направляются к шейной части пищевода в составе возвратного гортанного нерва. Эти преганглионарные волокна образуют синапсы на клетках парасимпатического узла (на рис. не показаны) в стенках пищевода. Клетки узлов, в свою очередь, иннервируют гладкую мускулатуру и железы пищевода.
Симпатические волокна, в основном, переключаются на второй паравертебральный узел. Его постганглионарные аксоны, входя в пищеводное нервное сплетение, напрямую иннервируют орган. Срединный шейный симпатический узел осуществляет иннервацию шейной части пищевода. В целом, симпатическая иннервация пищевода менее обширна, чем парасимпатическая.
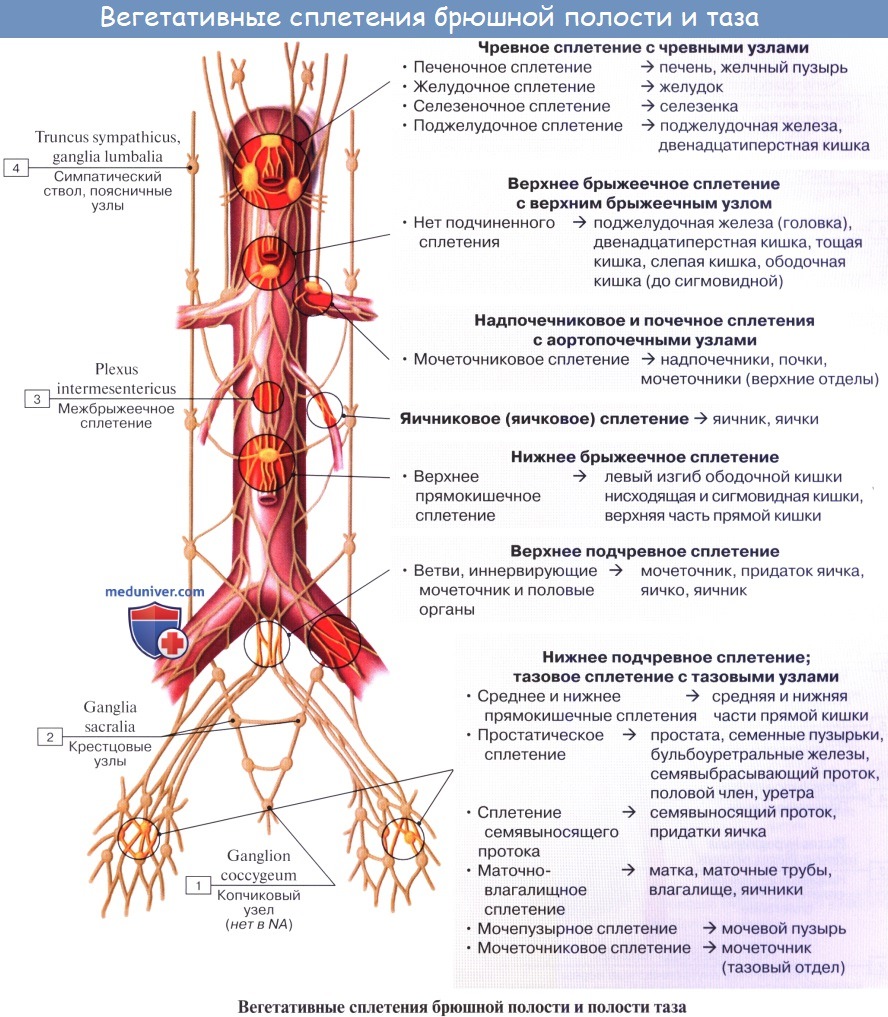
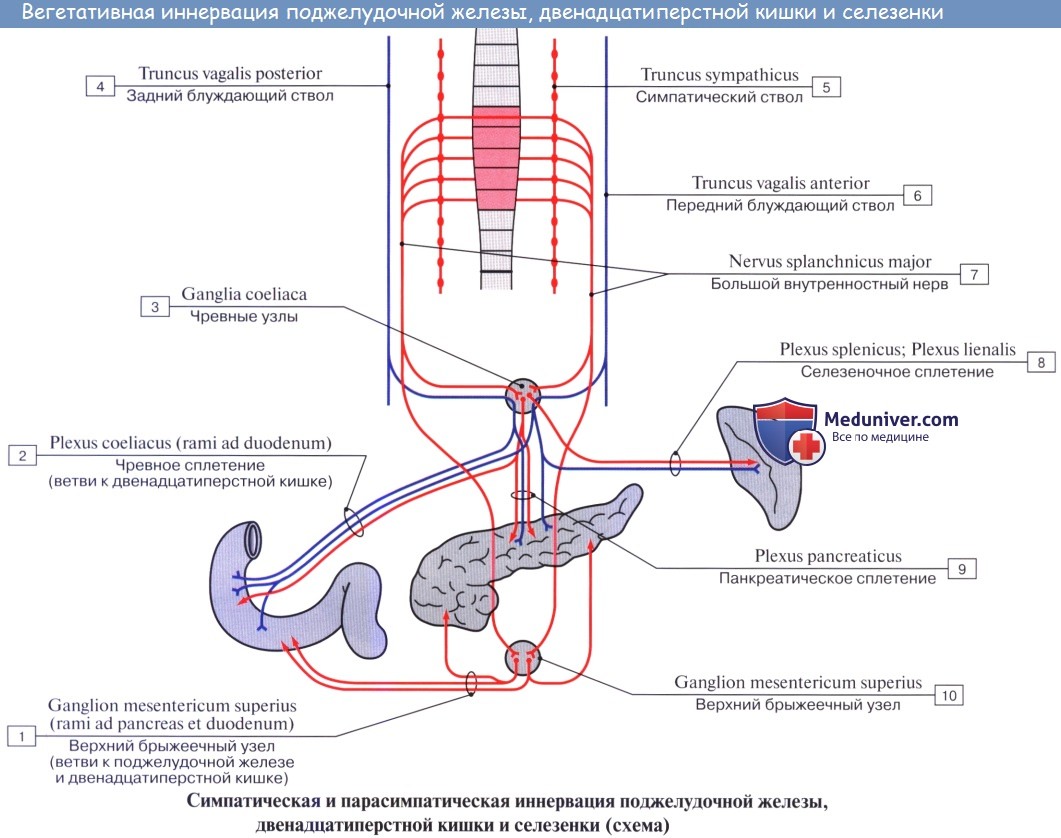
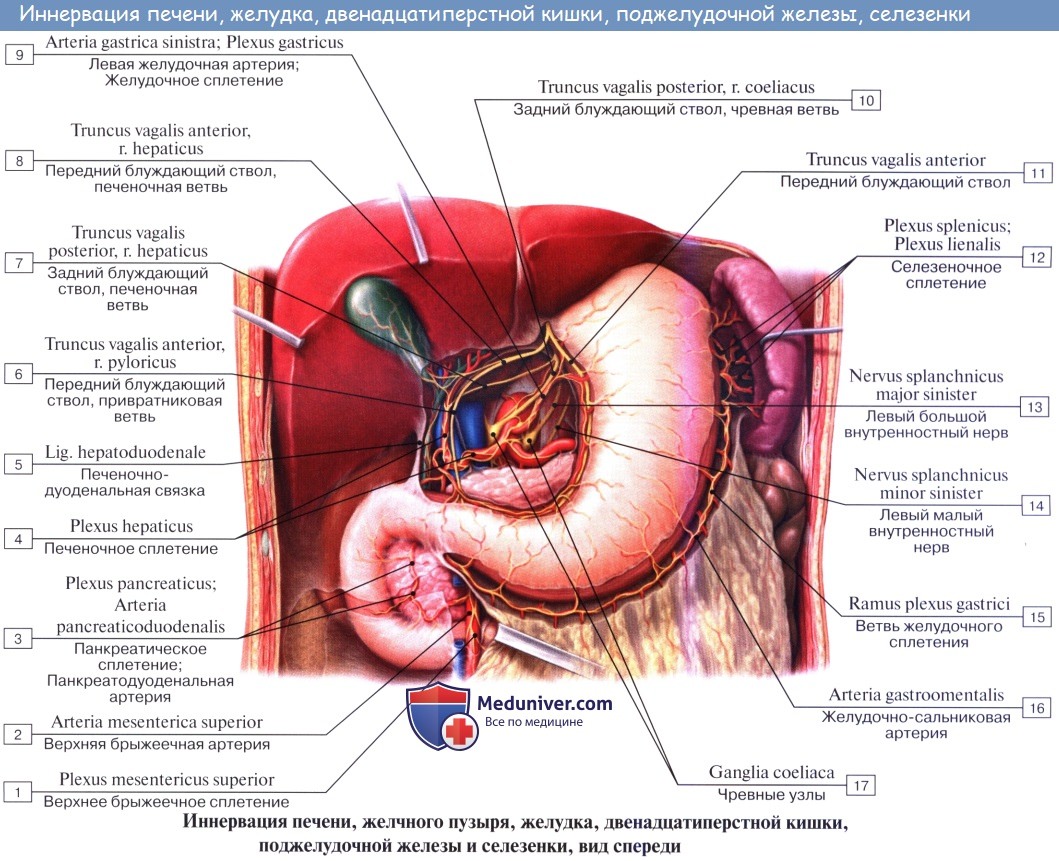
Афферентные пути от органов до уровня сигмовидной кишки идут в составе n. vagus, n. splanchnicus major et minor, plexus hepaticus, plexus coeliacus, грудных и поясничных спинномозговых нервов и в составе n. phrenicus.
По симпатическим нервам передается чувство боли от этих органов, по n. vagus — другие афферентные импульсы, а от желудка — чувство тошноты и голода.
Эфферентная парасимпатическая иннервация. Преганглионарные волокна из дорсального вегетативного ядра блуждающего нерва проходят в составе последнего до терминальных узлов, находящихся в толще названных органов. В кишечнике это клетки кишечных сплетений (plexus myentericus, submucosus). Постганглионарные волокна идут от этих узлов к гладким мышцам и железам.
Функция: усиление перистальтики желудка, расслабление сфинктера привратника, усиление перистальтики кишок и желчного пузыря, расширение сосудов. В составе блуждающего нерва имеются волокна, возбуждающие и тормозящие секрецию.
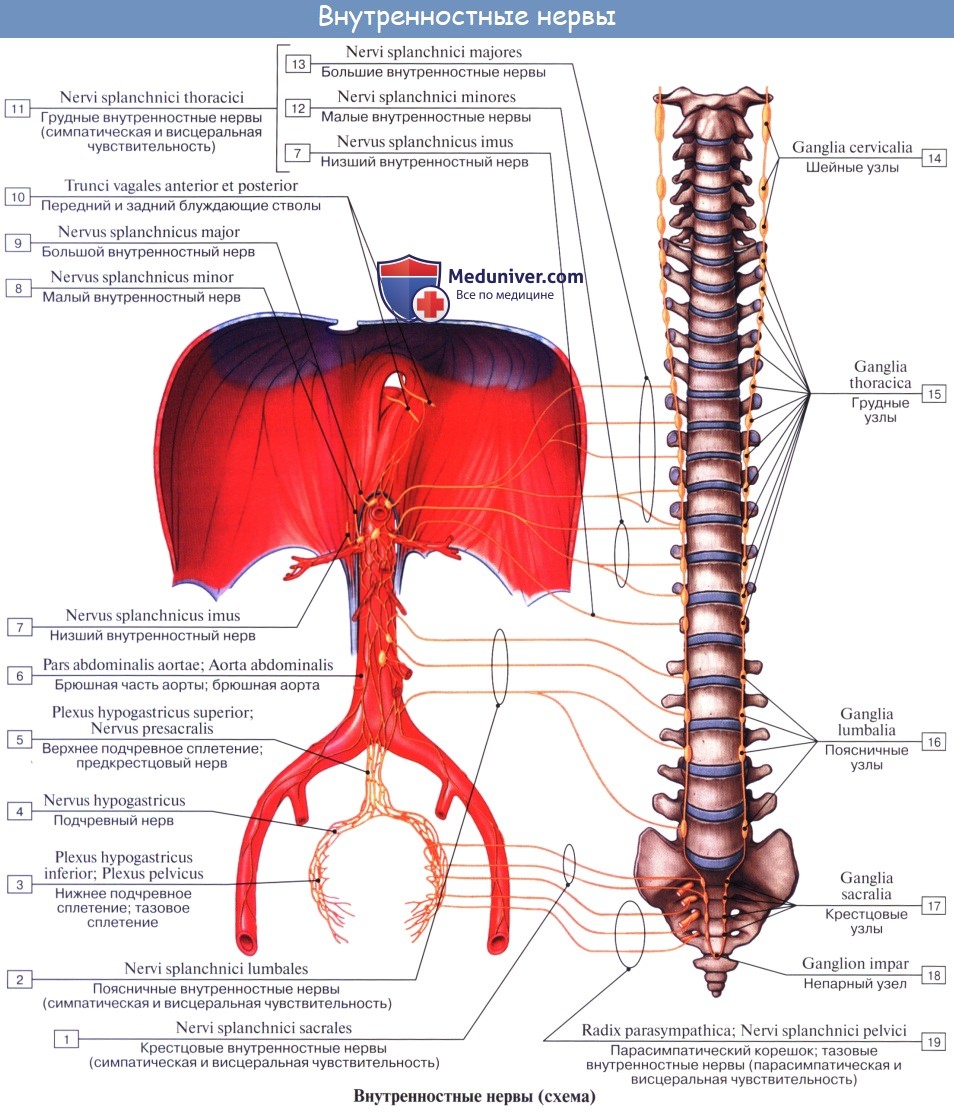
Эфферентная симпатическая иннервация. Преганглионарные волокна выходят из боковых рогов спинного мозга V—XII грудных сегментов, идут по соответствующим rami communicantes albi в симпатический ствол и далее без перерыва в составе nn. splanchnici majores (VI —IX) до промежуточных узлов, участвующих в образовании чревного, верхнего и нижнего брыжеечных сплетений (ganglia coeliaca и ganglion mesentericum superius et inferius). Отсюда возникают постганглионарные волокна, идущие в составе plexus coeliacus и plexus mesentericus superior к печени, pancreas, к тонкой кишке и к толстой до середины colon transversum; левая половина colon transversum и colon descendens иннервируется из plexus mesentericus inferior. Указанные сплетения снабжают мускулатуру и железы названных органов.
Функция: замедление перистальтики желудка, кишок и желчного пузыря, сужение просвета кровеносных сосудов и угнетение секреции желез.
К этому нужно заметить, что задержка движений желудка и кишечника достигается также и тем, что симпатические нервы вызывают активное сокращение сфинктеров: sphincter pylori, сфинктеры кишечника и др.
Учебное видео вегетативной иннервации внутренних органов
– Также рекомендуем “Иннервация сигмовидной кишки. Иннервация прямой кишки. Иннервация мочевого пузыря.”
Редактор: Искандер Милевски. Дата последнего обновления публикации: 29.8.2020
Источник

Болезни поджелудочной железы (панкреонекроз, гнойный панкреатит, рецидивирующий панкреатит, киста поджелудочной железы, атеросклероз сосудов железы, инсулома) нередко сопровождаются различными симптомами поражения нервной системы: головной болью, головокружением, расстройством сознания, психомоторным возбуждением, анизорефлексией, болезненностью нервных стволов, расстройствами чувствительности, вегетативными нарушениями, эпилептиформными припадками и т. п. Выделяют синдромы: неврастенический, острая энцефалопатия, хроническая энцефалопатия и энцефаломиелопатия, гипергликемическая и гипогликемическая комы. В патогенезе неврологических осложнений при панкреатитах ведущую роль играет ферментативная или гормональная дисфункция поджелудочной железы.
Последняя сопровождается выделением большого количества протеолитических ферментов (трипсина, химотрипсина, плазмина, кинина, калликреинал липазы, амилазы) и поступлению их в кровяное русло, недостаточной или избыточной продукцией инсулина. Это ведет к расстройству водно-электролитного баланса, иногда и углеводного обмена (гипо- или гипергликемия), общей интоксикации. В головном мозге и других отделах нервной системы развиваются отек и дисциркуляторные нарушения. Нередко нервно-психические нарушения обусловлены гиперинсулинизмом и гипогликемией. В их основе лежат различные причины (инсулома, гликогенозы, адиссонизм, микседема, болезнь Симмондса и др.). Самые частые из них – опухоль (аденома) поджелудочной железы – инсулома и гнойные панкреатиты. Генез гипергликемии – врожденная или приобретенная (атеросклеротическая) недостаточность островкового аппарата поджелудочной железы с уменьшением продукции инсулина.
Синдром острой энцефалопатии развивается на фоне тяжелого течения панкреатита. Проявляется резким психомоторным возбуждением, менингеальными и проводниковыми симптомами.
Синдромы хронической энцефалопатии и энцефаломиелопатии формируются у больных, длительно страдающих панкреатитом, на фоне ферментной декомпенсации поджелудочной железы. Развиваются нерезко выраженные симптомы: головная боль, парезы черепных нервов, повышение сухожильных рефлексов, пластическая гипертония мышц и другие признаки пирамидной и экстрапирамидной недостаточности, изредка – эпилептические припадки.

Первые клинические симптомы гипогликемической энцефалопатии – снижение нервно-психического тонуса, апатия, вялость, особенно после физической работы и натощак. В дальнейшем появляются пароксизмы, которые проявляются чувством беспокойства, побледнением лица, подъемом АД, потливостью. При дальнейшем снижении уровня сахара начинают выявляться расстройства сознания (возбуждение, спутанность, галлюцинации, затем -сопор, кома), а также менингеальные и очаговые симптомы (ригидность затылка, повышение мышечного тонуса, судороги, парезы и др.). В зависимости от преобладания тех или других симптомов выделяют следующие формы гипогликемической энцефалопатии: делириозную, менингеальную, гемиплегическую, эпилептическую.
Гипергликемическая (диабетическая) кома чаще развивается постепенно – в течение нескольких часов или даже суток. Появляются головная боль, головокружение, жажда, полиурия. Больные становятся вялыми, сонливыми, апатичными, безучастными. Кожа сухая, со следами расчесов. При отсутствии лечения прекоматозное состояние переходит в кому: сознание полностью утрачивается, падает АД, пульс слабый, частый. Запах ацетона изо рта. Зрачки узкие, корнеальные, брюшные и сухожильные рефлексы угасают. Иногда в течение некоторого времени определяются патологические рефлексы.
Если нервно-психические нарушения вызваны воспалительными заболеваниями поджелудочной железы, то при лечении широко применяют антиферменты (контрикал, трасилол, зимофрен, аминокапроновая кислота), гормоны (анаболические стероиды), дезинтоксицирующие и общеукрепляющие препараты (глюкоза, изотонический раствор хлорида натрия, глюкозо-новокаиновая смесь, витамины, хлорид кальция, сульфат магния, желудочная гипотермия. Для купирования гипогликемических нарушений – прием сахара, глюкозы, фруктовых соков, гипергликемических – инсулина и других сахароснижающих препаратов.
В случаях гнойного панкреатита и при панкреонекрозах, осложненных перитонеальными явлениями, а также при опухолях железы – инсуломах необходимо хирургическое вмешательство. Течение и прогноз нервно-психических расстройств определяются тяжестью и исходом заболевания поджелудочной железы. Они более благоприятны при инсуломе, остром отеке и кисте поджелудочной железы, менее-при панкреонекрозе и гнойном панкреатите.
Источник

Иннервация поджелудочной железы осуществляется вегетативной нервной системой, которая, в свою очередь, разделяется на два взаимосвязанных функционально отдела: симпатический и парасимпатический. Контроль над процессами жизнедеятельности организма происходит без активного участия человека. Многие функции осуществляются независимо от осознанных усилий: дыхание, сокращение сердца, изменение тонуса сосудов.
Парасимпатическая нервная система работает в период покоя. Ее основная функция – это восстановление физиологического равновесия после перенесенной нагрузки: расширение сосудов, снижение АД, замедление частоты сердечных сокращений, сужение зрачка.
Противоположное действие оказывает симпатическая нервная система: повышает сосудистый тонус, АД, увеличивает ЧСС, расширяет зрачок.
Гистологическое строение ПЖ
ПЖ вырабатывает 1,5 л поджелудочного сока в день. Помимо нее, к крупным, сложно устроенным и обособленным от других органов железам организма, которые продуцируют большое количество секрета, относится молочная, слезная, большие слюнные.
Анатомия железы обусловлена двойной функцией, которую она выполняет: эндокринной и пищеварительной. Это возможно благодаря гистологическому строению паренхимы органа. Она состоит:
- из долек (ацинусов), отделенных между собой соединительнотканными перегородками, в которых проходят сосуды, нервные волокна, мелкие панкреатические протоки;
- островков Лангерганса, расположенных между ацинусами. Они локализуются по всей ткани железы с разной плотностью, но максимальное количество приходится на хвост органа.
Ацинус с относящимися к нему мелкими выводными протоками является основой внешнесекреторной части ПЖ. В его состав входят:
- панкреатоциты из 8−12 клеток конусовидной формы, расположенных своими вершинами к центру;
- протоковые эпителиоциты: при их слиянии образуется выводная система.
Протоковая схема:
- протоки ацинусов;
- межацинарные;
- внутридолевые;
- междолевые;
- общий вирсунгов проток ПЖ.
Строение стенок протоков зависит от величины самого протока. В вирсунговом, проходящем через всю длину железы, в стенке имеются бокаловидные клетки, секретирующие составляющие поджелудочного сока и принимающие участие в местной эндокринной регуляции.
Островки Лангерганса представляют собой значительно меньшую, но не менее важную инкреторную часть.
Кратко гистология островка: состоит из 5 основных видов клеток, секретирующих гормоны. Каждый вид клеток составляет разный объем от площади островка и вырабатывает определенный гормон:
- альфа (25%) − глюкагон;
- бета (60%) − инсулин;
- дельта (10%) − соматостатин;
- РР (5%) − вазоактивный интестинальный полипептид (ВИП) и панкреатический полипептид (ПП);
- эпсилон-клетки (менее 1%) − грелин.
Бета-клетки находятся в центре, остальные окружают их по периферии.
Кроме этих основных видов, на периферии располагаются ациноостровковые клетки со смешанными эндо- и экзокринными функциями.
Артериальное кровоснабжение
Собственных артериальных сосудов ПЖ не имеет. Процесс кровоснабжения происходит от аорты (ее брюшной части). От нее ответвляется чревный ствол, разделяющийся на сосуды, осуществляющие артериальное кровоснабжение ПЖ. Они образуют целую сеть из артерий мелкого калибра и артериол. Всего в кровотоке участвуют:
- верхние передние и задние сосуды ПЖ;
- нижняя панкреатодуоденальная артерия с передними и задними ветвями;
- нижняя панкреатическая артерия;
- дорсальная панкреатическая;
- артерия хвоста.
Каждый из перечисленных сосудов ветвится на артерии более мелкого калибра вплоть до мельчайших артериол и капилляров, принимающих участие в кровоснабжении каждой дольки ПЖ.
Лимфоотток осуществляется по лимфатическим сосудам, которые проходят вдоль кровеносных: лимфа вливается в близлежащие панкреатодуоденальный и поджелудочный лимфоузлы, далее — в чревные и селезеночные.
Венозный отток
Из долек и островков венозная кровь, обогащенная углекислым газом, поступает по густо разветвленной сети венул и вен, входящих в систему нижней полой и воротной вен. Изначально кровь проходит:
- через брыжеечные (верхнюю и нижнюю);
- селезеночные вены;
- левую желудочную;
- портальную.
Венозная кровь после прохождения через печень по нижней полой вене поступает в правые отделы сердца, завершая большой круг кровообращения.
Нарушение кровообращения в поджелудочной
Определить диагноз при нарушении кровоснабжения и иннервации поджелудочной железы трудно. Такая патология не является самостоятельной, а развивается как следствие тяжелых болезней сердечно-сосудистой системы. В таких случаях на первый план выходит симптоматика основной патологии.
Диагноз выставляется с учетом имеющихся заболеваний, протекающих со снижением кровообращения. Они вызывают изменения в паренхиме с постепенной гибелью нормальных клеток ПЖ и заменой их на соединительнотканные — развивается фиброз, все функции органа нарушаются. ПЖ — орган, чувствительный к незначительным внешним и внутренним воздействиям. Любое изменение в кровоснабжении или питании приводит к тяжелым заболеваниям.
Причины и симптомы нарушений
Изменения в тканях ПЖ связаны с нарушениями кровоснабжения, которые происходят:
- при атеросклерозе;
- при сердечной недостаточности;
- при артериальной гипертензии вследствие атеросклероза.
Причиной может стать постепенно и длительно развивающийся сахарный диабет, или внезапно возникший без видимых причин острый панкреатит. Провоцирующим фактором бывает инфаркт миокарда.
Опасным является тромбоз сосудов ПЖ. Тромбозы осложняют имеющуюся гипертоническую болезнь, тромбофлебит, инфаркт миокарда. Нарушение кровообращения происходит при атеросклерозе, когда изменены стенки сосудов разных калибров.
При имеющейся сердечной недостаточности происходит нарушение венозного оттока крови, что приводит к отеку ПЖ, значительному увеличению ее размеров, нарушению функций. В паренхиме возникает воспалительный процесс, который подтверждается некритичным повышением диастазы крови и мочи.
Самым опасным фактором, провоцирующим нарушение в кровообращении, является алкоголь. Он вызывает стойкое сужение мелких сосудов, из-за чего клетки органа перестают получать необходимые питательные вещества и кислород. Это приводит к их гибели и может вызвать тотальный некроз.
Лечение патологий
Специфической терапии при нарушенном кровообращении и развившихся изменениях в ПЖ нет. Лечится основное заболевание. При далеко зашедшей патологии, когда в паренхиме поджелудочной железы начинаются воспалительные или некротические изменения, подтверждающиеся функциональными и лабораторными исследованиями, назначается комплексная терапия панкреатита. Она включает:
- обязательную диету − стол № 5;
- ферментозамещающую терапию;
- при необходимости − спазмолитики, обезболивающие и препараты, блокирующие выработку соляной кислоты.
Если лечение не проводится, а также в случае тяжелых нарушений кровообращения, со временем развивается сахарный диабет. Это связано с гибелью островков Лангерганса и прекращением синтеза основного гормона – инсулина.
Последствия повреждения иннервации поджелудочной железы
Паренхима ПЖ снабжена широкой сетью нервных рецепторов. ПЖ, как и все органы, контролируется парасимпатической нервной системой — ветвями правого блуждающего нерва (n. vagus dexter). Они регулируют внешнесекреторную функцию — выработку и выделение ферментов. Нервные импульсы, поступающие из его нервных окончаний, стимулируют выработку энзимов.
С симпатическим отделом железа связана через мелкие волокна, исходящие из сплетений:
- селезеночного;
- печеночного;
- чревного;
- верхнего брыжеечного.
Симпатическая часть нервной системы приводит к обратному действию: раздражение чревного ствола вызывает прекращение секреции поджелудочного сока. Но длительное воздействие на клетки ствола сопровождается повышенным выделением энзимов.
Кровеносные сосуды, снабжающие кровью ПЖ, связаны с симпатическими волокнами: они регулируют тонус венозных стенок.
Дольки, состоящие из железистой ткани, вырабатывающей панкреатический секрет с ферментами, разделены между собой перегородками, в которых расположены осумкованные тельца Фатера-Пачини.
Островки Лангерганса, клетки которых синтезируют 11 важных гормонов, иннервируются отдельно от ацинусов ганглиозными клетками вегетативной нервной системы.
Повреждение нервов на любом уровне приводит к развитию гемодинамических и нейровегетативных расстройств в ПЖ. Это вызывает глубокие изменения не только в самой железе, но и в связанных с ней анатомически и функционально других органов. Лечение в таких случаях осложняется и растягивается на длительное время.
Список литературы
- Безруков В.Г. Аутоиммунные реакции при хроническом панкреатите. Хронический панкреатит: этиология, патогенез, клиника, иммунологическая диагностика, лечение. Омск, 1995 г. стр.34–35.
- Свиридов А.И. Анатомия человека. Учебник. К. Высшая школа 2001 г.
- Федюкович Н.И. Анатомия и физиология человека: учебное пособие. 2-е издание. Ростов-на-Дону Феникс 2002 г.
- Максименков А.Н. Хирургическая анатомия живота. Л. Медицина 1972 г.
Источник
