Резекция поджелудочной железы и инвалидность

Длительный процесс атрофии, который развивается в паренхиме поджелудочной железы при хроническом панкреатите, приводит к нарушению всех ее функций. Постепенно прекращается полноценное переваривание пищи, а снижение продукции инсулина заканчивается сахарным диабетом.
По этой причине многих беспокоит вопрос о том, когда и на какой срок при заболевании выдается больничный лист и дают ли инвалидность при панкреатите.
Формы тяжести заболевания поджелудочной
В зависимости от частоты обострений и выраженности сопутствующей симптоматики выделяют три основные степени тяжести панкреатита. При этом учитываются частота острых проявлений, их длительность, нарушение функций поджелудочной и наличие осложнений.
Первая стадия
Констатируется, если частота обострений – не более двух раз за 12 месяцев, а их средняя продолжительность – до 14 дней. При этом результаты лабораторных и инструментальных исследований практически не отличаются от нормы.
Вторая
Данная стадия патологии ставится пациенту, если приступы возникают не менее пяти раз в году и длятся до шести недель каждый. Одновременно по лабораторным исследованиям определяется некоторое нарушение экзокринной функции (снижение ферментной активности и секреции гидрокарбонатов). На этом фоне наблюдается выраженное нарушение усвоения питательных веществ.
Может страдать и эндокринная функция: клетки островков Лангерганса снижают продукцию инсулина, и начинается латентная стадия сахарного диабета. При ультразвуковом исследовании четко определяются признаки изменения органа. Человек в таком состоянии не может выполнять физическую работу.
Третья
Эта стадия ставится, когда обострения происходят более пяти раз в год, а их длительность составляет до трех месяцев. В анализе мочи и копрограмме выявляются отчетливые изменения с отклонениями во всех функциях поджелудочной.
Клиническая симптоматика заключается в резком похудении (нарушение усвоения пищи), полиурии, сухости во рту, жажде (проявления диабета). Одновременно при исследовании выявляются признаки воспаления желчного пузыря, иногда визуализируются конкременты в нем и протоке железы, кисты органа, венозный тромбоз.
Важно! Если на фоне острого воспалительного процесса в железе или сильного обострения хронического панкреатита начинается самопереваривание поджелудочной и развивается некроз, это состояние считается острым. Единственный способ оказать помощь в этом случае – частичная или полная резекция.
Когда дается больничный
При сильном обострении панкреатита пациента направляют в хирургическое, терапевтическое или гастроэнтерологическое отделение и выписывают первичный больничный лист, который продлевается участковым врачом в поликлинике.
Если требуется консервативное лечение, оно осуществляется в терапии или гастроэнтерологии, а затем в амбулаторных условиях на протяжении от двух недель до трех месяцев. После установления ремиссии человек считается способным идти на работу, и его лист закрывается.
При необходимости операции человек поступает в хирургию. Сроки нетрудоспособности при панкреонекрозе и после проведенной операции могут удлиняться до 10 месяцев (при успешном завершении и постепенном восстановлении).
Если же хирургическое лечение закончилось неудачно и орган необратимо потерял свои функции, больничный дается на 120 дней, после чего пациента отправляют на экспертную комиссию для присвоения группы инвалидности.
Дают ли группу инвалидности при панкреатите
Для получения группы инвалидности при хроническом панкреатите необходимо провести медико-социальную экспертизу. Только эксперты могут решать, давать человеку группу и все положенные льготы или отказать ему в этом.
Лечащий врач осуществляет направление на МСЭ при следующих показаниях:
- вторая или третья стадия болезни;
- появление частых кровотечений;
- наличие тромбоза глубоких вен с нарушением функционирования органов малого таза и нижних конечностей;
- после хирургической операции с нарушением процесса переваривания пищи тяжелой или средней степени;
- после операции и образования незаживающего наружного свища.
Важно! Перечень всех необходимых для прохождения комиссии анализов требуется взять у врача и предоставить результаты на МСЭ. Одновременно на руках должны быть все медицинские документы: карточка, выписка из больницы и прочие.
Критерии
Дают ли инвалидность при хроническом панкреатите? Все зависит от стадии заболевания и степени нарушения функционирования органа:
- Третья группа присваивается человеку на второй стадии болезни, когда происходит легкое нарушение работы поджелудочной, которое не сильно отражается на ее деятельности, или после оперативного вмешательства, которое прошло успешно и не повлекло за собой осложнений.
- Вторая группа дается при выраженных ограничениях жизнедеятельности больного, вызванных панкреатитом на третьей стадии, с кровотечениями и обнаружением больших псевдокист или после операции с образованием наружных желчных и панкреатических свищей.
- Первую группу дают при значительном ограничении жизнедеятельности с выраженной недостаточностью эндокринной и экзокринной функций, при кахексии из-за нарушения процессов пищеварения и усвоения необходимых веществ. Если была проведена полная резекция поджелудочной железы, инвалидность также будет первой группы.
Важно! На вопрос о том, можно ли получить инвалидность при хроническом панкреатите, любой специалист ответит, что все зависит от общего состояния человека и выраженности нарушений работы органа.
Инвалидность при панкреонекрозе
Дают ли инвалидность при панкреонекрозе? Если человеку сразу после приступа была оказана медицинская помощь, при этом не образовались новые очаги и наблюдается положительная динамика после консервативной терапии, ему обычно дается третья группа.
Если после вмешательства сохраняются нарушение пищеварения и состояние средней степени тяжести, при панкреонекрозе дают II группу. Первая группа инвалидности присваивается при наличии высокого риска внезапной смерти. По отдельности рассматриваются варианты нарушений в виде болезней дыхательной и сердечно-сосудистой систем.
Инвалидность после операции на поджелудочной железе может быть I или II группы – все зависит от степени поражения некрозом тканей органа, количества иссеченной ткани и появления осложнений.
Заключение
При хроническом панкреатите и нарушении функций органа инвалидность пациенту присваивает специальная комиссия после проведения МСЭ. Для этого человеку требуются направление лечащего врача и медицинские документы, подтверждающие заболевание и определяющие его состояние на момент прохождения освидетельствования.
Предварительно нужно пройти необходимые исследования и сдать анализы. Такой же порядок получения группы требуется после панкреонекроза и оперативного лечения. Выбор группы инвалидности зависит от наличия осложнений и степени тяжести заболевания.
Источник
Онлайн всего: 3
Гостей: 3
Пользователей:
МСЭ и инвалидность при раке поджелудочной железы
| Медико-социальная экспертиза и инвалидность при раке поджелудочной железы В общей структуре злокачественных новообразований рак поджелудочной железы составляет 1,5—7%. За последние 10 лет отмечается четкая тенденция к росту заболеваемости. Оперативное лечение проводится примерно у 10% больных, радикальные операции выполняются у 1,5—2%. Послеоперационная летальность составляет 40—57%, 5-летняя выживаемость — до 2%. Рак поджелудочной железы — заболевание лиц преимущественно пожилого возраста (старше 60 лет). Мужчины страдают в 1,5—2,5 раза чаще женщин. В классификации по системе TNM предусмотрены следующие обозначения. Регионарными лимфоузлами являются околоподжелудочные верхние (кверху от головки и тела поджелудочной железы), нижние (книзу от головки и тела), передние (передние панкреатодуоденальные, пилорические и проксимальные мезентериальные), задние (селезеночные — в воротах селезенки и около хвоста поджелудочной железы). Локализация. Наиболее часто рак поджелудочной железы локализуется в области головки (70%), реже — тела (17%), хвоста и тела (7%), во всех отделах (6%). Рак поджелудочной железы относится к поздно проявляющимся и поздно диагностируемым заболеваниям с быстрым прогрессированием (с момента постановки диагноза) и злокачественным течением. После радикального лечения прогноз во всех случаях сомнителен. К паллиативным операциям относятся различного вида билиодигестивные анастомозы (при непроходимости билиарного тракта), гастроэнтероанастомозы (при стенозировании опухолью двенадцатиперстной кишки). В отличие от прочих локализаций рака желудочно-кишечного тракта, примерно в 1/3 случаев даже при лапаротомии биопсия не проводится (летальный исход вследствие кровотечения, желчного перитонита). Поэтому в диагнозе нередко отсутствуют указания на гистологическое строение опухоли, следствием чего является (в 6—10% случаев) направление инвалидов на повторное освидетельствование после консервативного лечения или паллиативных операций. В связи с ошибочностью диагноза (псевдотуморозный панкреатит) такие больные в дальнейшем проходят освидетельствование в общих МСЭ. КРИТЕРИИ ИНВАЛИДНОСТИ ПРИ РАКЕ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ В 2020 ГОДУ ПРИ ПЕРВИЧНОМ ОСВИДЕТЕЛЬСТВОВАНИИ В БЮРО МСЭ: Инвалидность 2-й группы устанавливается в случае, если у больного имеется: Инвалидность 1-й группы устанавливается в случае, если у больного имеется: ПРИ ПОВТОРНОМ ОСВИДЕТЕЛЬСТВОВАНИИ В БЮРО МСЭ: КРИТЕРИИ ИНВАЛИДНОСТИ ПРИ РАКЕ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ У ДЕТЕЙ В 2020 ГОДУ Категория “ребенок-инвалид” не устанавливается: Категория “ребенок-инвалид” устанавливается: Согласно пункту 16а) приложения к Постановлению Правительства РФ от 20.02.2006 N 95 (ред. от 14.11.2019) “О порядке и условиях признания лица инвалидом”: Получить официальное заключение о наличии (или отсутствии) оснований для установления инвалидности больной может только по результатам своего освидетельствования в бюро МСЭ соответствующего региона. Порядок оформления документов для прохождения МСЭ (включая и алгоритм действий при отказе лечащих врачей направлять больного на МСЭ) достаточно подробно расписан в этом разделе форума: Оформление инвалидности простым языком Источник | |
| Категория: Медико-социальная экспертиза при некоторых заболеваниях | Добавил: astra71 (18.12.2011) | |
| Просмотров: 21138 | Рейтинг: 3.7/3 |
| Всего комментариев: 1 | |
Порядок вывода комментариев: | |
Добавлять комментарии могут только зарегистрированные пользователи.
[
Регистрация
|
Вход
]

Источник
Порой, человек не совсем понимает одного из смыслов счастья – счастье быть здоровым. Не бережет заложенное природой здоровье, пренебрежительно относится к нему, его сигналам.
А когда осознает катастрофичность ситуации, бывает, уже совсем мало времени на принятие решения, и жизнь уже рисуется в мрачных красках. Иногда выходом является только операция: плановая или срочная. В этой статье разберем удаление поджелудочной железы последствия и жизнь после.
Как выгляди и какие функции у поджелудочной железы?
Поджелудочная железа — орган, который встроен в пищеварительную цепочку человеческого организма, выполняет в ней определенный важные функции. Железа имеет вытянутую форму, состоит из трех частей (головка, тело и хвост), располагается сзади желудка, соединена протоками с двенадцатиперстной кишкой.
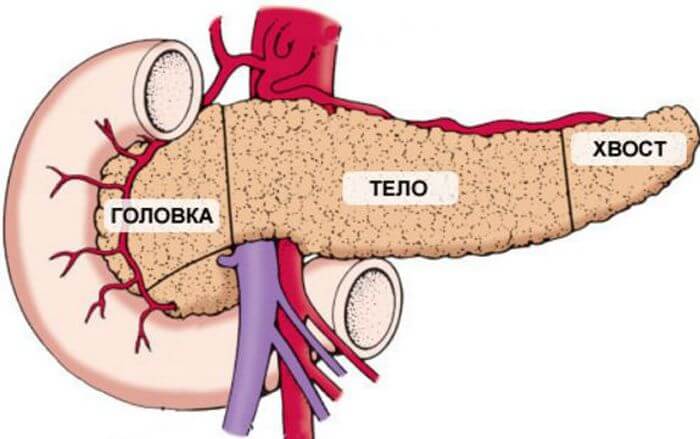
Через эти протоки в кишку поступает панкреатический сок, необходимый для переваривания пищи, расщепления ее составляющих (белки, жиры, углеводы) и дальнейшего усвоения организмом. Еще поджелудочная нужна для синтеза гормонов, участвующих в работе разных систем организма.
Все слышали медицинский термин «инсулин», необходимы для поддержания уровня сахара в крови. Так вот, поджелудочная железа является кузницей этого гормона. И не только его (глюкагон, соматостатин, панкреатический полипептид).
Нарушения в работе этого органа провоцирует такую серьезную болезнь, как сахарный диабет, а также несут людям проблемы с перевариванием пищи. Воспаление поджелудочной железы ведет к ряду заболеваний, которые лечатся медикаментозно, например, панкреатит.
Хирургическое вмешательство
Однако не всегда удается с помощью лекарственной терапии восстановить все функции органа. Врач может рекомендовать операцию на поджелудочной железе, причем, иногда экстренно, для спасения жизни пациента. Услышав такой «приговор» больной задается вопросом: можно ли жить без поджелудочной железы? Каковы последствия? Эти вопросы будоражат его сознание, не дают успокоиться, адекватно взглянуть на ситуацию. Как жить? – роятся в голове мысли и не дают покоя.
Операция по удалению поджелудочной железы (панкреэктомия) назначается обычно при раке. Если не удается сохранить весь орган человека, вследствие, его полного поражения, врач настаивает – удалить поджелудочную железу! Могут быть вырезаны и близлежащие органы (Селезенка, верхняя часть желудка, желчный пузырь).
Делается операция под общим наркозом. Перед ее проведением больной сдает анализы, в том числе на онкомаркеры, ферменты, проходит УЗИ, КТ, с помощью лапароскопа врач оценивает степень поражения органов, может быть назначен также курс химиотерапии. Во многих случаях врачи-хирурги удаляют лишь больные части железы. Это в медицинской терминологии получило название — резекция поджелудочной железы.
Показания к частичному удалению органа следующие:
- Частичное отмирание тканей (например, при панкреонекрозе).
- Травмы.
- Опухоли.
- Кровотечения
- Кисты, свищи.
- Обострился хронический панкреатит (терапия не помогает).
Операция на поджелудочной железе чаще проводятся по удалению ее головки или хвоста. Считается сложным видом, т. к. железа «спрятана» глубоко в брюшине и доступ к ней затруднен, плюс близость других органов (возможное их заражение), несут тоже свои сложности в работе хирурга.
Риски
Есть, конечно, определенные риски и опасности для пациента, такие так: открывающиеся кровотечения, занесение инфекций в организм, возможные проблемы с анестезией, случайно поврежденные соседние органы.В зависимости от тяжести состояния поступившего больного на операционный стол, его возраста, степени ожирения, состояния сердечно-сосудистой системы и других факторов, будет зависеть, как быстро пациент начнет восстанавливаться.
Реабилитация
Процесс реабилитации долгий, сопровождающийся ноющими болями, тяжело, порой, заживающей раной на месте шва. Больной переводится на строгую диету. Но постепенно идет на поправку. Человек, перенесший операцию, конечно, не может полностью восстановить полноценное здоровье.
Последствия операции на поджелудочной железе непременно проявятся. Теряется вес, нарушается пищеварение, назначаются больному пожизненно инъекции инсулина, препараты ферментной терапии, т. к. организм не вырабатывает уже ни инсулин, ни ферменты, приобретается диабет.
Жизнь без железы
Может ли человек ощущать себя в относительной гармонии с миром после столь серьезной операции?
Без поджелудочной железы прожить можно, и даже очень долго. Люди живут, работают, создают семьи, рожают детей. Главное, научиться новым правилам и приемам, мочь принять ситуацию такой уже, как есть.
Это раньше считалось, что жизнь без поджелудочной железы не жизнь, а мучения, ведущие к смерти. А сегодня, как таковой критичной, ситуации нет. Медицина шагнула далеко вперед, колоссальные наработки, опыт накоплен в международной практике и нашей медицине.
Поможет в восстановлении и специальная диета после удаления поджелудочной железы. Сначала очень строгая (сразу после операции: голодовка, одно питье). В первую неделю можно человеку употреблять кашки на воде (гречневую, рисовую), омлет из белков яиц, супы из перетертых овощей, очень капуста полезна, хлеб сухой, нежирный творог.
Пища не должна быть жирная, как можно меньше углеводов, сбалансированные белки, постепенно вводится мясо нежирное и рыба. Питание дробное, исключает сахар и уменьшает в разы соль.
Без железы как без одного из органов пищеварения возможно жить. Пациент потихоньку с помощью родных будет приходить в норму, свыкаясь с некими новыми для себя обстоятельствами, требованиями, понимая необходимость в отказе от пагубных привычек. Что делать? Жизнь одна и жизнь дороже!
Источник
