Рак поджелудочной железы с асцитом
Асцит — патологическое состояние, при котором в брюшной полости скапливается жидкость. Причины его бывают различными. Чаще всего к асциту приводит цирроз печени. Так же он возникает как осложнение онкологических заболеваний, при этом ухудшается состояние больного, снижается эффективность лечения.
Некоторые цифры и факты:
- На ранних стадиях онкологических заболеваний умеренный асцит развивается примерно у 15–50% пациентов;
- Тяжелый асцит развивается примерно у 7–15% онкологических больных;
- При асците в брюшной полости может скапливаться до 5–10 литров жидкости, в тяжелых случаях — до 20 литров.
При каких видах рака может развиваться асцит?
Чаще всего асцит развивается при следующих онкологических заболеваниях:
- рак яичников;
- рак печени;
- рак поджелудочной железы;
- рак желудка и кишечника;
- рак матки;
- рак молочной железы;
- неходжкинские лимфомы, лимфома Беркитта.
Почему рак приводит к скоплению жидкости в брюшной полости?
При раке печени причины асцита те же, что при циррозе (собственно, рак печени в большинстве случаев и развивается на фоне цирроза): нарушение оттока крови, повышение давления и застой в венах, нарушение синтеза альбумина и снижение онкотического давления крови.
При злокачественных опухолях других органов (желудка, кишечника, матки, яичников) асцит возникает из-за поражения раковыми клетками брюшины. Из-за этого нарушается всасывание жидкости. Если опухолевые клетки поражают лимфатические узлы, асцит может возникать из-за нарушения оттока лимфы.
Проявления асцита при онкологических заболеваниях
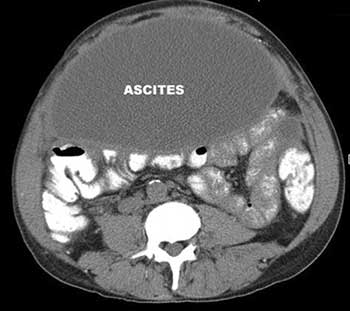
Если в брюшной полости скапливается небольшое количество жидкости (100–400 мл), симптомы отсутствуют. В таких случаях асцит обнаруживают зачастую случайно во время УЗИ или КТ органов брюшной полости.
Постепенно, по мере нарастания асцита, живот увеличивается в объеме. Пациент чувствует тяжесть в животе, ноющие боли. За счет задержки жидкости увеличивается масса тела. Происходит сдавление внутренних органов, возникают такие симптомы асцита брюшной полости, как тошнота и рвота, отрыжка, расстройство стула и мочеиспускания. Изменяется внешний вид пупка: он выбухает, как во время беременности. Больной чувствует слабость, постоянную усталость, снижается аппетит.
К каким осложнениям приводит асцит?
При выраженном, длительно существующем асците жидкость скапливается в плевральной полости, развивается гидроторакс. Это приводит к еще большему расстройству дыхания, тяжелой одышке.
*По аналогии с брюшной полостью, в грудной клетке находится тонкая оболочка из соединительной ткани — плевра, париетальный листок которой выстилает стенки, висцеральный покрывает легкие.
При портальной гипертензии микроорганизмы из кишечника могут проникать в асцитическую жидкость. Развивается спонтанный бактериальный перитонит. Ситуация усугубляется тем, что в асцитической жидкости мало антител, поэтому иммунный ответ слабый.
Редкое, но очень тяжелое осложнение асцита — гепаторенальный синдром. При этом цирроз и печеночная недостаточность приводят к серьезному нарушению функции почек, вплоть до тяжелой почечной недостаточности. Пациенты с гепаторенальным синдромом в среднем живут от 2 недель до 3 месяцев. Причины этого состояния до конца не известны. Считается, что кровоток в почках нарушается из-за чрезмерного применения мочегонных средств, внутривенных контрастов во время рентгенографии и компьютерной томографии, некоторых лекарственных препаратов.
Методы диагностики
Внешние признаки асцита становятся хорошо заметны, когда количество жидкости в брюшной полости достигает 0,5–1 литра. Живот при этом заметно увеличен. Когда пациент стоит, он выглядит отвисшим, в положении лежа — распластан, боковые его части выступают. Врачи называют такую картину образно «животом лягушки».
Если во время осмотра врач обнаруживает у пациента признаки асцита, он может назначить следующие методы диагностики:
- УЗИ, КТ и МРТ помогают диагностировать асцит и оценить количество жидкости в брюшной полости, состояние внутренних органов, обнаружить злокачественную опухоль, оценить количество, размеры, локализацию патологических очагов, степень прорастания опухоли в различные органы и ткани;
- Биохимический анализ крови помогает оценить функцию печени, почек, определить уровни электролитов, степень снижения количества белка;
- Исследование свертываемости крови помогает выявить нарушения, связанные с расстройством функции печени (печень синтезирует некоторые факторы свертывания);
- Диагностический лапароцентез — процедура, во время которой проводят пункцию брюшной полости под контролем УЗИ и получают небольшое (примерно столовую ложку) количество асцитической жидкости. В ней исследуют уровни лейкоцитов и эритроцитов, общего белка и альбумина, глюкозы, амилазы. Проводят анализы на присутствие микроорганизмов, цитологическое исследование на предмет наличия опухолевых клеток.
Лечение асцита в онкологии
Лечение асцита у онкологических больных — сложная задача. От правильного подхода к ее решению зависит качество и продолжительность жизни пациента, эффективность противоопухолевой терапии. В идеале нужна клиника, которая специализируется на лечении асцита у онкобольных.
Консервативное лечение
Такая терапия помогает выводить до 1 литра жидкости в сутки. Она существенно улучшает состояние примерно у 65% пациентов. Но применять ее можно только при умеренном асците. Многие пациенты на поздних стадиях рака плохо переносят ограничение жидкости и соли. Поэтому консервативная терапия не рассматривается как основной метод лечения асцита при онкологии.
Лапароцентез
Лапароцентез — процедура, во время которой в брюшную полость под контролем УЗИ вводят троакар — специальный инструмент в виде трубки с острыми краями (напоминает иглу, только толще) и выводят жидкость. Лапароцентез проводят под местной анестезией в стерильных условиях, во время процедуры пациент сидит или лежит. Троакар вводят по средней лини живота или по линии, которая соединяет пупок с подвздошной костью. Во время процедуры из брюшной полости можно безопасно вывести до 5–6 литров жидкости.
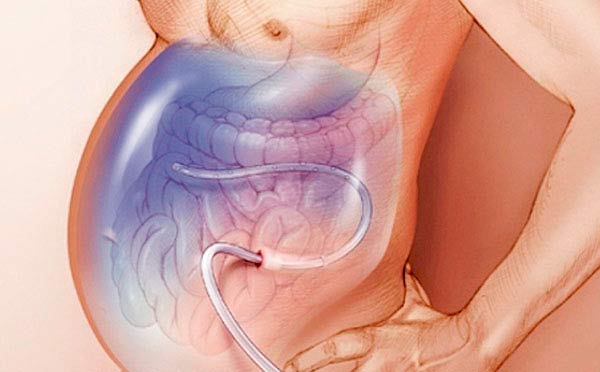
После лапароцентеза врач может установить в брюшную полость перитонеальный катетер — трубку, соединенную с резервуаром для оттока асцитической жидкости. При выраженном асците катетер может быть оставлен на несколько дней.
Возможные осложнения во время и после лапароцентеза:
- Падение артериального давления при выведении большого количества жидкости. Для того чтобы этого не произошло, асцитическую жидкость выводят медленно, постоянно контролируют пульс и артериальное давление пациента;
- Белковая недостаточность из-за потери большого количества альбуминов вместе с асцитической жидкостью. Для борьбы с белковым дефицитом внутривенно вводят альбумин;
- Боль. При необходимости после лапароцентеза назначают обезболивающие препараты.
- Жидкость, которая остается после процедуры в некоторых отделах брюшной полости. Для того чтобы вывести всю жидкость, врач может установить более одного перитонеального катетера в разных местах.
- Перитонит в результате проникновения микроорганизмов в брюшную полость. Редкое осложнение. Для его профилактики и лечения назначают антибактериальные препараты, может потребоваться хирургическое вмешательство.
- Нарушение оттока жидкости по перитонеальному катетеру. Чаще всего возникает из-за того, что конец катетера «присосался» к стенке брюшной полости или внутренним органам. Зачастую, чтобы справиться с этой проблемой, достаточно изменить положение тела. Если это не помогает, может потребоваться замена катетера.
- Выделение жидкости после удаления катетера. Для ее сбора на 1–2 дня на место пункции накладывают специальный резервуар.
- Сращение сальника (части брюшины) или участка кишки с брюшной стенкой возникает при повторных пункциях. Если это приводит к значительному нарушению работы кишки, может потребоваться хирургическое рассечение спаек.
Внутрибрюшинная химиотерапия
Некоторым пациентам назначают внутрибрюшинную химиотерапию — химиопрепарат вводят в высоких дозах в брюшную полость, иногда предварительно нагрев его до 41 градуса (такую химиотерапию называют гипертермической). Это помогает уменьшить асцит. Проводят системную химиотерапию.
Один из новых препаратов для лечения асцита у онкологических больных — моноклональное антитело Катумаксомаб. Его также вводят внутрибрюшинно. Катумаксомаб взаимодействует с рецепторами опухолевых и иммунных клеток и индуцирует иммунную реакцию. Но препарат действует лишь на раковые клетки, обладающие определенными молекулярно-генетическими характеристиками.
Хирургическое лечение
Некоторым пациентам показана оментогепатофренопексия. Во время этой операции сальник подшивают к печени или диафрагме. Благодаря возникновению такого контакта улучшается всасывание асцитической жидкости.

В качестве паллиативного хирургического вмешательства прибегают к перитонеовенозному шунтированию. В брюшную полость устанавливают катетер, который соединяет ее с венозной системой. Катетер оснащен клапаном — он открывается, когда давление в брюшной полости превышает центральное венозное давление. При этом происходит сброс жидкости в вены.
Деперитонизация стенок брюшной полости — вмешательство, во время которого хирург удаляет участки брюшины, тем самым создавая дополнительные пути для оттока асцитической жидкости.
Применяются и другие виды хирургического лечения.
Прогноз при асците у онкологических больных
Обычно асцит возникает на поздних стадиях рака, ухудшает прогноз для онкологического пациента. При злокачественных опухолях, осложнившихся асцитом, отмечается низкая выживаемость. Паллиативное лечение помогает улучшить качество жизни, несколько увеличить ее продолжительность. Врач должен тщательно оценить состояние пациента, выбрать оптимальные методы лечения, исходя из их потенциальной эффективности и рисков.
Цены
В Европейской клинике действует специальное предложение на дренирование асцита в условиях дневного стационара – 50000 руб.
В цену включено:
- Осмотр и консультация хирурга-онколога.
- Общий анализ крови, биохимический анализ крови, ЭКГ.
- УЗИ органов брюшной полости с определением уровня свободной жидкости
- Проведение лапароцентеза с УЗИ навигацией.
- Комплексная медикаментозная терапия, направленная на восстановление водно-электролитного баланса.
Удаление жидкости из брюшной полости проводится с применением наиболее современных методик, передового опыта российских и зарубежных врачей. Мы специализируемся на лечении рака и знаем, что можно сделать.
Источник
Рак поджелудочной железы с метастазами в печень или другие органы соответствует 4 стадии злокачественной опухоли. В четвертой стадии рака поджелудочной железы выделяют две подстадии:
- IVA (локально распространенный рак): отдаленных метастазов нет, но опухоль прорастает в соседние органы, что сильно затрудняет ее хирургическое лечение.
- IVB (метастатический рак): имеются отдаленные метастазы. Чаще всего они находятся в печени.
Помимо печени, опухолевая ткань при раке поджелудочной железы нередко распространяется в легкие, желудок, селезенку, кишечник. Иногда четвертую стадию опухоли удается диагностировать только во время операции.
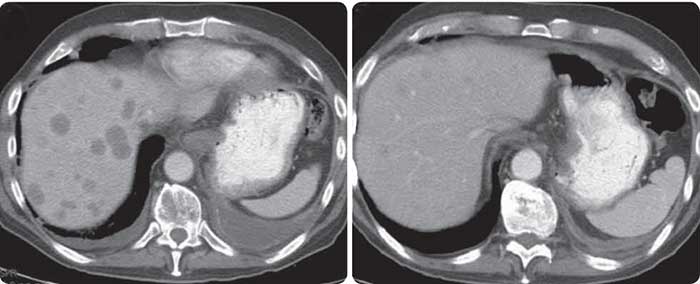
Если при раке поджелудочной железы обнаруживаются метастазы в печени, прогноз ухудшается. Радикальное хирургическое вмешательство в таких случаях невозможно. Но существуют методы лечения, которые помогают затормозить прогрессирование рака, избавить пациента от мучительных симптомов и увеличить продолжительность жизни.
Какими симптомами проявляются метастазы в печени?
Если очаги небольшие, и их немного, симптомы могут отсутствовать. Метастазы выявляются в ходе обследования. По мере ухудшения функции печени и нарастания нарушения оттока желчи появляются следующие признаки:
- Желтуха из-за повышения в крови уровня пигмента билирубина, который в норме должен обезвреживаться печенью и выводиться с желчью. Также это приводит к кожному зуду.
- Потемнение мочи из-за высокого уровня билирубина.
- Обесцвечивание стула, так как в нем билирубин, напротив, отсутствует.
- Беспричинная потеря веса.
- Снижение аппетита.
- Вздутие живота. Может развиваться асцит.
- Тошнота и рвота.
- Лихорадка, потливость.
- Увеличение печени, врач может прощупать ее во время осмотра.
Как диагностируют метастазы в печени при раке поджелудочной железы?
Обнаружить метастазы в печени и других органах помогают такие методы диагностики, как КТ, МРТ, УЗИ. Высокоинформативное исследование — позитронно-эмиссионная томография. В организм пациента вводят безопасное вещество с радиоактивной меткой, которое активно поглощают раковые клетки. За счет этого метастазы становятся видны на снимках, выполненных с помощью специального аппарата. ПЭТ помогает обнаружить метастазы, которые не могут выявить другие методы диагностики.
Назначают анализы, которые помогают оценить работу печени:
- Биохимический анализ крови.
- Развернутый общий анализ крови.
- Анализ на свертываемость.
Лечение
Лечение носит паллиативный характер. Лечебную тактику выбирают в зависимости от размеров, локализации, расположения вторичных очагов в печени, наличия осложнений (асцит, нарушение оттока желчи).
Химиотерапия
Основным методом лечения рака поджелудочной железы с метастазами является химиотерапия. Как правило, химиопрепараты вводятся внутривенно. Чаще всего применяют гемцитабин (Гемзар). Его можно комбинировать с абраксаном, эрлотинибом (Тарцева), капецитабином (Кселода).
В некоторых случаях, когда позволяет состояние здоровья пациента, может быть назначена химиотерапия по схеме FOLFIRINOX. Она включает 4 препарата: 5-фторурацил, лейковорин, иринотекан и оксалиплатин. Такое лечение может быть более эффективным по сравнению с применением гемцитабина, но оно приводит к более серьезным побочным эффектам.
Иногда проводят химиоэмболизацию — процедуру, во время которой в сосуд, питающий опухоль, вводят химиопрепарат в сочетании с эмболизирующим препаратом. Последний представляет собой микросферы, которые перекрывают просвет сосуда и нарушают приток кислорода, питательных веществ к опухоли.
Лучевая терапия
Лучевая терапия при раке поджелудочной железы с метастазами помогает справиться с болью, улучшить состояние пациента.
Радиочастотная аблация
Эту процедуру можно применять при небольших, до 4 см, метастазах в печени, если их общее количество не превышает 5, и они хорошо видны во время УЗИ, КТ. В очаг вводят иглу-электрод, на которую подают ток высокой частоты. Это приводит к сильному нагреванию и разрушению опухолевых клеток.
Стентирование
Если опухоль головки поджелудочной железы блокирует отток желчи, прибегают к стентированию. В желчный проток устанавливают стент — полый цилиндрический каркас с сетчатой стенкой. Он расширяет просвет протока и помогает восстановить отток желчи.
Обычно стент устанавливают с помощью эндоскопа, введенного через рот в двенадцатиперстную кишку. Если это не удается сделать, можно выполнить чрескожную чреспеченочную холангиографию и установить стент во время нее.
Борьба с асцитом
Рак поджелудочной железы 4 стадии с метастазами в печени может осложниться асцитом — скоплением жидкости в брюшной полости. Он развивается из-за портальной гипертензии (нарушения оттока крови по воротной вене) и нарушения синтеза печенью белка-альбумина, который обеспечивает онкотическое давление плазмы крови.
Для борьбы с асцитом прибегают к лапароцентезу — процедуре, во время которой на животе делают прокол и выводят избыток жидкости. Для постоянного оттока жидкости в брюшную полость устанавливают перитонеальные катетеры.
Обезболивание
Многих пациентов мучают сильные боли, поэтому важной составляющей лечения рака поджелудочной железы с метастазами является качественное обезболивание. В соответствии с современными принципами, применяют трехступенчатую систему обезболивания. На каждой ступени применяют более мощные препараты. Используют нестероидные противовоспалительные средства (НПВС), наркотические анальгетики, другие препараты.
По показаниям прибегают к блокадам нервных сплетений, невролизу.
Каков прогноз выживаемости?
Рак поджелудочной железы — одно из самых агрессивных и смертоносных онкологических заболеваний. Даже на ранних стадиях пятилетняя выживаемость составляет всего 14%. Рак поджелудочной железы с метастазами характеризуется пятилетней выживаемостью 1%.
Но это не повод опускать руки. Во-первых, данные о пятилетней выживаемости всегда являются несколько устаревшими, так как для ее оценки нужно наблюдать за онкологическими больными в течение 5 лет. Возможно, со временем, благодаря появлению новых препаратов и технологий, ситуация улучшится. Во-вторых, нельзя точно сказать, кто из пациентов попадет в этот 1% и будет жить годы после того, как установлен диагноз.
Источник
Бактериальная асцитная жидкостная инфекция
Бактериальная асцитная жидкостная инфекция попадает в брюшную полость из просвета кишечника (путем транслокации из-за повышенной проницаемости стенок) при отсутствии первичных внутрибрюшных очагов инфекции (острый холецистит, аппендицит, перфорация кишечника и др.). Это состояние встречается исключительно у пациентов с циррозом печени. Большинство случаев вызывается аэробными G (-) палочками (Escherichia coli, Klebsiella pneumoniae) и G (+) бактериями (энтерококки, стрептококки).
Клинические проявления местных симптомов перитонита включают боль в животе (1/2 пациента), боль в животе при пальпации, рвоту, диарею, паралитическую непроходимость кишечника. Также присутствуют системные признаки воспаления: лихорадка (2/3 пациентов), гипотермия, озноб, тахикардия, тахипноэ, печеночная недостаточность, прогрессирующая печеночная энцефалопатия, артериальная гипотензия, почечная недостаточность, желудочно-кишечное кровотечение.
Боль в животе при пальпации
Диарея
У 7-30% пациентов нет клинических признаков. Цитология асцита показывает ≥500 лейк / л и ≥250 нейтро / мкл. Установлено, что рост асцитных бактерий в посевах составляет всего 40%, но отрицательный результат посева не исключает инфекцию.
Бактериальную асцитную жидкостную инфекцию следует отличать от вторичного бактериального перитонита (вследствие острого воспаления или перфорации органов брюшной полости). Для асцита характерны: локальная боль в животе, очень высокое количество нейтрофилов, высокое содержание белка (> 10 г / л), повышенный уровень глюкозы (> 2,8 ммоль / л) и уровни лактатдегидрогеназы. В асцитной жидкой культуре растет поливалентная инфекция. При подозрении на вторичный перитонит необходима компьютерная томография брюшной полости.
Патологию лечат внутривенными цефалоспоринами III поколения (цефотаксим, пиперациллин с тазобактамом) в течение 5-7 дней. Совместные инфузии 1–1,5 г/кг альбумина снижают частоту и смертность от гепаторенального синдрома. После первого случая выживаемость составляет 30-50% в первый год, 25-30%. – на второй год. Основные меры профилактики представлены в таблице 5.
Таблица 5. Первичная и вторичная профилактика бактериальной асцитной жидкостной инфекции в соответствии с рекомендациями EASL
| Острое желудочно-кишечное кровотечение | 400 мг норфлоксацина 2 р./день. 7 дн. перорально; 1 г/сут. цефтриаксон внутривенно 7 дней. |
Первичная профилактика:
| 400 мг/сут. норфлоксацин перорально. |
| Вторичная профилактика | 400 мг / сут. норфлоксацин; 750 мг еженедельно, ципрофлоксацин; 480-960 мг бисептола 5 дней в неделю. |
Злокачественный (карциноматозный) асцит
Более длительная выживаемость у женщин с репродуктивными опухолями.
Основные методы лечения злокачественного асцита — ограничение натрия, диуретики, парацентез большого объема, формирование перитовенического шунта (Денверский шунт), из которых парацентез является наиболее часто используемым и эффективным.
Асцит нефрогенного происхождения
У пациентов, находящихся на длительном гемодиализе, жидкость может начать накапливаться в брюшной полости без какой-либо другой причины. Частота асцита, связанного с гемодиализом, неизвестна, но это относительно редкое состояние.
Патогенез асцита нефрогенного происхождения до конца не выяснен. Предполагается, что возможными механизмами являются хроническая перегрузка объемом в сочетании с застоем в печени и повышенным гидростатическим давлением в венах печени, изменения проницаемости перитонеальной мембраны у пациентов, ранее проходивших перитонеальный диализ, и нарушение лимфатической перитонеальной резорбции. Другие способствующие факторы включают гипоальбуминемию, застойную сердечную недостаточность и гиперпаратиреоз.
Хилиотический асцит
Хилиотический асцит — это жидкость молочной консистенции, которая накапливается в брюшине и развивается из-за лимфатического дренажа при кишечном расстройстве, вызванном травматическим повреждением или непроходимостью (доброкачественной или злокачественной). Это довольно редкое заболевание, которое встречается примерно у 1 из 20000 пролеченных пациентов с диагнозом асцит.
Хотя новых эпидемиологических исследований не проводилось, наблюдается рост числа случаев хилиотического асцита. Это было связано с увеличением продолжительности жизни при раке, с увеличением числа более сложных операций и процедур на брюшной полости, сердце и грудной клетке.
Две трети всех случаев составляют онкологические заболевания (лимфома, лимфангиоматоз, карциноиды, саркома Капоши, опухоли груди и яичников, опухоли поджелудочной железы) и цирроз печени.
Другие возможные причины включают:
- повреждение лимфатической системы после операции (аневризмы брюшной полости, удаление забрюшинных лимфатических узлов, фундопликация Ниссена, панкреатодуоденэктомия, использование перитонеального диализного катетера);
- тупая травма живота;
- инфекции (туберкулез);
- воспалительные заболевания;
- панкреатит и другие.
Туберкулез
Хилиотический асцит выявляется примерно в 0,5–1% случаев у пациентов с циррозом печени без онкологического заболевания.
Диагностика асцита выявляет повышенное количество лимфоцитов, уровни триглицеридов >2,26 ммоль/л, SAAG s >11 г/л, атипичные клетки, уровень α-амилазы> 40 Ед/л (при остром панкреатите). При обнаружении хилиотического асцита пациенту также следует пройти обследование на туберкулез. Лабораторные анализы крови проводятся для выяснения причины асцита.
Компьютерная томография брюшной полости полезна при выявлении патологических внутрибрюшных лимфатических узлов и их производных, поражения грудного протока. Магнитно-резонансная лимфография, лимфангиография и лимфосцинтиграфия могут быть выполнены для обнаружения измененных, поврежденных забрюшинных лимфатических узлов, свищей и других поражений лимфатического дренажа.
Лечение асцита при хилиозе зависит от причины. При отсутствии ответа на лечение основного заболевания рекомендуется диета с высоким содержанием белка и низким содержанием жира с триглицеридами со средней длиной цепи, чтобы избежать длинноцепочечных триглицеридов и свободных жирных кислот. Однако этот метод не подходит для пациентов с запущенным циррозом печени. При запущенном циррозе печени применяется стандартное лечение асцита, выполняется парацентез и принимается решение TIPS.
Несколько небольших исследований описали преимущества орлистата, соматостатина и октреотида в борьбе с накоплением хилозирующего асцита.
Хирургическое лечение может помочь пациентам, у которых асцит развивается из-за послеоперационных осложнений, онкологического заболевания или врожденных состояний.
Геморрагический асцит
Это скопление кровянистой жидкости в брюшной полости, когда количество эритроцитов превышает 50000/мкл. Количество эритроцитов менее 1000/мкл. Асцит приобретает розовый цвет в присутствии эритроцитов в концентрации около 10000/мкл.
Основные причины геморрагического асцита:
- цирроз печени – 19%;
- онкологические заболевания – 20%, из них около 50% – гепатоцеллюлярная карцинома;
- системных заболеваний (саркоидоз, васкулит);
- сердечной недостаточности;
- травм у пациентов с циррозом — разрыв селезенки, биопсия печени, формирование TIPS;
- лапароскопия;
- травматическое повреждение сосудов во время парацентеза.
Цирроз печени
Для уточнения диагноза проводится УЗИ брюшной полости или компьютерная томография. Пациенты, у которых после парацентеза развивается геморрагический асцит, должны находиться под тщательным наблюдением путем повторных лабораторных тестов. Не требуется специального лечения для пациентов с циррозом печени, у которых диагностирован спонтанный геморрагический асцит при отсутствии гепатоцеллюлярной карциномы. При гепатоцеллюлярной карциноме может быть выполнена эмболизация поврежденного сосуда.
Асцит поджелудочной железы
Асцит поджелудочной железы — это скопление большого количества жидкости поджелудочной железы в брюшной полости, обычно из-за повреждения протока поджелудочной железы у пациентов с хроническим алкогольным панкреатитом.
Это асцит непортового происхождения (SAAG> 11 г / л), в основном серогеморрагический, с выраженным повышением α-амилазы (> 1000 Ед / л), сывороточного и асцитного жидкостного индекса амилазы, равного 6.
Для правильного диагноза требуется компьютерная томография брюшной полости и таза, эндоскопическая ретроградная панкреатография (ЭРХПГ) или магнитно-резонансная панкреатография.
Около трети пациентов подходит эффективное стандартное консервативное лечение панкреатита — голодная диета, инфузионная терапия, анальгетики. При отсутствии ответа некоторым пациентам рекомендуется введение октреотида 50 мг/день подкожно 2 недели в сочетании с диуретиками.
В случае стойкого асцита и повреждения протока поджелудочной железы рассматривается возможность применения ЭРХПГ и стентирования протока поджелудочной железы.
Вывод
Асцит может быть следствием многих заболеваний. Важно определить первопричину накопления асцита, вылечить основное заболевание и назначить симптоматическое лечение асцита в зависимости от его степени.
Продолжение статьи
- Асцит: первопричины, классификация — часть 1.
- Асцит: лечение асцита от легкой, умеренной (I-II) степени. Лечение асцита высокой степени (III) – часть 2.
- Асцит: бактериальная асцитная жидкостная инфекция, злокачественный, хилиотический, нефрогенный, геморрагический, поджелудочный — часть 3.
Вывод
Асцит может быть следствием многих заболеваний. Важно определить первопричину накопления асцита, вылечить основное заболевание и назначить симптоматическое лечение асцита в зависимости от его степени.
Источники: Руньон Б.А. Обследование взрослых с асцитом. В: Линдор К.Д., 2020. Анджели П., Бернарди М., Вильянуэва С. и др. Руководство EASL по клинической практике для ведения пациентов с декомпенсированным циррозом печени. 2018. Тандон П., Гарсия-Цао Г. Бактериальные инфекции, сепсис и полиорганная недостаточность при циррозе печени. Semin Liver Dis. 2008; Сангисетти С.Л. Злокачественный асцит: обзор факторов прогноза, патофизиологии и терапевтических мер. World J Gastrointest Surg. 2012; Ginès P, Angeli P, Lenz K, Al E. Клинические практические рекомендации EASL по ведению асцита, спонтанного бактериального перитонита и гепаторенального синдрома при циррозе; 2010. Арройо В., Жинес П., Гербес А.Л. и др. Определение и диагностические критерии рефрактерного асцита и гепаторенального синдрома при циррозе печени. Гепатология. 1996; Мур К.П., Айтал Г.П. Рекомендации по ведению асцита при циррозе печени. Кишечник. 2006; Бенмассауд А., Фриман С.К., Роккарина Д. и др. Лечение асцита у взрослых с декомпенсированным циррозом печени: сетевой метаанализ. Кокрановская база данных Syst Rev. 2020; Цочацис Э.А., Гербес АЛ. Диагностика и лечение асцита. J Hepatol. 2017; Эльферт А.А., Або Али Л., Солиман С. и др. Рандомизированное плацебо-контролируемое исследование баклофена при лечении мышечных спазмов у пациентов с циррозом печени. Eur J Gastroenterol Hepatol. 2016; Паш И., Билодо М. Тяжелое кровотечение после абдоминального парацентеза по поводу асцита у пациентов с заболеванием печени. Алимент Pharmacol Ther. 2005; Лин Ч., Ши Ф.Й., Ма МХМ, Чанг В.С., Ян Ч.В., Ко PCI. Должна ли склонность к кровотечению сдерживать абдоминальный парацентез? Dig Liver Dis. 2005; Бернарди М., Карачени П., Навицкис Р.Дж., Уилкс М.М. Инфузия альбумина пациентам, перенесшим парацентез большого объема: метаанализ рандомизированных исследований. Гепатология. Асцит — поддержка рака Macmillan. 2020 г. Элиа С., Граупера И., Баррето Р. и др. Тяжелое острое повреждение почек, связанное с нестероидными противовоспалительными препаратами при циррозе: исследование случай-контроль. J Hepatol. 2015; Гевара М., Фернандес-Эспаррах Г., Алессандрия С. и др. Влияние контрастных веществ на функцию почек у пациентов с циррозом печени: проспективное исследование. Гепатология. 2004; Нарахара Ю., Канадзава Х., Фукуда Т. и др. Трансъюгулярный внутрипеченочный портосистемный шунт в сравнении с парацентезом плюс альбумин у пациентов с рефрактерным асцитом с хорошей функцией печени и почек: проспективное рандомизированное исследование. J Gastroenterol. 2011.
Поделиться ссылкой:
Источник
