Рак поджелудочной железы анализы амилаза
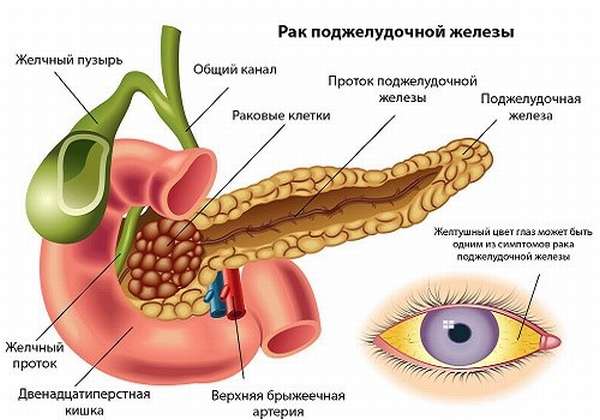
Рак поджелудочной железы – это злокачественная опухоль, образующаяся из клеток поджелудочной железы. Вначале он протекает бессимптомно и дает о себе знать уже на поздних стадиях, когда заболевание с трудом поддается лечению.
Синонимы русские
Аденокарцинома поджелудочной железы, карцинома поджелудочной железы, панкреатический рак.
Синонимы английские
Pancreatic Cancer, Cancer of the pancreas.
Симптомы
- Боли в верхней части живота, отдающие в спину.
- Пожелтение кожи и белков глаз.
- Сахарный диабет.
- Потеря аппетита.
- Потеря веса.
- Депрессия.
- Тромбы.
Симптомырака в 90 % случаев начинают проявляться, когда болезнь уже активно прогрессирует: опухоль достигает достаточно крупных размеров, поражены лимфоузлы, появляются метастазы в печени или легких.
Общая информация
Даже при ранней диагностике рак поджелудочной железы имеет неблагоприятный прогноз. Обычно он редко диагностируется вовремя и быстро развивается. Симптомы, как правило, проявляются, когда хирургическое вмешательство уже не имеет смысла.
Поджелудочная железа представляет собой продолговатый плоский орган, расположенный в верхней части живота позади желудка. Она производит ферменты, помогающие процессу пищеварения, и гормоны, регулирующие уровень сахара в крови.
Точные причины рака поджелудочной железы на данный момент не установлены.
После того как клетки железы перерождаются в раковые, они начинают бесконтрольно размножаться, образуя при своем скоплении раковую опухоль.
Типы рака поджелудочной железы
- Рак протоков поджелудочной железы. Поражаются клетки, выстилающие протоки поджелудочной железы. Эти клетки производят ферменты, помогающие пищеварению. Чаще всего рак бывает именно этого типа. Опухоли, образованные из этих клеток, называются экзокринными (аденокарциномами).
- Рак клеток поджелудочной железы, производящих гормоны. Этот вид рака встречается очень редко и называется эндокринным.
Стадии развития рака поджелудочной железы:
1) раковая опухоль находится в пределах поджелудочной железы;
2) рак распространяется за пределы поджелудочной железы в близлежащие ткани и органы, может поражать лимфатические узлы;
3) рак поражает крупные кровеносные сосуды и лимфатические узлы за пределами поджелудочной железы;
4) рак поражает печень, легкие и брюшину (оболочку, покрывающую изнутри брюшную полость и органы).
Рак поджелудочной железы может приводить к следующим осложнениям.
- Желтуха – из-за того что опухоль блокирует внепеченочные желчные протоки.
- Боль – когда растущая опухоль воздействовует на нервы, расположенные в брюшной полости.
- Кишечная непроходимость – опухоль давит на тонкую кишку, что блокирует поток переваренной пищи, поступающей из желудка в кишечник.
- Потеря веса. Из-за того, что нормально работающих клеток поджелудочной железы становится меньше, она не вырабатывает достаточного количества ферментов, помогающих пищеварению. Тошнота, рвота и проблемы с пищеварением могут вызывать потерю веса.
Кто в группе риска?
- Люди старшего возраста, особенно после 60 лет.
- Люди с избыточным весом или ожирением.
- Больные панкреатитом (воспалением поджелудочной железы).
- Больные диабетом.
- Пациенты, у которых уже выявлялся рак поджелудочной железы.
- Те, у кого есть родственники, перенесшие рак поджелудочной железы.
- Курящие.
Диагностика
К сожалению, не существует анализов, позволяющих выявлять рак поджелудочной железы на ранних стадиях. Диагноз обычно ставится на поздних стадиях с использованием рентгенографии, томографии и подтверждается биопсией.
Лабораторная диагностика:
- онкомаркер СA 242,
- онкомаркер CA 19-9,
- раковый эмбриональный антиген (РЭА),
- амилаза общая в сыворотке (амилаза выделяется поджелудочной железой и отвечает за переваривание углеводов, при раке поджелудочной железы ее уровень может повышаться),
- щелочная фосфатаза и билирубин (их повышение может указывать на закупорку опухолью желчных ходов или на распространение опухоли в ткань печени).
Анализы на СA 242 и СА 19-9 обладают достаточно высокой чувствительностью и специфичностью, особенно при выявленных больших значениях. Однако их уровни могут повышаться и при других опухолях желудочно-кишечного тракта, и даже в здоровом организме. Поэтому тест на онкомаркеры используется как вспомогательный метод диагностики рака, а также для выявления рецидивов рака и для оценки эффективности его лечения.
Другие методы диагностики:
- ультразвуковая диагностика,
- спиральная компьютерная томография (КТ) и магнитно-резонансная томография (МРТ),
- эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ),
- биопсия.
Лечение
Выбор стратегии лечения рака зависит от стадии заболевания, возраста больного, от общего состояния его здоровья.
В первую очередь, если это возможно, необходимо устранить раковую опухоль.
Если такой возможности нет, применяется терапия, направленная на замедление развития рака и облегчение его симптомов.
Лечениеможет включать в себя:
- хирургическую операцию – в соответствии с особенностями расположения опухоли может быть удалена часть поджелудочной железы, желчный пузырь, часть двенадцатиперстной кишки, часть желчного протока, селезенка;
- лучевую терапию – при этом используется излучение, направленное на уничтожение раковых клеток; она может применяться до и после операции;
- химиотерапию – это использование лекарств, уничтожающих раковые клетки; химиотерапия может сочетаться с лучевой терапией (химиолучевая терапия); как правило, химиолучевая терапия используется для лечения рака, распространившегося за пределы поджелудочной железы в близлежащие органы, а также после операции для уменьшения риска рецидива рака;
- назначение ферментов для стимуляции процесса пищеварения – функция поджелудочной железы угнетается, и она не вырабатывает достаточного количества ферментов, помогающих пищеварению.
Профилактика
На данный момент не выявлено способов предотвращения появления рака поджелудочной железы. Тем не менее можно снизить риск появления рака с помощью:
- отказа от курения;
- поддержания нормального веса,
- физической активности (ежедневная физкультура в течение хотя бы 30 минут),
- здорового питания (большое количество фруктов, овощей и цельных злаков).
Рекомендуемые анализы
- CA 19-9
- CA 242
- Раковый эмбриональный антиген (РЭА)
- Амилаза общая в сыворотке
- Щелочная фосфазатаза
- Билирубин
Источник
При появлении злокачественного новообразования в поджелудочной железе больные долгое время не предъявляют никаких жалоб. К врачу они обращаются обычно на поздних стадиях рака, когда лечение уже практически неэффективно, а прогноз для жизни крайне неблагоприятный. Для ранней диагностики онкопатологии необходимо внимательно следить за своим состоянием, особенно при наличии факторов риска развития рака ПЖ, вовремя проходить профилактические медосмотры, при появлении любых жалоб консультироваться со специалистом. Лабораторные анализы при раке поджелудочной железы дают неспецифическую информацию, но позволяют оценить функциональное состояние практически всех органов и систем организма человека.
Основная симптоматика рака поджелудочной железы
Первая, а иногда и вторая стадия рака поджелудочной железы обычно никак клинически не проявляется. Если же больного что-то беспокоит, он обычно связывает это с расстройством пищеварения, обострением панкреатита, холецистита или гастрита, так как симптоматика при этих заболеваниях схожа.

Причинами появления симптоматики при прогрессировании рака ПЖ являются нарушения выработки ею панкреатических ферментов, сдавление или разрушение опухолью рядом расположенных анатомических структур, раковая интоксикация.
Основными симптомами рака ПЖ являются:
- Абдоминальная боль. Ее появление связано с попаданием панкреатического сока, его агрессивных, все переваривающих ферментов внутрь брюшной полости при повреждении тканей ПЖ и ее протоков. Кроме того, причинами болей становится сдавление растущей опухолью нервов, желчевыводящих протоков или других органов пищеварительного тракта. В зависимости от локализации новообразования, пациент ощущает боли в разных отделах живота. При поражении опухолью головки ПЖ болевые ощущения проявляются в области эпигастрия (под мечевидным отростком грудины), справа в подреберье. Если опухоль развивается в области тела или хвоста железы, то боль обычно носит опоясывающий характер с иррадиацией в грудную клетку, спину. Выраженность болевого синдрома зависит от локализации новообразования, стадии ракового процесса.
- Признаки диспепсического синдрома. Они связаны с нарушением выработки и эвакуации панкреатических ферментов из железы, являются неспецифическими, встречаются при многих других заболеваниях пищеварительной системы. Основные симптомы диспепсии: тошнота, рвота, метеоризм, нарушение стула. Обычно больной отмечает появление у него жидкого или блестящего кашицеобразного (из-за непереваренного жира) стула, который плохо смывается.
- Снижение массы тела. Этот симптом развивается из-за нарушения переваривания пищи и всасывания основных нутриентов (белки, жиры, углеводы, витамины, минералы) вследствие ферментной недостаточности. Похудеть пациент может также вследствие отказа от пищи из-за боязни появления после еды болей, поноса или рвоты. Еще одной причиной похудения, вплоть до кахексии (истощения), является хроническая панкреатогенная диарея, частая рвота. Из-за этих симптомов большинство веществ, необходимых организму для нормальной жизнедеятельности, не усваиваются организмом, а выводятся наружу.
- Желтуха – изменение окраски кожи и склер глаз. Это происходит по причине сдавления опухолью желчевыводящих протоков, из-за чего билирубин попадает в кровь, разносится по всему организму. Это вещество и дает желтую окраску кожным покровам и видимым слизистым оболочкам. Помимо изменения цвета кожи, из-за влияния желчных кислот, попавших в общий кровоток, развивается кожный зуд. При нарушении эвакуации желчи в кишечник и нарушения обмена билирубина происходит обесцвечивание кала (из-за отсутствия там пигмента стеркобилина, производного билирубина), а также отмечается потемнение мочи – все это проявления механической желтухи.
- Симптомы общей интоксикации развиваются вследствие отравления организма продуктами распада опухоли. Основными признаками раковой интоксикации являются общая слабость, выраженная утомляемость, нарушение сна, аппетита, настроения. Нередко на фоне интоксикации, а также из-за влияния билирубина на нервную систему развивается головная боль, головокружение и даже нарушение сознания, вплоть до комы при тяжелых запущенных случаях.
- Симптоматика сахарного диабета: повышенная жажда, учащенное мочеиспускание.
При появлении метастазов рака в других органах развивается дополнительная разнообразная симптоматика.
Диагностика онкопатологии
Для установления диагноза «рак поджелудочной железы» пациент должен пройти комплекс обследований, позволяющих определить локализацию, размеры опухоли, найти (если есть) метастазы в лимфоузлах и внутренних органах. Эти исследования помогут врачу точно определить стадию онкозаболевания, определить, какие методики лечения подойдут конкретному пациенту, предположить прогноз для жизни больного.

Лабораторная диагностика – это способы обследования, назначаемые любым врачом сразу же на первичном приеме всем пациентам, обратившимся с какими-либо жалобами. При подозрении на онкологическое заболевание ПЖ врач дает направления на анализы крови, мочи, а по показаниям – и на другие лабораторные исследования.
Анализы крови
Самыми первыми методами исследования любого пациента являются анализы крови. Выполняются они в любом государственном медицинском учреждении или платной клинике. Анализы сдаются натощак для получения более достоверной информации. Направления выписывает лечащий врач (терапевт, гастроэнтеролог, хирург или онколог).
Общий анализ крови
ОАК – самый рутинный анализ, позволяющий предположить какие-либо проблемы со здоровьем, выявить воспаление без дифференцировки локализации и характера патологического процесса.
При развитии злокачественных новообразований ОАК выявляет:
- резкое повышение СОЭ,
- увеличение количества лейкоцитов со сдвигом лейкоформулы влево,
- повышение уровня тромбоцитов.
Если рак поджелудочной железы вызывает повреждение стенок сосудов в кишечнике или других органах, и развивается внутреннее кровотечение, то в ОАК обнаруживаются признаки анемии: снижение количества эритроцитов и концентрации гемоглобина. Причиной снижения гемоглобина на поздних стадиях рака может стать и анемия вследствие нарушения гемопоэза в костном мозге из-за разрушения костной ткани метастазами злокачественной опухоли.
Биохимические показатели
Биохимический анализ крови является более специфическим, по сравнению с общим клиническим, так как он помогает хотя бы предположить локализацию патологического процесса и уровень нарушения функций органов пищеварения.
При раке ПЖ биохимическое исследование крови выявляет повышение нескольких его показателей:
- прямого билирубина (повышение билирубина при раке ПЖ развивается чаще при опухоли головки),
- ферментов (трипсина, амилазы, липазы, щелочной фосфатазы, лактатдегидрогеназы, креатинфосфокиназы и других),
- АЛТ, АСТ (как правило, повышаются незначительно),
- глюкозы (при развитии сахарного диабета из-за поражения опухолью эндогенного аппарата ПЖ, продуцирующего инсулин),
- общего холестерина и других показателей липидного спектра (ЛПНП, ЛПВП, ЛПОНП, ТГ), но при нарушении всасывания веществ в кишечнике уровень холестерина в крови снижается,
- мочевины,
- магния,
- хлоридов,
- показателей коагулограммы (изменение уровня ПТИ, МНО, АЧТВ и других), что свидетельствует о повышении склонности к тромбообразованию,
- снижается уровень альбумина, общего белка в крови из-за синдрома мальабсорбции и мальдигестии.
При обнаружении изменений показателей биохимии крови врач предполагает нарушение функций поджелудочной железы, печени, желчного пузыря и его протоков, почек и т.д. В рамках дальнейшего диагностического поиска специалист назначает пациенту обследование, включающее информативные специфические инструментальные методы (УЗИ, КТ, биопсию или другие по показаниям).
Анализ мочи
ОАМ не несет специфической информации при раке ПЖ. Может обнаружиться амилаза в моче. При распространении метастазов на мочевыводящую систему и поражении почек или мочевого пузыря в ОАМ появляются эритроциты в большом количестве, белок, цилиндры, изменяются и другие показатели. При развитии сахарного диабета выявляется глюкозурия (появление глюкозы в моче).
Другие анализы
Важным методом диагностики при подозрении на рак поджелудочной железы является анализ на онкомаркеры.
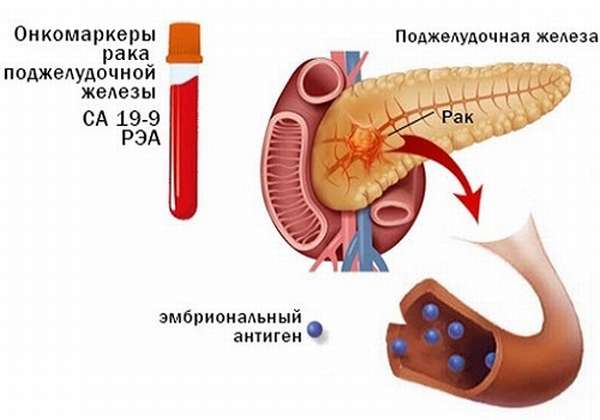
Основным онкомаркером в этом случае считается соединение под названием карбогидратный антиген или СА19-9. При его обнаружении в крови врач может заподозрить рак ПЖ, желудка или печени. Кроме того, данное вещество определяется и при других заболеваниях, не имеющих отношения к онкологии (панкреатит, желчнокаменная болезнь, холецистит). Поэтому диагноз по одному анализу не ставится: всегда требуется дообследование с выполнением биопсии.
Анализ на онкомаркеры бывает полезным после проведенной операции по поводу рака ПЖ для контроля рецидива болезни. Если он показывает повышение уровня СА19-9 через несколько месяцев, то это свидетельствует о рецидиве рака.
Пациенты с однократным повышением СА19-9, находящиеся в группе риска по онкологии ПЖ, должны сдавать этот анализ 4 раза в год.
Также исследуются и другие онкомаркеры: РЭА, СА50, СА242.
При раке ПЖ проводится и оценка уровня некоторых гормонов в крови:
- серотонин,
- хромогранин-А,
- С-пептид.
Анализы на данные вещества также не являются специфичными для диагностики онкологии ПЖ, но могут помочь врачу заподозрить эту опасную болезнь.
Можно ли определить рак ПЖ на ранней стадии?
Рак поджелудочной железы – очень «коварная», распространенная болезнь, обнаружить ее на первой стадии, когда прогноз для выздоровления и жизни пациента наилучший, практически невозможно. Это может произойти случайно: на плановом медосмотре или при обследовании органов пищеварения по другому поводу.
Поэтому необходимо внимательно относиться к своему здоровью, обращать внимание на все настораживающие симптомы. Особенно важно это знать пациентам, находящимся в группе риска по онкопатологии ПЖ.
При любом подозрении на такую патологию необходимо пройти весь комплекс обследований, назначенных врачом. Только так можно вовремя обнаружить рак и провести радикальное лечение, дающее шанс на долгую полноценную жизнь.
Злокачественные опухоли поджелудочной железы редко диагностируются на ранних стадиях, когда есть возможность излечения пациента. Чтобы вовремя начать лечение, важно быстро поставить правильный диагноз. Из диагностических методов, используемых врачами, самыми первыми являются общие анализы крови и мочи, а также биохимическое исследование крови. При подозрении на патологию ПЖ показано также выполнение исследования на онкомаркеры. По результатам лабораторных исследований врач назначает дальнейшее обследование с помощью аппаратных методов для подтверждения диагноза.
Список литературы
- Гастроэнтерология и гепатология: диагностика и лечение. Руководство для врачей под ред. А. В. Калинина, А. И. Хазанова. М. Миклош, 2007 г.
- Морозова, В. Т. Лабораторная диагностика патологии пищеварительной системы. Учебное пособие. Здравоохранение России. Российская медицинская академия последипломного образования. М. Лабора, 2005 г.
- Лифшиц В.М. Медицинские лабораторные анализы. М., ТриадаХ, 2003 г.
- Онкология. Под редакцией В.И. Чиссова, С.Л. Дарьяловой. ГЭОТАР-Медиа, 2007 г.
Источник
Медицина / Диагностика / Диагностика (статья)
Причины гиперамилаземии
|
11-08-2018, 13:58
|
 ПанкреатитПАНКРЕАТИТ
ПанкреатитПАНКРЕАТИТ
Острый панкреатит
Острый панкреатит считается относительно распространенной патологией. Например, в Великобритании это заболевание поражает 22 человека в расчете на 100000 граждан в год. Статистика показывает, что за последние 20 лет рост заболеваемости составляет примерно 3% в год. Наибольший рост заболеваемости острым панкреатитом отмечается среди взрослого населения: среди женщин моложе 35 лет рост заболеваемости составляет в среднем 11% в год, среди мужчин от 35 до 45 лет – 5,6% в год).
Наиболее распространенные причины развития острого панкреатита – желчнокаменная болезнь и алкоголизм, – на долю которых припадает около 80% случаев. Также к многочисленным причинам развития острого панкреатита относят: стресс, отравление химическими веществами, повреждения поджелудочной железы, вирусные заболевания (цитомегаловирус, вирус Эпштейн-Барр, эпидемический паротит и др), гиперпаратиреоз (гиперактивность паращитовидных желез), высокий уровень липидов в крови, глистные инвазии (гельминтозы) и др. В редких случаях острый панкреатит развивается как осложнение после хирургического вмешательства в органы верхней части брюшной полости. Так же редко причиной возникновения патологии может быть прием лекарственных препаратов (стероиды, тиазидные диуретики, ингибиторы ангиотензинпревращающего фермента (АПФ) и др). Некоторые специалисты описывали очень редкие случаи развития острого панкреатита после эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ – инвазивная диагностическая процедура).
Острый панкреатит – острое воспалительное заболевание, возникающее из-за преждевременной активации ферментов, расщепляющих белки (протеолитических ферментов). Активация протеолитических ферментов в тканях поджелудочной железы вызывает процесс аутопереваривания (то есть, самопереваривание поджелудочной железы). До сих пор не известно, каким образом, например, камни в желчном пузыре или алкоголь вызывают этот процесс. Вероятно, что на это влияет временное затруднение движения панкреатического сока по причине обструкции желчными камнями, которые попали в фатеровую ампулу (месте выхода желчного и вирсунгова (панкреатического) протока в двенадцатиперстную кишку).
Главный симптом острого панкреатита – резкое возникновение острой боли в верхней части живота, которая часто распространяется (иррадиирует) в область спины, часто сопровождающаяся повышением температуры тела (гипертермией) и рвотой. Патология имеет вариабельный характер течения. Часто воспалительный процесс разрешается в течение небольшого промежутка времени (от нескольких суток до одной недели) без каких-либо последствий. Однако в 20-25% случаев острый панкреатит сопровождается очень тяжелым, угрожающим жизни течением, так как локальное воспаление приобретает системный характер (синдром системного воспалительного ответа) с высоким развитием множественной органной недостаточности и сепсиса.
К распространенным осложнениям острого панкреатита относится суперинфекция (вызванная обширным некрозом тканей, причем не только поджелудочной железы), анемия, геморрагии, диссеминированное внутрисосудистое свертывание (ДВС-синдром), гипергликемия, острый респираторный дистресс-синдром.
При возникновении острого панкреатита больного необходимо срочно госпитализировать (в течение 12-24 часов пациент должен быть помещен в отделение интенсивной терапии), поскольку, даже при условии соответствующего лечения, примерно 20-30% случаев острого панкреатита с тяжелым течением заканчиваются летально (летальный исход в большинстве случаев связан с развитием множественной органной недостаточности и присоединившейся инфекции).
Главным патологическим признаком острого панкреатита является повреждение ацинарных клеток, возникающее в результате массивного повышения выброса панкреатических ферментов в кровь. К ферментам ацинарных клеток относится альфа-амилаза. Само по себе повышение концентрации альфа-амилазы в крови не имеет каких-либо клинических последствий – этот фермент выступает в роли маркера повреждения поджелудочной железы. Повышение концентрации альфа-амилазы в крови происходит примерно через 2-12 часов после возникновения симптомов и остается высокой, как правило, в течение 3-5 дней.
Если уровень альфа-амилазы у пациента с болями в животе превышает верхнюю границу нормы референсных значений в 5 раз и более, можно подозревать острый панкреатит. Если уровень альфа-амилазы в крови превышает показатель 1000 ЕД/л, очень большая вероятность, что острая боль в брюшной полости вызвана панкреатитом. Отметим, что диагноз «острый панкреатит» нельзя исключать даже при показателе уровня альфа-амилазы ниже 1000 ЕД/л, поскольку у незначительной части пациентов с этой патологией уровень фермента повышается незначительно. В очень редких случаях концентрация альфа-амилазы в крови при остром панкреатите остается в пределах нормы.
Логично было бы предположить, что чем выше концентрация альфа-амилазы в крови, тем тяжелее панкреатит. Это не верно! На самом деле определение концентрации альфа-амилазы в крови не имеет прогностического значения на этапе первичной диагностики. Тем не менее, если этот показатель не возвращается в пределы нормы после приступа острого панкреатита, можно предполагать развитие позднего осложнения острого панкреатита – панкреатической псевдокисты (скопление панкреатического сока в грануляционных тканях).
Хронический панкреатит
Если при остром панкреатите повреждения поджелудочной железы, вызванные воспалением, проходят благодаря естественному восстановлению и функции органа восстанавливаются, то при хроническом панкреатите длительное, медленно развивающееся воспаление приводит к необратимым повреждениям.
Наиболее распространенная причина развития хронического панкреатита – злоупотребление алкоголем. Также хроническая патология поджелудочной железы может быть признаком гемохроматоза – генетическое заболевание, характеризующееся нарушением обмена железа, при котором происходит чрезмерное отложение железа в разных органах и тканях, в том числе и поджелудочной железе. Кроме этого, чрезмерное накопление железа в организме может быть вызвано и рядом других заболеваний: сахарный диабет, цирроз печени, артрит, сердечная недостаточность.
Главный симптом хронического панкреатита – периодическая или постоянная боль в животе (преимущественно в области левого подреберья). По причине дефицита панкреатических ферментов патология сопровождается нарушением усвоения пищи с последующей потерей массы тела, а также сахарным диабетом, вследствие поражения островков Лангерганса (островковых клеток поджелудочной железы). На начальных этапах развития хронического панкреатита концентрация альфа-амилазы в крови может незначительно увеличиваться. Со временем в результате воспалительного процесса продукция ферментов снижается, и концентрация альфа-амилазы возвращается в переделы нормы (может быть даже ниже).
Так как при хроническом панкреатите уровень альфа-амилазы может быть повышен, нормальным или сниженным, этот анализ малоинформативен при диагностике этой патологии.
Рак поджелудочной железы
Рак поджелудочной железы – одна из самых тяжелых форм злокачественного новообразования. При раке поджелудочной железы уровень альфа-амилазы в крови может оставаться в пределах нормы или незначительно повышаться. При диагностике рака поджелудочной железы этот анализ малоэффективен.
Другие заболевания поджелудочной железы
Концентрация альфа-амилазы в крови может повышаться (как правило, не превышает показатель 1000 ЕД/л) не только при панкреатите или раке поджелудочной железы, но и при некоторых других патологиях, например, заболевания гепатобилиарной системы (холецистит), перфоративная язва желудка, кишечная непроходимость. Эти состояния вызывают острую боль в животе, поэтому больному с высокой концентрацией альфа-амилазы в крови на фоне боли в животе не всегда диагностирую острый панкреатит. Повышение уровня альфа-амилазы могут вызывать травмы живота, причем, которые не затрагивают поджелудочную железу. После хирургического вмешательства в органы брюшной полости концентрация альфа-амилазы тоже может повышаться.
Так как амилаза выводится из организма через почки с мочой, у больных с почечной недостаточностью (острой или хронической) концентрация альфа-амилазы в крови может быть повышена. Одним из признаков диабетического кетоацидоза также является повышение концентрации этого фермента в крови. Повышение уровня амилазы может быть вызвано патологией (повреждением) околоушных слюнных желез (в слюнных железах образуется слюнная амилаза), например, после челюстно-лицевых операций, при эпидемическом паротите.
Макроамилаземия – редкое доброкачественное состояние, при котором повышается уровень амилазы в крови (амилаза обнаруживается в крови в соединении с сывороточными белками или в форме макромолекулярных агрегатов). Такие молекулы не способны преодолеть клубочковые мембраны почек из-за своих больших размеров, поэтому не выделяются с мочой и остаются в крови.
Основные причины повышения уровня амилазы в крови
- Панкреатит (острый и хронический)
- Почечная недостаточность (острая и хроническая)
- Холецистит (острый и хронический)
- Диабетический кетоацидоз
- Перфоративная язва желудка
- Кишечная непроходимость
- Травма живота
- Эпидемический паротит
- Макроамилаземия
Источник
