Примеры действия гормонов поджелудочной железы

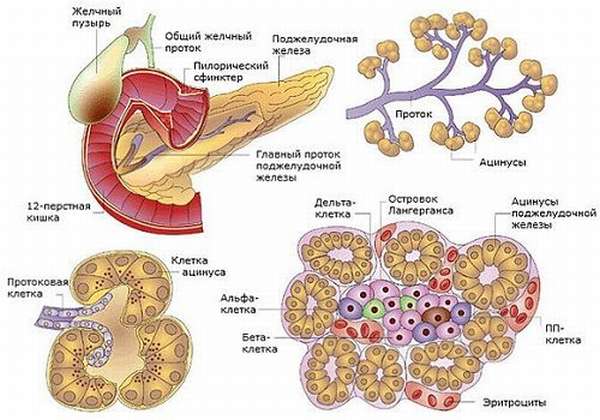
 Поджелудочная железа относится к смешанным железам. В ней одновременно с образованием пищеварительного сока секретируются гормоны, поступающие в кровь. Эндокринная часть железы представлена группами панкреатических островков Лангерганса диаметром 100-300 мкм, которые сформированы яйцевидными клеточными скоплениями, богатыми капиллярами и разбросанными по телу поджелудочной железы. Они составляют около 2% объема железы, тогда как вся эндокринная часть – 80%, остальное приходится на протоки и кровеносные сосуды.
Поджелудочная железа относится к смешанным железам. В ней одновременно с образованием пищеварительного сока секретируются гормоны, поступающие в кровь. Эндокринная часть железы представлена группами панкреатических островков Лангерганса диаметром 100-300 мкм, которые сформированы яйцевидными клеточными скоплениями, богатыми капиллярами и разбросанными по телу поджелудочной железы. Они составляют около 2% объема железы, тогда как вся эндокринная часть – 80%, остальное приходится на протоки и кровеносные сосуды.
Общее количество островков колеблется в пределах 1-2 млн. Каждый из них имеет хорошее кровоснабжение, кровь из них поступает в воротнню вены печени. Клетки в островках разделяют на типы по их морфологическим свойствам. У человека различают четыре различных типа клеток: 1) А, 2) В, 3) D и 4) F. Эти клетки называют также 1) альфа, 2) бета, 3) дельта, 4) ПП или PP. Клетки А (альфа) секретируют глюкагон (10-30% от общего количества клеток островков), клетки В (бета) – инсулин (60-80%), клетки D (дельта) – соматостатин (около 10%) и F (ПП, PP) – панкреатический полипептид (3-5%).
Клетки типа В расположены в центре каждого островка, окружены клетками A, D и F. Островки на теле, хвосте, передней и верхней части головки поджелудочной железы человека имеют много А-клеток и лишь несколько F- клеток во внешней части, тогда как в задней – сравнительно много F-клеток и мало типа А.
Доказано также наличие в островковом аппарате эпсилон-клеток (менее 1% всего пула клеток островковков), которые секретируют «гормон голода» грелин, возбуждающий аппетит.
В островках поджелудочной железы образуются три основных гормона: инсулин, глюкагон и соматостатин. Все они являются белками.
Инсулин.
Синтезируется в В (бета) клетках; полипептид, состоящий из двух пептидных цепей, соединенных дисульфидными мостиками. Синтезированный сначала в виде проинсулина, гормон, проходя через аппарат Гольджи, накапливается в гранулах уже в виде активного инсулина. Эти процессы проходят с участием цАМФ. Основным стимулятором синтеза проинсулина является глюкоза, в меньшей степени – манноза и лейцин.
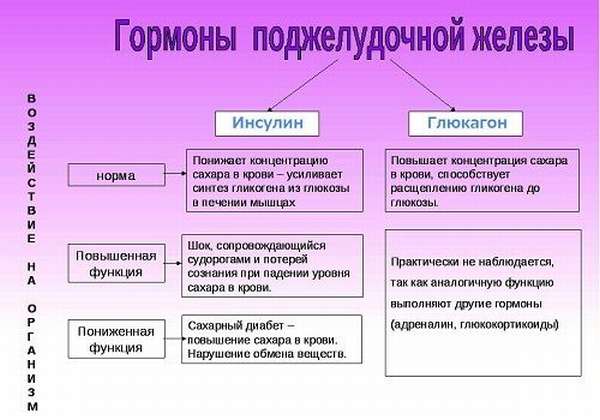
На образование инсулина влияют и гормоны – СТГ, глюкагон, адреналин. Но, например, глюкагон стимулирует синтез инсулина только при наличии глюкозы, то есть, в данном случае он является агонистом глюкозы. Образование гормона возрастает при условии потребления пищи с высоким содержанием углеводов, в случае ожирения, беременности, а также в условиях хронического избытка гормона роста. Образование гормона тормозится на фоне повышения в крови уровня адреналина, низкого содержания в пище углеводов и высокого – жиров, во время голодания.
Непосредственным катализатором секреции готового гормона инсулина служат ионы кальция. Поэтому процессы, приводящие к увеличению внутри В (бета) – клеток этих ионов, обеспечивают рост концентрации гормона в крови. Наиболее мощными стимуляторами синтеза является сама глюкоза или её метаболиты.
Поступление инсулина в кровь приводит к снижению в ней уровня глюкозы. Механизм действия инсулина определяется его взаимодействием с рецепторами клеточных мембран. Плотность рецепторов, как и их сродство с гормоном, непостоянны. Так, чувствительность к инсулину повышается при голодании, а в случае увеличения концентрации гормона в крови, наоборот, прогрессивно снижается.
Физиологические эффекты инсулина долгосрочные и сложные, их можно разделить на быстрые, промежуточные и медленные.
Главным эффектом гормона является увеличение трансмембранного транспорта глюкозы, что обеспечивает усвоение её клетками, и, соответственно, снижение концентрации глюкозы в крови. Особенно это характерно для клеток печени и скелетных мышц. В печени инсулин обеспечивает усиление синтеза гликогена из глюкозы, а в высокой концентрации может даже ингибировать ферменты, расщепляющие гликоген, и тем самым блокировать его использование.
Влияние на печень ярко проявляется после еды, благодаря чему глюкоза из крови быстро поступает в депо. В случае избытка гликогена в клетках печени под влиянием инсулина из глюкозы синтезируется жир. В скелетных мышцах поступившая глюкоза может использоваться для синтеза гликогена (если мышца не сокращается) или для образования АТФ при выполнении физической работы.
При недостаточной выработке инсулина развивается сахарный диабет. В этом случае ткани не могут в полной мере потреблять глюкозу из крови, поскольку нарушается её транспорт в клетки, что приводит к накоплению глюкозы в крови (гипергликемии) и появлению сахара в моче. Поскольку глюкоза является основным энергетическим веществом организма, в клетках происходит интенсивное окисление жиров и накопление продуктов их распада – ацетона, ацетоуксусной и p-гидроксимасляной кислот (кетоновых тел). Эти вещества, накапливаясь в крови, оказывают токсическое воздействие на ЦНС, вызывая развитие тяжелого состояния – диабетической комы.
Инсулин оказывает также и стимулирующее влияние на рост. Это митогенное влияние гормона, вероятно, обусловлен его участием в синтезе печеночного соматомедина. Возможно, это обусловлено участием инсулина в белковом обмене: под влиянием гормона активируется трансмембранный транспорт многих, хотя и не всех, аминокислот, также инсулин повышает скорость транскрипции ДНК в ядре клеток.
Инсулин влияет также на обмен жиров. Избыток глюкозы, поступившей в печень под влиянием инсулина, превращается не в гликоген, а в жир, а образующиеся жирные кислоты транспортируются кровью в жировую ткань. Аналогично влияние инсулина на образование жиров и в клетках жировой ткани.
Таким образом, хотя инсулин и является одним из основных регуляторов углеводного обмена, он участвует в регуляции обмена и других органических соединений. Поэтому в случае его недостатка (при диабете) наступают значительные патологические изменения в организме.
Глюкагон.
Пептид, как и инсулин, образуется путем протеолиза из прогормона. Кристаллы активного гормона образуют А (альфа)-клетки островков поджелудочной железы и клетки верхнего отдела пищеварительного тракта. Секреция глюкагона подавляется вследствие повышения внутри клетки концентрации свободного кальция, что происходит, например, под влиянием глюкозы.
Глюкагон является одним из основных физиологических антагонистов инсулина, что особенно проявляется на фоне дефицита последнего. Глюкагон влияет прежде всего на печень, где стимулирует расщепление гликогена (гликогенолиз), обеспечивая таким образом быстрый рост концентрации глюкозы в крови. Биологические эффекты гормона обусловлены взаимодействием с соответствующим рецептором и последующей стимуляцией образования цАМФ. Под влиянием гормона также стимулируется расщепление белков, липидов, а синтез белков и жиров подавляется.
Соматостатин.
Синтезированый в D (дельта)-клетках островков полипептид соматостатин имеет короткий период полураспада (около 5 мин). Конечно, стимуляторы секреции инсулина повышают образование и соматостатина, который преимущественно ингибирует секрецию инсулина, глюкагона, а также гормона роста.
Таким образом, между отдельными клетками островков Лангерганса проявляется тесная взаимосвязь: инсулин ингибирует секреторную активность А (альфа) клеток, глюкагон – стимулирует секрецию В (бета) клеток, а соматостатин ингибирует активность А (альфа) и В (бета) – клеток.
Источник
Поджелудочная железа – важная составляющая пищеварительной системы человека. Она является главным поставщиком ферментов, без которых невозможно полноценное переваривание белков, жиров и углеводов. Но выделением панкреатического сока ее деятельность не ограничивается. Особые структуры железы – островки Лангерганса, которые выполняют эндокринную функцию, секретируя инсулин, глюкагон, соматостатин, панкреатический полипептид, гастрин и грелин. Гормоны поджелудочной железы участвуют во всех видах обмена, нарушение их выработки ведет к развитию серьезных заболеваний.
 Гормоны поджелудочной железы регулируют функции пищеварительной системы и обмен веществ
Гормоны поджелудочной железы регулируют функции пищеварительной системы и обмен веществ
Эндокринная часть поджелудочной железы
Клетки поджелудочной железы, синтезирующие гормональноактивные вещества, называются инсулоцитами. Они расположены в железе скоплениями – островками Лангерганса. Общая масса островков составляет всего 2% от веса органа. По строению различают несколько типов инсулоцитов: альфа, бета, дельта, РР и эпсилон. Каждая разновидность клеток способна образовывать и секретировать определенный вид гормонов.
Какие гормоны вырабатывает поджелудочная железа
Перечень панкреатических гормонов обширный. Одни описаны очень подробно, а свойства других изучены еще недостаточно. К первым относится инсулин, считающийся самым изученным гормоном. К представителям биологически активных веществ, исследованных недостаточно, можно отнести панкреатический полипептид.
Инсулин
Особые клетки (бета-клетки) островков Лангерганса поджелудочной железы синтезируют гормон пептидной природы, получивший название инсулин. Спектр действия инсулина широк, но основное его назначение – понижение уровня глюкозы в плазме крови. Влияние на обмен углеводов реализуется благодаря способности инсулина:
- облегчать поступление глюкозы в клетку путем повышения проницаемости мембран;
- стимулировать усвоение глюкозы клетками;
- активировать образование в печени и мышечной ткани гликогена, являющегося основной формой хранения глюкозы;
- подавлять процесс гликогенолиза – расщепления гликогена до глюкозы;
- тормозить глюконеогенез – синтезирование глюкозы из белков и жиров.
Но не только метаболизм углеводов является сферой приложения гормона. Инсулин способен влиять на белковый и жировой обмен через:
- стимуляцию синтеза триглицеридов и жирных кислот;
- облегчение поступления глюкозы в адипоциты (жировые клетки);
- активизацию липогенеза – синтеза жиров из глюкозы;
- торможение липолиза – расщепления жиров;
- угнетение процессов распада белка;
- повышение проницаемости клеточных мембран для аминокислот;
- стимуляцию синтеза белка.
Инсулин обеспечивает ткани запасами потенциальных источников энергии. Его анаболический эффект приводит к увеличению депо белка и липидов в клетке и определяет роль в регуляции процессов роста и развития. Кроме того, инсулин влияет на водно-солевой обмен: облегчает поступление калия в печень и мышцы, способствует удержанию воды в организме.
Главным стимулом образования и секреции инсулина является рост уровня глюкозы в сыворотке крови. К увеличению синтеза инсулина также приводят гормоны:
- холецистокинин;
- глюкагон;
- глюкозозависимый инсулинотропный полипептид;
- эстрогены;
- кортикотропин.
Поражение бета-клеток ведет к нехватке или отсутствию инсулина – развивается сахарный диабет 1-го типа. Кроме генетической предрасположенности, в возникновении этой формы заболевания играют роль вирусные инфекции, стрессовые воздействия, погрешности питания. Инсулинорезистентность (невосприимчивостью тканей к гормону) лежит в основе диабета 2-го типа.
 Выработка инсулина зависит, главным образом, от уровня глюкозы в крови
Выработка инсулина зависит, главным образом, от уровня глюкозы в крови
Глюкагон
Пептид, производимый альфа-клетками островков поджелудочной железы, называется глюкагоном. Его действие на человеческий организм противоположно действию инсулина и заключается в повышении уровня сахара в крови. Основная задача – поддержание стабильного уровня глюкозы в плазме между приемами пищи, выполняется за счет:
- расщепления гликогена в печени до глюкозы;
- синтеза глюкозы из белков и жиров;
- угнетения процессов окисления глюкозы;
- стимуляции расщепления жиров;
- образования кетоновых тел из жирных кислот в клетках печени.
Глюкагон повышает сократительную способность сердечной мышцы, не влияя на ее возбудимость. Результатом является рост давления, силы и частоты сердечных сокращений. В стрессовых ситуациях и при физических нагрузках глюкагон облегчает скелетным мышцам доступ к энергетическим запасам и улучшает их кровоснабжение благодаря усилению работы сердца.
Глюкагон стимулирует высвобождение инсулина. При инсулиновой недостаточности содержание глюкагона всегда повышено.
Соматостатин
Пептидный гормон соматостатин, вырабатываемый дельта-клетками островков Лангерганса, существует в виде двух биологически активных форм. Он подавляет синтез многих гормонов, нейромедиаторов и пептидов.
Соматостатин, кроме того, замедляет всасывание глюкозы в кишечнике, снижает секрецию соляной кислоты, моторику желудка и секрецию желчи. Синтез соматостатина возрастает при высоких концентрациях глюкозы, аминокислот и жирных кислот в крови.
Читайте также:
Как сохранить здоровье поджелудочной железы: 5 советов
6 признаков гипогликемии
Враги фигуры: 9 продуктов, усиливающих аппетит
Гастрин
Гастрин – пептидный гормон, кроме поджелудочной железы вырабатывается клетками слизистой оболочки желудка. По количеству аминокислот, входящих в его состав, различают несколько форм гастрина: гастрин-14, гастрин-17, гастрин-34. Поджелудочная железа секретирует в основном последний. Гастрин участвует в желудочной фазе пищеварения и создает условия для последующей кишечной фазы посредством:
- увеличения секреции соляной кислоты;
- стимуляции выработки протеолитического фермента – пепсина;
- активизации выделения бикарбонатов и слизи внутренней оболочкой желудка;
- усиления моторики желудка и кишечника;
- стимуляции секреции кишечных, панкреатических гормонов и ферментов;
- усиления кровоснабжения и активации восстановления слизистой оболочки желудка.
Стимулируют выработку гастрина, на который влияет растяжение желудка при приеме пищи, продукты переваривания белков, алкоголь, кофе, гастрин-высвобождающий пептид, выделяемый нервными отростками в стенке желудка. Уровень гастрина растет при синдроме Золлингера – Эллисона (опухоль островкового аппарата поджелудочной железы), стрессе, приеме нестероидных противовоспалительных препаратов.
Определяют уровень гастрина при дифференциальной диагностике язвенной болезни и болезни Аддисона – Бирмера. Это заболевание еще называют пернициозной анемией. При нем нарушение кроветворения и симптомы анемии вызваны не дефицитом железа, что встречается чаще, а нехваткой витамина В12 и фолиевой кислоты.
Грелин
Грелин продуцируют эпсилон-клетки поджелудочной железы и специальные клетки слизистой оболочки желудка. Гормон вызывает чувство голода. Он взаимодействует с центрами головного мозга, стимулируя секрецию нейропептида Y, ответственного за возбуждение аппетита. Концентрация грелина перед приемом пищи растет, а после – снижается. Функции грелина разнообразны:
- стимулирует секрецию соматотропина – гормона роста;
- усиливает выделение слюны и готовит пищеварительную систему к приему пищи;
- усиливает сократимость желудка;
- регулирует секреторную активность поджелудочной железы;
- повышает уровень глюкозы, липидов и холестерола в крови;
- регулирует массу тела;
- обостряет чувствительность к пищевым запахам.
Грелин координирует энергетические потребности организма и участвует в регуляции состояния психики: депрессивные и стрессовые ситуации повышают аппетит. Кроме того, он оказывает действие на память, способность к обучению, процессы сна и бодрствования. Уровень грелина увеличивается при голодании, похудении, низкой калорийности пищи и уменьшении содержания глюкозы в крови. При ожирении, сахарном диабете 2-го типа отмечается снижение концентрации грелина.
 Грелин – гормон, отвечающий за чувство голода
Грелин – гормон, отвечающий за чувство голода
Панкреатический полипептид
Панкреатический полипептид является продуктом синтеза РР-клеток поджелудочной железы. Его относят к регуляторам пищевого режима. Действие панкреатического полипептида на процессы пищеварения следующее:
- угнетает внешнесекреторную активность поджелудочной железы;
- сокращает выработку панкреатических ферментов;
- ослабляет перистальтику желчного пузыря;
- тормозит глюконеогенез в печени;
- усиливает пролиферацию слизистой оболочки тонкой кишки.
Секреции панкреатического полипептида способствует богатая белком пища, голодание, физические нагрузки, резкое падение уровня сахара крови. Снижают выделяемое количество полипептида соматостатин и глюкоза, введенная внутривенно.
Вывод
Нормальное функционирование организма требует слаженной работы всех эндокринных органов. Врожденные и приобретенные заболевания поджелудочной железы ведут к нарушению секреции панкреатических гормонов. Понимание их роли в системе нейрогуморальной регуляции помогает успешно решать диагностические и лечебные задачи.
Видео
Предлагаем к просмотру видеоролик по теме статьи.
Нашли ошибку в тексте? Выделите ее и нажмите Ctrl + Enter.
Источник

Анатомическое строение поджелудочной железы (ПЖ) обеспечивает ее многофункциональность: это ключевой орган пищеварения и эндокринной системы. Гормоны поджелудочной железы обеспечивают обменные процессы, пищеварительные ферменты — нормальное усвоение питательных веществ. От состояния этого органа зависит не только развитие панкреатита или сахарного диабета, но и заболеваний желудка, кишечника, а также способность быстро приспосабливаться к меняющимся внешним и внутренним факторам воздействия.
Какие гормоны вырабатывает поджелудочная железа?
Железистые клетки паренхимы ПЖ активно синтезируют более 20 ферментов, участвующих в расщеплении жиров, белков и углеводов. Нарушение экскреторной функции ПЖ при панкреатите приводит к пожизненному приему ферментного препарата.
Внутрисекреторная функция ПЖ осуществляется специальными клетками. Островки Лангерганса – эндокринная часть железы – производят 11 гормонов углеводного синтеза. Количество островков, вырабатывающих гормоны, достигает 1,5 миллиона, сама ткань составляет 1–3% от общей массы органа. Один островок Лангерганса включает 80–200 клеток, различных по строению и выполняемым задачам:
- α-клетки (25%) – синтезируют глюкагон,
- β-клетки (60%) – инсулин и амилин,
- δ-клетки (10%) – соматостатин,
- PP (5%) – вазоактивный интестинальный полипептид (ВИП) и панкреатический полипептид (ПП),
- g-клетки синтезируют гастрин, влияющий на желудочный сок, его кислотность.
Помимо перечисленных, ПЖ синтезирует еще целый ряд гормонов:
- калликреин,
- центропнеин,
- липокаин,
- ваготонин.
Все они взаимосвязаны по функциям и принимают участие в сложных обменных процессах, происходящих в организме.
Основные функции гормонов ПЖ
Все виды гормональных веществ ПЖ тесно взаимосвязаны. Сбой в образовании хотя бы одного из них приводит к серьезной патологии, которую в отдельных случаях приходится лечить всю жизнь.
- Инсулин имеет множественные функции в организме, основная — нормализация уровня глюкозы. Если нарушается ее синтез, развивается сахарный диабет.
- Глюкагон тесно связан с инсулином, отвечает за процесс расщепления жиров, приводит к увеличению количества сахара крови. С его помощью снижается содержание кальция и фосфора в крови.
- Соматостатин — гормон, основная масса которого вырабатывается в гипоталамусе (структуре головного мозга), а также выявляется в желудке и кишечнике. Обнаружена его тесная связь с гипоталамусом и гипофизом (регулирует их функции), угнетает синтез гормонально-активных пептидов и серотонина во всех органах пищеварения, включая поджелудочную железу.
- Вазоактивный интестинальный полипептид (вазоинтенсивный пептид) в максимальных количествах встречается в пищеварительном тракте и мочеполовой системе. Влияет на состояние желудка, кишечника, печени, выполняет много функций, в том числе является спазмолитиком по отношению к гладким мышцам желчного пузыря и сфинктеров органов пищеварения. Синтезируется РР-клетками (δ1-клетками), образующих островки Лангерганса.
- Амилин — компаньон инсулина по отношению к показателям глюкозы крови.
- Панкреатический полипептид образуется исключительно в поджелудочной железе. Воздействует на сокращение ЖП и выработку панкреатического сока.
Инсулин
Инсулин — главный гормон, продуцируемый ПЖ, участвует в углеводном обмене. Единственное вырабатываемое организмом вещество, способное снизить и довести до нормы сахар крови.
Представляет собой протеин, состоящий из 51 аминокислоты, формирующих 2 цепочки. Образуется из предшественника — неактивной формы гормона проинсулина.
При недостаточном образовании инсулина нарушается преобразование глюкозы в жир и гликоген, развивается сахарный диабет. Притом в организме накапливаются токсины (один из них — ацетон). Мышечные и липидные клетки под воздействием инсулина своевременно поглощают углеводы, поступающие с пищей в организм, и превращают их в гликоген. Последний накапливается в мышцах и печени и является источником энергии. При чрезмерных физических и психоэмоциональных нагрузках, когда организм испытывает острый недостаток в глюкозе, происходит обратный процесс — она высвобождается из гликогена и поступает в ткани органов человека.
Кроме контроля содержания сахара крови, инсулин влияет на выработку активных веществ желудочно-кишечного тракта и синтез эстрогенов.
Глюкагон
Глюкагон — антагонист инсулина, по химической структуре также принадлежит к группе полипептидов, но состоит из 1 цепочки, сформированной 29 аминокислотами. Его функции противоположны воздействию инсулина: расщепляет липиды в клетках жировой ткани, тем самым образует избыток глюкозы крови.
В тесной взаимосвязи с инсулином под влиянием глюкагона обеспечивается нормализация уровня гликемии. В результате:
- улучшается кровоток в почках,
- корректируется количество холестерина,
- повышается вероятность самовосстановления печени,
- нормализуется кальций и фосфор.
Соматостатин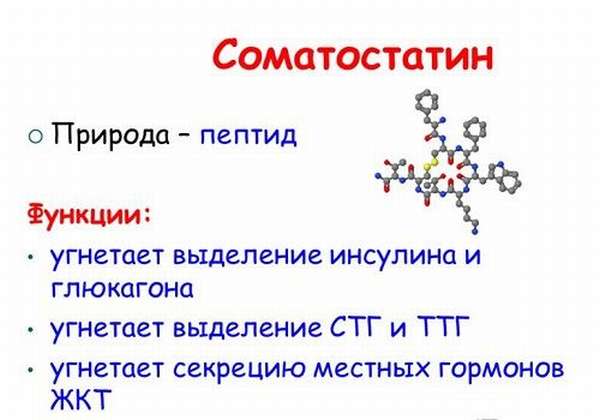
Соматостатин — полипептидный гормон ПЖ из 13 аминокислот, способен резко снижать или полностью блокировать выработку организмом:
- инсулина,
- глюкагона,
- соматотропина,
- адренокортикотропного гормона (АКТГ),
- тиреотропных гормонов щитовидной железы.
Подавляет синтез ряда гормонов, влияющих на функцию органов пищеварения (гастрина, секретина, мотиллина), влияет на выработку желудочного и панкреатического сока, снижает секрецию желчи, вызывая развитие серьезной патологии. Он снижает на 30–40% кровоснабжение внутренних органов, перистальтику кишечника, сократимость желчного пузыря.
Соматостатин тесно связан со структурами головного мозга: блокирует выработку соматотропина (гормона роста).
Вазоинтенсивный пептид
Помимо клеток поджелудочной железы, вагоинтенсивный гормон (ВИП) продуцируется в слизистой оболочке тонкой кишки и мозге (головном и спинном). Он является разновидностью веществ из группы секретина. В крови содержится мало ВИП, прием пищи практически не изменяет ее уровень. Гормон контролирует функции пищеварения и воздействует на них:
- улучшает кровообращение в стенке кишечника,
- блокирует выработку соляной кислоты обкладочными клетками,
- активирует выделение пепсиногена главными желудочными клетками,
- увеличивает синтез ферментов ПЖ,
- стимулирует желчевыделение,
- тормозит всасывание жидкости в просвете тонкой кишки,
- расслабляюще действует на мышцы нижнего сфинктера пищевода, вызывая формирование рефлюкс-эзофагита,
- ускоряет образование основных гормонов ПЖ – инсулина, глюкагона, соматостатина.
Панкреатический полипептид
Биороль панкреатического полипептида не до конца изучена. Образуется при поступлении в желудок с едой, содержащей жиры, белки и углеводы. Но при парентеральном (через вену) введении медикаментов, содержащих их компоненты, синтез и выделение гормона не осуществляется.
Считают, что он экономит растрату панкреатических ферментов и желчи между поступлениями пищи. Помимо этого:
- замедляют выделение желчи, трипсина (одного из ферментов ПЖ), билирубина,
- создает гипотонический желчный пузырь.
Амилин
Обнаружен не так давно — в 1970 году, и только с 1990 года началось исследование его роли в организме. Амилин вырабатывается в момент поступления в организм углеводов. Он синтезируется теми же бета-клетками ПЖ, которые образуют инсулин, и управляет уровнем сахара в крови. Но механизм воздействия на сахар инсулина и амилина разный.
Инсулин нормализует количество глюкозы, поступающей в ткани органов из крови. При его недостатке уровень сахара крови значительно повышается.
Амилин, аналогично инсулину, препятствует повышению глюкозы в крови. Но действует по-другому: он быстро создает чувство насыщения, снижает этим аппетит и значительно уменьшает количество употребляемой пищи, снижает набор веса.
Это уменьшает синтез пищеварительных ферментов и замедляет увеличение сахара в крови — сглаживает ее пиковое увеличение во время еды.
Амилин тормозит образование в печени глюкагона в момент приема пищи, препятствуя тем самым расщеплению гликогена до глюкозы и ее уровня в крови.
Липокаин, калликреин, ваготонин
Липокаин нормализует липидный обмен в ткани печени, блокируя появление жировой дистрофии в ней. Механизм его действия основан на активации обмена фосфолипидов и окислении жирных кислот, усилении влияния других липотропных соединений — метионина, холина.
Синтезирование калликреина происходит в клетках ПЖ, но превращение этого энзима в активное состояние происходит в просвете двенадцатиперстной кишки. После этого он начинает проявлять свое биологическое воздействие:
- антигипертензивное (снижает высокое артериальное давление),
- гипогликемическое.
Ваготонин может влиять на процессы кроветворения, поддерживает нормальный уровень гликемии.
Центропнеин и гастрин
Центропнеин — эффективное средство для борьбы с гипоксией:
- может способствовать ускорению синтеза оксигемоглобина (соединение кислорода с гемоглобином),
- расширяет диаметр бронхов,
- возбуждает центр дыхания.
Гастрин, помимо поджелудочной железы, может выделяться клетками слизистой оболочки желудка. Является одним из важных гормонов, имеющих большое значение для процесса пищеварения. Он способен:
- увеличивать выделение желудочного сока,
- активировать продуцирование пепсина (фермента, расщепляющего белки),
- выработать большее количество и повысить выделение других гормонально-активных веществ (соматостатина, секретина).
Важность задач, выполняемых гормонами
Член-корреспондент РАН профессор Е.С. Северин изучал биохимию, физиологию и фармакологию процессов, происходящих в органах под воздействием различных активных гормональных веществ. Ему удалось установить природу и назвать два гормона коры надпочечников (адреналина и норадреналина), связанных с жировым обменом. Выявлено, что они могут участвовать в процессе липолиза, вызывая гипергликемию.
Помимо поджелудочной железы, гормоны вырабатываются и другими органами. Их необходимость в организме человека сравнима с питанием и кислородом в связи с воздействием:
- на рост и обновление клеток и тканей,
- обмен энергии и метаболизма,
- регулирование гликемии, микро— и макроэлементов.
Избыток или недостаток любого гормонального вещества вызывает патологию, которую часто трудно отдифференцировать и еще сложнее вылечить. Гормоны ПЖ играют ключевую роль в деятельности организма, поскольку контролируют практически все жизненно важные органы.
Лабораторные исследования поджелудочной железы
Для уточнения патологии ПЖ исследуются кровь, моча и кал:
- общеклинические анализы,
- сахар крови и мочи,
- биохимический анализ на определение амилазы — фермента, расщепляющего углеводы.
При необходимости, определяются:
- показатели функций печени (билирубин, трансаминазы, общий белок и его фракции), щелочная фосфатаза,
- уровень холестерина,
- эластаза кала,
- при подозрении на опухоль — раковый антиген.
Более детальное уточнение диагноза проводится после получения ответа функциональных проб на скрытое наличие сахара в крови, содержание гормонов.
Дополнительно может назначаться гемотест, получивший хороший отзыв специалистов. Он представляет собой исследование анализа крови на непереносимость продуктов из повседневного рациона, которая во многих случаях является причиной сахарного диабета, гипертонической болезни, патологии пищеварительного тракта.
Широкий спектр этих исследований позволяет точно ставить диагноз и назначить полноценное лечение.
Болезни, возникающие при нарушениях функций
Нарушение эндокринной функции ПЖ становится причиной развития ряда тяжелых заболеваний, в том числе и врожденных.
При гипофункции железы, связанной с выработкой инсулина, выставляется диагноз инсулинозависимого сахарного диабета (первого типа), возникает глюкозурия, полиурия. Это серьезное заболевание, требующее во многих случаях пожизненного применения инсулинотерапии и других медикаментов. Приходится постоянно регулировать анализ крови на сахар и самостоятельно вводить препараты инсулина. Сегодня он бывает животного происхождения (из-за аналогичности химической формулы промышленно перерабатывается инсулин свиньи — более физиологический по своим свойствам), используется также человеческий инсулин. Вводится подкожно, больной использует специальный инсулиновый шприц, с помощью которого препарат удобно дозировать. Пациенты могут получать лекарство бесплатно по назначению эндокринолога. Он также сможет помочь рассчитать дозу при погрешностях в диете и подсказать, сколько необходимо вводить единиц инсулина в каждом конкретном случае, научить пользоваться специальной таблицей с указанием необходимых доз препарата.
При гиперфункции ПЖ:
- недостаток сахара в крови,
- ожирение различной степени.

У женщины причина гормональных нарушений связана с длительным приемом противозачаточных средств.
При сбое в регуляции глюкагона в организме возникает риск развития злокачественных образований.
При недостатке соматостатина у ребенка развивается низкорослость (карликовость). С высокой выработкой гормона роста (соматотропина) в детстве связано развитие гигантизма. В этих случаях у взрослого появляется акромегалия — чрезмерное разрастание конечных частей тела: кистей, стоп, ушей, носа.
Высокое содержание ВИП в организме вызывает патологию пищеварения: появляется секреторная диарея, связанная с нарушением клеточного всасывания воды в тонком отделе кишечника.
При развитии випомы – так может называться опухоль аппарата островков Лангерганса – секреция ВИП значительно увеличивается, развивается синдром Вернера-Моррисона. Клиническая картина напоминает острую кишечную инфекцию:
- частый водянистый стул,
- резкое снижение калия,
- ахлоргидрия.
Теряется большое количество жидкости и электролитов, происходит быстрое обезвоживание организма, наступает истощение, появляются судороги. Более чем в 50% случаев випомы имеют злокачественное течение с неблагоприятным прогнозом. Лечение только хирургическое. В Международной классификации болезней МКБ-10 випомы входят в раздел эндокринологии (е 16.8).
У мужчины высокая концентрация ВИП определяется во время эрекции. Внутрикавернозные инъекции ВИП иногда применяются при эректильной дисфункции неврологической, диабетической и психогенной природы.
Высокий синтез гастрина приводит к тому, что начинает болеть желудок, развивается язвенная болезнь ДПК и желудка.
Малейшее отклонение в синтезе гормональных веществ поджелудочной железы может расстроить деятельность всего организма. Поэтому необходимо помнить о двойственности функций органа, вести здоровый образ жизни, отказаться от вредных привычек и максимально сохранять поджелудочную железу.
Список литературы
- Кучеренко Н.Е. Молекулярные механизмы гормональной регуляции обмена веществ. К. Вища школа 1986 г.
- Мари Р., Греннер Д., Мейес П., Родуэлл В. Биохимия человека. Перевод с английского П.К. Лазарева. М. Мир, 1993 г.
- Ленинджер А. Биохимия. под редакцией К.С. Беликова. М. Мир 1985 г.
- Русаков В.И. Основы частной хирургии. Издательство Ростовского Университета 1977 г.
- Хрипкова А.Г. Возрастная физиология. М. Просвещение 1978 г.
- Макаров В.А., Тараканов А.П. Системные механизмы регуляции содержания глюкозы в крови. М. 1994 г.
- Полтырев С.С., Курцин И.Т. Физиология пищеварения. М. Высшая школа. 1980 г.
Источник
