Причины урчания поджелудочной железы

 Каждый, даже абсолютно здоровый, человек периодически сталкивается с таким симптомом, как урчание в животе.
Каждый, даже абсолютно здоровый, человек периодически сталкивается с таким симптомом, как урчание в животе.
Во многих случаях никакой проблемой это и не является, к бурлению приводят и некоторые физиологические механизмы. Под урчанием мы подразумеваем характерные звуки, возникающие при переливании жидкости и газа в полых органах пищеварительной системы. Рассмотрим основные причины урчания и расскажем, как с ним бороться.
Общие сведения
Живот начинает урчать, когда в желудочно-кишечный тракт (ЖКТ) попадает большое количество газов, которые перемешиваются с пищей за счет перистальтических движений кишечной трубки. Считается, что в норме газы в кишечнике не накапливаются в большом объеме и урчания не вызывают, однако на эти процессы влияет целый комплекс факторов, поэтому звуки бурления не всегда свидетельствуют о заболевании.
Особенности. Согласно медицинской литературе, в норме урчать может только слепая кишка, которая расположена в нижней части живота справа. Это связано с особенностями ее анатомии: слепая кишка – начальный отдел толстого кишечника, в который переходит тонкая кишка. Из-за разницы в строении кишечной стенки и размеров просвета пищевые массы переливаются в ней более активно.
Откуда же берется газ в пищеварительном тракте? В желудок вместе с пищей поступает воздух, большая часть которого удаляется посредством отрыжки. В тонком кишечнике активно выделяется углекислота из-за взаимодействия соляной кислоты с основаниями, содержащимися в желчи. Часть углекислого газа всасывается слизистой тонкой кишки. Воздушный состав толстого кишечника достаточно сложен. Он представлен газами, выделяемыми микроорганизмами, которые населяют желудочно-кишечный тракт.
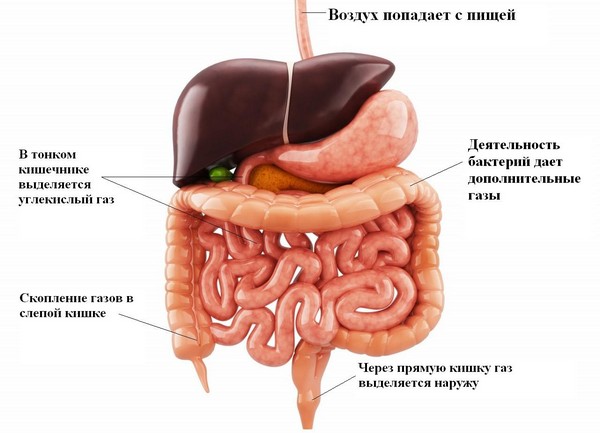
К перечисленным физиологическим механизмам иногда присоединяются патологические, которые в несколько раз повышают концентрацию газов в ЖКТ. Например, к таким процессам относятся реакции брожения и гниения, возникающие из-за недостаточности ферментов.
Иногда бурление появляется и при нормальном количестве газов, если усиливается перистальтика пищеварительной трубки или нарушается ее проходимость.
Более подробно о газообразовании в ЖКТ вы узнаете из видеоролика.
Физиологические причины урчания
- Голод – это самая частая причина возникновения неприятных звуков. При регулярном питании в организме человека вырабатывается условный рефлекс. Желудок и кишечник к определенному времени в ожидании пищи начинают вырабатывать пищеварительные ферменты и ускоряют свою двигательную активность. Когда человек голоден, пустой желудок и кишки начинают бурлить и булькать.
- Вид вкусного блюда или мысли о нем. В таких случаях человек обычно говорит, что у него «слюнки потекли». Так вот, вырабатываться начинает не только слюна, но и другие пищеварительные соки, которые также стимулируют моторику ЖКТ.
- Переедание. При одномоментном поступлении большого объема пищи организм не может быстро с ней справиться, поэтому она застаивается в желудке, где начинаются процессы гниения с выделением газа.
- Быстрая еда способствует заглатыванию больших объемов воздуха, который не выходит до конца, а продвигается дальше по желудочно-кишечному тракту.
- Психоэмоциональные переживания вызывают усиление моторики ЖКТ, которое сопровождается бурлением.
- Злоупотребление блюдами и напитками, усиливающими газообразование. К ним относятся молоко, сырые овощи и фрукты, бобовые, белокочанная капуста, газировка, спиртное. Кушать их можно лишь в небольшом количестве и не сочетать друг с другом.
- Физиологические гормональные перестройки – беременность, начало менструального цикла. Кроме непосредственного влияния гормонов на пищеварительную систему, существенную роль в возникновении урчания на фоне беременности играет сдавливание кишечных петель увеличенной маткой. Во время месячных же повышается локальная температура в полости матки, которая передается на толстую кишку, и она начинает урчать.
Все эти факторы становятся причиной урчания, скорректировать их можно изменением образа жизни и соблюдением гигиены питания.
Патологическое урчание
Урчание сопутствует и некоторым заболеваниям пищеварительного тракта:
- Энтероколит – воспаление кишечника. Оно сопровождается выработкой воспалительной жидкости, плюс болезнетворные микробы выделяют большой объем газа. В сочетании эти факторы приводят к практически постоянному бульканью в животе.
- Гастрит – воспалительные изменения слизистой желудка. При гастритах с пониженной секрецией нарушаются процессы переваривания пищи, она застаивается в полости желудка, запускаются реакции гниения и брожения с образованием углекислоты.
- Панкреатит – воспаление поджелудочной железы. Снижение выработки панкреатических ферментов также приводит к застою и гниению пищевых масс.
- Дисбактериоз – снижение концентрации полезной микрофлоры в толстом кишечнике, что приводит к расстройствам пищеварения и изменению газового состава кишечного содержимого.
- Функциональные расстройства – неязвенная диспепсия и синдром раздраженного кишечника. В первом случае меняется моторика и секреция желудка, во втором – ускоряется перистальтика кишечной трубки.
- Нарушение проходимости кишечника из-за наличия объемных образований в пищеварительном тракте, спазма кишечной стенки.
Урчать в животе может не только у взрослых, но и у детей. У младенцев первого года жизни бурление чаще всего связано с незрелостью пищеварительной системы. В норме урчание уменьшается по мере созревания ЖКТ.
Обратите внимание. Заподозрить патологический процесс можно, если урчание становится практически постоянным, сопровождается болями и дискомфортом в животе, расстройством стула, тошнотой, рвотой.
Диагностика
Если у вас возникли «подозрительные» симптомы или урчание стало слишком навязчивым – это повод обратиться к врачу и пройти комплексное обследование. В первую очередь доктор проводит осмотр и пальпирует живот. Так он выявляет зоны болезненности и максимального бурления. Это помогает примерно сориентироваться в локализации патологического процесса.
Далее врач назначает дополнительные обследования:
- общий и биохимический анализ крови;
- анализ кала на дисбактериоз и посев на микрофлору;
- УЗИ органов брюшной полости;
- МСКТ органов живота;
- ФГДС с биопсией;
- рентгенографию желудка с контрастным усилением;
- колоноскопию.
В соответствии с полученными результатами устанавливается диагноз и назначается терапия.
Что делать, если урчит в животе
Лечение этого симптома будет зависеть от выявленной причины. В некоторых случаях достаточно просто провести коррекцию режима питания и диеты.
Гигиена питания
Чтобы бурление в животе беспокоило как можно реже, постарайтесь следовать советам гастроэнтерологов:
- Не ешьте слишком быстро, заглатывая большие куски. Вместе с ними в желудок попадает воздух.
- Старайтесь питаться регулярно, чтобы промежутки между приемами пищи были не слишком длинными. Не отказывайтесь от легкого ужина. Многие люди, которые не едят после 18 часов, жалуются на урчание в желудке в ночное время.
- Не переедайте. Лучше есть чаще, но небольшими порциями.
- Откажитесь от тяжелой для переваривания пищи: жирного мяса, сала, грубоволокнистых овощей, сдобной выпечки.
- По возможности подвергайте овощи термической обработке.
- Ограничивайте употребление продуктов, повышающих газообразование.

Медикаментозное лечение
Назначения врача в первую очередь направлены на устранение источника болезни, однако важна и симптоматическая терапия. Перечислим лекарственные средства, которые помогают избавиться от урчания.
- Эспумизан – препарат, снижающий газообразование в пищеварительном тракте. Он как бы «схлопывает» пузырьки воздуха в кишках.
- Спазмолитики (дротаверин, дюспаталин, бускопан) расслабляют кишечную стенку и предотвращают застой пищи вследствие спазма.
- Ферментные средства (фестал, креон, панзинорм) ускоряют переваривание пищи и предотвращают процессы гниения в желудке и кишках.
- Прокинетики (итомед, мотилак) нормализуют двигательную активность пищеварительной трубки при воспалительных процессах и функциональных нарушениях.
- Энтеросорбенты (полисорб, активированный уголь, полифепан) – средства, которые соединяются с бактериальными токсинами, пузырьками газа и выводят их из организма.
- Пребиотики и пробиотики нормализуют состав кишечной микрофлоры. Пробиотики (линекс, бифиформ) содержат живые культуры полезных бактерий, которые постепенно заселяют пищеварительный тракт. В состав пребиотиков входят вещества (инулин, лактулоза), которые стимулируют рост и размножение нормальной микрофлоры.
Дополнительные методы лечения
Употребление кисломолочных продуктов помогает населить кишечник бифидо- и лактобактериями, необходимыми для полноценного переваривания пищи.
 Минеральные воды улучшают пищеварение и моторику ЖКТ, но подбирать их нужно в зависимости от уровня кислотности желудка и пить только после того, как из жидкости выйдет весь газ.
Минеральные воды улучшают пищеварение и моторику ЖКТ, но подбирать их нужно в зависимости от уровня кислотности желудка и пить только после того, как из жидкости выйдет весь газ.
Улучшают состояние также фитосборы на основе ромашки, шалфея, подорожника, крапивы. Их нужно заваривать и пить перед едой 3 раза в сутки.
Для нормализации моторики ЖКТ важна достаточная физическая активность. Регулярные занятия физкультурой улучшают выведение газов и предотвращают урчание в животе. Только не стоит заниматься после еды – это может спровоцировать развитие рефлюкса.
Урчание – распространенный симптом, который обычно не доставляет людям дискомфорта. Но если эта проблема начинает серьезно осложнять жизнь, нужно задуматься о ее возможных причинах, пройти медицинское обследование и подобрать соответствующую терапию.
Источник
Из всей патологии желудочно-кишечного тракта, заболевания, которые сопровождаются ферментативной недостаточностью, занимают одно из первых мест. В первую очередь к ним относятся заболевания поджелудочной железы (ПЖ) и тонкого кишечника.

Фото поджелудочной железы
Постоянно отмечается рост этих заболеваний и снижение возраста заболевших.
Почти в 2 раза за последние 30 лет выросло число панкреатитов. На 30% увеличилось число болеющих панкреатитом женщин. Отмечается рост заболевания среди детского населения.
Немного о пищеварении

Область поджелудочной железы
Пища, которую мы употребляем, начинает подвергаться ферментативной обработке уже в ротовой полости. В желудке белки под воздействием соляной кислоты распадаются на более мелкие структуры. В 12-перстной кишке к пищеварению подключаются желчь и соки ПЖ, что запускает цепь химических реакций, благодаря чему белки, жиры и углеводы расщепляются до такой степени, что легко всасываются и быстро попадают в кровяное русло.
В процессе пищеварения ПЖ производит и секретирует 22 фермента, а островковый аппарат продуцирует инсулин и глюкагон, гормоны, регулирующие углеводный обмен в организме человека.
Амилаза расщепляет углеводы.
Липаза и желчные кислоты переваривают (расщепляют) жиры и жирорастворимые витамины. Жиры предварительно подвергаются эмульгации желчными кислотами.
Трипсин и химотрипсин подвергают расщеплению молекулы белка.
Эластаза разрушает белки соединительной ткани.
Клетки протоков железы вырабатывают бикарбонаты (щелочи), которые, ощелачивая содержимое 12-перстной кишки, препятствуют разрушению пищеварительных ферментов и выпадению желчных кислот в осадок.
Причины заболевания поджелудочной

Макропрепарат поджелудочной железы при панкреонекрозе, который возник при воздействии этанола
Среди всех заболеваний ПЖ наибольшее значимыми являются те, которые приводят к выключению части железы из пищеварительной деятельности. Это хронический панкреатит, кальциноз протоков, удаление пожелудочной железы или ее части, раковое поражение, кистозное преобразование, муковисцидоз и др.

Рак поджелудочной железы
Хронический панкреатит воспалительной природы является одним из самых частых заболеваний ПЖ. Его основными причинами являются прием алкоголя, воздействие токсических веществ и некоторых лекарственных препаратов, наследственная предрасположенность, погрешности питания, недостаточность кровообращения и аутоиммунные заболевания.

При некоторых заболеваниях поджелудочная железа повреждается вторично. Это происходит при заболеваниях желчевыводящих путей (желчекаменная болезнь) и печени, желудка, 12-перстной кишки, при стенозе и воспалении сфинтера Одди, гемохроматозе, нарушении кальциевого обмена, воспалении и стенозе протоков самой железы.
Как развивается заболевание
Ведущую роль в развитии панкреатита играет значительное повышение давления секрета в выводных протоках железы из-за сдавления ходов из вне и затруднения выхода секрета в 12-перстную кишку. Причинами являются воспаление и стеноз сфинтера Одди, камни, расположенные в желчевыводящем протоке и секретовыводящих протоках ПЖ.

Ткань поджелудочной железы повреждается собственными ферментами, основным из которых является трипсин. Воспаленная ПЖ подвергается аутолизису (самоперевариванию). Со временем поврежденные участки органа подвергаются уплотнению, склерозированию и рубцеванию.

Активная транспортировка кальция в клетки приводит к его накоплению, что влечет за собой потерю клеток энергетических запасов. Наступает дистрофия клеток. В ткани поджелудочной железы появляются рубцовые изменения, участки отложения кальция и полости (кисты). В большом количестве образуются камни в протоках ПЖ.
Повреждение поджелудочной железы может локализоваться только в одном месте, занимать целый сегмент или располагаться диффузно.

Ферменты, которые попадают в кровь, разрушают другие органы: почки, легкие, центральную нервную систему, жировую клетчатку и др.
При вирусных и бактериальных панкреатитах возникают совершенно другие процессы.
Здесь ведущее место в развитии заболеваний занимают процессы образования фиброза вследствие разрушения клеток токсинами микробных агентов.
Признаки панкреатита
Несмотря на всевозможные атаки на поджелудочную железу и желудочно-кишечный тракт первые признаки хронического панкреатита появляются в разные сроки от начала заболевания. Причиной тому высокие компенсаторные возможности органа.
При острых панкреатитах симптоматика проявляется сразу, быстро нарастает, а само заболевание приобретает агрессивное течение.
При злоупотреблении алкоголем первые признаки панкреатитах начинают проявляться, в среднем, через 8 лет от начала заболевания.
Внешнесекреторная недостаточность при панкреатите
Причины внешнесекреторной недостаточности

Геморрагический панкреонекроз. На месте повреждений или участков жирового некроза развиваются прогрессирующие кровоизлияния
Внешнесекреторная недостаточность развивается в результате разрушения участков поджелудочной железы, что приводит к снижению выделения необходимого количества поджелудочного сока в просвет 12-перстной кишки.
Недостаточное количество бикарбонатов, секретируемых эпителием протоков железы, вызывает закисление содержимого 12-перстной кишки, из-за чего происходит распад панкреатических ферментов и выпадение желчных кислот в осадок.
Наиболее ощутимой является недостаточное количество фермента липазы (расщепление жиров), последствия дефицита которой развиваются раньше, чем дефицит трипсина (расщепление белков), амилазы (расщепление углеводов) и целого ряда других ферментов.
В пожилом и старческом возрасте развиваются панкреатиты, савязанные с недостаточным кровоснабжением железы из-за сосудистой недостаточности.
Симптомы при внешнесекреторной недостаточности
При недостатке ферментов пищевой химус (комок) продвигается по пищеварительному тракту в ускоренном темпе, усиленную перистальтику кишечника, сопровождающуюся жидким стулом и околопупковыми болями.
Из-за недостатка желчных кислот кал приобретает светлую окраску (цвет серой глины).
Из-за недостаточного переваривания жиров появляется стеаторея (жир в кале, который придает ему жирный блеск). Стул частый и обильный – до 6-и раз в сутки. Непереваренный жир делает кал зловонным. Жирорастворимые витамины не всасываются в должном количестве.
Из-за превалирования процессов гниения и брожения кал приобретает зловонный запах. Появляется урчание в животе. Процесс брожения вызывает образование большого количества газа, из-за чего живот увеличивается в размерах и становится болезненным при прощупывании (метеоризм).

Картина метеоризма (вздутие кишечника)
Из-за недостаточного количества эластазы не переваривается соединительная ткань мясных продуктов. В стуле видны непереваренные кусочки пищи и мышечные волокна.
Больной начинает меньше употреблять жиров и клетчатки, в результате чего поносы начинают чередоваться с запорами, развивается атония кишечника.
В итоге процесс приобретает изнуряющий характер. Организм страдает от недостаточного количества веществ, необходимых для его жизнеобеспечения.
Постоянные поносы, тошнота и снижение аппетита усугубляют состояние. Снижается масса тела. Организм обезвоживается. Страдают другие органы и системы, нарушается их функция. Развивается картина гиповитаминоза.
Синдром билиарной гипертензии при панкреатите

На рисунке опухоль головки поджелудочной железы перекрывает желчевыводящий проток, разрушает его стенку и прорастает в просвет 12-перстной кишки.
При увеличении головки поджелудочной железы происходит сдавление ею желчевыводящего протока, в результате чего он воспаляется. Отток желчи постепенно затрудняется. Появляются тупые боли в правом подреберье, отмечается повышение билирубина в крови. Со временем развивается механическая желтуха, в разгар которой появляется желтушная окраска кожных покровов, кал цвета белой глины, повышение уровня билирубина в крови, кожный зуд. Желтуха неоднократно повторяется. Усиливается или появляется вновь всегда после приступа болей в области ПЖ.
Подобные симптомы проявляются в 30% случаев заболевания. Оттоку желчи чаще всего препятствует опухоль, расположенная в головке поджелудочной железы.
Болевой синдром при панкреатите
Болевой синдром является едва ли не самым важным признаком развития панкреатита, как острого, так и хронического. Боли часто развиваются после приема пищи и зачастую не связаны с ее характером и составом.
Причины болей в поджелудочной железе

Интенсивность болей нарастает по истечении получаса, когда начинается переваривание в 12- перстной кишке, куда поступает секрет ПЖ и желчь из желчевыводящих протоков.
Поджелудочная железа за сутки выделяет до 2,0 литров сложного секрета. Боли появляются при сдавливании протока железы из вне, когда значительно повышается давление секрета на стенки ходов в период активизации секретирования. Подобная картина возникает и при сужениях протоков спаечным процессом и наличием камней в ходах.

Камни удаленные из протока поджелудочной железы
Интенсивность болей при заболеваниях ПЖ связана с ее мощной иннервацией. Сильные боли регистрируются при развитии фиброзных изменений в области нервных окончаний и ганглиев.
Особо болезненна капсула ПЖ, испытывающая давление увеличенным воспаленным органом. Сильнейшие боли возникают при давлении ПЖ на область расположения нервных сплетений брюшной полости.

В 40% случаев боли при хроническом панкреатите возникают на фоне одновременного заболевания желудка и 12-персной кишки, когда содержимое желудка захлестывается в панкреатический проток.
Внешнесекреторная недостаточность со временем приводит к росту патогенной кишечной флоры, когда над процессами нормального переваривания пищи превалируют процессы гниения и брожения. Появляется урчание в животе. Процесс брожения вызывает образование большого количества газа, из-за чего живот увеличивается в размерах и становится болезненным при прощупывании (метеоризм).
Кишечник старается быстро освободится от излишек непереваренных пищевых веществ, в результате чего появляются схваткообразные боли вокруг пупка. Далее развивается атония кишечника, что приводит к частым задержкам стула. Боли в данном случае локализуются по ходу толстого кишечника.
При наличии желчекаменной болезни, которая стала причиной воспаления ПЖ, боли напоминают желчную колику, локализуются в правом подреберье и эпигастральной области.
Характеристика болей в поджелудочной
Боли всегда появляются в области эпигастрия (вверху под ложечкой), носят опоясывающий характер и более, чем в 50% случаев интенсивные и мучительные.
В 10% случаев иррадиируют в левую половину грудной клетки и папоминают сердечный приступ. Боли в правом подреберье появляются при раке головки ПЖ. Боли в левом подреберье – при воспалении хвоста ПЖ.

При приеме алкоголя, жирной и кислой пищи интенсивность болей возрастает. Боли могу продолжаться несколько часов. Иногда их продолжительность достигает 3-х суток.
Боли либо монотонные, либо приступообразные. Ночные боли встречаются крайне редко.
Воспаленные участки поджелудочной железы замещаются фиброзом, в результате чего со временем орган начинает уменьшаться в размерах и боли могут прекратиться совсем.
Синдром внутрисекреторной недостаточности (эндокринных нарушений)
Поджелудочная железа является эндокринным органом, островковый клеточный аппарат которого производит гормоны инсулин и глюкагон. Они регулируют углеводный обмен. Возникшие эндокринные нарушения значительно ухудшают качество жизни больного.
Эндокринные нарушения при заболеваниях поджелудочной железы развиваются в 2-х вариантах:
- Повышенная выработка инсулина (гиперинсулинизм) проявляется возникновением состояния, при котором резко снижается уровень глюкозы в крови. Больного беспокоят приступы возникновения чувства голода, слабости и дрожи во всем теле. Возникает беспокойство и парестезии. Прием пищи нормализует состояние. Однако, часто могут появляться вновь через несколько часов. Если приступы проявляются часто и продолжительно во времени, начинает страдать центральная нервная система и кора головного мозга.
- При повреждении или атрофии островкового аппарата развивается панкреатический сахарный диабет. При обострениях хронического панкреатита уровень глюкозы в крови повышается и нормализуется в периоды затишья. Отличительной способностью такого диабета является низкая нуждаемость в инъекциях инсулина. А такие осложнения как кома и кетонурия развиваются редко.
Диспептический синдром при панкреатите
Аппетит при панкреатите снижается вплоть до анорексии. Часто возникает тошнота, слюнотечение и отвращение к жирной пище. Рвота облегчения не приносит. Часто появляются спастические боли в околопупочной зоне, урчание в животе и вздутие кишечника. Поносы со временем переходят в запоры.
Гиповитаминозы при панкреатите
Гиповитаминозы при хроническом панкреатите присоединяются к развитию заболевания на более поздних сроках. Это происходит из-за нарушения расщепления жирорастворимых витаминов – А, Д, Е и К ферментом липазой, что проявляется сухостью и тусклостью кожных покровов, ломкостью ногтей, снижением тургора кожи и появлением трещинок на языке и в уголках губ.
Источник
