При панкреонекрозе удаление поджелудочной железы
Панкреонекроз – поражение поджелудочной железы, при котором прогноз после операции на нормальную жизнь не порадует пациентов. Это связано с крайне тяжелым поражением и потерей функций у многих внутренних органов, отвечающих за нормальную работу ЖКТ. Поэтому при панкреонекрозе увеличенная смертность. Терапия заболевания осуществляется только исключительно хирургическим вмешательством, что наносит травматический характер при лечении.
операция при панкреонекрозе
Заболевание панкреонекрозом, является несамостоятельной патологией и приходит как последствия острого панкреатита. По своему классу заболевание стоит наравне с холециститом, желчнокаменной патологией. На данный момент помимо хирургического вмешательства другого вида лечения еще не изобрели.
Причины патологии
Основной и единственной причиной заболевания панкреонекрозом является острый приступ панкреатита, при котором происходит самопереваривание органа поджелудочной железы и отмирание клеток ткани, протоков. Не всегда острый панкреатит заканчивается некрозом тканей, но в 15% от общей массы пострадавших, они получают заболевание в виде последствий болезни.
Возникновение патологии для человека имеет свои причины:
- увеличенное давление в протоках системы ЖКТ;
- повышенное выделение ферментов и панкреатического сока в системе поджелудочного органа;
- активизация пищеварительного сока в протоках вывода;
- злоупотребление алкогольными продуктами;
- открытые язвы желудка, 12-перстной кишки;
- переедание жирной пищи, что провоцирует резкое обострение панкреатита;
- проблемы с желчным пузырем;
- инфекции;
- вирусные болезни;
- травмы брюшины;
- перенесенные операции на органах ЖКТ.
Последствие, которое происходит от острого панкреатита – некроз тканей (панкреонекроз), считается страшным заболеванием, которое в большинстве случаев приносит смертельный исход для пострадавшего.
Развиваясь, острый панкреатит создает отек железы, а это останавливает отток панкреатического сока и ферментов. Создавая застой в протоках, они начинают активироваться и разъедать стенки и ткани органов. Отсутствие быстрого лечения, провоцирует появление некроза тканей и абсцесса, что делает в дальнейшем прогноз на лечение неблагоприятным.
некроз тканей поджелудочной железы
В большей степени некроз наблюдается, когда эти причины начинают прогрессировать одновременно, это приводит к сильным проявлениям острого панкреатита и съедании тканей органов окружающих железу, что провоцирует перитонит брюшины. Попадая вовнутрь брюшной полости, панкреатический сок и ферменты, наносят сильный вред нежной пленочной структуре кишок, что проводит к спайке и вторичному очагу омертвления. Операция, один и единственный путь к спасению человеческой жизни при панкреонекрозе и возможному купированию прогрессирующего перитонита органов брюшины.
Этапы развития некротического панкреатита
Панкреонекроз имеет три стадии развития, при которых несвоевременное выявление патологии может существенно нанести вред организму человека и привести к смерти:
- Первый этап панкреонекроза. В крови пострадавшего скапливаются токсины и вредные бактерии. Существует проблема выявления микробов в крови, поэтому заболевание на этом этапе определить сложно.
- Второй этап панкреонекроза. Так как причина по первому этапу еще не выявлена, это становится причиной запоздалого лечения и возникновения абсцесса, который влияет на поджелудочную и соседние органы ЖКТ.
- Третий этап панкреонекроза. Развиваются гнойные воспалительные процессы в поджелудочном органе и брюшине, а это приводит к смертельному исходу.
При панкреонекрозе, только своевременное и правильное определение диагноза поджелудочной железы, создаст условия для проведения срочной операции и даст шанс избежать смерти.
Симптомы патологии
Первым и основным звоночком при панкреонекрозе, является острая боль в левом подреберье. Поэтому необходимо понимать, какие болевые симптомы дает поджелудочный орган человека:
- боль отдает в спину;
- создается обманчивая боль в сердечной мышце;
- боль в плече.
Все эти симптомы говорят о проблеме в железе, также болевые эффекты притупляются при положении калачиком, поджимая колени к груди, что только подтверждает диагноз. Помимо перечисленных признаков, могут также проявляться частые рвоты, после которых не наступает облегчение, что приводит к обезвоживанию организма.
В кровотоке пострадавшего человека, а точнее в его плазме присутствует высокая концентрация вазоактивных компонентов, что приводит к покраснению участков кожного покрова, лица. При серьезных последствиях будет наоборот, сильная бледность кожного покрова.
фиолетовые пятна на пупке
В момент появления панкреонекроза железы, в пораженном организме, сильно увеличивается концентрация эластазы. При сильном ее увеличении, кровеносные сосуды человека подвергаются разрушению, что приводит к кровотечению в ЖКТ. В этот период наблюдаются при рвотных испражнениях кровяные сгустки. А также можно увидеть и физические изменения – фиолетовые пятна на пупке и ягодицах пораженного болезнью человека.
Панкреонекроз несет симптомы и осложнения, а также последствия, которые требуют проведение срочной операции, что даст шанс больному человеку выжить.
Хирургическое лечение
При панкреонекрозе, без хирургического вмешательства и проведение операции не обойтись. В зачастую это один выход, который станет шансом для выздоровления. Но это возможно только при своевременной хирургической помощи больному. Многие интересуются, можно ли обойтись без операции при патологии. Можно, но если заболевание выявлено на ранней стадии развития и не несет побочных последствий, но такое случается редко.
хирургическое лечение панкреонекроза
Эта патология, чуть ли не за считанные часы губит человека, поэтому необходимо быстро решать данную проблему и строго придерживаться требований врачей. Только правильно поставленный диагноз и своевременная помощь, сбережет пострадавшего от хирургической операции.
Какие существуют показания к проведению хирургической операции при панкреонекрозе:
- инфекционный вид некроза;
- появление абсцесса;
- геморрагический выпот;
- болевой шок не купируется с помощью анальгетиков;
- флегмона септическая;
- большой очаг поражения некрозом;
- перитонит;
- панкреатический шок.
- Операция при панкреонекрозе состоит из поэтапного подхода:
1. Основная цель первой операции:
- иссякание некрозных тканей;
- установка дренажных трубок, для вывода через них жидкости;
- снятие давления на соседние органы человека;
- купирование зон поражения от остальных органов брюшины.
2. Следующая операция предусматривает работу над протоками. Если же это операционным путем не получается сделать, то данную операцию проводят повторно малоинвазивным методом.
В зависимости от тяжести протекания патологии происходит комплексное лечение с применением физиопроцедур, что увеличивает шансы перевода патологии в стабильную ремиссию.
Почему пациенты умирают
Острый панкреонекроз поджелудочной железы имеет неутешительный прогноз, даже до и после операции. Почему это происходит?
Смертельный исход возможен в таких случаях:
- при остром панкреатите, клетки железы отмирают, возникает некроз тканей и органов человека;
- стенки кишечника при перитоните разрушаются, что приводит к сильному инфицированию брюшины;
- поражаются печень, почки, сердце, сосуды, которые также начинают разрушаться под действием панкреатических ферментов и сока;
- сердце не справляется с сильной нагрузкой и останавливается;
- артериальное давление падает;
- происходит повышения давления в желчегонных протоках, что приводит к сильной интоксикации организма;
- сфинктер Одди, перестает пропускать через себя ферменты и пищеварительный сок, что приводит к разрушению органов и возникновению перитонита.
Это все приводит к смерти, поэтому необходимо бережно относиться к своему здоровью и при первых признаках пройти необходимое диагностирование всего организма.
Жизнь после лечения
После операции при панкреонекрозе, больного ставят на диспансерный учет по месту проживания. Каждые 6 месяцев он обязан проходить полную диагностику организма и соблюдать необходимую диету №5П. При проведении УЗИ, особое значение имеет состояние поджелудочного органа, печени, почек, кишечника. Анализы мочи, крови, расскажут о состоянии больного и возможных осложнениях в послеоперационный период.
диета стол № 5 при панкреонекрозе
В данный период реабилитации, пациенту необходимо:
- прохождение физиопроцедур;
- лечебная легкая гимнастика;
- прогулки на свежем воздухе;
- массажи живота;
- после еды назначается покой;
- запрещается нервировать больного, так как это даст толчок на поджелудочный орган.
После операции от панкреонекроза, сколько живут? Четкого представления и прогноза нет, но в основном все зависит от правильного выполнения прописанных врачом норм питания и правильного соблюдения медицинских мероприятий.
А также имеются факторы, влияющие на это:
- степень поражения;
- возраст;
- правильность лечения;
- масштаб поражения некрозом;
- хронические заболевания сопутствующие панкреонекрозу.
Получение инвалидности
При панкреатите для получения инвалидности существует три группы:
1. Первая группа инвалидности.
- если у больного постоянный сбой ЖКТ;
- дистрофическое состояние пострадавшего;
- нет возможности ухаживать за своим телом;
- ограничение в двигательных функциях.
2. Вторая группа инвалидности.
- периодические кровотечения;
- псевдокисты больших размеров.
3. Третья группа инвалидности.
- если после проведенной операции отсутствуют осложнения;
- железа поджелудочного органа работает нормально, но проявляет себя приступами раз в полгода и легким дискомфортом.
Третья группа позволяет вести трудовую жизнь без сильных физических нагрузок.
Источник
Поджелудочная железа: как относительно мал этот орган, и как по-настоящему ценен и важен для качественной жизни каждого из нас. Абсолютной гармонии с миром невозможно достичь, ощутить, не обладая полноценным здоровьем.
Все мы стремимся сохранить его, сберечь свои ресурсы, как можно на дольше. К сожалению, условия жизни таковы, что многие из нас рано сталкиваются с тяжелыми заболеваниями тех или иных органов. И тогда нас настигает уныние, депрессия, опускаются руки, хаос поселяется в душе, мыслях, тревоги гнетут наше сознание.

В эти и подобные ощущения часто погружаются люди, слышащие от доктора диагноз – некроз поджелудочной железы. Насколько тяжело это заболевание, возможно ли вести привычный образ жизни, имея его за своими плечами? Сделаем попытку понять и принять информацию.
Что это за диагноз?
Как известно, поджелудочная железа задействована в процессе пищеварения, выполняя две важные функции в составе цепи органов ЖКТ (желудочно-кишечного тракта). Первая из них – это участие в процессе переваривания углеводов, белков, жиров, путем вырабатывания пищеварительных ферментов (энзимов).
Под их воздействием, непосредственно сам процесс, происходит в двенадцатиперстной кишке. Вторая функция – синтез некоторых видов гормонов, необходимых также для полноценного поддержания организма (к примеру, инсулина, участвующего, в свою очередь, в процессе попадания глюкозы в клетки человека).
Что же происходит с органом, если наметилось нарушение, как следствие происходящей атаки на него извне? Логично – он заболевает, и болезни есть разные, в зависимости от степени урона, продолжительности вреда, общего здоровья человека, его иммунитета, возраста и даже пола.
Заболевание – некроз поджелудочной железы
Это патология, ведущая к деформации органа и вместе с этим начинающимся процессом отмирания здоровых клеток поджелудочной. Толчком к развитию патологии служат ряд отрицательных факторов, имеющих свое влияние на человека.
Панкреонекроз довольно часто встречается у молодых людей, еще чаще у представительниц женского пола. Он, по сути, является осложнением от перенесенного острого панкреатита, не долеченного или, как следствие, позднего обращения больного к специалистам.
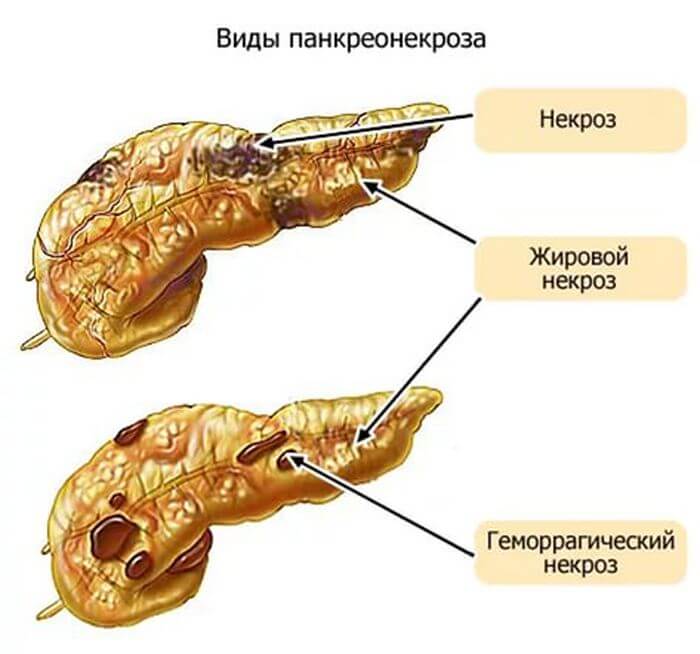
Панкреонекроз считается серьезным, тяжелым заболеванием брюшной полости, т. к. оказывает свое пагубное влияние не только на железу, но и на соседние органы пищеварительного тракта. Что такое некроз, как формируется эта болезнь, какое назначают лечение? Выше было сказано, что поджелудочная железа образует пищеварительные ферменты, они через протоки выводятся в двенадцатиперстную кишку для дальнейшего процесса переваривания.
Ежели, по каким-либо причинам, происходит закупорка этих проходов (а этом может быть из-за наличия камней желчного пузыря, из-за злоупотребления алкоголя, жирной пищей и т. д.), орган не в силах вытолкнуть панкреатический сок наружу, и он начинает скапливаться внутри и «поедать», разрушать себя. Данный процесс и получил название панкреонекроза. Различают некроз хвоста или головки поджелудочной железы. Это указывает на то, в какой части органа наблюдаются изменения, поражение.
Что же это за отрицательные факторы, каковы симптомы заболевания?
По статистике основной причиной некроза поджелудочной железы называют чрезмерное увлечение алкоголем на протяжении длительного периода времени, вторая веская причина – наличие такого попутного, провоцирующего заболевания, как желчнокаменная болезнь. Далее по списку укажем еще ряд факторов, способствующих данной болезни:
- переедание (рацион включает избыточное количество жирной, жареной пищи);
- язвенные болезни желудка и двенадцатиперстной кишки;
- как осложнение после перенесенных инфекционных или вирусных заболеваний;
- как последствие операций в брюшной области либо тяжелых травм;
- нарушение оттока секрета (при: калькулезном холецистите, дискинезии желчевыводящих путей и холангите);
- длительные стрессы, нервные напряжения, физическое истощение на фоне эмоционального;
- неграмотное употребление лекарственных препаратов без согласования с врачом;
- и пр.
Острый панкреонекроз развивается по сценарию, часто стремительному, включающему три фазы:
- Токсемия (образование токсинов бактериальной природы, не выявляющихся в крови во время анализа).
- Абсцесс (в самом органе или/и прилегающих органах).
- Загноение тканей, как органа, так и забрюшинной клетчатки.
Медицина классифицирует заболевание в зависимости от:
- Характера течения (вялотекущее или прогрессирующее).
- Степени поражения органа (очаговое или обширное).
- Типа патологического процесса (геморрагическое, отечное, функциональное, гемостатическое и деструктивное).
Симптомы
Симптомы заболевания отличаются в зависимости от разновидности патологии, продолжительности болезни, оперативности обращения к врачу за помощью, индивидуальных свойств, защитных реакций организма. Отсюда же, конечно, и разное лечение, назначаемое врачом.
Перечислим основные признаки острого панкреонекроза:
- Сильная боль, как правило, чаще, в области левого подреберья (отсюда ее ассоциация с болью сердечной. Отличить можно, приняв сидячую позу, с подогнутыми ногами к животу, боль утихает).
- Рвотные позывы и рвота долгая, без облегчения.
- Вздутие, метеоризм.
- Повышение температуры.
- Бледность либо краснота кожи.
- Боли от пальпации брюшной полости и возможное появление синеватых пятен по ее бокам.
Надо отметить, что боли могут быть не только сильными, но и умеренными, а также ощущать их можно в плечевой зоне и ниже ребер, а также могут быть и некоторые иные симптомы, в которых попытается разобраться врач.
Лечение некроза поджелудочной железы
Больному, обратившемуся с жалобами на боль в брюшной части, с явно выраженными признаками панкреонекроза, специалист ставит предварительный диагноз, основываясь на рассказанных пациентом симптомах и проведенной пальпации и внешнем его осмотре. Для более точного подтверждения диагноза врач назначает человеку ряд анализов и исследований. Обязательными будут анализы мочи и крови. И по выбору в зависимости от степени тяжести болезни, состояния больного: УЗИ, МРТ, КТ и др.
Современные технологии позволяют точно диагностировать заболевание уже на первой его фазе (при условии, конечно, что пациент вовремя обратился к врачу). Ранняя диагностика и своевременно назначенное лечение не доводят, как правило, пациента до операции.
На основе показателей анализов, исследований доктор назначает индивидуальное лечение, которое будет проходить, только в рамках стационара и будет включать: диету по схеме (либо кратковременное голодание), дезинтоксикацию, медикаментозное лечение с назначением спазмолитических, антибактериальных, антиферментных препаратов, иммуностимуляторов.
Если болезнь протекает сложно, запущена, либо есть ряд показаний, в таком случае назначается операция. Она может быть выполнена с помощью лапаротомии (через разрез в брюшной области) или лапароскопии (небольшое отверстие до 15 мм с вводом в него лапараскопа). Оба метода эффективны, выбор делает врач или консилиум специалистов.
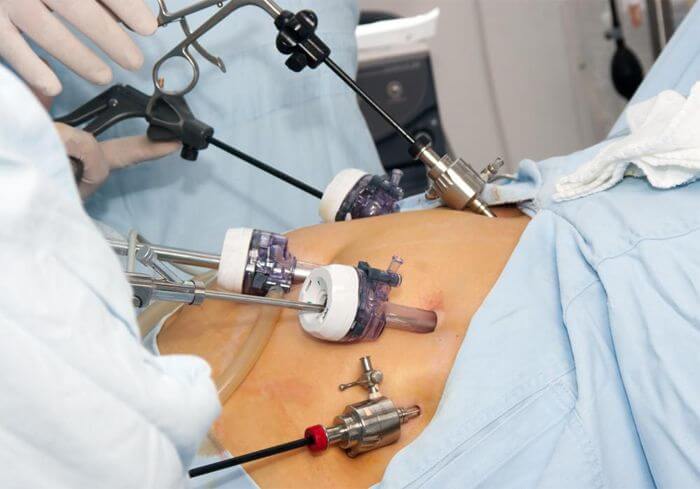
Лапароскопия поджелудочной железы
Если у пациента дошло дело до операции, он должен понимать, что как любая операция, она не проходит бесследно для здоровья, может вызывать какие-то побочные осложнения. И еще один такой печальный момент, который, озвучивается больному или его родственникам — порог смертности (40–70%), очень высокий, несмотря на современное оборудование, новейшие технологии, опыт специалистов.
Попадет ли пациент в число «счастливчиков» после перенесения операции, зависит от многих факторов. Конечно, здесь и своевременность обращения, и вовремя, правильно поставленный диагноз, и возраст больного, тяжесть болезни, сопутствующие заболевания, осложнения, охват зоны поражения и ряд прочих.
Выжившим после операции, лечения, восстановившимся, прошедшим курс реабилитации, как правило, назначается группа инвалидности. Таким людям всю оставшуюся жизнь необходимо находиться под постоянным пристальным контролем специалистов, соблюдать режим питания, диету, полностью забыть об алкоголе, других вредных привычках (курении, переедании, нездоровом рационе питания), противопоказаны нервные, эмоциональные, чрезмерные физические нагрузки.
Конечно, это, безусловно, лучше, чем смертный приговор! С этим можно научиться жить еще много, много счастливых лет.
Источник

Лечение панкреонекроза — важная проблема современной гастроэнтерологии, обусловленная тяжестью заболевания, необратимостью процесса, широкой распространенностью в молодом возрасте (70%). Выживаемость даже при своевременно назначенной адекватной терапии – 30–60%. При тотальном панкреонекрозе она стремится к нулю.
В связи со сложностью патологии, при которой наступает быстрое омертвение клеток, терапия назначается незамедлительно и сразу, как только заподозрен некроз поджелудочной железы. Используются все доступные методы, чтобы спасти орган и жизнь пациента — применяется комплекс лечебных мероприятий, включающий консервативные и оперативные методы.
Симптоматика заболевания
Причиной панкреонекроза является острый или хронический воспалительный процесс в тканях поджелудочной железы.
Наличие панкреонекроза проявляется определенными симптомами, которые в совокупности дают возможность предположить наличие этого заболевания до проведения обследований.
Болевой симптом
Локализация – левое подреберье с иррадиацией в поясницу, грудь, спину, плечо, в правую половину живота. Пациент характеризует боль как интенсивную, опоясывающего характера, без четкой локализации.
Чем больше изменена ткань железы, и распространен некротический процесс, тем меньше боль.
Это неблагоприятный прогностический признак, свидетельствующий о том, что орган подвергся тотальной деструкции, и погибли нервные окончания. Интенсивность боли и других проявлений симптомокомплекса определяется степенью некроза.
Рвота
Одновременно с появлением боли появляется тошнота и рвота, не приносящая облегчения. В связи с воздействием эластазы на сосудистые стенки, в рвотных массах появляется желчь и прожилки крови.
Обезвоживание

Неукротимая рвота вызывает обезвоживание. Клинические проявления пропорциональны степени дегидратации. Тяжелое обезвоживание проявляется:
- серой сухой кожей, которая при взятии ее в складку не расправляется,
- сильной жаждой и сухостью во рту,
- уменьшением количества мочи вплоть до анурии (полного отсутствия мочи).
Метеоризм и запор
В связи с нарушением ферментной функции поджелудочной железы (энзимы переваривают ткани железы, и их поступление в луковицу двенадцатиперстной кишки резко ограничено), нарушается процесс пищеварения в кишечнике. Из-за дефицита ферментов гниение и брожение в толстом кишечнике усиливается, повышается газообразование, развивается метеоризм, ограничивается перистальтика кишечника – возникают запоры.
Интоксикация
Развивается интоксикация из-за гибели клеток и образования токсических продуктов распада. Проявляется:
- повышением температуры,
- головной болью,
- резкой слабостью,
- тахикардией,
- снижением артериального давления,
- одышкой,
- признаками энцефалопатии.
Срочная госпитализация

Пациент при подозрении на панкреонекроз незамедлительно госпитализируется в стационар.
Больница должна иметь хирургическое отделение и палату интенсивной терапии, где до операции проводится комплексное лечение, направленное:
- на подавление самопереваривания, стремительно происходящего в тканях железы,
- стабилизацию общего состояния,
- ликвидацию клинической симптоматики токсемии,
- профилактику гнойно-септических осложнений.
Консервативное лечение заболевания
Если больной не в коме и возможно проведение консервативной терапии, то лечение начинается с обеспечения полного покоя и голодания. Назначается строгий постельный режим, запрещаются нагрузки (в том числе и ходьба), прием пищи.
В первые 5–7 дней назначается парентеральное питание специальными нутриентами, сбалансированными по составу белков, жиров, углеводов. Количество вводимых растворов и их состав рассчитывается индивидуально, с учетом тяжести больного, степени обезвоживания организма.
Параллельно проводится медикаментозное лечение, направленное:
- на купирование боли для предупреждения болевого шока,
- временное блокирование ферментной активности поджелудочной железы,
- снижение секреторной функции желудка, желчного пузыря,
- снятие спазмов и улучшение проходимости протоков,
- подавление патогенной микрофлоры для профилактики или лечения инфицирования или развития токсемии,
- детоксикацию — выведение токсинов, которые образуются в процессе распада клеток,
- дезинтоксикацию,
- профилактику развития кровотечений и подавление секреции органов пищеварения путем введения соматостатина — гормона роста гипоталамуса,
- предупреждение развития инфекций.
Алгоритм лечения

При появлении клиники панкреонекроза необходимо срочно вызывать скорую помощь. До приезда врача должен соблюдаться полный голод, холод на область поджелудочной железы и покой.
При сильном болевом приступе можно применить спазмолитик. Обезболивающий препарат до осмотра специалиста принимать не рекомендуется. Больной должен лежать. Боль уменьшается в положении на боку с подтянутыми к животу ногами.
Если нет показаний к неотложной операции при панкреонекрозе, пациента помещают в реанимационное отделение, где на протяжении 3 суток проводят интенсивную терапию. При отсутствии положительной динамики больной переводится в отделение хирургии, где решается вопрос о методах оперативного вмешательства.
В дальнейшем проводится реабилитация, включающая медикаментозную и диетотерапию, от которой во многом зависит состояние пациента и скорость его восстановления.
Медикаменты
Лечение лекарственными препаратами при панкреонекрозе проводится в условиях стационара, часто — в отделении реанимации. Лечебная тактика зависит от тяжести состояния пациента. Терапия включает в себя комплекс мероприятий, направленных на восстановление функций органов пищеварения. С этой целью применяются:
- спазмолитики, холинолитики, анальгетики (Но-шпа, Папаверин, Платифиллин, Дротаверин, Баралгин, Кетанов) – с целью обезболивания,
- новокаиновая блокада (используется Новокаин с глюкозой или Промедол, Атропин, Димедрол),
- ингибиторы протеаз (Контрикал, Трасилол, Гордокс, Пантрипин) – для снижения активности ферментов,
- искусственный соматотропин – гормон роста, вырабатываемый гипофизом (Октреоцид, Сандостатин) – применяется для торможения экзогенной функции органа, значительно уменьшает зону некроза, при профилактическом введении перед хирургическими манипуляциями снижается выработка энзимов железой,
- препараты из группы ИПП (Париет, Контролок, Омез), блокаторы Н2–гистаминовых рецепторов (Квамател, Циметидин) – применяют для снижения кислотности желудочного сока, который стимулирует выработку панкреатических ферментов,
- антибиотик для лечения или предупреждения инфекции (группа цефалоспоринов и фторхинолоны) в сочетании с противомикробным препаратом (Метронидазол),
- растворы электролитов и белковые препараты крови (Гемодез, Реополиглюкин, Полиглюкин, плазма, альбумин) – с целью борьбы с шоком используется инфузионный метод их введения,
- антигистаминные препараты (Димедрол, Супрастин),
- диуретики (Лазикс),
- антиоксиданты (Мексидол) — вводятся внутримышечно, внутривенно или непосредственно в общий панкреатический проток, препятствуют образованию продуктов перекисного окисления липидов (ПОЛ). ПОЛ вызывают необратимые изменения в клетках, приводящие к их гибели.
Нередко приходится проводить лечебный плазмаферез и/или перитонеальный диализ.
Хирургическое лечение
Во многих случаях при развитии панкреонекроза необходимо оперативное вмешательство. Оно проводится с целью:
- удаления участков некрозированной ткани и геморрагического экссудата,
- восстановления оттока поджелудочного сока,
- дренажа полостей, заполненных гнойным или геморрагическим содержимым,
- остановки кровотечения.
Широко применяется малоинвазивное (малотравматичное) хирургическое пособие под ультразвуковым, рентгенологическим, эндоскопическим контролем.
Реже используются:
- лапаротомия (вскрытие брюшной полости),
- люмботомия (хирургическое проникновение в забрюшинное пространство).
Лапаротомия – основная причина плохого прогноза. На фоне острой катастрофы в животе и возникшей недостаточности органов – это тяжелейшая травма приводит к образованию свищей и кровотечений, представляющих угрозу для жизни.
Закрытые вмешательства на органах с помощью специального оборудования проводятся широко. Возникающие в результате малоинвазивных хирургических манипуляций свищи (панкреатические, желчные, кишечные) хорошо лечатся антибиотиками при панкреонекрозе. Открытые хирургические операции требуются не всегда: они переводятся из основных методов во второстепенные, и их проводят в определенных ситуациях. Показания к экстренному хирургическому лечению:
- тотальный или субтотальный некроз поджелудочной железы, когда существует угроза жизни больного,
- гнойный перитонит,
- панкреатогенный абсцесс.
При отсутствии таких состояний в течение 3 суток пациент получает консервативное лечение:
- для восстановления гемодинамических показателей,
- нормализации воспалительного процесса,
- стабилизации общего состояния.
Но если такая терапия неэффективна, и процесс прогрессирует, это является показанием для срочного хирургического вмешательства.

Хирургическое лечение включает:
- секвестрэктомию – удаление некротизированной части органа,
- панкреатэктомию – частичную или полную резекцию.
В процессе проведения операции иногда удаляют соседние пораженные органы:
- желчный пузырь,
- селезенку.
С этой целью проводятся лапаротомические вмешательства с широким доступом в брюшную полость.
Метод используется при установленном инфицированном панкреонекрозе или подозрении на него.
При зашивании ран накладывается узловой шов, имеющий ряд преимуществ:
- надежность — если одна нить разорвется, другие будут удерживать края раны,
- исключается распространение микробов вдоль линии узловых швов в случае инфицирования раны.
Часто необходимо повторное радикальное лечение из-за продолжения патологического процесса.
Малоинвазивные операции при некрозе поджелудочной
В современной хирургии стараются избегать полостных операций. По возможности пытаются обходиться консервативным лечением или малоинвазивными методами из-за высокого риска летального исхода в связи с развитием:
- кровотечений,
- проникновения инфекций,
- повреждения пищеварительных органов.
Неизбежное удаление нормальных тканей железы и соседних органов вызывает глубокие нарушения экзогенной и эндогенной функции поджелудочной железы после проведенной операции и увеличение летальности.
Поэтому предпочтение отдается секвестрэктомии – удалению полостей, заполненных жидкостью. Их диагностируют при проведении УЗИ или другими методиками. Для предупреждения инфицирования и ухудшения общего состояния необходимо удалить экссудат. Дренирование позволяет не применять лапаротомию – под контролем УЗИ удаляют скопившуюся жидкость из полостей.
При стерильном некрозе применяются малоинвазивные методы:
- санация лапароскопическим способом,
- дренаж,
- пункция.
Процедура называется пункцией или дренированием, учитывая, вынимает ли хирург иглу после инструментального вмешательства.
Пункция — это однократное откачивание жидкости. Применяется при наличии стерильного панкреонекроза, когда повторное появление экссудата исключено.
Дренирование применяется:
- при инфицированном некрозе,
- неэффективной пункции.
Игла при проведении дренирования остается на определенный срок с целью постоянного оттока жидкости. Иногда устанавливается несколько дренажных систем с иглами разного диаметра. Через них проводится промывание полостей антисептическими растворами.
Преимуществами малоинвазивных методов является снижение:
- смертности из-за кровотечений, гнойных осложнений, операционной травмы,
- осложнений из-за интраоперационных кровотечений,
- вторичной внутрисекреторной недостаточности,
- уменьшение инвалидизации пациентов,
- образования грубых рубцов, пластики кожных ран и грыж.
Описание масштабных исследований в Клинике общей хирургии Ульмского университета (Германия), которые продолжались в течение 10 лет, свидетельствуют о том, что малоинвазивные методы не всегда эффективны, и клиническое улучшение может не наступить.
Шанс на выздоровление повышается, если некротические очаги небольших размеров, имеют четкие границы и наполнены жидкостью. При обширных деструктивных повреждениях такое лечение неоправданно.
Прямые хирургические операции
При инфицированном панкреонекрозе возможно только оперативное лечение. Без операции пациент погибнет. Это самое страшное в хирургии осложнение.
Абсолютные показания к проведению оперативного лечения:
- инфицированный некроз,
- абсцесс железы,
- перитонит,
- забрюшинное гнойное воспаление,
- инфицированная ложная киста (полость в железе).
Показания при отсутствии инфекции:
- отрицательный результат при проведении консервативной терапии на протяжении 3 суток,
- подозрение на инфицирование отдельных участков органа,
- распространение патологии в забрюшинное пространство.
Многолетняя научная работа (2000–2008 гг.) по изучению лечения тяжелых форм инфицированного панкреонекроза в Республиканской клинической больнице им. Н.А. Семашко показала, что терапия должна быть направлена на применение многокомпонентной консервативной терапии с адекватным оперативным дренированием забрюшинного пространства.
Уход и реабилитационный период
Восстановление функций органов пищеварения и общее состояние пациента после операции зависит от ухода. Ранний этап реабилитации (3 суток после оперативного вмешательства) больной человек лечится в палате интенсивной терапии, где контролируются жизненно важные показатели, гемодинамика:
- АД,
- глюкоза крови,
- содержание электролитов,
- уровень гематокрита.
При стабилизации состояния пациента переводят в общую хирургическую палату. Трое суток после операции соблюдается полное голодание. С 4–5 дня, помимо питья, назначается щадящая диета в рамках стола № 5п по Певзнеру. В дальнейшем режим и набор диетических продуктов расширяются.
Выписка из отделения проводится через 1,5–2 месяца. Потеря трудоспособности после операции сохраняется 3–4 месяцев, иногда больше.
Лечение после операции

Дома на протяжении 2 недель пациенту прописывается:
- постельный режим,
- послеобеденный сон,
- диетическое питание,
- лекарства (ферментные препараты и при необходимости — сахароснижающие).
Нужный фермент подбирается индивидуально в каждом случае. Адекватная доза для большинства пациентов начинается от 25 тыс. в липазном эквиваленте. Обычно ее содержит одна таблет?
