Поджелудочная железа диета и физические нагрузки


Что такое панкреатит
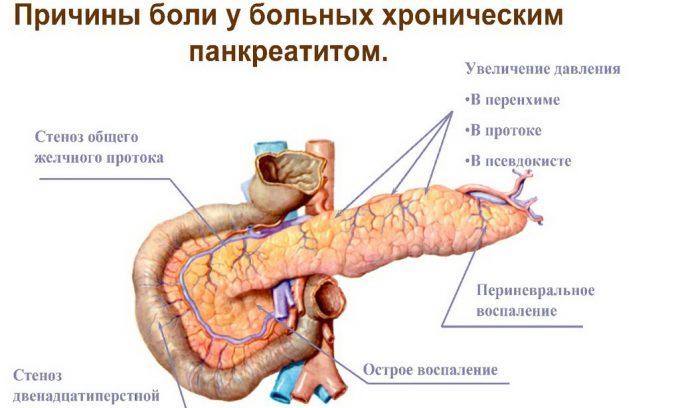 Диагноз «панкреатит» ставят пациентам, страдающим воспалением поджелудочной железы. Причины этой патологии могут быть разными, но наиболее распространенными из них являются:
Диагноз «панкреатит» ставят пациентам, страдающим воспалением поджелудочной железы. Причины этой патологии могут быть разными, но наиболее распространенными из них являются:
- желчнокаменная болезнь;
- генетическая предрасположенность;
- прием некоторых медикаментозных средств;
- механические повреждения и травмы;
- злоупотребление алкоголем;
- злоупотребление жирной, копченой и другой вредной пищей.
Статистика: средний возраст заболеваемости хроническим панкреатитом снизился с 50 до 39 лет. Частота обнаружения заболевания у детей в России 9-12 случаев на 100 000.
Независимо от предпосылок развития, заболевание протекает по одной схеме. Поджелудочная железа начинает вырабатывать повышенное количество ферментов, но при этом они не поступают в кишечник из-за нарушения оттока секрета. Как следствие, возникают проблемы с пищеварением, сильнейшие боли в животе (область желудка), пациент страдает диареей, теряет сначала жировую, а потом и мышечную ткань.
Питание при панкреатите
Заметная потеря веса обусловлена также необходимостью соблюдения строгой диеты. Первые два дня пациент, страдающий острой формой заболевания, вообще не должен принимать пищу. Потом – ему разрешают есть перетертые супы или пюре. Соблюдать диету необходимо долгое время и, естественно, это может стать причиной потери мышечной массы.
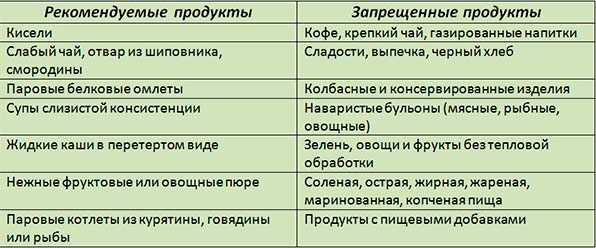 Однако важно помнить, что, когда заболевание переходит из острой формы в хроническую, количество продуктов, разрешенных пациенту, увеличивается. В частности, разрешается принимать в пищу нежирное мясо и рыбу, яйца (пусть даже 1 раз в неделю), нежирные кисломолочные продукты, отварные или тушеные овощи, макаронные изделия, печеные фрукты. Другими словами, организм будет получать продукты, необходимые для строительства мышечных волокон. Главное, восстановить обмен веществ, а также обеспечить свое тело достаточным количеством белка и энергии. Идеально, если на данном этапе с вами поработает квалифицированный гастроэнтеролог.
Однако важно помнить, что, когда заболевание переходит из острой формы в хроническую, количество продуктов, разрешенных пациенту, увеличивается. В частности, разрешается принимать в пищу нежирное мясо и рыбу, яйца (пусть даже 1 раз в неделю), нежирные кисломолочные продукты, отварные или тушеные овощи, макаронные изделия, печеные фрукты. Другими словами, организм будет получать продукты, необходимые для строительства мышечных волокон. Главное, восстановить обмен веществ, а также обеспечить свое тело достаточным количеством белка и энергии. Идеально, если на данном этапе с вами поработает квалифицированный гастроэнтеролог.
Спортивное питание при панкреатите
Это заболевание поражает людей разных профессий, включая спортсменов. Именно у них нередко возникают вопросы о том, можно ли принимать при панкреатите протеин или другие спортивные добавки. Отметим, что острая форма заболевания подобного не допускает.
Статистика: заболеваемость среди взрослых — 27,5-50 случаев на 100 000 человек. К сожалению этот показатель за последние 30 лет удвоился. Около трети всех заболевших становятся нетрудоспособными (временно или долгосрочно). В основном это молодая, активно работающая часть населения.
В первые дни лучшим лекарством для больного является голод. Но как только состояние пациента начинает нормализоваться, он может начать принимать порошковые коктейли с большим содержанием аминокислот. Главное: заранее получить разрешение на это у своего врача.
Выбирая протеиновый коктейль, уделите особое внимание его составу. Важно, чтобы продукт не содержал консервантов, ароматизаторов и других сомнительных ингредиентов. Кроме того, казеиновый, сывороточный и соевый протеины, употребляемые больными, страдающими панкреатитом, должны выпускаться надежными производителями. Принимать их можно только с разрешения врача. А в случае обострения заболевания, вы должны немедленно отказаться не только от спортивного питания, но и, зачастую, от пищи вообще.
Рекомендации по упражнениям и тренировкам
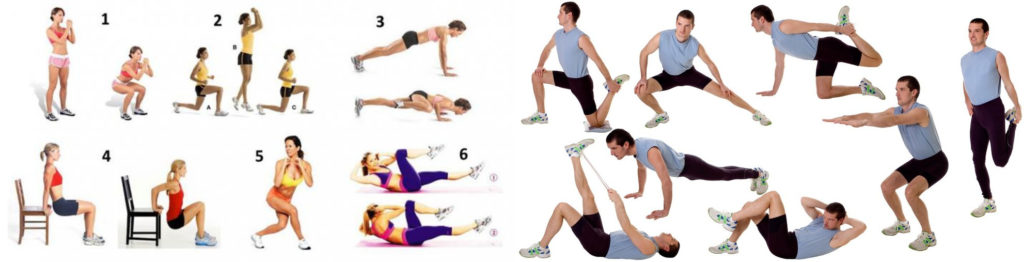 Как только минует острая стадия болезни, люди, ведущие здоровый образ жизни, начинают задумываться о возобновлении тренировок. Но здесь необходимо проявлять крайнюю осторожность. Помните, что бег, фитнес, а также силовые нагрузки, при которых происходит задержка дыхания (становая тяга, жим штанги, приседания и т.д) при панкреатите запрещены. А к разрешенным видам физической активности относятся:
Как только минует острая стадия болезни, люди, ведущие здоровый образ жизни, начинают задумываться о возобновлении тренировок. Но здесь необходимо проявлять крайнюю осторожность. Помните, что бег, фитнес, а также силовые нагрузки, при которых происходит задержка дыхания (становая тяга, жим штанги, приседания и т.д) при панкреатите запрещены. А к разрешенным видам физической активности относятся:
- плавание.
- йога.
- высокоинтенсивные тренировки (велотренажер, гребной тренажер).
- лечебная физкультура.
- спортивная ходьба.
Вы можете отдать предпочтение любому из указанных вариантов, но предварительно не забудьте заручиться одобрением своего лечащего врача.
Чем опасны силовые тренировки при панкреатите
 Работать с большими весами людям, страдающим воспалениями поджелудочной железы, категорически запрещено. То же самое можно сказать о высокоинтенсивном тренинге (например, о кроссфите). Эти виды нагрузок вызывают учащенное сердцебиение, повышают артериальное давление и нагрузку на поджелудочную железу. А главное, при выполнении упражнений со штангой, гантелями и другими спортивными снарядами растет внутрибрюшное давление.
Работать с большими весами людям, страдающим воспалениями поджелудочной железы, категорически запрещено. То же самое можно сказать о высокоинтенсивном тренинге (например, о кроссфите). Эти виды нагрузок вызывают учащенное сердцебиение, повышают артериальное давление и нагрузку на поджелудочную железу. А главное, при выполнении упражнений со штангой, гантелями и другими спортивными снарядами растет внутрибрюшное давление.
Это очень рискованно для человека, страдающего панкреатитом.
Давление на поджелудочную железу и ее протоки становится причиной возникновения застойных явлений, а также нарушения циркуляции крови. Секрет, вырабатываемый органом, перестает поступать в двенадцатиперстную кишку, что приводит к отеку и воспалению. Ферменты постепенно разрушают ткани поджелудочной железы, заболевание обостряется, и это может привести к очень печальным последствиям.
Научный факт: фермент трипсин, выделяемый поджелудочной железой, по агрессивности не уступает яду кобры!
Причины остановки роста мышечной массы
Правильно питаясь, занимаясь разрешенными видами физической активности и полноценно отдыхая, вы гарантированно начнете набирать вес. Однако будьте готовы к тому, что набор мышечной массы может остановиться. Это актуальная проблема, с которой сталкиваются не только люди, больные панкреатитом, но и здоровые спортсмены. Причинами ее возникновения могут быть:
- большой расход энергии (вы тратите больше калорий, чем получаете);
- недостаток сна;
- гормональные нарушения;
- неправильное выполнение упражнений;
- недостаток белковой пищи в рационе;
- изменение скорости метаболизма;
- быстрая утомляемость и перетренированность.
В случае остановки роста мышечной массы, пообщайтесь с врачом, который лечит ваш панкреатит, а также посоветуйтесь с диетологом и, при возможности, с профессиональным тренером. Вероятно, вам понадобится изменение программы питания и расписания тренировок, прием дополнительного протеина или витаминов, изменение распорядка дня. Поддержка специалистов крайне важна на каждом из этапов лечения и восстановления организма.
Желаем, чтобы эта статья Вам не понадобилась! Будьте здоровы!
Навигация по записям
Нажимая кнопку “Отправить комментарии” , Вы даете согласие на рассылку, обработку персональных данных и принимаете политику конфиденциальности.
Источник
Физические нагрузки при панкреатите вызывают много вопросов и споров. Спорт для многих людей является стилем жизни, кроме того, невозможно полностью избежать физического труда. Для того чтобы соблюсти баланс между полным отсутствием физической активности и изнуряющими нагрузками, необходимо знать — какое влияние оказывают на организм больного панкреатитом физические нагрузки.

Умеренная физическая активность при панкреатите может принести пользу для здоровья
Влияние физических нагрузок на поджелудочную железу
Умеренная физическая активность всегда положительно сказывается на здоровье человека.
Интенсивность и частота нагрузок должна согласовываться с уровнем подготовки человека, состоянием его организма, возрастом и массой других критериев.
Если нормы соотношения будут нарушены, даже полностью здоровый человек оказывается в группе риска.
Что касается физических упражнений при панкреатите, здесь существует гораздо больше ограничений. Дело в том, что при подъеме тяжестей или выполнении определенных движений брюшная полость испытывает давление. При воспалении поджелудочной железы это особенно опасно, так как паренхима органа уже отёчна вследствие воспалительного процесса. Нарушенный отток желчи усугубляется, возникают застойные процессы, что провоцирует обострение заболевания. Если же при этом имеются конкременты в протоках, существует вероятность возникновения необходимости оперативного лечения.

Чрезмерная физическая активность может спровоцировать продвижение камней по протокам железы, что требует хирургического вмешательства
Также стоит учитывать, что при хроническом панкреатите может нарушаться синтез инсулина. Для поддержания уровня энергии требуется усвоение глюкозы. Когда нормальное обеспечение этого процесса невозможно, развивается диабет. Таким образом, при перегрузке организма возможно не только обострение панкреатита, но и развитие на его фоне других патологий.
Ограничения и допустимые виды спорта
Тем не менее, это вовсе не означает, что любые упражнения являются противопоказанными при воспалении поджелудочной железы. Двигаться и укреплять мышцы, наоборот, необходимо, но нужно это делать правильно.
Высокоинтенсивные тренировки категорически противопоказаны в связи с тем, что они провоцируют необходимость выработки большого количества инсулина. Поэтому кардиотренировки должны быть короткими. Силовые нагрузки разрешены в умеренном режиме.

Максимальную продолжительность кардиотренировок необходимо согласовать с врачом ЛФК или тренером, осведомленным о проблемах посетителя тренажерного зала
Подъемы больших весов, а также интенсивные занятия по прокачке брюшного пресса – недопустимы.
Наиболее благоприятными в таком случае будут такие виды нагрузки:
- плаванье;
- дыхательные упражнения;
- ходьба;
- йога;
- комплексы лечебной гимнастики;
- пилатес;
- калланетика.

Пилатес — достаточно щадящий вид физической активности, разрешенный пациентам с панкреатитом
Все движения должны быть плавными, не перегружать организм и не вызывать неприятных ощущений. Если вы чувствуете дискомфорт в эпигастральной области или тошноту, от занятий нужно отказаться.
Польза дыхательных упражнений
Самым лучшим способом поддерживать организм в тонусе является дыхательная гимнастика. Несмотря на простоту движений, специальные упражнения позволяют проработать не только мышцы, но и выполнить массаж внутренних органов. Для брюшной полости это особенно полезно.
Благодаря таким занятиям удается достичь следующего:
- насытить клетки кислородом;
- стабилизировать эмоциональное состояние;

Дыхательная гимнастика не только приносит пользу для физического здоровья, но и дарит массу положительных эмоций
- полностью расслабиться;
- привести в тонус мышцы;
- улучшить перистальтику кишечника, отток желчи и работу других органов.
Полезно выполнять дыхательные упражнения с утра. Категорически запрещается тренироваться на полный желудок, причем это касается любых видов нагрузок. Суть занятий заключается в увеличении объема грудной клетки вследствие различных типов вдохов и втяжении живота, достигающегося на выдохе. Вдох и выдох делятся на отрывки, сопровождающиеся напряжением и толчками брюшной стенки.
Дыхательная гимнастика позволяет ускорить обменные процессы. Благодаря этому, а также разогреву глубоких мышц удается избавиться от лишних килограммов, в том числе за счет расщепления опасного висцерального жира.
В процесс дыхательной гимнастики вовлекается и поджелудочная железа. В ней устраняются застойные явления, улучшается выработка ферментов, запускаются процессы регенерации тканей.

Дыхательная гимнастика способствует устранению воспаления железы и помогает возвращению паренхимы органа в прежнее состояние
Оздоравливающее действие йоги
При хроническом панкреатите рекомендована популярная нынче йога. Эта гимнастика совмещает физические упражнения, основанные на статическом напряжении мышц и гибкости, а также дыхательные упражнения. Кроме того, удается достичь психологического равновесия благодаря медитативной практике.
При панкреатите рекомендуется хатха-йога. Здесь используются простые позиции, которые под силу выполнить даже неподготовленному человеку.
Самыми популярными асанами являются:
- гора;
- дерево;
- треугольник;
- горизонт;
- герой;
- воин;

Некоторые асаны хатха-йоги полезно выполнять при хроническом воспалительном процессе поджелудочной железы
- собака;
- верблюд;
- наклон вперед;
- широкий угол;
- кошка.
По утрам можно выполнять комплекс «сурья намаскара». Это своеобразное «приветствие солнцу», состоящее из поз, выполняемых в заданной последовательности. Это круговая тренировка, то есть дойдя до центральной асаны вы переходите к обратной последовательности исполнения поз.
Особенности занятий бодибилдингом
Так как панкреатит и интенсивные физические нагрузки являются несовместимыми понятиями, бодибилдинг считается нежелательным занятием. Тем не менее, сформировать крепкое красивое тело вполне можно, но используя облегченные варианты тренировок.

От тренировок с большими весами при панкреатите придется отказаться
Бодибилдерам с панкреатитом нужно следовать таким рекомендациям:
- исключите жим штанги и всевозможные тяги с большим весом;
- используйте рабочий вес в среднем в 2 раза меньший, чем вы были способны задействовать до болезни;
- делайте больший перерыв между подходами;
- сократите число повторений;
- если конкретные упражнения провоцируют дискомфорт в области поджелудочной, их нужно исключить из программы тренировок;
- больше работайте с собственным весом.
Если занятия в тренажерном зале вам противопоказаны, обратите внимание на гимнастику с фитболом.

Упражнения с фитболом оптимально сочетают умеренную физическую активность с безопасностью для здоровья
Особенно это актуально для женщин. Оптимальная продолжительность любого типа тренировки меньше, чем для абсолютно здоровых людей, и должна составлять не более 20 — 30 минут. Рекомендуется постепенно увеличивать время, начиная с 10 минут по 3 раза в неделю. Можно комбинировать и чередовать разные виды занятий.
При правильном подходе физические нагрузки только оздоровят ваш организм. Чтобы панкреатит не обострился, важно соблюдать весь комплекс профилактических мероприятий, в том числе диету и здоровый образ жизни.
Упражнения из курса йоги для восстановления поджелудочной железы можно посмотреть в видео:
Источник
Панкреатит – серьезная патология поджелудочной железы, требующее комплексного и длительного лечения. И одним из главных составляющих терапии является лечебный рацион питания, без которого положительный эффект практически невозможен.
Диета при панкреатите поджелудочной железы, в период обострения поможет снять основные симптомы болезни и остановить ее развитие, а также предотвратить новые рецидивы.

Питание в начале обострения
Течение хронического панкреатита характеризуется сменой этапов обострения и ремиссии. Обострение может возникнуть тогда, когда нарушается система питания и в пищу употребляются запрещенные продукты, когда происходит длительный прием сильных медикаментов и по ряду других причин.
Определить появление обострения хронического панкреатита можно по следующим симптомам:
- сильные и резкие боли в области правого подреберья, усиливающиеся после трапезы;
- метеоризм, вздутие живота;
- повышение температуры тела;
- тошнота и сильная рвота;
- появление жидкого стула серого цвета.

Болезнь может обостриться сразу после трапезы (особенно вечерней). При появлении данных симптомов необходимо переходить к строгой лечебной диете и начинать прием медикаментов.
Пища должна быть максимально простой, легкой и щадящей, чтобы уменьшить нагрузку с поджелудочной железы. Продукты не должны содержать жиров животного происхождения, грубых волокон и клетчатки. В самые первые два — три дня начала обострения можно употреблять только чистую негазированную воду (желательно щелочную).
Постепенно количество воды можно увеличивать, а рацион пополнять жидкими блюдами (супами и супами-пюре). Таким образом, щелочь будет понижать концентрацию кислоты в желудке и уменьшит воспаления, а жидкая и полужидкая пища подготовит желудочно-кишечный тракт с переходу на более насыщенное питание.

Примерное лечебное питание в период обострения у взрослого
Рацион лечебного питания на этапе лечения обостренного воспаления внутренних органов может включать в себя следующие блюда:
- протертые крупяные супы на воде и овощном отваре;
- супы-пюре на легкой рыбе или мясе;
- нежирные сыры без приправ;
- напитки и десерты из свежих и сухих фруктов (кроме соков);
- слабый чай;
- котлеты из диетического мяса и рыбы на пару;
- пюре из печеных, тушеных и вареных овощей;
- яйца всмятку;
- паровой или вареный омлет;
- паровые творожные суфле;
- полужидкие крупяные каши;
- шиповниковый чай;
- молоко (только при добавлении в каши и другие блюда).
Рекомендуется употреблять измельченные и протертые продукты, важно также тщательно пережевывать пищу, поскольку болезнь может обостряться из-за лишней нагрузки.
Употребление соли и сахара в этот период необходимо как можно сильнее ограничить, также нельзя добавлять в еду перец и другие приправы. Запрещается прием в пищу маринованных, копченых и соленых продуктов, жареное, слишком жирное, фаст-фуд, свежее мучное и алкоголь. От вредных привычек следует отказаться вовсе.

Чем питаться, когда обострение проходит?
Обострение при хроническом воспалении железы опасно тем, что оставляет рубец по прошествии болезненного периода. При частых появлениях таких рубцов соединительной ткани органа, осуществляющей пищеварительные функции, сохраняется все меньше. Поэтому со временем качество пищеварения серьезно ухудшается.
Чтобы замедлить данный процесс и снизить вероятность появления рецидива, также необходимо соблюдать режим диетического питания. Согласно ему, все блюда можно только варить, запекать, готовить в пароварке и мультиварке. Оптимальным в данный период времени будет пяти — или шестикратный прием пищи ежедневно.
В списке разрешенных продуктов питания при хроническом типе заболевания:
- посушенный белый хлеб, несдобные сухари;
- макароны;
- овощные пюре и супы-пюре;
- молочные продукты;
- яичные белки (допускается до одного желтка в день);
- растительное масло (в ограниченных количествах);
- крупы (лучше в протертом состоянии, измельченные);
- некислые фрукты;
- мясо (содержащее большое количество железа), курица и рыба без жира;
- свежевыжатые соки, компоты.
Для определения пищевой ценности продуктов можно воспользоваться таблицей из поваренной книги. Питаться следует небольшими порциями на сто — двести граммов. Последний прием пищи должен происходить не позднее, чем за два — три часа до сна, при этом слишком длинных промежутков допускать нельзя. Оптимальное время между трапезами – три — четыре часа.
Примерное меню по дням
Первые два — три дня еда запрещена вообще. Позволяется только пить воду в ограниченных количествах. По прошествии данного периода необходим постепенный переход к диетическим блюдам сроком около недели.
Первые сутки
Диета при воспалении поджелудочной железы в период обострения в первый день после голодания может быть таковым:
- Завтрак. Маленькая порция супа (протертого), половина стакана воды.
- Второй завтрак. Запеченное без кожуры яблоко.
- Обед. Половинная порция картофельного пюре без добавок, чашка свежего молока.
- Полдник. Чашка овсяного киселя, постный сухарик.
- Маленькая порция гречневой каши, чашка слабого чая.
Вторые сутки
В этот день разрешено:
- Омлет из яичных белков на пару, чай.
- Запеченная без кожуры груша или яблоко.
- Протертый слизистый суп на крупах, компот, подсушенный хлеб.
- Желе из молока.
- Манная каша на половинном молоке, чай.
Третьи сутки
Основные приемы пищи:
- Порция овсяной каши с водой или на половинном молоке, чай.
- Банан.
- Овощное пюре, ломтик рыбы без жира, приготовленный в воде или на пару, чай.
- Маленькая порция творога с ложкой жидкого меда.
- Рисовая каша с добавлением молока, ромашковый чай.
Четвертые сутки
Разрешенное меню:
- Творожная запеканка на пару или из духового шкафа, чай.
- Натуральный йогурт.
- Порция гречневой каши, диетическая котлета на пару.
- Сухарик или сухое печенье, чашка молока.
- Чашка макарон, паровые овощи, чай.
Пятые сутки
Основной рацион:
- Манная каша.
- Стакан овсяного киселя, сухарик.
- Овощная котлета, куриный бульон без жира, компот из сухофруктов.
- Мусс из фруктов или запеченное яблоко без кожи.
- Овощное пюре, маленькая котлета из рыбного филе на пару.
Шестые сутки
- Рисовая молочная каша, шиповниковый чай.
- Желе из молока или фруктов.
- Овощной суп, котлета (рыбная или мясная без масла), чай.
- Два крекера или сухарика без соли, чай с добавлением молока.
- Паровой картофель с куриным фаршем, чай.
Седьмые сутки
Примерное меню на конец недели:
- Чашка творога с вареньем, молочный чай.
- Запеченное яблоко без кожи.
- Гречневая каша, паровое рыбное или куриное филе.
- Кисель, ломтик подсушенного хлеба.
- Котлета на пару без жира, тушеные овощи.
- Воду разрешается пить в любых количествах.
Список запрещенных продуктов
Любая тяжелая пища (особенно покупная) должна быть исключена из рациона пациента. Кроме того, под запрет попадают полуфабрикаты и фастфуд. Среди основных ограничений также:
- наваристые мясные и рыбные бульоны;
- маринованные продукты;
- копчености и соленья;
- бобовые культуры;
- грибы;
- лук, редис и чеснок (особенно в свежем виде);
- молочные продукты высокой жирности;
- жирные мясные и рыбные продукты;
- алкоголь в любом виде;
- сладости, кондитерские изделия;
- колбасная продукция;
- свежая сдоба и хлеб;
- соусы (особенно томатные и майонезные);
- газированные напитки, крепкий чай и кофе;
- очень кислые или сладкие фрукты.
Даже диетическая пища при неправильной обработке может попасть под запрет. Добавлять слишком много соли и приправы также запрещено.






Особенности питания при нарушении функций органа у детей
Диета для детей мало отличается от разрешенного рациона взрослых при нарушении работы поджелудочной железы. Однако есть и свои нюансы. Так, вместо котлет на пару лучше давать детям пропущенное через мясорубку отварное филе рыбы или курицы, диетическую говядину.
А на завтрак ребенку лучше всего предлагать молочные каши или крупы на воде. При этом нельзя забывать о том, что растущему организму требуется достаточное количество белков, витаминов и минералов в пище.

Особенное внимание следует уделить сладостям. Шоколад, конфеты, кондитерские изделия строго запрещены при лечебном питании. Также нельзя давать детям газированные напитки и покупные соки. Необходимо кормить ребенка по его возрасту и не допускать употребление трудноусвояемой пищи.
Некоторые диетические рецепты
Примеры с подробным описанием этапов приготовления можно извлечь из поваренной книги, если использовать в рецептах только разрешенные продукты.
Картофельные шарики с курицей:
- Отварить куриную грудку, морковь и луковицу, измельчить блендером.
- Приготовить классическое пюре из картофеля. Сделать из него лепешки, положить в середину готовый фарш и завернуть.
- Положить шарики в морозилку на полчаса.
- Запечь продукт в духовом шкафу при температуре 220 градусов до золотистой корочки.

Вкусный гарнир из перловой крупы:
- Отварить половину стакана перловой крупы с двумя стаканами воды в течение сорока пяти минут.
- Слить лишнюю воду, добавить ложку масла.
- В отдельной сковороде потушить порезанную луковицу, морковь и помидор в течение десяти минут.
- Измельчить кашу блендером, добавить овощи.

Простая домашняя диетическая колбаса:
- Измельчить семьсот граммов куриного филе при помощи блендера или мясорубки.
- Добавить в фарш три яичных белка, соль по вкусу и стакан сметаны.
- Выложить третью часть смеси на пищевую пленку и сформировать колбасу, связав края нитками (должно получиться три порции).
- Вскипятить воду в глубокой кастрюле. Убрать с огня. Положить внутрь колбасу и накрыть ее блюдцем, чтобы не всплыла. Отваривать в течение часа.

Блюда можно сочетать между собой, заменять продукты в них на аналоги и вводить в рацион в период восстановления поджелудочной железы. Однако важно обращать внимание на то, что все сочетаемые продукты должны быть разрешены к употреблению во время болезни, чтобы не обострить ее симптомы и не вызвать усиление воспаления.
Источник
