Поджелудочная железа анатомия синельников
Поджелудочная железа взрослоrо человека имеет длину от 15 до 23 см, ширину от 3 до 9 см, толщину от 2 до 3 см, массу от 70 до 90 r и располaraется за париетальной брюшиной на задней брюшной стенке. Условно железу делят на rоловку, перешеек, тело и хвост; а rоловка имеет нижний придаток, происходящий из вентральной части поджелудочной железы и называемый крючковидным отростком (рис. 162).
Рис. 162 Топография поджелудочной железы (Синельников Р Д., Синельников Я.Р., 1996).
Головка поджелудочной железы плотно прилеrает к подкове двенадцатиперетной кишки, а хвост проецируется на ворота селезенки (рис. 162). По передней поверхности головки, направляясь к фатеровому сосочку, проходит общий желчный проток. Этой особенностью расположения протока обусловлена возможность возникновения механической желтухи при поражении патологическим процессом головки поджелудочной железы.
Тело поджелудочной железы простирается влево, передней поверхностью прилегая к задней стенке желудка, от которого отделяется узкой щелью — bursa omentalis, задняя поверхность прилегает к полой вене, аорте и солнечному сплетению, а нижняя соприкасается с нижней горизонтальной частью двенадцатиперетной кишки. Передняя и менее выраженная нижняя поверхность поджелудочной железы покрыта брюшиной, а задняя расположена забрюшинно, где она
прикрепляется тонкими пучками соединительной ткани к задней стенке брюшной полости. Хвост поджелудочной железы, помимо селезенки, соприкасается с левой почкой. Нижняя поверхность ее прилегает спереди к поперечной ободочной кишке. Около поджелудочной железы расположены крупные кровеносные сосуды: аорта, нижняя полая и воротная вены, а также сосуды желудка, двенадцатиперетной кишки, селезенки и левой почки.
Через всю толщу поджелудочной железы проходит главный панкреатический проток (d. Wirsungi). Длина главного панкреатического протока 9-23 см. Диаметр колеблется от 0,5 до 2 мм в хвостовой части, до 2-8 мм в области устья. Кроме главного панкреатического протока часто есть добавочный проток (accessorius Santorini). Чаще он сливается он сливается с главным протоком, но в отдельных случаях добавочный проток впадает в двенадцатиперетную кишку самостоятельно, открываясь на небольшом сосочке — papilla duodenalis minor», расположенном на 2-3 см выше большого дуоденального сосочка. Главный панкреатический проток впадает совместно с общим желчным протоком в двенадцатиперетную кишку через фатеров сосочек или общую ампулу глубиной 6-8 мм. Поступление в двенадцатиперетной кишки поджелудочного содержимого и желчи регулируется сфинктерным аппаратом (рис. 163).
Рис. 163 Большой дуоденальный сосок – сфинктер Одди (Yamada Т. и соавт., 1995).
Кровоснабжение осуществляется ветвями артерий (рис. 164): печеночная артерия (a. hepatica) снабжает кровью большую часть головки железы, верхняя брыжеечная (a. mesenterica superior) кровоснабжает головку и тело поджелудочной железы, гастродуоденальная (a. gastroduodenalis) и селезеночная (a. lienalis) снабжают кровью тело и хвост поджелудочной железы. Вены поджелудочной железы идут совместно с артериями и впадают в верхнюю брыжеечную (v. mesenterica superior) и селезеночную (v. lienalis) вены, по которым кровь из поджелудочной железы оттекает в воротную вену (v. portae). Лимфатические сосуды внутри органа прослеживаются по ходу кровеносных сосудов и начинаются в межклеточных пространствах железистой ткани. Отток лимфы из поджелудочной железы осуществляется в лимфатические узлы, расположенные по верхнему краю железы, между головкой поджелудочной железы и двенадцатиперетной кишки, вблизи аорты, по ходу селезеночной вены и в воратах селезенки. Лимфатическая система поджелудочной железы тесно связана с лимфатической системой желудка, кишечника, двенадцатиперетной кишки и желчевыводящих путей, что имеет значение при развитии патологических процессов в этих органах.
Рис. 164 Анатомия поджелудочной железы, взаимоотношение с органами, кровоснабжение (Синельников Р Д., Синельников Я.Р., 1996).
Поджелудочная железа состоит преимущественно из экзокринной ткани. Ацинусы представляют собой субъединицы долек поджелудочной железы (рис. 165). Ацинарные клетки секретируют ферменты поджелудочной железы в неактивной форме.
Рис. 165 Строение экзокринной части поджелудочной железы: панкреатическая долька, система протоков, ацинусов (Хендерсон Дж. М., 1997).
Поджелудочная железа выполняет экзокринную и эндокринную функции.
Ø Экзокринная функция поджелудочной железы.
Панкреатический сок – секретируемая жидкость с электролитами и ферментами. Ацинарные клетки отвечают за синтез и секрецию пищеварителъных ферментов, а центроацинарные и эпителиальные клетки протоков за секрецию жидкости, которая тpaнcпортирует ферменты в двенадцатиперсmyю кишку, где они активируются.
В сутки выделяется 1000-2000 изоосмотической жидкости. Щелочной секрет нейтрализует кислое желудочное содержимое. Главная составная часть панкреатического сока – ферменты (табл. 12).
Липаза и амилаза секретируются в активных формах, другие — в виде проферментов, которые активируются посредством трипсина. Активация трипсиногена происходит с помощью тканевой или кишечной энтерокиназы, желчных солей и закислении среды.
Таблица 12
Источник
Витамины, спортивное питание, косметика, травы, продукты
Валерий Синельников
Тематика: Нетрадиционная медицина
Символизирует «сладость» жизни, умение радоваться и наслаждаться жизнью.
Панкреатит
Острое неприятие человека, событий и ситуаций может привести к воспалению поджелудочной железы, человек в таких случаях испытывает гнев и безысходность, и ему кажется, что жизнь утратила свою притягательность.
Я вспоминаю один случай. Я тогда окончил пятый курс института и проходил практику в больнице. В палату, которую я вел, поступил мужчина с острым панкреатитом. Я стал собирать анамнез для истории болезни и выяснил, что приступ боли появился спустя несколько дней после разрыва отношений с одним человеком.
— Вы знаете, — сказал он мне со злостью, — я был готов буквально убить его. После того, что он вытворил, я окончательно потерял веру в людей.
Диабет
Есть две разновидности сахарного диабета. В обоих случаях в крови повышен уровень сахара, но в одном случае в организм необходимо вводить инсулин, так как клетки железы его не вырабатывают, а в другом — достаточно применять только сахаропонижающие средства. Интересно, что вторая разновидность диабета чаще возникает у пожилых людей и связана с явлениями атеросклероза. Именно к старости люди накапливают массу неприятных эмоций: горе, тоска, обиды на жизнь, на людей. Постепенно у них формируется подсознательное и сознательное ощущение, что в жизни не осталось ничего приятного, «сладкого». Такие люди ощущают сильный дефицит радости.
Диабетики не могут есть сладкое. Их организм говорит им буквально следующее: «Ты сможешь получать сладкое извне только в том случае, если сделаешь свою жизнь «сладкой». Научись наслаждаться. Выбирай в жизни только самое приятное для себя. Сделай так, чтобы все в этом мире приносило тебе радость и наслаждение».
У одной моей пациентки был уровень сахара около единиц. Таблетки и диета снижали его, но незначительно. После того как она поработала со своим подсознанием и’ очистилась от негативных мыслей и переживаний, уровень сахара снизился до нормы и больше не поднимался.
Диабет страшен своими осложнениями: глаукома, катаракта, склероз, сужение сосудов конечностей, особенно ног. Именно от этих осложнений больной и умирает Но если вы посмотрите в этой книге причины всех этих страданий, то обнаружите одну закономерность: в основе этих заболеваний — дефицит радости.
_ Доктор, но как я могу радоваться жизни, если
она такая паршивая и тяжелая. Когда кругом творятся такие безобразия, — это я часто слышу от своих пациентов. Вот и сейчас на приеме сидит пожилой мужчина-пенсионер и высказывает свои претензии к жизни, людям, правительству.
— В таких случаях, — отвечаю ему, — я всегда говорю людям, что нужно учиться радоваться жизни. Нас учат с детства ходить, говорить, писать, читать, считать. В школе мы изучаем разные законы математики и физики. А вот законы духовной жизни человека нам не преподают. Как принимать жизнь такой, какая она есть, без претензий и обид, — этому нас не учат. Поэтому и вырастаем такими неподготовленными к жизни. Потому и болеем.
- Пред. глава
- Оглавление
- След. глава
Источник
Оглавление темы “Топографическая анатомия поджелудочной железы.”:
- Поджелудочная железа. Топография поджелудочной железы. Проекция поджелудочной железы.
- Размеры поджелудочной железы. Форма поджелудочной железы. Протоки поджелудочной железы.
- Синтопия поджелудочной железы. Расположение поджелудочной железы. Топографическая анатомия поджелудочной железы.
- Отношение поджелудочной железы к брюшине. Кровоснабжение поджелудочной железы.
- Венозный отток от поджелудочной железы. Лимфоотток поджелудочной железы. Иннервация поджелудочной железы.
Поджелудочная железа. Топография поджелудочной железы. Проекция поджелудочной железы.
Поджелудочная железа расположена в забрюшинном пространстве ретроперитонеально, позади желудка и сальниковой сумки, в верхней половине живота. Основная масса железы выделяет секрет через выводные протоки в двенадцатиперстную кишку; меньшая часть железы в виде так называемых островков Лангерганса (insulae pancreatiсае [Langerhans]) относится к эндокринным образованиям и выделяет в кровь инсулин, регулирующий содержание сахара в крови.
Поджелудочную железу относят к верхнему этажу брюшинной полости, поскольку функционально и анатомически она связана с двенадцатиперстной кишкой, печенью и желудком.
Поджелудочную железу разделяют на три отдела: головку, тело и хвост. Выделяют также участок между головкой и телом — шейку железы.
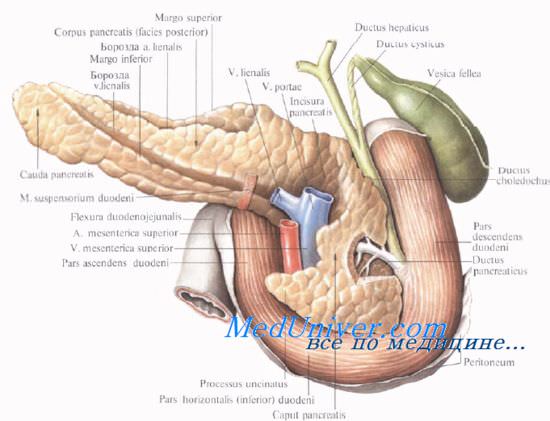
Топография поджелудочной железы. Проекция поджелудочной железы.
На переднюю брюшную стенку поджелудочная железа проецируется в эпигастральной, частично в пупочной и в левой подреберной областях. Верхний край поджелудочной железы проецируется на переднюю брюшную стенку по линии, проходяшей справа налево через середину расстояния между мечевидным отростком и пупком (уровень тела I поясничного позвонка). При этом правая часть линии лежит несколько ниже горизонтали, а левая — выше.
В целом можно сказать, что по отношению к горизонтальной плоскости поджелудочная железа чаще расположена косо: головка железы лежит ниже, а тело и хвост — выше.
Размеры поджелудочной железы. Форма поджелудочной железы. Протоки поджелудочной железы.
Форма поджелудочной железы чаще вытянутая. В среднем длина поджелудочной железы равна 16—17 см. Головка ее наиболее широкая (до 5 см) и толстая (1,5—3,5 см). Тоньше и уже она в хвостовой части (примерно 2×2 см). Капсулы pancreas не имеет, благодаря чему резко бросается в глаза ее дольчатое строение. Однако тело pancreas имеет фасциальный покров на задней поверхности; головка железы имеет фасциальный покров и спереди, и сзади.
Выводная система поджелудочной железы начинается с мелких дольковых протоков, которые впадают в основной и добавочный протоки.
Проток поджелудочной железы, ductus pancreaticus, или вирсунгов проток [Wirsung], идет от хвоста к головке железы, располатаясь в хвосте и теле на середине высоты и на равном расстоянии от передней и задней поверхности железы, в головке — ближе к ее задней поверхности. Диаметр протока равен 2 мм в хвосте, 2—3 мм — в теле и 3—4 мм — в головке железы. В области большого дуоденального (фатерова) сосочка он соединяется с ductus choledochus или открывается самостоятельно.
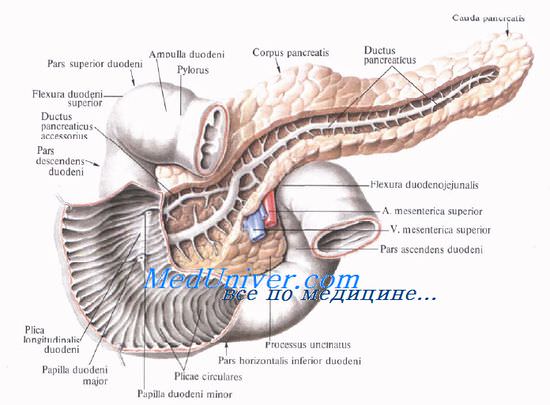
Проток поджелудочной железы у места соединения с ductus choledochus имеет собственный гладкомышечный сфинктер, m. sphincter ductus pancreatici, сфинктер Одди [Oddi], функционирующий совместно со сфинктером печеночно-поджелуд очной ампулы [Vater]. Все сфинктеры общего желчного протока и протока поджелудочной железы называют также четырехкомпонентным сфинктером Бой-дена [Boyden].
В результате деятельности этого сфинктера в двенадцатиперстную кишку поступает только поджелудочный сок или поджелудочный сок и желчь вместе.
Добавочный проток поджелудочной железы, ductus pancreaticus accessorius [Santorini], располагается выше основного и соединяется с главным протоком в головке на расстоянии 2,5—3,5 см от устья последнего.
Однако почти в трети случаев добавочный проток открывается в двенадцатиперстную кишку самостоятельно, на papilla duodeni minor [Santorini], который располагается выше большого сосочка.
Видео анатомии поджелудочной железы
Синтопия поджелудочной железы. Расположение поджелудочной железы. Топографическая анатомия поджелудочной железы.
Головку поджелудочной железы охватывает сверху, снаружи и снизу двенадцатиперстная кишка, прочно фиксируя ее вместе с общим желчным и поджелудочными протоками.
Позади головки поджелудочной железы наиболее кнаружи располагается нижняя полая вена. Кнутри от нее, прилегая к головке или в ее толще, проходит ductus choledochus. Рядом с ним располагается v. mesenterica superior, затем одноименная артерия. Эти сосуды лежат в incisura pancreatis.
Выйдя из-под нижнего края поджелудочной железы, верхние брыжеечные сосуды ложатся на переднюю поверхность горизонтальной или восходящей части двенадцатиперстной кишки. Верхние брыжеечные сосуды и нижнюю полую вену разделяет расположенный на нижнем крае головки крючковидныи отросток, processus uncinatus [Winslow].
Позади головки поджелудочной железы происходит слияние верхней брыжеечной и селезеночной вен, в результате чего образуется воротная вена, v. portae.
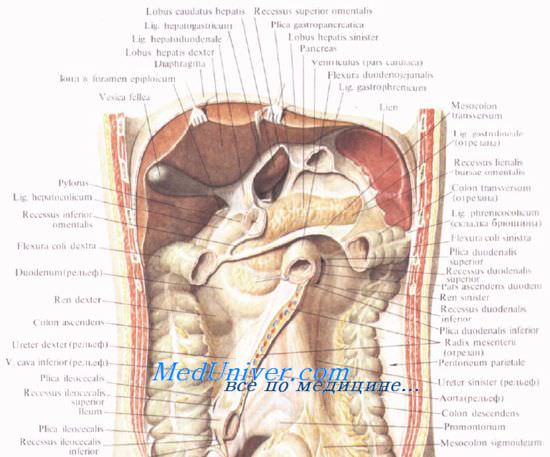
Опухоли головки поджелудочной железы могут сдавить воротную вену, в результате чего возникает портальная гипертензия, сопровождающаяся определенным симптомокомплексом: резким увеличением селезенки (спленомегалией), скоплением жидкости в брюшинной полости (асцитом) и кровотечением из расширенных вен в области портокавальных анастомозов. К уже известным анастомозам на передней брюшной стенке и в области пищеводно-кардиального соединения следует добавить и портокаваль-ные анастомозы в области прямой кишки (о них речь пойдет ниже). Опухоль может сдавить и расположенный рядом ductus choledochus, что проявляется развитием механической желтухи.
Иногда головка поджелудочной железы располагается ниже брыжейки, тогда она может прилегать к брюшине в области sinus mesentericus dexter. В этом случае спереди от нее лежат петли тонкой кишки и правая часть поперечной ободочной кишки.
Тело поджелудочной железы представляет среднюю, наибольшую часть органа. На передней поверхности тела расположен выступающий вперед сальниковый бугор, tuber omentale. Передняя поверхность тела поджелудочной железы прилегает к заднему листку париетальной брюшины, являющейся задней стенкой сальниковой сумки, а через нее — к задней стенке желудка. Сальниковый бугор часто располагается вблизи нижней поверхности правой доли печени.
У верхнего края тела поджелудочной железы располагается truncus coeliacus. По верхнему краю тела в правой его части идет a. hepatica communis, а влево позади верхнего края железы или вдоль него, иногда заходя на переднюю поверхность, располагается селезеночная артерия, a. splenica (lienalis), направляющаяся к селезенке.
Позади тела поджелудочной железы, ниже артерии, располагается v. splenica (lienalis), образующая углубление в ткани железы. Несколько глубже позади тела и хвоста железы располагаются почечные и нижние надпочечные сосуды, левая почка и надпочечник.
Нижний край поджелудочной железы прилегает к брыжейке поперечной ободочной кишки. Снизу к телу прилегает flexura duodenojejunalis.
Слева, к хвосту поджелудочной железы, прилегает flexura coli sinistra.
Отношение поджелудочной железы к брюшине. Кровоснабжение поджелудочной железы.
Брюшина покрывает переднюю и нижнюю поверхности поджелудочной железы, задняя поверхность железы совершенно лишена брюшины. Брюшинные связки представляют собой складки брюшины при ее переходе на переднюю поверхность органа с соседних областей.
У верхнего края поджелудочной железы располагаются две упомянутые выше складки: желудочно-поджелудочная и печеночно-поджелудочная. Поджелудочно-селезеночная, lig. pancreaticosplenicum, и поджелудочно-ободочная, lig. pancreaticocolicum, связки являются участками желудочно-селезеночной и диафрагмально-селезеночной связок.
Хвост поджелудочной железы иногда покрыт брюшиной со всех сторон, что бывает связано с наличием хорошо выраженной lig. pancreaticosplenicum. В этом случае хвост обладает определенной подвижностью.
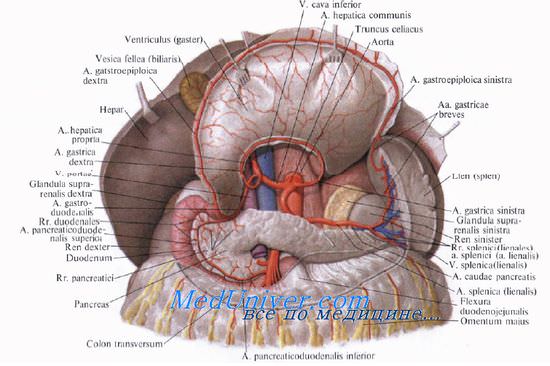
Кровоснабжение поджелудочной железы
Кровоснабжают поджелудочную железу ветви общей печеночной, селезеночной и верхней брыжеечной артерий. Сверху к головке железы подходит a. gastroduodenalis, от которой отходит а. pancreaticoduodenalis superior, дающая переднюю и заднюю ветви.
A. pancreaticoduodenalis inferior начинается обычно от верхней брыжеечной артерии или от ее ветви. Она также делится на переднюю и заднюю ветви. Верхние и нижние панкреатодуоденальные артерии анастомозируют друг с другом, образуя артери&чьные дуги, от которых отходят ветви к головке поджелудочной железы и к двенадцатиперстной кишке.
От селезеночной артерии и реже от общей печеночной отходит относительно крупная большая поджелудочная артерия, а. рапсrеatica magna, которая позади тела железы идет к ее нижнему краю, где делится на правую и левую ветви. Кроме этой артерии, к хвосту и телу железы от a. splenica (lienalis) отходят rr. pancreatici.
Учебное видео анатомии чревного ствола и его ветвей
Венозный отток от поджелудочной железы. Лимфоотток поджелудочной железы. Иннервация поджелудочной железы.
Отток венозной крови от поджелудочной железы происходит непосредственно в воротную вену и ее главные притоки: vv. splenica (lienalis) et mesenterica superior. Вены сопровождают верхние и нижние панкреатодуоденальные артерии и тоже образуют дуги на передней и задней поверхности головки поджелудочной железы.
Лимфоотток от поджелудочной железы происходит сначала в пилорические, верхние и нижние панкреатодуоденальные, верхние и нижние поджелудочные, а также селезеночные узлы. Затем лимфа направляется в чревные узлы.
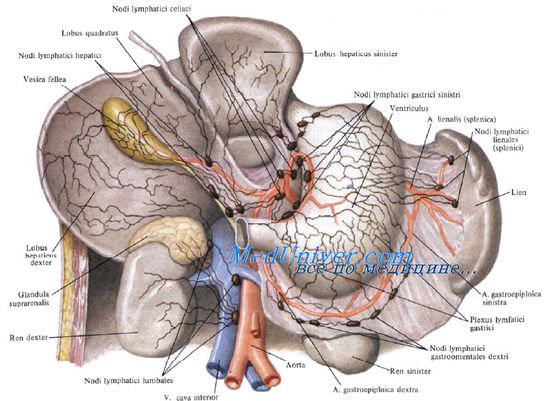
Иннервируют поджелудочную железу ветви нескольких сплетений: чревного, печеночного, верхнебрыжеечного, селезеночного и левого почечного.
Нервы к поджелудочной железе подходят большей частью вместе с сосудами, образуя на поверхности и внутри железы единое нервное сплетение (plexus pancreaticus). Оно представляет собой мощную рефлексогенную зону, раздражение которой может вызвать шоковое состояние.
Видео урок топографической анатомии и оперативной хирургии брюшной полости. Кишечные швы
– Вернуться в оглавление раздела “Топографическая анатомия и оперативная хирургия живота”
Редактор: Искандер Милевски. Дата последнего обновления публикации: 11.9.2020
Источник
