Перловка при поджелудочной железе
При лечении панкреатита наряду с медикаментозным лечением большое значение имеет и диетическое сбалансированное питание. Чтобы избежать нагрузки на поджелудочную железу, составляющие компоненты пищи должны быть максимально дробленные или перетертые, желательно приготовленные на пару или в духовом шкафу, отварные.
Очень часто в рационе больного панкреатитом присутствуют разнообразные крупы в виде рассыпчатых каш. Не все крупяные блюда годятся для такого диетического питания. Диетологами рекомендуется в качестве диетического питания перловка при панкреатите, так же разрешены каши из риса, гречки, овсянки.
Что это за каша?

Благодаря своим свойствам, блюда из каш являются практически основным компонентов в диетическом питании больных, у которых есть проблемы с поджелудочной. Их можно вводить в рацион практически со второго дня, когда у больного произошло обострение панкреатита, и они продолжат находиться в ежедневном питании еще довольно долго. Блюда из каш по своим свойствам питательные, помогут удалить чувство голода, вкусные. При правильном приготовлении они легко усваиваются в организме, не перегружают поджелудочную железу, что крайне важно при воспалительном заболевании.
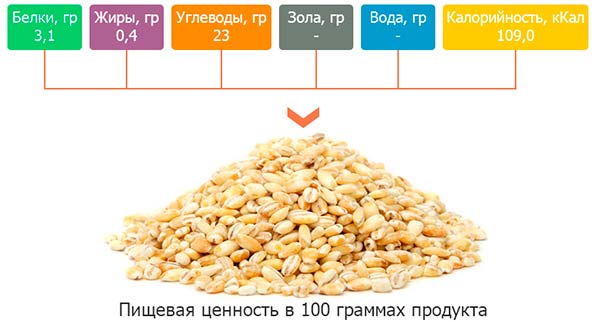
Основным сырьем, из которого делается перловка – ячменные зерна. Этот продукт содержит множество витамин, питательных веществ, макро и микроэлементов, которые необходимы для нормального функционирования всего организма человека.
Зерна ячменя позитивно влияют на организм и оказывают содействие таким процессам:
- способствуют нормальному возобновлению и поддержанию обмена веществ в организме;
- укрепляют костные ткани опорно-двигательного аппарата;
- удаляют токсины и шлаки;
- приводят в норму работу таких необходимых организму систем – почечную, мочевыводящую, желчный пузырь, систему желудочно-кишечного тракта, нормализуют работу сердца, сосудистую систему.
- восстанавливают функции щитовидной железы, что немаловажно для защиты всего организма от воздействия негативных факторов из окружающей среды;
- благоприятно влияют на усиление защитных функций организма;
- улучшают состояние волос и кожных покровов.
Крупа перловая, изготовленная из зерен ячменя, имеет несколько вариантов и разновидностей. Приобрести её можно в таких модификациях:
- Обычная крупа, которая получается из ячменного цельнозернового сырья и не имеет внешней оболочки.
- Имеет форму «голландки» — ячменное зерно остается целым, при этом проходит максимальную термическую обработку.
- Ячневая крупа – это определенный вид перловой крупы, которая характеризуется мелкой фракцией зерна.
Для приготовления диетических блюд в виде перловой каши больным с панкреатитом лучше использовать обычную крупу, которую получают из цельного ячменного зерна. Такая крупа хорошо разваривается, каша получается рассыпчатая, вязкая, что благоприятно влияет на работу пищеварительной системы.
Полезные особенности перловки

Перловка в своем составе имеет большое количество полезных и необходимых организму компонентов:
- широкий спектр витаминов, но основная роль отводится витаминам группы В, А, Е, РР, D;
- немало микроэлементов – калий магний, никель, марганец, бром, йод;
- клетчатка – необходимый компонент для нормальной работы пищеварительного тракта;
- органические соединения – белки, необходимые полноценного питания организма;
- аминокислоты – играющие первую роль в построении клеток организма.
Отвар, в котором была сварена перловка, не стоит выливать. Благодаря составляющим компонентам, отвар может оказывать благоприятное лечебное действие на органы пищеварения, успокаивать слизистые оболочки, создавая обволакивающее действие. Такой отвар, как и сама перловая крупа при панкреатите будет правильным компонентом в диетическом питании больного. Еще его применяют в виде слабого мочегонного средства, он может убирать спазмы и воспаление таких органов, как печень и желчный пузырь. Отваром перловки лечат сухой кашель при простуде, он поможет разжижить мокроту, что значительно облегчит состояние больного.
И даже вода, где замачивают перловую крупу перед приготовлением, имеет полезные особенности. В ней содержится компонент гордецин – своего рода антибиотик, который неплохо справляется с лечением заболеваний кожи, в основном грибковых поражений.
Не вредна ли перловка при панкреатите?

Панкреатит – довольно серьезный недуг поджелудочной железы, который имеет хроническое течение и моменты обострения. Чтобы избежать серьезных последствий, связанных с болезнью, следует прислушиваться к своему организму, а тем, кто уже «приобрел» эту болезнь, следить за своим образом жизни и в первую очередь питанием. Кроме медицинских указаний и рекомендаций по приему лекарственных средств, особое внимание следует уделять диете. Только тщательно соблюдая все эти предписания больному легче будет переносить обострения болезни и стремиться к выздоровлению.
Перловка относится к тем крупам, с помощью которых можно не только планировать свой рацион в разгрузочные дни, но и в моменты обострения панкреатита. Больные часто задают вопрос – можно ли есть при панкреатите перловку? Ответ будет строго положительным. Однако во время приготовления каши, следует четко придерживаться рецептов и правил приготовления.
Правильно приготовленная крупа окажет благоприятное влияние на всю работу желудочно-кишечного тракта, позволит быстрее пройти преодолеть период острого воспаления. Перловка действительно приносит положительный эффект, когда ее вводят в свой рацион люди с проблемами ПЖ.
Не стоит отказываться от перловой каши и после купирования обострения, когда поджелудочная железа придет в норму. Во время ремиссии больным также будет полезно кушать перловую кашу. При постоянном положительном воздействии на органы пищеварения будет меньше риска возвращения болезни.
Важно: Если у больного наблюдается период обострения панкреатита, диетологи однозначно советуют ему включить в свой рацион кашу из перловки. Этот продукт будет оказывать благоприятное влияние на работу многих органов – не будет перегружена поджелудочная железа, будет ярко выражено антибактериальное и кровоочистительное действие.
Правила приготовления диетических перловых блюд
Как правильно приготовить перловые блюда для больных с панкреатитом, лучше всего подскажет лечащий врач. Одно из основных условий приготовления – это то, что крупа должна максимально развариться, не быть жесткой. Такое блюдо можно употреблять больным, как в периоды обострения болезни, так и после снятия приступов.
Перловая каша
 Что бы каша была правильно приготовлена, полезна для больного, и одновременно была вкусной, при ее приготовлении не следует пренебрегать определенным правилам приготовления и рекомендациям.
Что бы каша была правильно приготовлена, полезна для больного, и одновременно была вкусной, при ее приготовлении не следует пренебрегать определенным правилам приготовления и рекомендациям.
- В первую очередь перловую крупу нужно тщательно промыть несколько раз.
- После этого ее засыпают в кастрюлю, где предполагается ее готовить.
- Затем ее заливают полностью холодной водой и оставляют для набухания на всю ночь. Самые оптимальные пропорции – на один стакан крупы следует взять один литр холодной воды. В некоторых случаях, для придания блюду нежности, обычную воду можно заменить простоквашей. Но готовить на простокваше можно лишь для больных, находящихся в периоде ремиссии.
- Утром, когда крупа хорошо набухнет, её заливают теплым обезжиренным молоком и варят на водяной бане до готовности. Чтобы каша получилась хорошо разваренной, варить её необходимо несколько часов. Если у больного существует непереносимость молока, его можно заменить простой очищенной водой.
- Кушать кашу желательно в теплом виде, тогда можно будет в полной мере почувствовать её вкус.
Суп с перловкой
 Ингредиенты:
Ингредиенты:
- Перловка – 200 грамм;
- Вода или овощной, куриный отвар – 1,5 литра;
- Морковь – 1 шт.;
- Репчатый лук – 1 шт.;
- Стебель сельдерея – 2 шт.;
- Щепотка соли;
- Свежая зелень укропа или петрушки.
Приготовление супа, прежде всего, начинается с подготовки крупы. Перловку хорошо промывают и заливают кипятком на три часа, чтобы она как следует разбухла и стала более мягкой. Далее вскипятите в кастрюле воду, переложите в нее всю замоченную крупу и варите на протяжении 30 минут.
В это время морковка натирается на терке, лук и сельдерей мелко шинкуются. Подготовленные овощи тушатся на сковородке с небольшим количеством жидкости и растительного масла в течение 15 минут до полной готовности, причем сначала кладут лук и морковь, а в середине тушения – сельдерей.
Овощную смесь вводят в кастрюлю, где варится крупа, размешивают, присаливают и доводят до кипения. Готовый суп должен настояться 10-15 минут, после чего его подают на стол с измельченной зеленью и белыми сухариками.
Пюре из крупы
 Ингредиенты:
Ингредиенты:
- Перловка – 200 грамм;
- Обезжиренный творог – 1 ст. ложка;
- Простокваша – 150 мл.;
Зелень укропа или петрушки – небольшой пучок; - Щепотка соли.
Промытую и очищенную крупу отваривают в воде в течение 40-50 минут. Готовую кашу процеживают и перекладывают в чашу блендера. Туда же добавляют остальные компоненты – кисломолочные продукты, зелень и соль. Для получения более жидкой текстуры можно добавить пару столовых ложек крупяного отвара.
Смесь взбивают несколько минут и подают в качестве гарнира.
Выводы
Согласно вышесказанному, перловая крупа является продуктом, который очень даже полезен при панкреатите. Нет противопоказаний для ее употребления, кроме условия правильности приготовления. Продукт, обладающий массой полезных свойств, богатый множеством витаминов, микроэлементов, аминокислотами, оказывает благоприятное влияние на работу всей пищеварительной системы.
По отзывам многих специалистов следует, что правильно подобранное диетическое питание, обязательно включающее в себя перловку, позволит уменьшить количество употребляемых лекарственных препаратов. Но такое решение должно быть принято только под контролем лечащего врача ив строго индивидуальном порядке для каждого пациента.
Загрузка…
Источник
При панкреатическом поражении паренхиматозной железы в рационе пациента обязательно должны присутствовать каши, обладающие широким спектром полезных свойств и не нагружающие больной орган. В представленном обзоре подробно рассмотрена вся польза перловой крупы, ее возможность употребления при панкреатите и специальный рецепт ее приготовления.
Терапевтическое лечение панкреатической патологии заключается не только в приеме медикаментозных средств, но и в соблюдении правил диетического рациона. Диета при воспалении паренхиматозной железы должна включать в себя достаточный уровень концентрации полезных микроэлементов и витаминных комплексов, а употребляемые блюда должны быть только в свежеприготовленном виде, легкими и не провоцирующими увеличение секреции желудка и развитие газообразования. Белковые соединения при панкреатической патологии и животные жиры обязательно заменяются растительными белками и жирами. Для облегчения нагрузки на паренхиматозную железу все ингредиенты должны предварительно измельчаться и готовиться на пару, в духовке, или методом отваривания. Довольно частым ингредиентом в рационе пациентов с этой болезнью должны быть крупы, из которых готовятся полезные каши. К числу разрешенных круп относятся: перловка, манка, гречка, овсянка и рис. В представленном обзоре подробнее рассмотрим, какими полезными свойствами обладает перловка при панкреатите, можно ли есть ее в периоды ремиссии и обострения панкреатического заболевания, а также как ее правильно приготовить, чтобы не перегрузить больной паренхиматозный орган.
Польза перловой каши
Перловка изготавливается из ячменных зерен, обогащенных широким спектром полезных витаминных комплексов и микроэлементов, а также других питательных компонентов, которые необходимы для активного роста, развития и жизнедеятельности организма человека.
Ячменные зерна способствуют:
- восстановлению метаболических процессов в организме;
- укреплению костной системы опорно-двигательного аппарата;
- выведению токсичных соединений и шлаков из человеческого организма;
- устранению патологических процессов в почечной системе органов, желчном пузыре, одним из которых является холецистит, а также в системе органов ЖКТ, сердечно-сосудистой системе и мочевыделительной;
- восстановлению функциональности щитовидки и повышению иммунитета;
- улучшению состояния эпидермиса.
Изготавливаемая из этого сырья перловая крупа на прилавки магазинов продается в трех разновидностях:
- в виде крупы, изготовленной из цельнозернового ячменного сырья с удалением внешней оболочки;
- в форме «голландки», представляющей собой целое ячменное зерно, прошедшее глубокую обработку;
- в виде ячневой крупы, которая представляет собой обычную перловку, только в измельченном состоянии.
Ячневая крупа обладает большей популярностью, чем перловая, она используется для приготовления не только каши, но и клецков, супов, фаршированной птицы, или рыбы. Польза ячневой крупы ничем не отличается от перловой, помимо чуть большего содержания клетчатки, так как ячка не шлифуется, в отличие от перловки.
Перловая крупа обогащена следующим составом:
- витаминный комплекс, включающий витамины группы B, РР, А, Е, D;
- микроэлементы в виде калия, магния и никеля, марганца и меди, брома и йода и так далее;
- клетчатка;
- высокая концентрация белковых соединений;
- аминокислоты.
Готовый отвар из перловки используется для устранения патологических нарушений в функционировании органов пищеварительной системы, благодаря оказанию обволакивающего эффекта и смягчающего воздействия на слизистые оболочки. Легкое мочегонное свойство отвара, а также спазмолитический и противовоспалительный эффекты необходимы для устранения патологий печени и желчного пузыря. Отвар оказывает отхаркивающее воздействие на организм человека и укрепляет иммунитет, что необходимо при простудных болезнях.
И также стоит отметить, что вода, в которой замачивается перловая крупа перед ее приготовлением, содержит в своем составе антибиотическое вещество гордецин, который широко используется в лечении патологий эпидермиса, обладающих грибковых характером происхождения.
Не рекомендуется употреблять перловку людям, страдающим от повышенной кислотности желудка и нарушений со стулом, в частности, газообразованием и запорами.
Женщинам в период беременности и мужчинам при планировании ребенка также не рекомендовано увлекаться употреблением этой крупы. Это обусловлено тем, что для беременных дам вред перловки заключается, в содержащемся, в зернах глютене, а у сильной половины человечества может снизиться уровень потенции.
Можно ли перловку при панкреатите?
Перловая крупа относится к числу диетических круп, которые полезны не только для похудения, но и при панкреатическом поражении поджелудочной железы. Поэтому на вопрос, можно есть или нет перловку при панкреатите, ответ будет однозначным: да, но готовить ее необходимо согласно специальной рецептуре, так как это тяжелая крупа. Употребление перловой каши при панкреатите будет способствовать оказанию благотворного воздействия на всю систему органов ЖКТ и ускорению регенерации поврежденного органа.
Рецепты приготовления каши при различных стадиях заболевания
Если у пациента диагностирован острый процесс язвенного поражения 12-перстной кишки и желудка, хронический колит, или панкреатит, употреблять перловую кашу рекомендуется в хорошо разваренном состоянии, причем готовить ее следует согласно следующему пошаговому рецепту:
- Перловку промыть 2–3 раза в горячей воде.
- Затем чистую перловку в соотношении на 1 стакан крупы залить 1 литром воды, кефира, или простокваши и оставить на ночь для вымачивания.
- Поутру слить всю жидкость, распаренную крупу залить вскипяченной водой, или разогретым молоком в соотношении 1:3 и варить кашу на протяжении 6 часов не мешая, лучше на водяной бане, или в духовке.
- Употреблять готовую перловую кашу рекомендуется в горячем виде, так как при остывании она теряет все свои вкусовые качества.
Перловка очень полезна, но не стоит забывать, что кушать ее следует в небольшом количестве.
Источник
Диетическому питанию гастроэнтерологи отводят значимое место в лечении панкреатита. Поджелудочная железа нуждается в «перезапуске», и сделать это можно только максимально щадя органы ЖКТ.
Потому очень важно знать нюансы правильной организации рациона и не употреблять запрещенные продукты при панкреатите.

Общие принципы диеты при панкреатите
Организация правильного питания при проблемной поджелудочной железе состоит из простых правил:
- Пища подвергается механической обработке. Все твердые продукты хорошо провариваются, измельчаются, протираются.
- Еда готовится только методом варения, парения или в мультиварке. Недопустимо что-то жарить, коптить, вялить, засаливать, консервировать.
- Запрещается переедание. Желудок нагружают малыми порциями, но регулярно. Идеальная схема питания – кушать через каждые 3–4 часа, а за 2 часа до сна – позволять себе только стакан воды или травяного настоя.
- Все продукты должны быть свежими. Овощи и фрукты – спелыми. Мясо – не размороженным. Молочка – не последнего дня в указанном сроке изготовления.
- Пища принимается оптимальной температуры – не более 50°C, но не менее 20°C. Нельзя кушать прямо «с пылу с жару» или остывшую еду.
От вредных привычек придется решительно отказаться. Речь не только о никотине или алкогольных напитках (о них и речи не может быть при заболеваниях поджелудочной). Нужно пересмотреть свои склонности к хаотичным перекусам – на бегу, всухомятку или на ночь глядя.

Что нельзя есть при панкреатите: запрещенные продукты
Некоторые продукты могут иметь двойную «репутацию». Например, обезжиренный творог или 1% кефир – идеальная, казалось бы, диетическая еда. Но при гастрите с повышено кислотностью молочка способна навредить. Можно или нельзя тот или иной продукт, зачастую зависит от периода заболевания (ремиссии, приступа, хронического течения) или сопутствующих болезней.
Однако существует список продуктов и блюд, которые категорически нельзя есть при любой форме панкреатита:
- Вся свежая сдобная выпечка, все виды пирожков, пирожных, булочек.
- Шоколадные изделия, карамель, сгущенка, мороженое, орехи, инжир, курага.
- Все бобовые.
- Исключаются виды жирных наваристых первых блюд – борщ, рассольник, грибная похлебка. Под запретом и холодные блюда – свекольник или окрошка.
- Нужно забыть о жирной рыбе, птице и мясе – особенно свинине и баранине. Исключаются все копченые колбасы, консервы, засушенная рыба.
- Не едят при панкреатите жаренных и сваренных вкрутую яиц.
- Из молочных продуктов вычеркивают сметану, йогурты, маргарин, жирные молоко, творог и масло.
- Каши не варят из перловки и пшенки.
- Из овощей – забывают о редисе, капусте, перце, шпинате, луке и чесноке.






Естественно, запрещен любой фаст-фуд и острая еда. Табу налагают на кофе, газировку, виноградный и грейпфрутовый соки.
Что можно есть при панкреатите: список продуктов
Несмотря на внушительный перечень запрещенных продуктов, остается еще немало простора для полноценного питания даже при панкреатите.
| Изделия из муки | Вчерашний хлеб (предпочтение – цельнозерновому, ржаному, пшеничному), сухари домашнего приготовления, сушки, галетное печенье, хлебцы. В периоды ремиссии – лапша и спагетти (до 170 грамм порция). |
| Крупы | Рис, гречка, овсянка, манка. |
| Виды овощей и зелени | Из овощей выбирают картофель, тыкву, свеклу, морковь, баклажаны, кабачки. Ежедневно можно добавлять по 1 ст. л. измельченного сельдерея, петрушки и укропа. |
| Рыбные блюда | Можно есть мякоть сортов с наименьшей жирностью (хек, треска, судак), отваренных или приготовленных в мультиварке. Рыбные тефтели и бульоны. |
| Морепродукты | Морская капуста. |
| Мясное меню | Для приготовления бульонов, паровых котлет и тефтелей предпочтение отдают курице, кролику, индейке, нежирной телятине. |
| Кисломолочное | Кефир, обезжиренный творог, сыр не запрещены с нормальной или пониженной кислотностью желудка. |
| Яйца | Омлет на пару из куриных и перепелиных яиц. |
| Масло | Рафинированное подсолнечное, оливковое, льняное, тыквенное. В стабильной ремиссии – сливочное (не больше 30 грамм в сутки). |
| Фрукты | Бананы, запеченные яблоки. |
| Продукты пчеловодства | Мед, прополис, маточное пчелиное молочко. |
| Специи | Кунжут, фенхель, тмин, куркума, гвоздика. |
Какие овощи можно есть
Можно не бояться кушать картошку, морковку, свеклу. Нетяжелыми овощами для панкреатита и гастрита считается также кабачок, тыква. Если кислотность желудка не повышена, разрешена цветная капуста.

Однозначно придется отказаться от следующих овощей и видов зелени:
- перца (болгарского, салатного, острого);
- дайкона и редиса;
- чеснока и лука (репчатого и зеленого);
- щавеля и салатного листа;
- ревеня и хрена.
В периоды ремиссии, с большой осторожностью, позволяют себе маленькие порции помидоров и огурцов. Естественно, нужно быть уверенными, что овощи не напичканы нитратами и не хранились долго на складах. Лучше всего покупать овощи на деревенских рынках, в соответствующий сезон.
Какие фрукты или ягоды можно есть
При заболевании поджелудочной железы можно кушать:
- Некислые яблоки и спелые груши. Лучше всего – запеченные, протертые. Шкурку и сердцевину удаляют. Хороши компоты из сухофруктов с сахарозаменителями (сорбитом или ксилитом).
- Бананы. Уже на 5–7 день после обострения.

Очень целебны отвары из сухих плодов шиповника и черной смородины.
Компоты, желе или кисели полезны из свежей брусники, черноплодной рябины, черемухи и голубики. Противопоказание для этих ягод – только склонность к запорам.
В дни стойкой ремиссии можно побаловать себя:
- спелой мякотью дыни и авокадо;
- ломтиком ананаса;
- несколькими дольками мандарина (без пленочки).
Нельзя грейпфрут, помело, апельсин. Эти цитрусовые высококислотны.
Виноград, сливы и абрикосы лучше исключить совсем.
Малину и клубнику запрещают из-за жестких семян и повышенной сладости. То же относится и к свежей черной смородине. Эти ягоды можно добавлять вне периодов обострения панкреатита.
Что можно кушать из мяса
Диета при панкреатите и холецистите не исключает блюда из птиц – курицы, индейки, фазана, утки. Мясо едят хорошо проваренным и протертым. Перед приготовлением важно удалить все пленки, видимый жир, хрящи и сухожилия.
На ремиссионной стадии мясное меню разнообразят нежирной телятиной и крольчатиной. Можно отваривать куриные желудки и печень. Но только когда нет никаких диспепсических симптомов, особенно диареи.
Из перечисленных видов мяса делают тефтели, паровые котлеты, запеканки с манкой. Бульоны второй проварки используют как основу для овощных супов-пюре.

При положительной динамике восстановления поджелудочной железы диетологи разрешают дополнить рацион вареным говяжьим языком, а также молочной докторской колбасой (без специй и консервантов).
Само собой разумеется, что мясо нельзя жарить, коптить, мариновать в луке или перце.
Какую рыбу можно
Из речной и морской рыбы разрешены сорта жирностью до 4%:
- самая низкая жирность (меньше 1%) у речного окуня, наваги, трески, минтая, путассу;
- к 2-х процентным по жирности рыбам относят плотву, кефаль, щуку, камбалу, миногу и белорыбицу;
- не более 4-х процентов жиров содержится в морском окуне, хеке, красноперке, сельди и сазане.

Более жирную рыбу, такую как зубатку, карп, тунец, горбушу, анчоус и мойву, разрешают лишь в стадии ремиссии.
Рыба должна быть свежей, хранящейся во льду. О перемороженности можно судить по желтоватому оттенку на брюхе.
Для блюд используют филе, избавленное от шкурки и костей. Первый месяц после острого приступа вводят рыбу в перемолотом виде. Из нее готовят паровые котлеты, добавляют в овощные пудинги.
Молочка
Строго запрещено при панкреатите употребление сгущенки, йогуртов, мороженого, плавленого или копченого сыра.
Не рекомендуется брать домашнее молоко, не прошедшее специальную обработку и пастеризацию.
Выбирая молочный продукт в магазине, нужно пристально изучить состав на отсутствие добавок. Обязательно обратить внимание на дату изготовления и процент жира.
Молочка вводится в рацион не раньше второй недели после острого приступа поджелудочной. Начинают с 1% кефира. Затем разрешают добавлять в каши по 50 мл 1,5% молока или 5-10 г несоленого сливочного масла.
Ремиссия и отсутствие гастрита с повышенной кислотностью позволяют добавить в меню нежирные сорта твердых сыров и творога.
Крупы
Самыми безопасными для органов ЖКТ можно назвать рис и гречку. Их варят на паровой бане или в мультиварке. Рисовую или гречневую муку используют как составляющее для рыбных котлет, овощных супов-пюре, в приготовлении домашних хлебчиков.
Вслед за рисом и гречкой в рацион вводят манку. Кашу варят на воде или используют в творожных и фруктовых пудингах, приготовленных в мультиварке.
Для разнообразия ремиссионного меню можно кушать каши пшеничную и овсяную. Для полного разваривания и облегчения усвоения их желудком, крупы предварительно замачивают на час-другой.


В некоторых случаях диетологи разрешают эти крупы вскоре после острого панкреатита. Вяжущие обволакивающие свойства овса хорошо восстанавливают слизистую желудка после рецидивов гастрита, холецистита и других желудочно-кишечных заболеваний.
Сладости и панкреатит
Природная сахароза в достаточном количестве содержится во фруктах и ягодах. Из разрешенных ингредиентов варят кисели, компоты, делают отвары, пудинги, запеканки.

Подслащивает жизнь людей, страдающих панкреатитом, мед и продукты пчеловодства. Они не только вкусно разнообразят травяные настои и хлебчики, но и благотворно влияют на работу ЖКТ.
К чаю или кефиру хорошо подойдут сушки или галетное печенье. Их нужно выбирать в диетических отделах магазинов и проверять состав на упаковке.

В стадии ремиссии панкреатита диетологи разрешают безе (белковое суфле). Его лучше приготовить самостоятельно, взбив белок с сахарозаменителем и подсушив в духовке при небольшой температуре.
Ни в коем случае не употребляется сгущенка, мороженое, инжир, шоколад и сдобные выпечки. Высокое содержание сахара и жиров вызовет острый приступ панкреатита и осложнения.
Приправы
Специи и пряности значительно улучшают вкусовые качества блюд. Диета при панкреатите не запрещает использование некоторых видов приправ:
- корицы, куркумы и гвоздики;
- кунжута и семян льна;
- петрушки и укропа (сушеного или свежего);
- прованских трав и фенхеля.

Осторожно вводят в меню кориандр, базилик и мяту. Через несколько месяцев успешного лечения панкреатита добавляют в супы лавровый лист.
Строгий запрет на всех стадиях панкреатита остается на хрен, горчицу, чеснок, лук и уксус. Категорически нельзя кушать зелень с высоким уровнем кислоты – салатный лист, щавель, зеленый лук и чеснок, шпинат.
Диета при остром панкреатите
Диета при остром воспалении поджелудочной железы предполагает плавный переход от голода к расширенному столу №5:
- Первые сутки питательные вещества поступают в организм исключительно парентеральным путем. Если удалось купировать тошноту и рвоту, дают пить жидкости комнатной температуры – чистую воду, отвар шиповника, несладкий чай – не более чем по 150 мл в каждые 4 часа.
- На 2–3 сутки уже можно принимать жидкую теплую однородную пищу – слизистую кашу, суп-пюре, ягодный кисель с сахарозаменителем. Питание в этот период – малопорционное и частое, каждые 3 часа.
- Примерно через неделю меню разнообразиться компотом, фруктовым пюре, супом на бульоне с протертыми овощами, омлетом на пару, кефиром 1%, обезжиренным творогом, печеными яблоками, мясными и рыбными котлетами на пару.
- Через месяц после острого приступа уже безопасно кушать еду без ее тщательного протирания при приготовлении. Маленькие кусочки свежих фруктов, отварное филе мяса, рыбы, птицы, вчерашнего хлеба тщательно пережевывают уже в процессе трапезы. Разовые порции становятся больше, до 600 г.
Все новые ингредиенты вводятся постепенно, не более чем по одному в день.
Необходимость соблюдения диеты
Грамотный рацион и дисциплина пациента – основа для успешного лечения панкреатита. Строгую диету придется соблюдать на протяжении многих месяцев. Но, если набраться терпения, именно этот путь дает шанс восстановить полноценную работу поджелудочной железы и даже излечить панкреатит навсегда.
Диетическое питание – главный аспект в комплексной терапии панкреатита. Без этого невозможно остановить интоксикацию организма поджелудочными ферментами. Перерыв в работе ЖКТ и последующий щадящий режим дают время купировать патологические процессы, не дать панкреатическому соку начать переваривать саму поджелудочную и привести к необратимым процессам в тканях.
Последствия несоблюдения диеты
Панкреатит легко перерастает в язву желудка, так как в поврежденной слизистой открываются кровотечения. А из-за того, что отток желчи нарушен, поражается печень и есть риск заработать гепатит.
Отказ от соблюдения диеты чреват и другими тяжелыми осложнениями с развитием сопутствующих заболеваний:
- обструкции двенадцатиперстной кишки;
- гастрита;
- холецистита;
- дуоденита;
- жлб (желчекаменной болезни);
- тромбоза селезеночных вен;
- образования кисты и злокачественной опухоли.
Кроме того, частый спутник хронического панкреатита – сахарный диабет. Поджелудочная железа отвечает за выработку ферментов для переваривания пищи и инсулина, необходимого в расщеплении сахарозы. Только четкое соблюдение всех инструкций диетолога остановит патологические изменения в панкреатической ферментации.
Примерное меню на неделю
Каждую неделю можно составлять сочетания блюд для диетического питания из разрешенных продуктов. Меню может варьироваться. Это не принципиально, если блюдо, которое обычно едят на завтрак, захочется скушать на полдник.
Важнее следить за тем, чтобы дневной рацион был как можно разнообразнее. То есть, если какой-то молочный продукт уже присутствовал на завтраке, на полдник выбирают что-то еще.
Варианты для завтраков:
- овсяная каша на воде или молоке (в зависимости от разрешения лечащего врача) с чаем;
- омлет (максимум из 2-х яиц), кусочек черного хлеба, узвар сухофруктов;
- творожно-манный пудинг, приготовленный в мультиварке, с травяным чаем;
- рисовая молочная каша и черный некрепкий чай с медом;
- сырные галеты с запеченными яблоками, ягодный компот;
- овсяная каша и отвар из черной смородины;
- гречано — морковная запеканка, ломтик вчерашнего хлеба с медом и зеленый чай.
Легкий перекус в виде второго завтрака может состоять из:
- банана;
- запеченного яблока с медом;
- ягодного киселя;
- яблочного желе;
- фруктового мусса;
- овощного мусса;
- чая с хлебчиками.
Блюда для обедов:
- овощной суп, куриное филе на пару, компот;
- морковно-тыквенный суп-пюре, рыбное филе на пару, отвар шиповника;
- куриный бульон с сухариками, салат из вареной моркови или свеклы, зеленый чай;
- суп с индюшиным филе и гречкой, кабачковое пюре, травяной сбор;
- рыбный суп, рис с вареной морковью, овощной микс;
- рисовый суп на ку
