Пересадка островковых клеток поджелудочной железы
Что такое панкреатические островки?
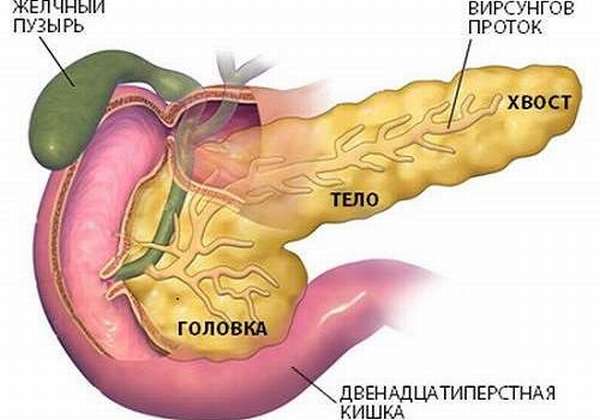
Панкреатические островки, также называемые островками Лангерганса, — это крошечные скопления клеток, диффузно рассеянные по всей поджелудочной железе. Поджелудочная железа – это орган, имеющий продольную форму длиною 15-20 см, который располагается позади нижней части желудка.
Панкреатические островки содержат несколько видов клеток, включая бета-клетки, которые вырабатывают гормон инсулин. Поджелудочная железа также создает ферменты, помогающие организму переваривать и усваивать еду.
Панкреатические островки содержат несколько видов клеток, включая бета-клетки, которые вырабатывают гормон инсулин.
Когда уровень глюкозы крови повышается после принятия пищи, поджелудочная железа отвечает на это высвобождением в кровоток инсулина. Инсулин помогает клеткам по всему организму поглощать глюкозу из крови и использовать ее для выработки энергии.
Сахарный диабет развивается, когда поджелудочная железа не вырабатывает достаточного количества инсулина, клетки организма не используют этот гормон с достаточной эффективностью или по обеим причинам. В результате глюкоза накапливается в крови, а не поглощается из нее клетками организма.
При диабете 1 типа бета-клетки поджелудочной железы прекращают выработку инсулита, так как иммунная система организма атакует их и уничтожает. Иммунная система защищает людей от инфекций, выявляя и разрушая бактерии, вирусы и другие потенциально вредные чужеродные вещества. Люди, имеющие диабет 1 типа, должны ежедневно принимать инсулин в течение всей жизни.
Сахарный диабет 2 типа обычно начинается с состояния, называемого инсулинорезистентностью, при котором организму не удается эффективно использовать инсулин. Со временем выработка этого гормона также сокращается, поэтому многим пациентам с диабетом 2 типа в конечном итоге приходиться принимать инсулин.
Что такое пересадка островков поджелудочной железы?
Существует два вида трансплантации (пересадки) панкреатических островков:
- Аллотрансплантация.
- Аутотрансплантация.
Аллотрансплантация островков Лангерганса – это процедура, во время которой островки из поджелудочной железы умершего донора очищают, обрабатывают и пересаживают другому человеку. В настоящее время аллотрансплантация панкреатических островков считается экспериментальной процедурой, так как технология их пересадки еще недостаточно успешна.
Для каждой аллотрансплантации панкреатических островков ученые используют специализированные ферменты, с помощью которых удаляют их из поджелудочной железы умершего донора. Затем островки очищают и подсчитывают в лаборатории.
Обычно реципиенты получают две инфузии, в каждой из которых содержится 400 000 – 500 000 островков. После имплантации бета-клетки этих островков начинают вырабатывать и выделять инсулин.
Аллотрансплантация островков Лангерганса проводится пациентам с диабетом 1 типа, у которых плохо контролируются уровни глюкозы в крови. Цель пересадки состоит в том, чтобы помочь этим больным достичь относительно нормальных показателей глюкозы крови с ежедневными инъекциями инсулина или без них.
Cнизить или устранить риск неосознанной гипогликемии (опасное состояние, при котором пациент не чувствует симптомов гипогликемии). Когда человек ощущает приближение гипогликемии, он может предпринять меры, чтобы поднять уровень глюкозы в крови до нормальных для него значений.
Аллотрансплантация панкреатических островков проводится только в больницах, получивших разрешение на клинические испытания этого метода лечения. Пересадки часто проводятся радиологами – врачами, которые специализируются на медицинской визуализации. Радиолог использует рентген и ультразвук, чтобы направлять введение гибкого катетера через небольшой разрез в верхней части брюшной стенки в портальную вену печени.
Портальная вена – это крупный кровеносный сосуд, несущий кровь в печень. Островки медленно вводят в печень через катетер, установленный в портальной вене. Как правило, эта процедура проводится под местной или общей анестезией.
Пациенты часто нуждаются две или больше трансплантации, чтобы получить количество функционирующих островков, достаточное для снижения или устранения потребности во введении инсулина.
Аллотрансплантация панкреатических островков. При аутотрансплантации островки экстрагируют из собственной поджелудочной железы пациента.
Аутотрансплантация панкреатических островков проводится после тотальной панкреатэктомии – хирургического удаления всей поджелудочной железы – у пациентов с тяжелым хроническим или длительно протекающим панкреатитом, который не поддается другим методам лечения. Эта процедура не считается экспериментальной. Аутотрансплантация островков Лангенрганса не проводится у пациентов с диабетом 1 типа.
Процедура проходит в больнице под общей анестезией. Сперва хирург удаляет поджелудочную железу, из которой потом экстрагируют панкреатические островки. В течение часа очищенные островки вводят через катетер в печень больного. Цель такой пересадки – обеспечить организм достаточным для выработки инсулина количеством островков Лангерганса.
Что происходит после трансплантации островков поджелудочной железы?
Островки Лангерганса начинают высвобождать инсулин вскоре после трансплантации. Тем не менее, полноценное их функционирование и рост новых кровеносных сосудов требуют времени.
Реципиентам до начала полноценной работы пересаженных островков приходиться продолжать инъекции инсулина. Они также могут принимать до и после трансплантации специальные препараты, способствующие успешному приживлению и длительному функционированию островков Лангерганса.
Тем не менее, аутоиммунный ответ, уничтоживший собственные бета-клетки пациента, может снова атаковать пересаженные островки. Хотя традиционным местом для инфузии донорских островков является печень, ученые проводят исследования альтернативных мест, включая мышечные ткани и другие органы.
Каковы преимущества и недостатки аллотрансплантации панкреатических островков?
Преимущества аллотрансплантации островков Лангерганса включают улучшение контроля глюкозы крови, снижение или устранение потребности в инъекциях инсулина для лечения диабета, предотвращение гипогликемии. Альтернативой трансплантации панкреатических островков является пересадка всей поджелудочной железы, которая чаще всего проводится вместе с пересадкой почки.
Преимущества трансплантации всей поджелудочной железы – меньшая зависимость от инсулина и более длительное функционирование органа. Основной недостаток пересадки поджелудочной железы состоит в том, что это очень сложная операция с высоким риском развития осложнений и даже смерти.
Аллотрансплантация панкреатических островков может также помочь избежать неосознанной гипогликемии. Научные исследования показали, что даже частично функционирующие после пересадки островки могут предотвратить это опасное состояние.
Улучшение контроля над уровнем глюкозы в крови с помощью аллотрансполантации островков также может замедлить или предотвратить прогрессирование вызванных диабетом проблем, таких как заболевания сердца и почек, поражения нервов и глаз. Длятся исследования по изучению этой возможности.
Недостатки аллотрансплантации панкреатических островков включают риски, связанные с самой процедурой – в частности, кровотечения или тромбозы. Пересаженные островки могут частично или полностью прекратить свое функционирование. Другие риски связаны с побочными эффектами иммуносупрессивных препаратов, которые вынуждены принимать пациенты для того, чтобы остановить отторжение иммунной системой пересаженных островков.
Если у пациента уже есть пересаженная почка и он уже принимает иммуносупрессивные препараты, дополнительными рисками являются только инфузия островков и побочные эффекты иммуносупрессивных препаратов, которые вводятся во время аллотрансплантации. Эти лекарственные средства не нужны при аутотрансплантации, так как вводимые клетки берутся из собственного организма пациента.
Какова эффективность трансплантации островков Лангерганса?
С 1999 по 2009 год в США было проведено аллотрансплантацию островков поджелудочной железы 571 пациенту. В некоторых случаях эта процедура проводилась в сочетании с пересадкой почки. Большая часть пациентов получили одну или две инфузии островков. В конце десятилетия среднее количество островков, получаемых во время одной инфузии, составляло 463 000.
Согласно статистическим данным, в течение года после трансплантации около 60% реципиентов получили независимость от инсулина, под чем подразумевается прекращение инъекций инсулина длительностью, как минимум, 14 дней.
На конец второго года после пересадки прекратить инъекции, как минимум, на 14 дней могли 50% реципиентов. Тем не менее, долгосрочную независимость т инсулина поддерживать трудно, и в конечном итоге большинство из пациентов были вынуждены снова принимать инсулин.
Были определены факторы, связанные с лучшими результатами аллотрансплантации:
- Возраст – 35 лет и старше.
- Более низкие уровни триглицеридов в крови перед трансплантацией.
- Более низкие дозы инсулина перед трансплантацией.
Тем не менее, научные данные свидетельствуют о том, что даже частично функционирующие пересаженные островки Лангерганса могут улучшить контроль над уровнем глюкозы в крови и снизить дозы вводимого инсулина.
В чем состоит роль иммуносупрессантов?
Иммуносупрессивные препараты необходимы для предотвращения отторжения – распространенной проблемы при любой трансплантации.
Ученые добились многих успехов в области трансплантации островков Лангерганса в течение послезних лет. В 2000 году канадские ученые опубликовали свой протокол трансплантации (Эдмонтонский протокол), который был адаптирован медицинскими и исследовательскими центрами всего мира и продолжает совершенствоваться.
Эдмонтонский протокол вводит использование новой комбинации иммуносупрессивных препаратов, включая даклизумаб, сиролимус и такролимус. Ученые продолжают развивать и изучать модификации этого протокола, включая улучшенные схемы лечения, которые способствуют увеличению успеха трансплантации. Эти схемы в различных центрах могут быть разными.
Примеры других иммуносупрессантов, используемых при трансплантации островков Лангерганса, включают антитимоцитарный глобулин, белатацепт, этанерцепт, алемтузумаб, базаликсимаб, эверолимус и мофетил микофенолата. Ученые также исследуют препараты, не принадлежащие к группе иммуносупрессантов, — например, экзенатид и ситаглиптин.
Иммуносупрессивные препараты имеют серьезные побочные эффекты, а их долгосрочное влияние до сих пор полностью не изучены. Немедленные побочные эффекты включают язвы в ротовой полости и проблемы в пищеварительном тракте (например, расстройство желудка и диарея). У пациентов могут также развиваться:
- Повышение уровней холестерина крови.
- Повышение артериального давления.
- Анемия (снижение количества эритроцитов и гемоглобина крови).
- Усталость.
- Снижение количества лейкоцитов в крови.
- Ухудшение функции почек.
- Повышенная восприимчивость к бактериальным и вирусным инфекциям.
Прием иммуносупрессантов также повышает риск развития некоторых видов опухолей и рака.
Ученые продолжают искать пути достижения толерантности иммунной системы к пересаженным островкам, при которой иммунитет не распознает их в качестве чужеродных.
Иммунная толерантность позволила бы поддерживать функционирование пересаженных островков без приема иммуносупрессивных препаратов. Например, один из методов заключается в трансплантации островков, инкапсулированных в специальное покрытие, которое может помочь предотвратить реакцию отторжения.
Какие препятствия стоят перед аллотрансплантацией панкреатических островков?
Нехватка подходящих доноров – главное препятствие для широкого применения аллотрансплантации островков Лангерганса. Кроме этого, не все донорские поджелудочные железы подходят для экстрагирования островков, так как они не отвечают всем критериям отбора.
Нужно учитывать также и то, что во время подготовки островков к пересадки они часто повреждаются. Поэтому каждый год проводиться очень мало трансплантаций.
Ученые изучают различные методы решения этой проблемы. Например, используют только часть поджелудочной железы от живого донора, применяют панкреатические островки свиней.
Ученые пересаживали островки свиней другим животным, включая обезьян, инкапсулируя их в специальное покрытие или применяя препараты для профилактики отторжения. Другой подход состоит в создании островков из клеток других типов – например, из стволовых клеток.
Кроме этого, широкому распространению аллотрансплантации островков препятствуют финансовые барьеры. Например, в США технология трансплантации считается экспериментальной, поэтому ее финансируют из исследовательских фондов, так как страховки не покрывают подобные методы.
Питание и диета
Человек, которому провели трансплантацию панкреатических островков, должен соблюдать диету, разработанную врачами и диетологами.
Иммуносупрессивные препараты, принимаемые после пересадки, могут стать причиной увеличения веса. Здоровое питание важно для контроля над массой тела, артериальным давлением, холестерином крови и уровнями глюкозы в крови.
Последнее изменение: 2020-08-5
Дата написания: 2017-10-23
Источник
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Трансплантация островковых клеток поджелудочной железы имеет теоретические преимущества по сравнению с трансплантацией всего органа: процедура менее инвазивна, островки могут сохраняться в криоконсервантах, что дает возможность оптимизации времени трансплантации. Тем не менее процедура слишком нова, чтобы говорить о преимуществах, но постоянное совершенствование методики способствует увеличению шансов на успех. Недостатки заключаются в том, что трансплантированные глюкагон-секретирующие а-клетки не функционируют (что, возможно, ведет к гипогликемии) и для получения островковых клеток для одного пациента требуется несколько желез (что обостряет несоответствие между поставкой и спросом и лимитом применения процедуры). Вместе с тем показано, что трансплантация островковых клеток помогает поддерживать нормальный уровень сахара в крови у пациентов, нуждающихся в тотальной панкреатэктомии из-за болей при хроническом панкреатите. Показания к операции такие же, как при трансплантации всей поджелудочной железы. Одновременная трансплантация островковых клеток и почек может быть стать весьма целесообразной операцией, после того как технология улучшится.
Процедура трансплантации островковых клеток поджелудочной железы
Поджелудочная железа удаляется у доноров-трупов со смертью мозга; проводится перфузия коллагеназы через панкреатический проток для отделения панкреатических островков от ткани поджелудочной железы. Очищенная фракция островковых клеток вводится чрескожно в портальную вену. Островковые клетки перемещаются в печеночные синусы, где оседают и секретируют инсулин.
Результаты лучше в том случае, когда проводятся 2 или 3 инфузии островковых клеток от 2 умерших доноров, с последующим назначением иммуносупрессивной терапии, включающей антитела к рецептору IL-2, моноклональные антитела (даклизумаб), такролимус, сиролимус; глюкокортикоиды не применяются. Иммуносупрессивная терапия должна продолжаться в течение всей жизни или пока не перестанут функционировать островковые клетки. Отторжение выявить трудно, но его можно диагностировать по нарушению баланса глюкозы в крови; лечение отторжения не установлено. Осложнения при проведении процедуры включают кровотечение во время чрескожной пункции печени, тромбоз портальной вены, портальную гипертензию.
При успешной трансплантации островковых клеток поддерживается кратковременная нормогликемия, но отдаленные результаты пока неизвестны; для достижения долговременной независимости от инсулина необходимо дополнительное введение островковых клеток.
Источник

Пересадка поджелудочной железы (ПЖ) впервые проведена в 1891 году. Пациенту с тяжелым сахарным диабетом, находящемуся в коме, ввели в брюшную стенку взвесь клеток из поджелудочной железы донора. Через 30 лет открыли инсулин.
В 1966 году проведена первая трансплантация: пациентке с высокой гликемией попытались внедрить небольшую часть донорской поджелудочной железы в подвздошную ямку. Проток, через который происходит выделение панкреатического сока, перевязали. Последовал неблагоприятный исход: через 2 месяца ткани отторглись, развился сепсис, наступила смерть больной. Но в течение двух месяцев, пока она была жива, нормализовался сахар крови, и удалось достичь положительных результатов в общем состоянии. Эта операция и ее модификации используются и в настоящее время.
Можно ли пересадить поджелудочную железу?
Трансплантацию ПЖ, несмотря на сложность операции, продолжают проводить. В мире сделано примерно 200 случаев пересадки, и ежегодно, согласно статистическим данным, этой операции подвергается 1 тысяча человек.
Это связано с техническими особенностями, высокой стоимостью операции и выраженной чувствительностью железы, которая повреждается даже при прикосновении к ней пальцем. Кроме того, при проведении операции у реципиента возникает высокая вероятность выделения большого количества трипсина и самопереваривания органа. Аналогичная ситуация может произойти у живого донора при извлечении части органа: подтекание в результате хирургического повреждения сока с ферментами приводит к развитию патологии других органов брюшной полости и разрушению собственной поджелудочной железы.
Показания к назначению операции больному
Операция была разработана для спасения пациентов с сахарным диабетом первого типа. Изначально была задача добиться нормогликемии и избавить больного от почасового введения инсулина. С этой целью неработающие или поврежденные β-клетки островков Лангерганса нужно заменить здоровыми. Но после этого вместо инъекций инсулина возникает необходимость постоянно принимать иммуносупрессанты для предотвращения отторжения чужеродного органа или его части.
Показаниями к трансплантации являются:
- инсулинозависимый сахарный диабет у пациентов с начинающейся почечной недостаточностью, которым в ближайшее время потребуется гемодиализ или пересадка почек (согласно статистическим данным, в 90% случаев болезни трансплантация железы и почек делается одномоментно),
- вторичный диабет, возникший в результате глубокого поражения тканей ПЖ (рак, панкреатит, пигментный цирроз),
- развившаяся невосприимчивость к инсулину (синдром Кушинга, акромегалия),
- необъяснимая гипогликемия,
- отсутствие эффекта от стандартного лечения.
При имеющихся показаниях операцию необходимо сделать до развития необратимых осложнений в виде:
- выраженной ретинопатии и слепоты,
- тяжелой нейропатии,
- поражений микроциркуляции с некрозом тканей и заболеваний крупных сосудистых стволов.
Любое вмешательство на поджелудочной железе связано с трудностями технического плана, которые несравнимы с трансплантацией печени или почек. Только очень жесткие показания и отсутствие альтернативы в медикаментозной терапии позволяют использовать такой радикальный метод.
Необходимость в хирургической замене органа на донорский возникает также при выраженных повреждениях тканей железы, в результате чего все ее функции значительно нарушены и не поддаются коррекции:
- новообразования (доброкачественные),
- гнойный процесс в брюшной полости, затрагивающий поджелудочную железу,
- массовая гибель клеток органа (хронический панкреатит с частыми обострениями, панкреонекроз).
Из-за технических и организационных сложностей, больших финансовых затрат пересадка органа в перечисленных случаях назначается исключительно редко. Основным показанием остается тяжелый сахарный диабет.
Противопоказания для трансплантации органа
В проведении операции нуждаются, в основном, тяжелые больные, когда стандартное лечение сахарного диабета неэффективно и уже имеются осложнения. Поэтому противопоказания к оперативному вмешательству являются относительными:
- возраст − более 55 лет,
- наличие злокачественных новообразований в организме,
- инфаркт миокарда или инсульт в анамнезе,
- патология сосудов и сердца, обусловленная выраженными атеросклеротическими изменениями (осложненные формы ИБС, глубокое поражение атеросклерозом аорты и подвздошных сосудов, операции на коронарных артериях в прошлом),
- кардиомиопатия с низкой фракцией выброса,
- осложнения сахарного диабета в тяжелой стадии,
- активный туберкулез,
- наркомания, алкоголизм, СПИД.
Не рекомендуется проводить пересадку ПЖ при имеющемся злокачественном новообразовании.
Диагностика перед назначением трансплантации
Если все-таки без операции обойтись нельзя, пациент должен пройти тщательное обследование для исключения неожиданных тяжелых осложнений как в ходе операции, так и в послеоперационном периоде.
Ряд обязательных функциональных обследований установлен протоколами проведения операции:
- ЭКГ,
- R0 ОГК (рентгенография органов грудной клетки),
- УЗИ ОБП и ЗП (органов брюшной полости и забрюшинного пространства),
- КТ (компьютерная томография).
К необходимым лабораторным исследованиям относятся:
- общеклинические и биохимические анализы, включая амилазу крови и мочи,
- анализы мочи для изучения функций почек,
- анализы на гепатиты, ВИЧ, RW,
- определение группы и резус-фактора крови.
Назначаются консультации узких специалистов:
- эндокринолога,
- гастроэнтеролога,
- кардиолога,
- нефролога и тех, к которым сочтут нужным направить хирурги.
В некоторых случаях требуется дообследование: оно назначается при тяжелом течении диабета, осложнившегося нейропатией. В такой ситуации диабетик может не ощущать приступов стенокардии, поэтому не предъявляет жалоб, и, несмотря на выраженный атеросклероз коронарных сосудов и сердечную недостаточность, диагноз ИБС (ишемическая болезнь сердца) не выставлен. Для его уточнения проводятся:
- ЭХОКГ,
- ангиография сосудов,
- радиоизотопное исследование сердца.
Виды трансплантаций железы
Радикальное лечение может проводиться в разных объемах. В ходе операции пересаживают:
- отдельные сегменты железы (хвост или тело),
- панкреатодуоденальный комплекс (полностью вся железа с сегментом прилегающей непосредственно к ней двенадцатиперстной кишки),
- полностью железу и почки одномоментно (90% случаев),
- поджелудочную железу после предварительной трансплантации почек,
- культуру β-клеток донора, вырабатывающих инсулин.
Объем оперативного вмешательства зависит от масштаба поражения тканей органа, общего состояния больного и данных обследований. Решение принимает хирург.
Операция является плановой, поскольку требует серьезной подготовки больного и трансплантата.
Методика операции по пересадке
Донорский орган помещают в подвздошную ямку (туда же укладывают и почку) через срединный разрез по белой линии живота. Артериальное кровообращение он получает через свои сосуды от аорты реципиента. Венозный отток осуществляется через систему портальной вены (это наиболее физиологичный путь) или нижнюю полую вену. Поджелудочную железу соединяют со стенкой тонкой кишки или мочевого пузыря больного бок в бок.
Проток ПЖ, по которому проходит панкреатический сок, содержащий пищеварительные ферменты, выводится в просвет тонкого кишечника или мочевого пузыря. В последнем случае это происходит через сформированную из участка двенадцатиперстной кишки (ДПК) донора манжету, с которой была пересажена железа.
Продолжительность операции – не менее 4 часов.
Если необходима синхронная (симультанная) пересадка ПЖ с почкой, то предпочтителен более физиологичный первый вариант — присоединение к тонкой кишке. Таким образом, исключают развитие тяжелых осложнений, которые возникают при сшивании с мочевым пузырем. Вероятность отторжения поджелудочной железы возрастает во много раз в случае, если ее внедряют вместе с почкой. Это связано с тем, что, по сравнению с железой, почки отторгаются чаще. Отторжение отдельно подсаженной ПЖ отследить трудно.
Вывод протока в мочевой пузырь (это делается либо при трансплантации только поджелудочной железы – без почки, или же при пересадке железы после уже подсаженной почки) дает возможность:
- отслеживать уровень амилазы мочи как маркера повреждения и, таким образом, выявлять процесс отторжения трансплантата в раннем периоде,
- снижать опасность развития инфекции.
В выведении протока ПЖ в мочевой пузырь есть много недостатков:
- развитие ацидоза,
- гематурия,
- возникновение инфекций,
- формирование стриктуры (сужения) уретры.
Если проводится пересадка небольшой части ПЖ, для отведения панкреатического сока используют неопрен — искусственный материал, который быстро затвердевает. Но этот способ нечасто применяется. Обычно проток отводится в мочевой пузырь или кишечник, как и при трансплантации целой железы.
При успешной пересадке отторжения донорского органа не происходит. Глюкоза нормализуется в течение первых дней, необходимость в инсулине отпадает. При этом больного переводят на длительный прием иммуносупрессоров. Схема включает 3 препарата с разнонаправленным механизмом действия.
Целью операции, помимо нормализации углеводного обмена, является предотвращение появления и прогрессирования жизнеопасных осложнений:
- нефропатии,
- ретинопатии (предупреждение слепоты),
- нейропатии.
При выполнении этой задачи качество жизни после трансплантации значительно повышается, по сравнению с жизнью на гемодиализе.
Пересадка островков Лангерганса
Теоретически, гипергликемия нормализуется путем пересадки островков Лангерганса или введением в организм их β-клеток, которые вырабатывают инсулин. Практически — сделать это крайне сложно. Требуется выполнить следующие этапы:
- измельчить поджелудочную железу донора,
- добавить к полученной смеси клеток коллагеназу,
- отцентрифугировать обработанные клетки в специальной центрифуге,
- полученную клеточную массу ввести в портальную вену, селезенку или капсулу почки.
После всех подготовительных манипуляций из одной железы получается чрезвычайно маленькое, недостаточное для проведения процедуры количество жизнеспособных клеток. Методика находится в процессе доработки, активно изучаются другие варианты введения готовых клеток донора. Например, делаются попытки пересаживать поджелудочную железу эмбриона, но она способна после трансплантации расти и выделять инсулин непродолжительное время.
Искусственная ПЖ
Ведутся исследования и разработки по пересадке искусственного трансплантата. Если они закончатся успешно, это решит проблему, поскольку методика имеет ряд преимуществ:
- нет необходимости зависеть от донора — пересадка может быть проведена в любой момент, даже экстренно,
- искусственный орган полностью имитирует все функции натурального.
Он представляет собой сложное устройство с датчиком, определяющим количество глюкозы в крови. Основная цель искусственной ПЖ — обеспечить потребности организма в инсулине, поэтому основным показанием является сахарный диабет.
Поджелудочная железа не может существовать более получаса без кислорода. Поэтому для хранения используется холодная консервация, позволяющая сохранять жизнедеятельность органа в течение 3–6 часов. Это усложняет подбор донора. Во избежание подобных ситуаций применяются новые технологии: например, пересаживают только малофункциональную часть ПЖ – хвостовую, с последующим введением в протоки имплантантов. Такие операции эффективны в 85% случаев.
Прогнозы после операции
Наиболее физиологичным и относительно безопасным методом с наилучшим прогнозом выживаемости является одномоментная трансплантация поджелудочной железы и почки. Стоимость такой операции значительно превышает все остальные варианты, требуется длительное время на ее подготовку и проведение и высокая квалификация хирурга.
Хирургическое вмешательство по пересадке органа и его исход напрямую зависят от нескольких факторов. Важно учитывать:
- объем выполняемых функций трансплантата на момент операции,
- возраст и общее состояния донора на момент смерти,
- совместимость тканей донора и реципиента по всем параметрам,
- стабильность гемодинамики пациента.

Согласно существующим статистическим данным, выживаемость после проведенной трансплантации ПЖ от донора-трупа составляет:
- два года – в 83% случаев,
- около пяти лет – в 72%.
Пересадка от живых доноров-родственников также проводится, но опыт пока небольшой. Хотя статистика в перспективе более оптимистична:
- выживаемость в течение года — 68%,
- в течение 10 лет — наблюдается полное восстановление здоровья у 38% пациентов.
Полностью пересадить железу от живого донора невозможно, поскольку орган непарный, и жить без него человек не сможет.
Если после операции началось отторжение органа, прогноз — неблагоприятный. Остановить процесс в подобных случаях крайне сложно, пациент может погибнуть в течение ближайших дней или недель. Нужно отметить, что отторжение наблюдается крайне редко.
Наблюдалось прекращение работы пересаженного органа через несколько лет – тогда пациенту вновь назначают инсулинотерапию или ставят вопрос о повторной трансплантации.
В каких странах проводятся операции по трансплантации поджелудочной железы?
В связи с высокой технической сложностью операции, ее рекомендуется проводить в известных клиниках, имеющих определенный опыт и специалистов высокой квалификации. Крупные центры трансплантологии имеются во многих странах. Хорошо зарекомендовали себя:
- Россия,
- Беларусь,
- Казахстан,
- Германия,
- Израиль,
- Америка.
Сколько может стоить операция, зависит от цены не только самой хирургической манипуляции, но и других составляющих:
- подготовки пациента к хирургическому вмешательству,
- реабилитационного периода,
- труда медицинского персонала, участвующего в операции и уходе за больным после нее.
Стоимость трансплантации ПЖ колеблется от 275 500 до 289 500 $. Если пересадка проводится совместно с почкой, цена увеличивается почти в два раза и составляет примерно 439 тыс. $.
Подбор органов и их распределение среди пациентов
Органы для проведения трансплантации изымаются у недавно умерших пациентов не старше 55 лет. Донором может быть даже ребёнок с трехлетнего возраста. В анамнезе донора не должно быть непереносимости глюкозы и алкоголизма, причина наступившей смерти — мозговая катастрофа (инсульт). Помимо этих требований, донор должен быть здоров на момент летального исхода и не иметь:
- панкреатита,
- инфекций в брюшной полости,
- травматических повреждений,
- атеросклероза брюшного отдела аорты.
Поскольку поджелудочная железа — чрезвычайно чувствительный орган, ее извлекают для сохранения целостности вместе с печенью и селезенкой. Затем печень отделяют, а селезенку с железой и частью ДПК консервируют, используя специальные растворы, поместив их в транспортировочный контейнер с низкой температурой. Храниться ПЖ может не более 20 часов. При подготовке к пересадке проводится ряд анализов на совместимость тканей.
При необходимости в одномоментной пересадке ПЖ вместе с почкой, эти органы должны быть от одного донора.
Мизерное количество сегментарных пересадок ПЖ проводится от живых людей — они составляют менее 1%. Но их применение ограничено в связи с развитием серьезных осложнений для донора:
- инфаркт селезенки,
- панкреатит,
- диабетический абсцесс,
- подтекание панкреатического сока в результате изъятия части ПЖ и образование кисты,
- вторичный диабет.
При хорошем функционировании трансплантата и отсутствии осложнений качество жизни и ее продолжительность значительно повышаются. Важно тщательно выполнять все рекомендации врача в реабилитационный период — от этого зависит не только хорошее самочувствие, но и жизнь.
Список литературы
- Общероссийская общественная организация трансплантологов, Российское трансплантологическое общество. Трансплантация поджелудочной железы. Национальные клинические рекомендации 2013 г.
- Зайнутдинов, А. М. Острый деструктивный панкреатит: выбор оптимального метода лечения. Анналы хирургии 2008 г. № 6 стр.10–14.
- Леонович С.И., Игнатович И.Н., Слука Б.А. Трансплантация культуры островковых клеток поджелудочной железы в красный костный мозг в эксперименте. Белорусский медицинский журнал 2004 г. №1, стр. 55–57.
- Шумаков В.И., Игнатенко С.Н., Петров Г.Н. и др. Трансплантация почки и поджелудочной железы больным инсулинзависимым сахарным диабетом. Хирургия 1991 г. №7
