Отсутствие хвоста у поджелудочной железы
Порой, человек не совсем понимает одного из смыслов счастья – счастье быть здоровым. Не бережет заложенное природой здоровье, пренебрежительно относится к нему, его сигналам.
А когда осознает катастрофичность ситуации, бывает, уже совсем мало времени на принятие решения, и жизнь уже рисуется в мрачных красках. Иногда выходом является только операция: плановая или срочная. В этой статье разберем удаление поджелудочной железы последствия и жизнь после.
Как выгляди и какие функции у поджелудочной железы?
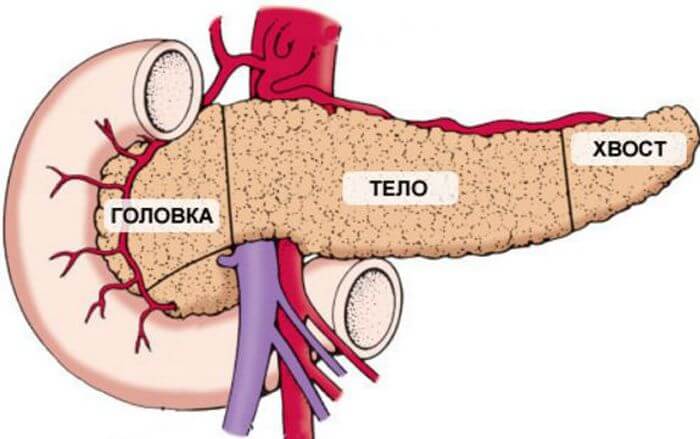
Поджелудочная железа — орган, который встроен в пищеварительную цепочку человеческого организма, выполняет в ней определенный важные функции. Железа имеет вытянутую форму, состоит из трех частей (головка, тело и хвост), располагается сзади желудка, соединена протоками с двенадцатиперстной кишкой.

Через эти протоки в кишку поступает панкреатический сок, необходимый для переваривания пищи, расщепления ее составляющих (белки, жиры, углеводы) и дальнейшего усвоения организмом. Еще поджелудочная нужна для синтеза гормонов, участвующих в работе разных систем организма.
Все слышали медицинский термин «инсулин», необходимы для поддержания уровня сахара в крови. Так вот, поджелудочная железа является кузницей этого гормона. И не только его (глюкагон, соматостатин, панкреатический полипептид).
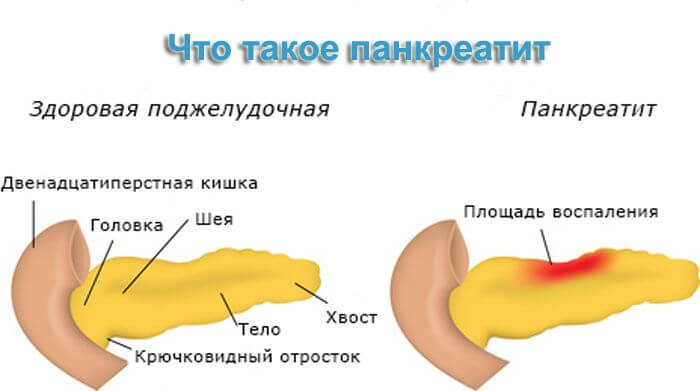
Нарушения в работе этого органа провоцирует такую серьезную болезнь, как сахарный диабет, а также несут людям проблемы с перевариванием пищи. Воспаление поджелудочной железы ведет к ряду заболеваний, которые лечатся медикаментозно, например, панкреатит.
Хирургическое вмешательство
Однако не всегда удается с помощью лекарственной терапии восстановить все функции органа. Врач может рекомендовать операцию на поджелудочной железе, причем, иногда экстренно, для спасения жизни пациента. Услышав такой «приговор» больной задается вопросом: можно ли жить без поджелудочной железы? Каковы последствия? Эти вопросы будоражат его сознание, не дают успокоиться, адекватно взглянуть на ситуацию. Как жить? – роятся в голове мысли и не дают покоя.
Операция по удалению поджелудочной железы (панкреэктомия) назначается обычно при раке. Если не удается сохранить весь орган человека, вследствие, его полного поражения, врач настаивает – удалить поджелудочную железу! Могут быть вырезаны и близлежащие органы (Селезенка, верхняя часть желудка, желчный пузырь).
Делается операция под общим наркозом. Перед ее проведением больной сдает анализы, в том числе на онкомаркеры, ферменты, проходит УЗИ, КТ, с помощью лапароскопа врач оценивает степень поражения органов, может быть назначен также курс химиотерапии. Во многих случаях врачи-хирурги удаляют лишь больные части железы. Это в медицинской терминологии получило название — резекция поджелудочной железы.
Показания к частичному удалению органа следующие:
- Частичное отмирание тканей (например, при панкреонекрозе).
- Травмы.
- Опухоли.
- Кровотечения
- Кисты, свищи.
- Обострился хронический панкреатит (терапия не помогает).
Операция на поджелудочной железе чаще проводятся по удалению ее головки или хвоста. Считается сложным видом, т. к. железа «спрятана» глубоко в брюшине и доступ к ней затруднен, плюс близость других органов (возможное их заражение), несут тоже свои сложности в работе хирурга.
Риски
Есть, конечно, определенные риски и опасности для пациента, такие так: открывающиеся кровотечения, занесение инфекций в организм, возможные проблемы с анестезией, случайно поврежденные соседние органы.В зависимости от тяжести состояния поступившего больного на операционный стол, его возраста, степени ожирения, состояния сердечно-сосудистой системы и других факторов, будет зависеть, как быстро пациент начнет восстанавливаться.
Реабилитация
Процесс реабилитации долгий, сопровождающийся ноющими болями, тяжело, порой, заживающей раной на месте шва. Больной переводится на строгую диету. Но постепенно идет на поправку. Человек, перенесший операцию, конечно, не может полностью восстановить полноценное здоровье.
Последствия операции на поджелудочной железе непременно проявятся. Теряется вес, нарушается пищеварение, назначаются больному пожизненно инъекции инсулина, препараты ферментной терапии, т. к. организм не вырабатывает уже ни инсулин, ни ферменты, приобретается диабет.
Жизнь без железы
Может ли человек ощущать себя в относительной гармонии с миром после столь серьезной операции?
Без поджелудочной железы прожить можно, и даже очень долго. Люди живут, работают, создают семьи, рожают детей. Главное, научиться новым правилам и приемам, мочь принять ситуацию такой уже, как есть.
Это раньше считалось, что жизнь без поджелудочной железы не жизнь, а мучения, ведущие к смерти. А сегодня, как таковой критичной, ситуации нет. Медицина шагнула далеко вперед, колоссальные наработки, опыт накоплен в международной практике и нашей медицине.
Поможет в восстановлении и специальная диета после удаления поджелудочной железы. Сначала очень строгая (сразу после операции: голодовка, одно питье). В первую неделю можно человеку употреблять кашки на воде (гречневую, рисовую), омлет из белков яиц, супы из перетертых овощей, очень капуста полезна, хлеб сухой, нежирный творог.
Пища не должна быть жирная, как можно меньше углеводов, сбалансированные белки, постепенно вводится мясо нежирное и рыба. Питание дробное, исключает сахар и уменьшает в разы соль.
Без железы как без одного из органов пищеварения возможно жить. Пациент потихоньку с помощью родных будет приходить в норму, свыкаясь с некими новыми для себя обстоятельствами, требованиями, понимая необходимость в отказе от пагубных привычек. Что делать? Жизнь одна и жизнь дороже!
Источник
Поджелудочная железа, как важный орган нашего организма, должна быть известна читателям хотя бы тем, что она родительница инсулина. Такой термин знаком почти каждому человеку. Второй ее незаменимой функцией является панкреатический сок, участвующий в пищеварении.
Каждый орган имеет свое строение и части. Хвост поджелудочной железы ее часть строения. Он плавно переходит в тело и завершается головкой. Когда поджелудочная железа выходит со строя, то организм начинает лихорадить. Нужна диагностика и срочное ее лечение. Недуг поражает любую часть и имеет разные виды этих поражений.

Место локализации поджелудочной железы
Поджелудочная железа располагается в брюшине, рядом с другими органами пищеварения. Непосредственно она занимает место под желудком. У взрослого человека длина органа 20–22 см, а ширина варьирует 2–4 см. Хвост органа самый узкий, имеет ширину от 2 до 3 см. В его очаге начинается проток длиной 15 см, для вывода выработанных ферментов, переходящий в тело и охватывая головку.

Индивидуальность строения тела конкретного человека создает отличия в расположении железы у гиперстеников, нормостеников, астеников. Располагаясь практически горизонтально, поджелудочная железа хвостом упирается в левое подреберье, а головкой в правое. Тело органа находится выше пупка живота.
Патологии частей органа различаются, поэтому важно их диагностировать. Поскольку он прикрыт другими органами ЖКТ, то изменение его структуры, т. е. увеличение, невозможно пальпацией.
Самая простая и дающая основную информацию о патологии это диагностика УЗИ, и более расширенная аналитика у МРТ. Это дает возможность определить размеры органа, неровности краев, присутствие образований, воспалительных очагов, которые располагаются в любой части, влекущее увеличение хвоста, патологию головок и тела.
Проявление недуга железы
Причины, создающие благоприятные условия для развития недуга, имеют субъективный и объективный вид. Причины объективного характера выражается в генной наследственности, аномалии органа от рождения, сопутствующих патологиях органов ЖКТ. Субъективный характер в нашем образе жизни:
- обильная жирная пища, сопровождающаяся переедание;
- неконтролируемый прием спиртного и курение;
- вечерняя трамбовка желудка, и дневные перекусы, несбалансированное питание;
- таблетки, принимаемые без особой надобности и назначенные себе самим, т. е. беспорядочное их употребление;
- стрессы, бессонницы, малоподвижный образ жизни.

Причина омоложения заболевания в качестве пищи, насыщенной вредоносными добавками: красителями, стабилизаторами и прочим, но так любимой молодежью:
- газировка;
- чипсы;
- сухарики;
- пиво.
В этих случаях самые реальные причины заболевания в развитии панкреатита.
Опасность недуга
Полученные снимки диагностики укажут на патологии частей железы. Для жизни больного человека опасно местное увеличение ее частей. Диагностируя патологию, врач должен фиксировать малейшие диффузии. Увеличение железы может являться подтверждением панкреатита, но нельзя исключать и формирование онкологии. Если увеличен хвост поджелудочной железы, то это часто сопутствует формированием раковых патологий. Панкреатит же имеет характерные признаки увеличения всего органа, а также повреждение его целостности и контура.
Симптоматика болезней
Индивидуальная переносимость, порог боли, у конкретных людей разная. Поэтому течение болезни тоже различное, зависящее от тяжести, осложнений, и места локализации.
Симптомы и лечение, по их определению невозможно, так как они похожи на другие симптомы патологий ЖКТ:
- Болевые ощущения, возникшие в левой части тела ,свидетельствуют о воспалении хвоста поджелудочной железы. Но еще болит под лопаткой, отдает в область сердца. Сильная боль может вызвать болевой шок и привести к летальному исходу.
- Все признаки типичного отравления организма, выражающиеся в тошноте, рвоте, расстройстве деятельности кишечник, могут быть свидетельством воспаления железы.
- Температура, посинение конечностей, желтушность кожного покрова.

В тяжелой ситуации пациент не дойдет в поликлинику, поэтому можно вызвать участкового врача на дом. Он все равно выпишет направление в стационар. Или можно, не теряя времени вызвать перевозку и отвезти больного в больницу.
Излечение недуга поджелудочной железы
Лечение может быть традиционным медицинским, но не исключает народные средства и домашнее лечение. Последние способы могут использоваться пациентами, давно имеющими заболевания поджелудочной железы. У них уже было предписание доктора. Часто сами знают, что они сделали в жизни не так, чем вызвали обострение болезни. В таких случаях:
- небольшое голодание;
- строга диета стола №5П;
- травяная терапия, направленная на снятие боли, тошноты, купирования приступа обострения.

Если человек по поводу болезни железы ни разу к доктору не обращался, то сидеть на домашней терапии чревато потерей жизни.
Первый раз недуг стартует острой формой и его можно навсегда излечить, если своевременно диагностировать и начать комплексное лечение:
- антибиотики;
- ферментные препараты;
- спазмолитики;
- анельгетики;
- антациды.
Все медикаментозные средства направлены на купирование приступа, сохранив ткани железы и восстановив поврежденные. Вероятность успешного завершения болезни в таком случае высокая. Но причина для беспокойства остается. Потому что, сорвав еще раз функционирование поджелудочной железы, процесс может принять хронический характер. Он тихо идет, разрушая орган, проявляясь только в острых приступах обострений.
Зная о хроническом заболевании, меняется тактика жизни. 2 раза в год надо проходить УЗИ и показывать результаты врачу. Доктор сможет контролировать динамику развития болезни, рекомендовать в случае необходимости дополнительные исследования. Это бывает в тех случаях, когда диффузные изменения впечатляют своими размерами. К примеру, воспаление головки поджелудочной, повлекшее ее увеличение, как собственно и хвоста, должно тут же обследоваться на предмет онкологии, это частый ее признак.
Вся онкология требует специального лечения. Кроме онкологии могут образовываться и другие патологии: кисты ложные и истинные, камни.В таких случаях применяется лечение хирургическим путем. Если хотите быть здоровыми, то всячески исключите их своего образа жизни разрушительные воздействия на важный орган.
Источник
Поджелудочная важна для организма, относится она к эндокринной и пищеварительной системе. Когда происходят различные перемены в его структуре, это способно спровоцировать гормональные сбои, разлады расщепления продуктов питания. Железу разделяют на 3 составляющие – головку, тело и хвостовую область. Когда появляется синдром боли в хвосте поджелудочной железы, пациент ощущает ее с левого бока живота, бывает, в зоне грудины, сердечной мышцы, что нуждается в дифференциальном подходе к диагностированию. При болезни хвоста способны изменяться ткани поджелудочного органа в этой части.
строение поджелудочной железы
Где находится хвост поджелудочной
Поджелудочная является составляющей пищеварительного тракта, которая выполняет внешнесекреторную и внутрисекреторную работу. В зоне брюха она локализуется за желудком. Масса органа 75 грамм.
Железа имеет головку, тело и хвост. Головка поджелудочной находится в сгибе 12-перстной кишки. Тело представлено в качестве призмы с 3-мя гранями, а хвост является конечной, самой узкой частью железы поджелудочной, завершающий орган. Как поджелудочная, паренхима хвоста железистой структуры, при этом имеются определенные свойства. Паренхима преподнесена ацинусами и островками Лангерганса.
Ацинус является простой рабочей частью поджелудочной, которая имеет разные клетки с образующей ферментами деятельностью. У отдельной дольки имеется собственный первичный выводной канал с сосудами, ее клетки выдают некоторое количество видов энзимов, которые участвуют в распаде жиров, белков и углеводов. Состав ацинусов формирует элементы, которые имеют несколько крупные каналы, погружающихся в вирсунгов. Этой структурой обеспечивается экзокринная работа.
Эндокринная работа за островками Лангерганса. Они располагаются посреди ацинусов, и включают разнообразные типы клеток, синтезирующие гормоны. В отличие от энзимов, гормонально действующие элементы проникают мгновенно в кровь и начинают действовать.
строение и расположение органа
Хвост органа вытянутой формы, напоминает грушу, у него несколько задран верх. В районе хвостовой части размещается выводящий канал, продолжительность которого составляет 13-16 см, он проходит по всей железе. Распространяется на ведущую сторону брюшины сбоку и приходится на левую сторону под ребром где-то в средине составной части от мочевидного отростка до пупка. Зона хвоста соседствует с почкой слева, селезенкой, надпочечником.
Вследствие того, что у хвоста имеется глубокое расположение, и он плотно закрыт иными органами, то выявить воспаление и идентифицировать присутствие онкологического явления трудно.
Нормальные размеры на УЗИ у детей и взрослых
Величина поджелудочной считается одним из независимых наименований ее здоровья. Для панкреатита характерно увеличение всего органа, отдельных его составляющих, либо наоборот, уменьшение.
Так как определение величины пальпаторно и при пальпации органа является невозможным, то больному проводят УЗИ. Благодаря такой диагностике панкреатита реально получить точные показатели. В случае если получилось прощупать орган при обычном осмотре, стоит говорить о ее заболевании, так как величина поджелудочной увеличилась.
Самый большой размер у головки ПЖ – 35 мм, размер тела – 25 мм, хвостовая часть органа при ультразвуке норма составляет 7-27 мм у взрослого. Поджелудочная железа ребенка будет разной величины, исходя из возраста и массы тела пациента.
При рождаемости в длину поджелудочная 5 см, ее наибольшие размеры достигаются к 18-летию, после она перестает расти. Когда ребенку от 1-12 месяцев величина хвоста составляет 12-16 мм, а с года до 10 лет – 18-22 мм.
УЗИ поджелудочной
Патологии, возникающие в хвосте железы
При всех имеющихся болезнях поджелудочной можно все время наблюдать ее увеличение. Когда используются функциональные способы диагностики, выявляются сжатие в хвосте.
Данные перемены ведут к нарушению проходимости селезеночной вены и формированию подъемной подпочечной гипертензии.
Воспаление хвоста поджелудочной железы наблюдается:
- вследствие имеющихся конкрементов, которые перекрывают вспомогательный канал железы;
- развития доброкачественных новообразований;
- нагноения головки с переходом на паренхиму концевой области поджелудочной;
- псевдокист, которая осложнила панкреонекроз;
- дуоденита;
- опухоли малого сосочка 12-перстной кишки;
- недоброкачественное наличие новообразования.
Панкреатит также может начинаться с болезни хвостовой зоны железы и привести на первоначальной стадии своего формирования, к увеличению его естественных величин.
дуоденит
Причины увеличения хвоста
Причины локального увеличения зоны хвоста, которые создают благоприятную среду, чтобы развивались патологии хвоста поджелудочной железы, имеют предметное и индивидуальное течение.
Исходя из данных статистически, лишь в одном случае из 4 при болезни поджелудочной зона поражения преобладает прямо в районе хвоста. При этом такой случай не дает возможность пренебрежения болезненным явлением в районе хвоста и нарушением величины, поскольку образование может иметь недоброкачественное течение.
Затрудняющие диагностические меры позволят заподозрить в редких случаях заболевания на этапе формирования, потому патологию можно только потом определить, когда образование достигнет внушительных величин. Чтобы приблизиться к зоне хвоста, проходят сквозь левую почку с селезенкой.
Кроме перечисленных факторов существенное увеличение хвоста поджелудочной железы фиксируется в следствии:
- кист;
- липом;
- гемангиом;
- фибром;
- инсулином.
возможные причины увеличения хвоста поджелудочной
Симптомы патологий кист и псевдокист появляются в редких случаях. У пациента может не быть проявлений вообще. Нередко образования выявляют при помощи сонографии, когда пациент обращается с другим заболеванием.
Признаки воспалительного процесса поджелудочной железы выглядят так:
- боль ноющая, тупая, продолжительная не взаимосвязанная с потреблением продуктов питания. Исходя из серьезности патологии, боли нарастают в области поджелудочной;
- болезненный синдром охватывает подложечную область, сердца, грудь. Возможна нестерпимая боль, приводящая к шоку.
Чтобы облегчить самочувствие много больных панкреатитом прибегают к методу наклона вперед либо приняв сидячую позу.
Другие симптомы патологий ЖКТ.
- Изменение кожного покрова лица.
- Пальцы рук приобретают бледный, синий цвет.
- Расстройство стула.
- Позывы к рвоте.
- Увеличение температуры.
Поскольку в хвосте присутствует главная масса островков Лангерганса, то патология, а также превышение размера поджелудочной предусмотрено поражением данных структур. Происходит развитие инсулиномы, представляющая собой опухоль, возникающего в основном в хвосте органа.
проблемы со стулом
При инсулиноме происходит синтезирование инсулина в большом объеме. При имении инсулиномы выявляют увеличенный размер хвоста, резкое снижение сахара в крови.
Глюкагонома ведет к формированию диабета, способна стать злокачественной. Глюкагоном расщепляется гликоген в печени и мышцах, провоцирует увеличение сахара.
Диагностика и лечение патологий
В качестве скринингового метода диагностики выделяют исследование ультразвуком. Благодаря сонографии определяется:
- величина;
- присутствие новообразований;
- четкость контуров;
- плотность тканей;
- состояние вирсунгова протока.
Когда проводится сонография, иногда не определяется хвост, его визуализируют частично либо непостоянно. Когда хвост увеличен и наблюдаются поражения хвостовой части эхопозитивными образованиями, то лоцировать удастся лучше.
По этой причине применяют следующие методы диагностики:
- МРТ;
- Рентгенографию;
- КТ с контрастом;
- ЭФГДС;
- эндоскопия и магнитно-резонансная процедура.
Сюда относят и лабораторные способы исследования, которые включают анализирование крови, мочи.
выполнение КТ
Исходя из результатов диагностики, доктор проводит анализ, на предмет обозначения их исходов, а после прописывается медикаментозная терапия обнаруженного заболевания.
Перед обращением к доктору важно выполнить следующие правила:
- не греть область живота;
- принимать спиртное;
- исключить из питания жирную, копченую, жареную еду.
К главным способам терапии при поражении хвостовой части поджелудочной относят правильно организованный лечебный стол, физиотерапию и прием комплекса лекарств (спазмолитики, ингибиторы протеазу, антибиотики, соматотропин, детоксикация).
В редких случаях врач принимает решение о назначении хирургического лечения – удаления хвоста поджелудочной железы. Более подробный курс лечения поджелудочной будет зависеть от персональных своеобразий организма, как протекает болезнь и определения диагноза.
Помощь при заболеваниях поджелудочной железы следующая:
- Если развивается дискомфорт исключается прием продуктов и потребляется щелочная жидкость.
- На пупочную зону прикладывается лед.
- Если болевой дискомфорт не уходит, разрешено употребить Но-Шпу, медикамент снимет судороги и поможет в уменьшении дискомфорта.
прикладывание холода на живот
Кроме этого необходимо обратиться к доктору, если болевой синдром сильный.
Осложнения после патологий
Болезнь хвоста опасна из-за своих осложнений, которые обусловлены основной патологией. Когда поражается ткань и болит в зоне хвоста, это приводит к формированию диабетической болезни, хронического панкреатита, панкреонекроз. Если наблюдаются онкологические образования, то наблюдается быстрое распространение метастаз на соседние органы, имеющие неблагоприятный исход.
Развиваются такие осложнения:
- изменение тканей, вплоть до некроза;
- кисты, свищи;
- гнойные процессы брюшной полости из-за сформировавшихся свищей;
- изменение моторики желудка.
Диета и профилактика
Поджелудочный орган очень чувствительный к разным неблагоприятным влияниям. Чтобы вылечить уже появившуюся болезнь и в качестве профилактики либо осложнений придерживаются лечебного питания – стол №5. Он назначается врачом, который учитывает ограничения в еде, исходя из тяжести заболевания. Кроме диетического питания, включена физиотерапия.
физиотерапия при панкреатите
Важно при первоначальных признаках нарушения функции поджелудочной сразу идти к доктору. Это позволит вовремя обнаружить заболевание и предупредить дальнейшее формирование патологии, избежать серьезных осложнений, улучшить прогноз.
Источник
