Орган в который впадают протоки печени и поджелудочной железы

Одна из функций железы, называемой поджелудочной, — выработка панкреатических энзимов для работы желудочно-кишечной системы. Протоки поджелудочной железы считаются одними из главных участников транспортировки и вывода пищеварительного секрета. По ним ферменты, выработанные ацинусами, выводятся в 12-ти перстную кишку. Различают главный канал поджелудочной железы, добавочный и мелкие протоковые канальцы.

Общие сведения об органе
Поджелудочная железа находится почти в центре тела напротив 1—2-го позвонка поясницы в забрюшинной полости. Исходя из названия, можно сказать, что она находится под желудком, что характерно для положения лежа. Если человек стоит, желудок и железа располагаются на одинаковом уровне. Их разделяет жировая прослойка — сальник. Форма органа продолговатая и разделяется на три части:
- головка, которая прилегает к двенадцатиперстной кишке, расположена у 1—3-го позвонка поясницы, самая массивная;
- тело, которое имеет форму треугольник, поэтому в его анатомии выделяют три края, и находится на уровне 1 поясничного позвонка;
- хвост, который имеет конусовидную форму.
По характеру выполняемых функций железа делится на экзокринные и эндокринные составляющие. Первые формируют основную часть органа. Представляют собой ацинусы и дольки, состоящие из экзокринных панкреацитов. Это клетки продуцируют основные ферменты для пищеварительной системы — амилазу, липазы, протеазы. Через мелкие канальцы из ацинусов ферменты выводятся протоками побольше в основной проток поджелудочной, ведущий в кишку — вирсунгов проток поджелудочной железы.
Эндокринные составляющие локализуются в толще экзокринной массы (всего 1% от общего веса органа). Их плотность увеличивается к хвосту железы. Это небольшие клетки округлой формы, так называемые островки Лангерганса. Эти образования густо переплетаются с кровеносными капиллярами, поэтому их секрет попадает сразу в кровь. Главная задача этих клеток контролировать процессы метаболизма путем секретирования гормонов. Два из них вырабатывает только поджелудочная железа: инсулин и глюкон.
Вернуться к оглавлению
Строение выводных каналов органа
 Система вывода секреции состоит из двух крупных протоков.
Система вывода секреции состоит из двух крупных протоков.
Система вывода секреции состоит из двух крупных протоков. Главный из них — канал Вирсунга, добавочный — проток Санторини. Основной проток берет начало в хвосте железы и тянется через весь орган. Канал имеет форму дуги или буквы S, чаще всего повторяя форму железы. От головки к хвосту четко просматривается сужение протока поджелудочной железы. По всей протяженности он сливается с более мелкими протоками. Их структура и количество для каждого человека индивидуальны. Одни имеют магистральную структуру, тогда число канальцев достигает 30-ти, другие — рассыпной, при котором можно насчитать до 60-ти мелких протоков. В первом случае расстояние между мелкими протоками варьирует от 0,6 до 1,6 см, а во втором намного меньше — от 0,08 до 0,2 см.
Главный выводной канал поджелудочной проходит через весь орган к головке, где впадает в двенадцатиперстную кишку через просвет. В области впадения сформирован клапан, который носит название сфинктер Одди. Он контролирует вывод ферментов из железы. За 0,3 см до сфинктера в главный выводящий проток впадает канал Санторини. В единичных случаях он имеет самостоятельный выход из железы, что не относят к патологии. Такая структура не оказывает пагубного влияния на общее состояние здоровья человека.
Вернуться к оглавлению
Нормальные размеры выводных каналов
Основной выводной канал берет начало в хвосте, а заканчивается на стыке головки поджелудочной и кишки. Нормальная длина Вирсунгова протока — 16—23 см. Диаметр протока постепенно сужается к хвосту. На различных участках величины достигают:
- в начале — 0,1—0,17 см;
- у области тела — 0,24—0,26 см;
- на выходе — 0,28—0,33 см.
Вернуться к оглавлению
Куда открываются протоки железы и печени?
В области головки вирсунгов канал сливается с санториниевым и общим желчным каналом. После через просвет открываются в кишку большим фатеровым соском (дуоденальным). Слияние выводных каналов печени и поджелудочной проходит через общий желчный проток. Он образуется после слияния желчного пузырного канала с общим печеночным протоком в печени. У 40% людей добавочный проток открывается в кишку отдельно малым дуоденальным соском.
 У 40% людей добавочный проток открывается в кишку отдельно малым дуоденальным соском.
У 40% людей добавочный проток открывается в кишку отдельно малым дуоденальным соском.
В анатомии соединения выводящих протоков поджелудочной и печени выделяют 4 структуры. Первый случай характерен для 55%, когда в месте впадения протоков образуется общая ампула. При таком строении сфинктер контролирует оба выхода. Во втором случае выводные каналы сливаются, не образуя ампулы, а после открываются в кишку. Такое расположение встречается у 34% людей. Редким считается 3-й тип расположения выходов (4%), когда основные протоки печени и поджелудочной впадают отдельно. Четвертый случай свойственен 8,4%, при котором оба выводящих протока соединяются на большом отдалении от дуоденального соска.
Вернуться к оглавлению
Аномалии и расширение протока
Изменения и отклонения в анатомии органа относят к аномалии развития. Причины обычно носят врожденный характер. Генетические дефекты могут привести к раздвоению основного канала, что приводит к образованию пары главных выводных ветвей. Возможно возникновение сужения — стеноза. В результате застоя или закупорка мелких канальцев и основного канала развивается панкреатит. Сужение выводных канальцев приводит к проблемам с пищеварением. Застой и изменения жидкости провоцирует кистозный фиброз, что вызывает видоизменения не только железы, а и некоторых систем организма.
У 5% людей может сформироваться дополнительный проток, который называют абберантным (добавочным). Начало он берет в области головки, а через сфинктер Хелли выводит пищеварительные ферменты в кишку. Дополнительный выводной канал не считается заболеванием, но требует специального изучения и лечения. Следует отметить, что закупорка нередко вызывает приступы острого панкреатита.
Нормальный размер вирсунгова протока составляет 0,2 см. Изменение размеров ведет к сбою работы поджелудочной железы. Расширение протока может приводить к появлению опухоли или камней в железе. Нередки случаи перекрытия интрапанкреатического протока в поджелудочной, развития хронического панкреатита. Острые формы заболеваний нередко требуют панкреатэктомии (удалению органа).
Источник
- Состав комплекса
- Приём, исследование биоматериала
- Показания к назначению
- Описание
Что входит в комплекс
- Общий белок
- Аланинаминотрансфераза (АЛТ)
- Aспартатаминотрансфераза (АСТ)
- Амилаза панкреатическая
- Гамма-ГТ
- Фосфатаза щелочная
- Билирубин непрямой (Билирубин прямой, Биллирубин общий)
- Холестерин общий
- Протромбиновое время, Протромбиновый индекс
Приём и исследование биоматериала
Приём материала
- Можно сдать в отделении Гемотест — 1 отделение
- Можно сдать анализ дома
Когда нужно сдавать анализ Печень и поджелудочная железа?
- Профилактика заболеваний желудочно-кишечного тракта (ЖКТ).
- Хронические заболевания ЖКТ (гастродуодениты, панкреатиты, нарушения в работе желчного пузыря, хронические запоры и др.)
- Неприятные болезненные ощущения в правом подреберье.
- Тошнота, рвота, горечь во рту.
- Патология поджелудочной железы.
- Острые абдоминальные боли.
Подробное описание исследования
Печень – уникальный по своей значимости внутренний орган организма человека. Она не только обеспечивает синтез многих жизненно важных соединений, но и обезвреживает токсические вещества, образующиеся как внутри организма, так и поступающие извне, а также участвует в процессе пищеварения – выработке желчи. Поэтому для того, чтобы понять, как работает печень, ее состояние, необходимо пройти комплексное лабораторное обследование. Для контроля функционального состояния печени рекомендуется проводить данный комплекс не реже 1 раза в год.
Комплекс исследований позволяет выявить заболевания печени и поджелудочной железы и другие патологии желудочного-кишечного тракта. Рекомендован при нарушениях работы желудочно-кишечного тракта (ЖКТ), длительном приеме лекарств, оказывающих воздействие на печень и ЖКТ, неприятных ощущениях и болях в области живота, а также пациентам, страдающим хроническими заболеваниями ЖКТ (гастродуодениты, панкреатиты, нарушения в работе желчного пузыря, хронические запоры и др.). Для контроля функционального состояния желудочно-кишечного тракта комплекс рекомендуется сдавать не реже 1 раза в год.
Печень – уникальный по своей значимости внутренний орган. Она не только обеспечивает синтез многих жизненно важных соединений, но и обезвреживает токсические вещества – как образующиеся внутри организма, так и поступающие извне. Также печень участвует в процессе пищеварения – выработке желчи. Один из основных ферментов, синтезирующихся в печени, – АЛТ (аланинаминотрансфераза). Большая ее часть находится и работает в клетках печени, поэтому в норме концентрация АЛТ в крови невелика. АЛТ – один из основных показателей поражения клеток сердечной мышцы и клеток печени (гепатоцитов): количество фермента в крови значительно возрастает при их повреждении.
Аспартатаминотрансфераза (АСТ) – это фермент, в большом количестве содержащийся в миокарде и ткани скелетной мускулатуры. Когда их ткани разрушаются, АСТ высвобождается и его уровень в крови увеличивается, поэтому в первую очередь повышенный уровень аспартатаминотрансферазы может указывать на заболевания и травмы, связанные с этими органами. Также уровень АСТ в крови может повышаться при высвобождении фермента в результате повреждений печени. Иногда показатель уровня аспартатаминотрансферазы может использоваться для наблюдения за людьми, которые принимают лекарства, потенциально токсичные для печени.
Щелочная фосфатаза – фермент, широко распространенный в тканях человека. Наибольшее клиническое значение имеют печеночная и костная формы щелочной фосфатазы, активность которых определяется в сыворотке крови. Активность общей щелочной фосфатазы повышается при целом ряде заболеваний, сопровождающихся повреждением ткани печени, костей, почек и других органов.
Гамма-ГТ (гамма-глутамилтрансфераза) – фермент, содержащийся преимущественно в клетках печени и поджелудочной железы. Изменение активности фермента в сыворотке крови имеет большое значение для диагностики заболеваний печени и желчевыводящих путей, так как он более чувствителен к патологическим процессам в клетках печени, чем АЛТ, АСТ, щелочная фосфатаза.
Непрямой билирубин –желтый гемохромный пигмент крови, образуется в ретикулоэндотелиальных клетках печени, селезенки и костного мозга при распаде гемоглобина. Один из основных компонентов желчи, также содержится в сыворотке крови в виде двух фракций: прямого (конъюгированного) и непрямого (неконъюгированного) билирубина, вместе составляющих общий билирубин крови.
Амилаза панкреатическая – фермент, секретирующийся клетками поджелудочной железы, который способен расщеплять углеводы. Наибольшее количество амилазы содержится в слюнных и поджелудочной железах. Амилаза, которая вырабатывается в поджелудочной железе – панкреатическая амилаза (P-тип), – входит в состав панкреатического сока. Из поджелудочной железы панкреатический сок, содержащий липазу, через панкреатический проток попадает в двенадцатиперстную кишку, где помогает переварить пищу. Выделение происходит преимущественно с мочой и усиливается при воспалении или закупорке протоков поджелудочной железы, когда в кровь поступает большое количество ферментов.
Общий белок — важнейший компонент белкового обмена в организме. Под понятием «общий белок» понимают суммарную концентрацию альбумина и глобулинов, находящихся в сыворотке крови. Общий белок участвует в свертывании крови, поддерживает постоянный рН крови, осуществляет транспортную функцию (перенос жиров, билирубина, стероидных гормонов в ткани и органы), участвует в иммунных реакциях и выполняет многие другие функции. Определение белка в сыворотке крови используется для диагностики заболеваний печени, почек, онкологических заболеваний, при нарушении питания и обширных ожогах.
Холестерин общий – основной липид крови, который поступает в организм с пищей и синтезируется клетками печени. Количество общего холестерина является одним из самых важных показателей липидного (жирового) обмена и отражает риск развития атеросклероза. Доказана прямая связь между гиперхолестеринемией (повышенным уровнем холестерина в крови) и прогрессирующим образованием атеросклеротических бляшек в сосудах, особенно в коронарных артериях, что является причиной развития у человека ишемической болезни сердца. Контроль общего холестерина наряду с другими липидными фракциями (Триглицериды, ЛПОНП, ЛПНП, ЛПВП) в настоящее время не только считается обязательным для пациентов с заболеваниями сердечно-сосудистой системы, но и рекомендуется практически здоровым людям для раннего выявления нарушений липидного обмена и риска развития у них атеросклероза и ИБС.
ПТВ (протромбиновое время) и ПТИ (протромбиновый индекс) – показатели, характеризующие состояние определенного этапа свертывания крови. В клинической практике данные тесты наиболее часто используются для контроля гемостаза при лечении противосвертывающими препаратами (варфарин, фенилин, синкумар и др.), хотя в последние годы предпочтительным для этой цели считается определение МНО. Кроме того, определение ПТВ и ПТИ необходимо для диагностики состояний, характеризующихся повышенным риском тромбообразования. Удлинение ПТВи уменьшение ПТИ свидетельствует о гипокоагуляции (склонности к кровотечениям).
Источник
Оглавление темы “Топографическая анатомия поджелудочной железы.”:
- Поджелудочная железа. Топография поджелудочной железы. Проекция поджелудочной железы.
- Размеры поджелудочной железы. Форма поджелудочной железы. Протоки поджелудочной железы.
- Синтопия поджелудочной железы. Расположение поджелудочной железы. Топографическая анатомия поджелудочной железы.
- Отношение поджелудочной железы к брюшине. Кровоснабжение поджелудочной железы.
- Венозный отток от поджелудочной железы. Лимфоотток поджелудочной железы. Иннервация поджелудочной железы.
Поджелудочная железа. Топография поджелудочной железы. Проекция поджелудочной железы.
Поджелудочная железа расположена в забрюшинном пространстве ретроперитонеально, позади желудка и сальниковой сумки, в верхней половине живота. Основная масса железы выделяет секрет через выводные протоки в двенадцатиперстную кишку; меньшая часть железы в виде так называемых островков Лангерганса (insulae pancreatiсае [Langerhans]) относится к эндокринным образованиям и выделяет в кровь инсулин, регулирующий содержание сахара в крови.
Поджелудочную железу относят к верхнему этажу брюшинной полости, поскольку функционально и анатомически она связана с двенадцатиперстной кишкой, печенью и желудком.
Поджелудочную железу разделяют на три отдела: головку, тело и хвост. Выделяют также участок между головкой и телом — шейку железы.
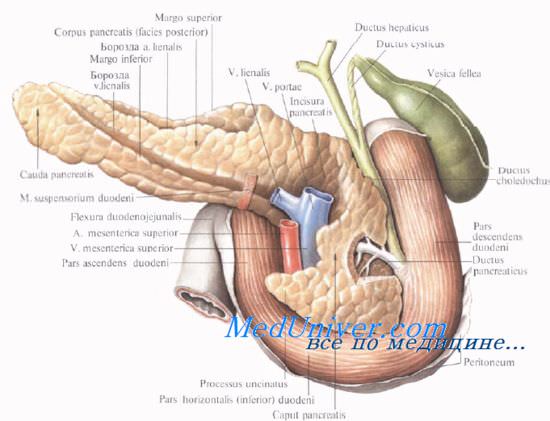
Топография поджелудочной железы. Проекция поджелудочной железы.
На переднюю брюшную стенку поджелудочная железа проецируется в эпигастральной, частично в пупочной и в левой подреберной областях. Верхний край поджелудочной железы проецируется на переднюю брюшную стенку по линии, проходяшей справа налево через середину расстояния между мечевидным отростком и пупком (уровень тела I поясничного позвонка). При этом правая часть линии лежит несколько ниже горизонтали, а левая — выше.
В целом можно сказать, что по отношению к горизонтальной плоскости поджелудочная железа чаще расположена косо: головка железы лежит ниже, а тело и хвост — выше.
Размеры поджелудочной железы. Форма поджелудочной железы. Протоки поджелудочной железы.
Форма поджелудочной железы чаще вытянутая. В среднем длина поджелудочной железы равна 16—17 см. Головка ее наиболее широкая (до 5 см) и толстая (1,5—3,5 см). Тоньше и уже она в хвостовой части (примерно 2×2 см). Капсулы pancreas не имеет, благодаря чему резко бросается в глаза ее дольчатое строение. Однако тело pancreas имеет фасциальный покров на задней поверхности; головка железы имеет фасциальный покров и спереди, и сзади.
Выводная система поджелудочной железы начинается с мелких дольковых протоков, которые впадают в основной и добавочный протоки.
Проток поджелудочной железы, ductus pancreaticus, или вирсунгов проток [Wirsung], идет от хвоста к головке железы, располатаясь в хвосте и теле на середине высоты и на равном расстоянии от передней и задней поверхности железы, в головке — ближе к ее задней поверхности. Диаметр протока равен 2 мм в хвосте, 2—3 мм — в теле и 3—4 мм — в головке железы. В области большого дуоденального (фатерова) сосочка он соединяется с ductus choledochus или открывается самостоятельно.
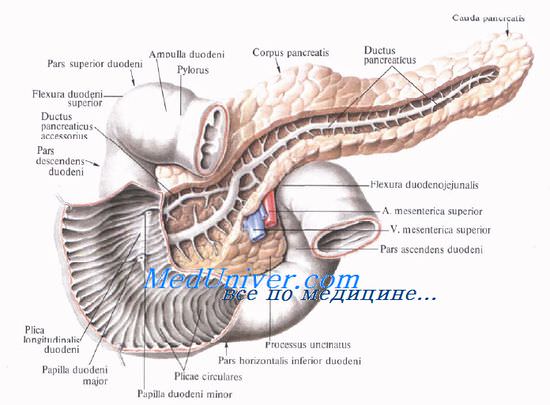
Проток поджелудочной железы у места соединения с ductus choledochus имеет собственный гладкомышечный сфинктер, m. sphincter ductus pancreatici, сфинктер Одди [Oddi], функционирующий совместно со сфинктером печеночно-поджелуд очной ампулы [Vater]. Все сфинктеры общего желчного протока и протока поджелудочной железы называют также четырехкомпонентным сфинктером Бой-дена [Boyden].
В результате деятельности этого сфинктера в двенадцатиперстную кишку поступает только поджелудочный сок или поджелудочный сок и желчь вместе.
Добавочный проток поджелудочной железы, ductus pancreaticus accessorius [Santorini], располагается выше основного и соединяется с главным протоком в головке на расстоянии 2,5—3,5 см от устья последнего.
Однако почти в трети случаев добавочный проток открывается в двенадцатиперстную кишку самостоятельно, на papilla duodeni minor [Santorini], который располагается выше большого сосочка.
Видео анатомии поджелудочной железы
Синтопия поджелудочной железы. Расположение поджелудочной железы. Топографическая анатомия поджелудочной железы.
Головку поджелудочной железы охватывает сверху, снаружи и снизу двенадцатиперстная кишка, прочно фиксируя ее вместе с общим желчным и поджелудочными протоками.
Позади головки поджелудочной железы наиболее кнаружи располагается нижняя полая вена. Кнутри от нее, прилегая к головке или в ее толще, проходит ductus choledochus. Рядом с ним располагается v. mesenterica superior, затем одноименная артерия. Эти сосуды лежат в incisura pancreatis.
Выйдя из-под нижнего края поджелудочной железы, верхние брыжеечные сосуды ложатся на переднюю поверхность горизонтальной или восходящей части двенадцатиперстной кишки. Верхние брыжеечные сосуды и нижнюю полую вену разделяет расположенный на нижнем крае головки крючковидныи отросток, processus uncinatus [Winslow].
Позади головки поджелудочной железы происходит слияние верхней брыжеечной и селезеночной вен, в результате чего образуется воротная вена, v. portae.
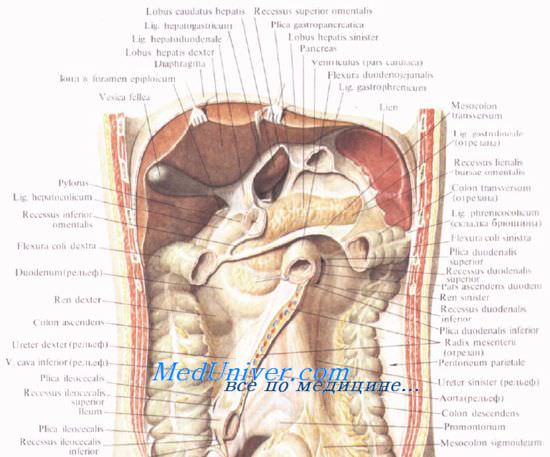
Опухоли головки поджелудочной железы могут сдавить воротную вену, в результате чего возникает портальная гипертензия, сопровождающаяся определенным симптомокомплексом: резким увеличением селезенки (спленомегалией), скоплением жидкости в брюшинной полости (асцитом) и кровотечением из расширенных вен в области портокавальных анастомозов. К уже известным анастомозам на передней брюшной стенке и в области пищеводно-кардиального соединения следует добавить и портокаваль-ные анастомозы в области прямой кишки (о них речь пойдет ниже). Опухоль может сдавить и расположенный рядом ductus choledochus, что проявляется развитием механической желтухи.
Иногда головка поджелудочной железы располагается ниже брыжейки, тогда она может прилегать к брюшине в области sinus mesentericus dexter. В этом случае спереди от нее лежат петли тонкой кишки и правая часть поперечной ободочной кишки.
Тело поджелудочной железы представляет среднюю, наибольшую часть органа. На передней поверхности тела расположен выступающий вперед сальниковый бугор, tuber omentale. Передняя поверхность тела поджелудочной железы прилегает к заднему листку париетальной брюшины, являющейся задней стенкой сальниковой сумки, а через нее — к задней стенке желудка. Сальниковый бугор часто располагается вблизи нижней поверхности правой доли печени.
У верхнего края тела поджелудочной железы располагается truncus coeliacus. По верхнему краю тела в правой его части идет a. hepatica communis, а влево позади верхнего края железы или вдоль него, иногда заходя на переднюю поверхность, располагается селезеночная артерия, a. splenica (lienalis), направляющаяся к селезенке.
Позади тела поджелудочной железы, ниже артерии, располагается v. splenica (lienalis), образующая углубление в ткани железы. Несколько глубже позади тела и хвоста железы располагаются почечные и нижние надпочечные сосуды, левая почка и надпочечник.
Нижний край поджелудочной железы прилегает к брыжейке поперечной ободочной кишки. Снизу к телу прилегает flexura duodenojejunalis.
Слева, к хвосту поджелудочной железы, прилегает flexura coli sinistra.
Отношение поджелудочной железы к брюшине. Кровоснабжение поджелудочной железы.
Брюшина покрывает переднюю и нижнюю поверхности поджелудочной железы, задняя поверхность железы совершенно лишена брюшины. Брюшинные связки представляют собой складки брюшины при ее переходе на переднюю поверхность органа с соседних областей.
У верхнего края поджелудочной железы располагаются две упомянутые выше складки: желудочно-поджелудочная и печеночно-поджелудочная. Поджелудочно-селезеночная, lig. pancreaticosplenicum, и поджелудочно-ободочная, lig. pancreaticocolicum, связки являются участками желудочно-селезеночной и диафрагмально-селезеночной связок.
Хвост поджелудочной железы иногда покрыт брюшиной со всех сторон, что бывает связано с наличием хорошо выраженной lig. pancreaticosplenicum. В этом случае хвост обладает определенной подвижностью.
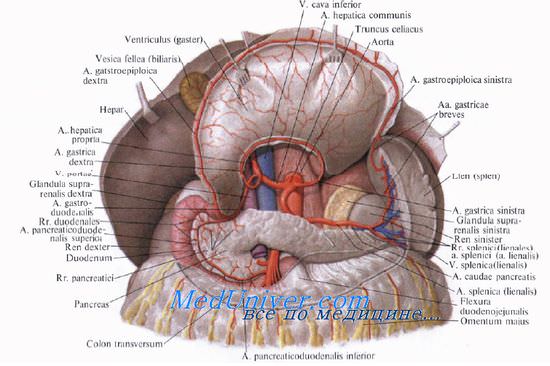
Кровоснабжение поджелудочной железы
Кровоснабжают поджелудочную железу ветви общей печеночной, селезеночной и верхней брыжеечной артерий. Сверху к головке железы подходит a. gastroduodenalis, от которой отходит а. pancreaticoduodenalis superior, дающая переднюю и заднюю ветви.
A. pancreaticoduodenalis inferior начинается обычно от верхней брыжеечной артерии или от ее ветви. Она также делится на переднюю и заднюю ветви. Верхние и нижние панкреатодуоденальные артерии анастомозируют друг с другом, образуя артери&чьные дуги, от которых отходят ветви к головке поджелудочной железы и к двенадцатиперстной кишке.
От селезеночной артерии и реже от общей печеночной отходит относительно крупная большая поджелудочная артерия, а. рапсrеatica magna, которая позади тела железы идет к ее нижнему краю, где делится на правую и левую ветви. Кроме этой артерии, к хвосту и телу железы от a. splenica (lienalis) отходят rr. pancreatici.
Учебное видео анатомии чревного ствола и его ветвей
Венозный отток от поджелудочной железы. Лимфоотток поджелудочной железы. Иннервация поджелудочной железы.
Отток венозной крови от поджелудочной железы происходит непосредственно в воротную вену и ее главные притоки: vv. splenica (lienalis) et mesenterica superior. Вены сопровождают верхние и нижние панкреатодуоденальные артерии и тоже образуют дуги на передней и задней поверхности головки поджелудочной железы.
Лимфоотток от поджелудочной железы происходит сначала в пилорические, верхние и нижние панкреатодуоденальные, верхние и нижние поджелудочные, а также селезеночные узлы. Затем лимфа направляется в чревные узлы.
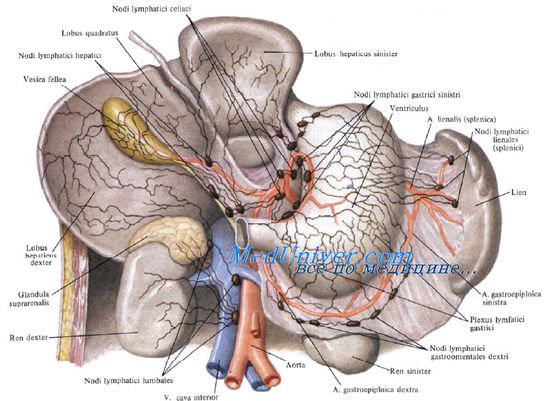
Иннервируют поджелудочную железу ветви нескольких сплетений: чревного, печеночного, верхнебрыжеечного, селезеночного и левого почечного.
Нервы к поджелудочной железе подходят большей частью вместе с сосудами, образуя на поверхности и внутри железы единое нервное сплетение (plexus pancreaticus). Оно представляет собой мощную рефлексогенную зону, раздражение которой может вызвать шоковое состояние.
Видео урок топографической анатомии и оперативной хирургии брюшной полости. Кишечные швы
– Вернуться в оглавление раздела “Топографическая анатомия и оперативная хирургия живота”
Редактор: Искандер Милевски. Дата последнего обновления публикации: 11.9.2020
Источник
