Опухоль на поджелудочной железе в хвостовой части
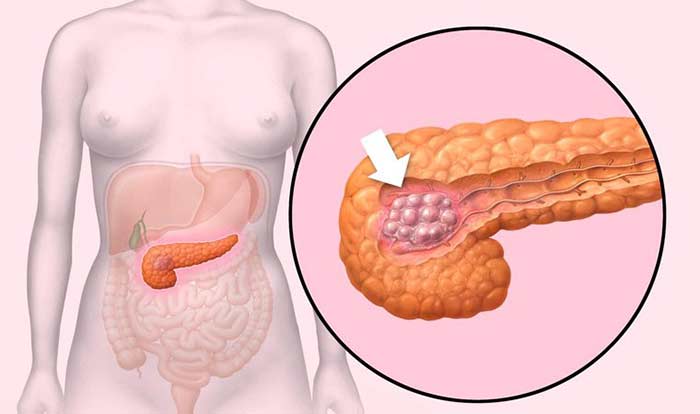
Онкологические заболевания органов пищеварительной системы могут вызывать тяжелые осложнения. Так, рак хвоста поджелудочной железы нередко сопровождается нарушением функций пищеварения, желтухой и выраженной болью. На поздних стадиях злокачественный процесс может распространиться на близлежащие структуры и отдаленные органы. Из-за раннего бессимптомного течения патологию не всегда удается вовремя выявить. Консультация специалиста поможет пациенту узнать больше о таком патологическом состоянии, как рак хвоста поджелудочной железы: симптомы, проявление осложнений, риски, хирургическое лечение и терапия.
Основные сведения и прогноз
Рак хвоста поджелудочной железы представляет собой распространенное онкологическое заболевание, характеризующееся ростом злокачественного новообразования в органе. Патология возникает на фоне изменения железистых клеток органа или метастазирования опухоли другой анатомической области. Постепенно патологическая структура распространяется на соседние ткани и проникает в лимфатическую систему. Чаще всего у пациентов диагностируют аденокарциному поджелудочной железы, формирующуюся из клеток экзокринной части органа, однако также рак может возникать при поражении эндокринных тканей. Ранние симптомы болезни могут включать боль в животе, нарушение пищеварения и общее недомогание.
Онкологические патологии во многом отличаются от других заболеваний. Так, например, опухоли способны провоцировать озлокачествление соседних анатомических структур, что и обуславливает высокую летальность рака. Быстрорастущая злокачественная масса также может стимулировать дополнительную васкуляризацию. Хирургическое лечение не всегда спасает пациента, поскольку отдельные опухолевые клетки могут сохраняться в лимфатической системе и других тканях.
Значительной проблемой является поздняя диагностика. Рак хвоста поджелудочной железы в течение длительного времени не проявляется симптоматически, поэтому пациенты не проходят обследования. Выраженные симптомы и осложнения часто возникают только на поздних стадиях, когда онкологический процесс распространяется на другие органы. Вовремя обнаружить заболевания помогают скрининговые исследования. Людям с предрасположенностью к раку следует регулярно проходить диагностику.
8 (495) 320-19-03
Круглосуточно без выходных
Прогноз неблагоприятный. Средний показатель пятилетней выживаемости после постановки диагноза равен 5%. Примерно 25% пациентов живет в течение года после выявления болезни. К сожалению, ранняя диагностика не является гарантией благоприятного исхода: при обнаружении рака на 1-2 стадии показатель пятилетней выживаемости увеличивается только до 20%. Лучшим прогнозом характеризуются нейроэндокринные формы карциномы.
Анатомические основы
Органы пищеварительной системы необходимы для усвоения и переваривания питательных веществ. Верхние отделы системы, включающие ротовую полость и пищевод, осуществляют первичную обработку и транспортировку субстрата в желудочно-кишечный тракт. В желудке и тонкой кишке питательные вещества последовательно расщепляются и всасываются для того, чтобы обеспечить все клетки организма энергетическими и пластическими веществами.
Поджелудочная железа является одним из ключевых органов пищеварительной системы. Это железистая структура, вырабатывающая ферменты и гормональные вещества. Ферменты, транспортируемые в двенадцатиперстную кишку после приема пищи, способствуют усвоению субстратов, а гормоны непосредственно выделяются в кровеносную систему для регуляторной деятельности. Поражение даже небольшого участка поджелудочной железы может стать причиной тяжелых осложнений.
Основные функции органа:
- Помощь в усвоении белков, углеводов и жиров.
- Регуляция деятельности желудочно-кишечного тракта.
- Выделение инсулина и глюкагона для поддержания углеводного обмена.
Рак хвоста поджелудочной железы имеет свои особенности течения, обусловленные анатомическим строением. Этот отдел органа граничит с двенадцатиперстной кишкой, селезенкой и общим желчным протоком. Патология хвоста поджелудочной железы может затронуть не только эндокринные клетки, но распространиться на близлежащие структуры забрюшинного пространства.
Причины возникновения
Рак тела и хвоста поджелудочной железы может возникать из-за разных патологических состояний. Исследования последних лет помогли врачам узнать больше этиологических факторов и разработать профилактические меры. Так, на риск развития болезни могут влиять такие факторы, как образ жизни человека, генетические изменения и хронические воспалительные процессы в органе. Специалистам также известны конкретные генетические мутации, способные вызвать канцерогенез в поджелудочной железе.
Процесс озлокачествления тканей органа может начаться даже с изменения одной клетки, поскольку иммунная система не всегда хорошо справляется со своими функциями. Постепенно в железистой ткани формируется злокачественная масса, распространяющаяся на другие клетки. Пусковым фактором болезни может быть экспрессия генетической мутации, поскольку молекулы ДНК контролируют все внутриклеточные процессы, включая деление и метаболизм.
Известные факторы риска:
- Пожилой возраст и мужской пол. Рак хвоста поджелудочной железы чаще диагностируют у больных старше 45 лет.
- Сахарный диабет, возникающий вследствие дефицита инсулина в организме или расстройства функций клеточных рецепторов. Нарушение метаболизма глюкозы может повлиять на эндокринную часть поджелудочной железы.
- Семейный анамнез, отягощенный злокачественными новообразованиями поджелудочной железы. Врачам известны измененные гены и наследственные патологии, увеличивающие риск канцерогенеза. В первую очередь это ген BRCA2, синдром Линча и болезнь атипичных невусов.
- Хронический панкреатит – воспаление тканей поджелудочной железы, затрудняющее секрецию ферментов и другие функции органа. Такой патологический процесс увеличивает риск озлокачествления тканей.
- Курение. Канцерогенные вещества, содержащиеся в табачном дыме, могут откладываться в тканях и провоцировать злокачественные изменения.
- Воздействие радиации на орган в ходе лучевой терапии.
- Употребление алкогольных напитков.
- Ожирение. Такое состояние влияет на обменные и гормональные функции.
8 (495) 320-19-03
Круглосуточно без выходных
Пациенту следует обратить внимание на то, что многие факторы риска связаны с образом жизни. В связи с этим профилактические меры способны значительно снизить риск возникновения опухоли поджелудочной железы. В первую очередь больным рекомендуют отказаться от вредных привычек и заняться лечением хронического панкреатита.
Рак хвоста поджелудочной железы: симптомы и осложнения

Злокачественные опухоли органов пищеварения редко характеризуются выраженной симптоматикой на ранних стадиях. Врачи постоянно сталкиваются с ситуациями, когда новообразование вызывает осложнения только на 3 или 4 стадии.
Возможные признаки:
- Ухудшение аппетита.
- Болезненность в верхней части живота.
- Депрессия и апатия.
- Нарушение секреторной деятельности органа.
- Мальабсорбция.
- Уменьшение массы тела.
- Пожелтение кожных покровов.
- Образование сгустков крови в сосудах.
- Тошнота и рвота.
- Слабость и усталость.
Основные осложнения:
- Непроходимость тонкого кишечника из-за активного роста опухоли.
- Обструкция желчного протока из-за роста новообразования. Обычно такое осложнение становится причиной желтухи.
- Кахексия, характеризующаяся общим истощением организма.
Для предотвращения осложнения пациенту требуется своевременное хирургическое и терапевтическое лечение.
Методы диагностики и лечения
Для прохождения обследования по поводу опухоли пищеварительной системы необходимо обратиться к онкологу, хирургу или гастроэнтерологу. Врач спросит пациента о жалобах, изучит анамнестические данные для выявления факторов риска и проведет физикальное обследование. Уже на стадии общего осмотра могут быть выявлены характерные осложнения заболевания. Для постановки точного диагноза специалисту потребуются результаты инструментальных и лабораторных исследований.
Назначаемые диагностические процедуры:
- Ультразвуковая визуализация – получение изображения органа в режиме реального времени с помощью высокочастотных звуковых волн. Врач перемещает положение датчика и видит ткани поджелудочной железы на мониторе.
- Компьютерная или магнитно-резонансная томография – высокоточные методы визуальной диагностики, позволяющие получить объемное изображение анатомической структуры. По результатам МРТ или КТ легко обнаружить рак хвоста поджелудочной железы с метастазами.
- Анализ крови на общие показатели и онкологические маркеры.
- Биопсия тканей – забор пораженного участка поджелудочной железы для дальнейшего гистологического исследования органа.
Скрининговое обследование также включает визуальную диагностику и лабораторные анализы: рак хвоста поджелудочной железы может быть обнаружен и при отсутствии симптомов.
Методы лечения:
- Дистальная панкреатэктомия – удаление хвоста и тела органа для предотвращения распространения опухоли.
- Тотальная панкреатэктомия – удаление всего органа на 2-3 стадии болезни. Также может потребоваться удаление селезенки и других соседних структур.
- Химиотерапия.
- Радиационная терапия.
- Паллиативная помощь.
Таким образом, рак хвоста поджелудочной железы, прогноз при котором неблагоприятный, является опасным онкологическим заболеванием. При выявлении подозрительных симптомов необходимо записаться на прием к врачу и пройти обследования.
8 (495) 320-19-03
Круглосуточно без выходных
Источник
Поджелудочная железа имеет длину примерно 15 см и анатомически состоит из трех частей: головки, тела и хвоста. Головка находится в правой верхней части живота, на уровне первых двух поясничных позвонков. Ее охватывает двенадцатиперстная кишка.
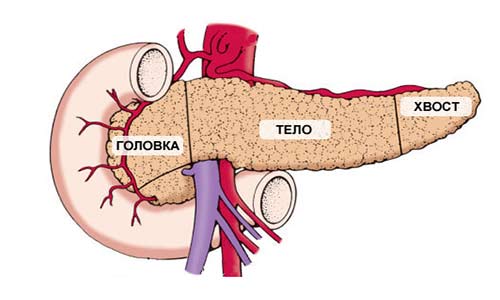
Основная функция поджелудочной железы — выработка пищеварительных ферментов. Проток железы выходит из ее головки, затем соединяется с холедохом — главным желчным протоком — и вместе они впадают в двенадцатиперстную кишку.
Кроме того, в поджелудочной железе есть эндокринные клетки, которые вырабатывают гормоны. Самый известный из них — инсулин.
Какие виды рака могут возникать в головке поджелудочной железы?
В 60–70% случаев рак поджелудочной железы возникает в ее головке. Более 80% опухолей представляют собой аденокарциномы. Они развиваются из клеток, которые выстилают протоки железы.
Реже встречаются кистозные опухоли. В большинстве случаев кисты поджелудочной железы носят доброкачественный характер, но в некоторых случаях в них обнаруживаются раковые клетки. Установить точный диагноз помогает биопсия.
Если опухоль происходит из клеток, продуцирующих фермент, ее называют ацинарно-клеточным раком. Обычно он диагностируется в более молодом возрасте, медленно растет и имеет более благоприятный прогноз.
Редко встречаются опухоли из эндокринных клеток: инсулиномы, глюкагономы, гастриномы, соматостатиномы.
Стадии рака головки поджелудочной железы
На стадии I опухоль имеет размеры не более 4 см и находится в пределах органа, не распространяется в соседние структуры и лимфоузлы. Выделяют подстадии IA (опухоль менее 2 см) и IB (опухоль 2–4 см).

На стадии II опухоль более 4 см в диаметре (подстадия IIA), либо она имеет любой размер, но при этом распространяется в соседние органы (желчный проток, двенадцатиперстную кишку), лимфоузлы (подстадия IIB). При этом процесс не затрагивает крупные кровеносные сосуды.
Если опухоль поражает большее количество лимфатических узлов, прорастает в соседние органы и крупные кровеносные сосуды, но при этом отсутствуют отдаленные метастазы, диагностируют III стадию рака головки поджелудочной железы.
При IV стадии имеются отдаленные метастазы.
Факторы риска
Нормальная клетка становится раковой, когда в ней происходят определенные мутации. Зачастую невозможно точно сказать, что именно привело к изменениям в ДНК, таким образом, причины рака головки поджелудочной железы неизвестны. Ученые знают лишь о факторах риска — различных внешних воздействиях и состояниях организма, при которых повышается вероятность заболевания:
- Вредные привычки: курение (повышает риск примерно на 20%), алкоголь.
- Низкая физическая активность и избыточная масса тела.
- Рацион питания с преобладанием красного и обработанного мяса, с низким содержанием фруктов и овощей.
- Семейная история (близкие родственники, у которых был диагностирован рак головки поджелудочной железы), некоторые генетические дефекты и наследственные синдромы.
- Хронический панкреатит.
- Заболевания желудка: инфекция Helicobacter pylori, язвенная болезнь.
- Вирусный гепатит.
- Есть данные в пользу того, что риски повышают заболевания зубов и десен.
Симптомы рака головки поджелудочной железы
На ранних стадиях опухоль, как правило, не проявляет себя. Затем возникают некоторые симптомы, но они неспецифичны, чаще всего они указывают на какое-либо иное заболевание.
Наиболее характерным проявлением рака головки поджелудочной железы является желтуха. Именно она зачастую становится первым симптомом, с которым пациент обращается к врачу. Рядом с головкой железы находится желчный проток. По мере роста опухоль сдавливает его, нарушая отток желчи. В итоге токсичный продукт распада гемоглобина — билирубин — не выводится в кишечник, а поступает в кровь. Это приводит к тому, что кожа и белки глаз приобретают желтоватый цвет, беспокоит зуд.
Так как билирубин в составе желчи не выводится в кишечник, стул становится светлым. Моча, напротив, темнеет.
Другие возможные симптомы: боль в животе, тошнота и рвота, снижение веса, нарушение пищеварения, тромбоз глубоких вен ноги, повышение температуры тела. В редких случаях из-за опухоли разрушаются эндокринные клетки, которые производят инсулин. Повышается уровень сахара в крови, развивается сахарный диабет.
Методы диагностики. Скрининг
Обычно, если появились симптомы, это говорит о том, что опухоль уже проросла за пределы поджелудочной железы. Зачастую именно на этом этапе пациенту устанавливают диагноз. В настоящее время нет рекомендованных скрининговых исследований, которые помогали бы диагностировать заболевание на ранних бессимптомных стадиях.
Обычно в первую очередь врач назначает пациенту УЗИ органов брюшной полости, как самый быстрый, доступный, безопасный и неинвазивный метод диагностики. Более информативные исследования — КТ и МРТ, они помогают выявить опухоль поджелудочной железы, узнать, распространился ли рак в соседние органы и регионарные лимфоузлы.
Для оценки состояния желчных протоков применяют холангиопанкреатографию. Для этого в протоки вводят рентгеноконтрастное вещество эндоскопически, через двенадцатиперстную кишку, либо с помощью иглы через кожу, после чего выполняют рентгенограммы.
Обнаружить метастазы помогает ПЭТ-сканирование. Во время процедуры в организм вводят безопасное радиоактивное вещество, которое накапливается в раковых клетках и делает их видимыми на специальных снимках.
Наиболее точный метод диагностики рака головки поджелудочной железы — биопсия. Опухолевую ткань для цитологического и гистологического исследования можно получить разными способами:
- С помощью иглы через кожу, под контролем КТ или ультразвука.
- Во время лапароскопии.
- Во время эндоскопического УЗИ: исследования, при котором ультразвуковой датчик находится на конце эндоскопа, введенного в двенадцатиперстную кишку.
- Во время холангиопанкреатографии.
Лечение рака головки поджелудочной железы
Основной метод лечения рака головки поджелудочной железы — хирургический. В некоторых случаях хирург может удалить только головку поджелудочной железы вместе с частью тонкой кишки и/или желудка, желчным пузырем и общим желчным протоком. Затем тело и хвост железы подшивают к тонкой кишке, после чего они могут и дальше выполнять свои функции.
В некоторых случаях приходится удалять всю железу. После такой операции придется всю жизнь принимать ферменты и вводить инсулин.
Рак поджелудочной железы отвечает на химиотерапию и лучевую терапию. Их назначают в качестве адъювантного (для предотвращения рецидива после операции) или неоадъювантного (для сокращения размеров опухоли перед хирургическим вмешательством, перевода неоперабельного рака в операбельный) лечения. Если опухоль неоперабельна, лучевая терапия и химиотерапия становятся основными видами лечения.
У некоторых пациентов возможно применение таргетного препарата эрлотиниба (Тарцева). Он блокирует EGFR — белок-рецептор, который заставляет раковые клетки размножаться.
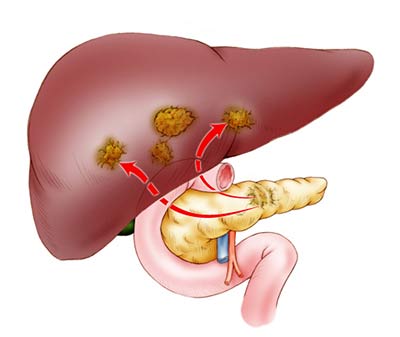
При неоперабельном раке головки поджелудочной железы облегчить симптомы и улучшить состояние пациента помогает паллиативная хирургия:
- При нарушении оттока желчи проводят стентирование желчного протока или отсекают его выше места блока и соединяют с двенадцатиперстной кишкой (такая операция называется холедохоеюностомией).
- При нарушении проходимости двенадцатиперстной кишки также можно установить стент. Если это невозможно, выполняют еюностомию — тощую кишку подшивают к коже и выводят наружу отверстие (еюностому). Через него пациент получает питание с помощью катетера.
Прогноз и выживаемость
Если рассматривать все стадии рака поджелудочной железы, то показатели выживаемости, согласно европейской статистике, будут выглядеть следующим образом:
- В течение года после того, как был установлен диагноз, в живых остаются 20% пациентов.
- В течение пяти лет — 5%.
- В течение десяти лет — 1%.
Прогноз наиболее благоприятен, если рак не успел распространиться за пределы органа. В таких случаях пятилетняя выживаемость составляет 7–25%.
Основная причина низкой выживаемости — поздняя диагностика опухолей поджелудочной железы.
Источник
10 сентября 2018947,6 тыс.
Подробнее о строении и функциях поджелудочной железы см. в материале «Панкреатит»
Прежде всего, вспомним основные различия между доброкачественными и злокачественными, раковыми опухолями. Доброкачественные неоплазии (новообразования) и гиперплазии (разрастания) сохраняют определенное гистологическое сродство с тканью, в которой начинается аномальный рост; увеличиваются в размерах сравнительно медленно, иногда десятками лет; не обнаруживают тенденций к метастазированию и прорастанию в окружающие ткани; в большинстве случаев рост доброкачественной опухоли не сопровождается неоваскуляризацией (образованием собственной системы кровоснабжения). Злокачественные неоплазии, соответственно, характеризуются противоположным набором свойств.
К сожалению, в гастроэнтерологической, эндокринологической, онкологической практике рак поджелудочной железы встречается на порядки чаще, чем доброкачественные опухоли той же локализации; в общем объеме учитываемой онкопатологии поджелудочной железы доля доброкачественных неоплазий не превышает одной десятой процента (по другим оценкам, еще меньше). Однако такие опухоли составляют значимую проблему, – не только потому, что наблюдаются достаточно редко, но и вследствие весьма своеобразной, в некоторых случаях, симптоматики (см. ниже), что в совокупности может приводить к диагностическим затруднениям и ошибкам.
Причины
Этиопатогенез доброкачественных панкреатических неоплазий на сегодняшний день неизвестен. Насколько можно судить по имеющейся статистике, от пола заболеваемость не зависит. Подтвержденными факторами риска выступают табакокурение и систематическое употребление спиртосодержащих напитков; наличие хронического панкреатита и метаболических расстройств; увлечение жирными, пряными, острыми блюдами с преобладанием мяса и дефицитом богатой витаминами растительной пищи; иррегулярность питания; вредоносные экологические факторы.
Активно изучается степень значимости наследственного фактора в структуре возможных причин и провокаторов.
Симптоматика
Поджелудочная железа относится к железам смешанной секреции. Экзокринные ткани находятся в области более объемной головки, прилегающей к двенадцатиперстной кишке, – куда через специальные протоки и выводятся панкреатические пищеварительные ферменты. Эндокринные островки Лангерганса сосредоточены преимущественно в хвостовой части железы; поджелудочная железа секретирует в системный кровоток инсулин, глюкагон, грелин, панкреатический пептид, соматостатин, гастрин и, возможно, некоторые другие биоактивные вещества-регуляторы. В целом, этот орган играет одну из ключевых ролей в жизнедеятельности организма и выполняет множество функций, любая из которых может пострадать в зависимости от локализации и характера неоплазии.
Опухоли в экзокринных отделах, вспомогательных тканях или строме (ткани-каркасе для функциональных клеток) обычно развиваются бессимптомно, – по крайней мере, до тех пор, пока не достигнут достаточно больших размеров и не начнут оказывать ощутимое, а иногда и весьма болезненное механическое давление на смежные структуры и органы. К такого рода неоплазиям относятся гемангиомы, липомы, невриномы, лейомиомы, фибромы, – растущие, соответственно, из сосудистых стенок, жировой ткани, оболочек нейронов, мышечных волокон, соединительной ткани.
Крупная (свыше пяти сантиметров) доброкачественная опухоль поджелудочной железы может вызывать неспецифические боли опоясывающего или иррадиирующего характера; в редких случаях механическое сдавление желчевыводящих протоков или других просветов ЖКТ может стать причиной желтушности, диспепсии или даже кишечной непроходимости.
Иная картина наблюдается в тех случаях, когда доброкачественная опухоль развивается в эндокринных структурах железы и вырабатывает гормоны. Такая гормонпродуцирующая нейроэндокринная неоплазия называется в зависимости от того, какие именно клетки составляют ее основу и какой гормон они секретируют. В частности, встречаются инсуломы, глюкагономы, гастриномы и пр. Около трех четвертей всех подобных случаев приходится на инсуломы и сопровождается повышенной секрецией инсулина, – что вызывает каскадный гормональный дисбаланс с преобладающей симптоматикой гипогликемии: гипергидроз, тотальная слабость, тахикардия, эмоциональная неустойчивость, раздражительность, чувства голода, тревоги, страха. Для пациентов с такими опухолями характерно быстрое «беспричинное» нарастание массы тела. В наиболее тяжелых случаях гипогликемия может вылиться в коматозное состояние.
Соответственно, при глюкагономе наблюдается обратная, гипергликемическая симптоматика: больные худеют, на шелушащейся коже появляется эритематозная сыпь, воспаляются слизистые, – в целом, развивается клиника сахарного диабета.
Гастриномы форсируют секреторную активность желудка и характеризуются терапевтически резистентными изъязвлениями тонкого кишечника, болевым синдромом, диспепсией, нарушениями кишечной перистальтики и всасывающей функции.
Диагностика
Бессимптомные опухоли поджелудочной железы обычно обнаруживаются случайно (например, при профилактическом УЗИ органов брюшной полости) и требуют уточняющей диагностики. Гормонпродуцирующие неоплазии, как показано выше, могут вызывать весьма специфические симптомокомплексы, что зачастую становится поводом для консультаций у различных профильных специалистов, прежде чем будет идентифицирована истинная причина.
Обязательно назначаются клинический и биохимический анализы крови, анализ на онкомаркеры, анализ концентрации гормонов и т.д.
Из инструментальных методов наиболее информативны томографические исследования (КТ и МРТ). Ультразвуковое исследование безопасней, но и разрешающая способность существенно ниже, что делает УЗИ практически бесполезным в диагностике опухолей малого или микроскопического размера. В некоторых случаях назначается сцинтиграфия или ангиография, ЭРХПГ (эндоскопическая ретроградная холангиопанкреатография), диагностическая лапароскопия. В целях дифференциации со злокачественной аденокарциномой может быть отобран биоптат для гистологического анализа.
Лечение
Случайно обнаруженная небольшая доброкачественная опухоль поджелудочной железы может и не потребовать никакого медицинского вмешательства, – если она не является гормонпродуцирующей и растет очень медленно, не вызывая ни субъективного дискомфорта, ни физиологических расстройств. В этих случаях ограничиваются периодическим наблюдением и визуальным контролем (УЗИ или томография). Злокачественное перерождение (малигнизация) для таких новообразований является скорее исключением, чем распространенной тенденцией.
В более сложных и тяжелых ситуациях (например, множественные гормонально активные неоплазии, крупные опухоли с механическим нарушением циркуляции желчи и ферментов, угроза малигнизации) производится то или иное хирургическое вмешательство: частичная резекция поджелудочной железы (в отдельных случаях – вместе с двенадцатиперстной кишкой), вылущивание опухоли (энуклеация), селективная эмболизация, деструкция с помощью киберножа и т.д. Если операция по каким-либо причинам противопоказана, подбирается и назначается паллиативное лечение с целью поддержания нормального гормонального и ферментного баланса.
Прогноз, как правило, благоприятный.
Источник
