Определяет ли мрт рак поджелудочной железы
КАК ДИАГНОСТИРОВАТЬ РАК ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
Поджелудочная железа — очень важный орган, вырабатывающий нужный для пищеварения панкреатический сок, а также принимающий участие в выработке гормонов, в том числе инсулина. Опухолевые заболевания железы встречаются часто. К их особенностям следует отнести то, что ранние симптомы рака поджелудочной железы как таковые отсутствуют. На ранней стадии новообразования панкреато-дуоденальной зоны не проявляются какой-либо симптоматикой, из-за чего поздно диагностируются. Так, пациент длительное время может не подозревать об онкологическом заболевании. Симптомы появляются только при прорастании опухоли в соседние органы, при увеличении ее размеров (например, когда она сдавливает Фатеров сосочек, в который открываются желчные протоки). При таком варианте течения болезни появляется механическая желтуха. Это заставляет пациента идти на диагностическое исследование (КТ, МРТ, УЗИ), при котором и выявляется онкологический процесс. В остальных случаях новообразование может быть случайной находкой при исследованиях, выполненных по каким-то другим причинам. Чаще опухоль обнаруживается случайно при выполнении профилактического УЗИ.
КАК ПРОВЕРИТЬ ПОДЖЕЛУДОЧНУЮ ЖЕЛЕЗУ НА РАК
Сегодня существует несколько методов точной диагностики этой онкологии, как рентгеновских, так и не рентгеновских. В этой статье мы подробно рассмотрим, как выглядит рак поджелудочной на различных снимках, как его найти с помощью каждого из этих методов. Также мы приведем диагностические признаки рака поджелудочной железы, а также рассмотрим клинические примеры, иллюстрирующие это опасное заболевание.
Сегодня учеными доказано, что наиболее информативный способ проверить поджелудочную железу на рак, как можно раньше выявить онкопатологию – это магнитно-резонансная томография (МРТ). Это исследование позволяет хорошо визуализировать опухоль, определить ее структуру и строение, разграничить мягкотканый и кистозный компонент, выявить прорастание в парапанкреатическую клетчатку (то есть клетчатку, окружающую железу, от латинского слова «pancreas»), в соседние органы (в селезенку, в почечные фасции, в двенадцатиперстную кишку, в другие отделы кишечника, в сальник). При этом необходимо учитывать тот факт, что МРТ обязательно нужно выполнять на высокопольном аппарате (с напряженностью поля не <1,5 тесла), ведь только такой аппарат обеспечивает нужное качество диагностических изображений. При необходимости исследование дополняется введением контрастного вещества. Кроме того, следует иметь в виду, что анализ снимков должен проводиться опытным рентгенологом, имеющим хороший опыт в диагностике патологии панкреатодуоденальной зоны. Чтобы избежать диагностической ошибки, можно выполнить повторный анализ снимков МРТ и получить Второе мнение опытного специалиста (об этом внизу статьи).
Также образование в поджелудочной железе можно выявить посредством УЗИ. Это простой и доступный метод, при котором оценивается изменение структуры органа, изменение размеров (утолщение), наличие кистозного (жидкостного) компонента, степень расширения панкреатического протока, признаки прорастания (инвазии) рака в соседние ткани. Недотстатком УЗИ является низкое тканевое разрешение, и в сомнительных случаях назначаются томографические методы — компьютерная томография и МРТ.
Заподозрить объемное образование pancreas можно и при ФГДС (фиброгастродуоденоскопии) – исследовании органов системы пищеварения при помощи гибкого оптоволоконного зонда. При этом врач-эндоскопист может отметить деформацию (стойкую, непреходящую) двенадцатиперстной кишки и заподозрить какой-либо объемный процесс в панкреатодуоденальной зоне. При наличии такого подозрения обязательно назначается компьютерная или магнитно-резонансная томография.
КТ ДИАГНОСТИКА РАКА ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
Наибольшее распространение из рентгеновских методов визуализации панкреатических объемных процессов получила компьютерная томография. Исследование может быть как нативным (без контраста), так и с контрастом. Контрастирование при КТ помогает лучше дифференцировать нормальную и опухолевую ткань, а также четко выявить патологию сосудов, окружающих железу. Кроме того, делать контрастное усиление при КТ обязательно, если врач хочет исключить распространение процесса на печень (метастазы в печени) или окружающие лимфатические узлы.
ПРИЗНАКИ НОВООБРАЗОВАНИЯ (РАКА) ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ, ВЫЯВЛЯЕМЫЕ ПРИ КТ
1) Локальное утолщение (хвост, тело и головка утолщены равномерно). Утолщение также может быть диффузным (затрагивать все отделы) – в этом случае принято говорить о «псевдотуморозном панкреатите», а не о раке. Иногда различить эти два состояния по КТ или МРТ бывает сложно, и нужна консультация опытного лучевого диагноста. При локальном утолщении размер пораженного участка измеряется обычно на аксиальных срезах и оценивается по системе TNM (T – лат., «tumor» — опухоль, N – «nodus» — лимфатический узел, M – «мetastasis» — наличие метастазов в отдаленные органы, чаще всего печень).
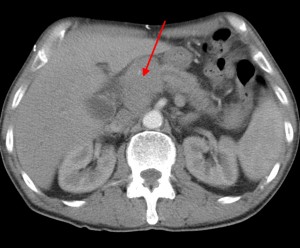
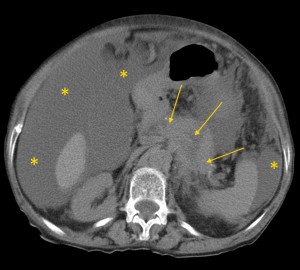
На изображениях: локальное утолщение головки pancreas за счет мягкотканого (солидного) новообразования, практически не накапливающего контраст (красная стрелка). Желтой стрелкой выделен расширенный Вирсунгов проток.
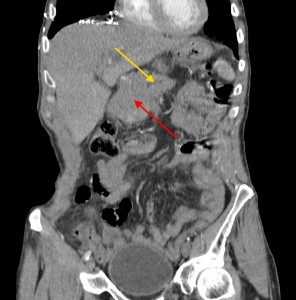
Хвост pancreas резко утолщен (желтая стрелка), структура его нарушена: видны множественные плохо контрастируемые участки (некроза и распада). Кроме того, имеет место асцит (жидкость в полости живота). Красной звездочкой выделен метастаз в паранефральную клетчатку (забрюшинно).
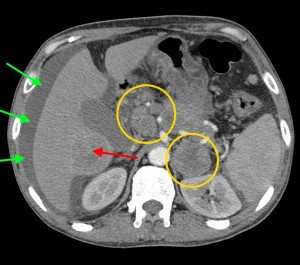
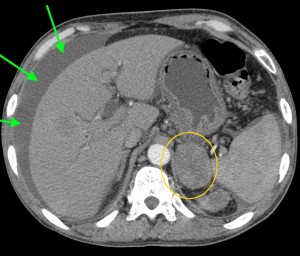
Тот же пациент. При анализе остальных сканов становится ясно, что объемный процесс не ограничивается только хвостом, а распространяется также на тело и головку. Прогноз здесь неблагоприятный, продолжительность жизни при такой распространенности онкопроцесса обычно невелика. На фото в верхнем ряду видно мягкотканое образование с очагом распада в центре, на изображениях в нижнем ряду (слева) – патологически измененные регионарные лимфатические узлы – в воротах печени, а также в клетчатке вблизи аорты и забрюшинно, в клетчатке вблизи ворот левой почки. Красной стрелкой выделен также большой солидно-кистозный участок в печени (метастатической природы). Зелеными стрелками – жидкость в брюшной полости.
2) Наличие образования, имеющего неоднородную структуру, с неровными краями (бугристыми). При компьютерной томографии можно оценить его структуру, определить преобладающий компонент (солидный, мягкотканый; либо жидкостной, кистозный), наличие участков некроза, гнойного расплавления, кальцинатов, кровоизлияний и т. д.
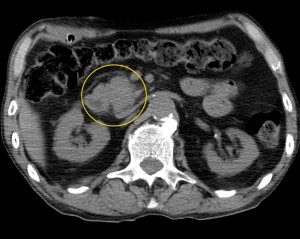
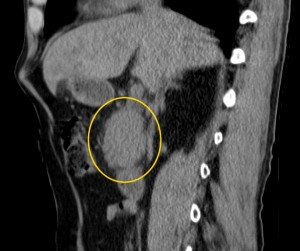
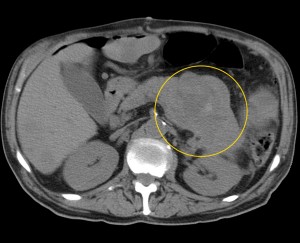
Как выглядит рак поджелудочной железы. Фото (КТ). В желтом круге выявлена патологическая ткань в области головки (с неровными краями, расположенного вблизи стенки двенадцатиперстной кишки).
3) Повышение плотности парапанкреатической клетчатки. «Мутность» клетчатки может свидетельствовать о ее опухолевой инфильтрации или (и) о присоединившейся инфекции, или об аутолизисе (самопереваривании) высвобожденными ферментами (в результате разрушения панкреатической ткани) и развитии панкреатита.
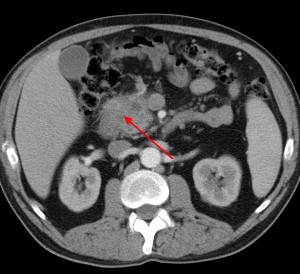
Обратите внимание: вблизи панкреатической головки клетчатка теряет свою обычную структуру, плотность ее выше, края головки смазанные, нечеткие. Все это признаки инфильтрации клетчатки раковыми клетками (контактное метастазирование) либо признаки панкреатита (вторичного).
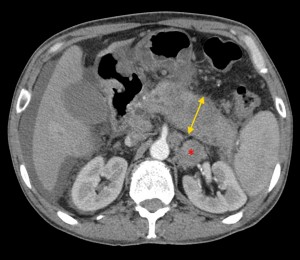
4) Расширение панкреатического (Вирсунгова) протока выше места поражения. Рак головки вызывает расширение панкреатического протока в области тела и хвоста (в норме он имеет ширину 1-2 мм, при опухолевых поражениях может расширяться до 0,5 см и более).
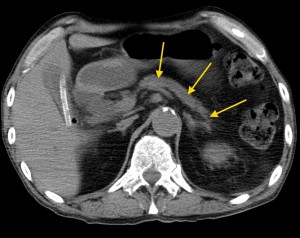
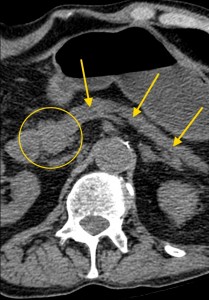
На изображениях: опухоль головки железы (в желтом круге), желтыми стрелками отмечен расширенный панкреатический (Вирсунгов) проток в результате нарушения оттока секрета. Нативная (без контраста) компьютерная томография.
5) Неравномерное накопление контрастированной крови опухолью (оно имеет меньшую плотность в сравнении с неизмененной тканью). Солидный (мягкотканный) компонент накапливает контраст, участки некроза и кистовидной перестройки его не накапливают, т. к. не имеют в своей структуре кровеносных сосудов, и остаются гиподенсными (низкой плотности).
6) Прорастание новообразования в ближайшие органы (в селезенку, в двенадцатиперстную кишку, в верхнюю полую вену, в воротную вену, в селезеночную вену, в hepar, в сальник, в фасцию Героты, отделяющую забрюшинное пространство от брюшной полости) являются крайне неблагоприятными признаками – маркерами неоперабельности новообразования (T4 по TNM).
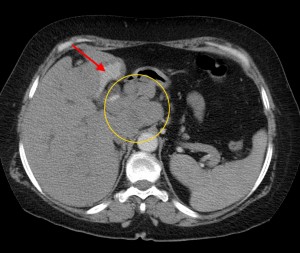
В данном случае при опухоли головки поджелудочной железы операция не показана, т. к. имеет место прорастание кровеносного сосуда и возникновение кровоизлияния в печеночную паренхиму (гематома выделена красной стрелкой), объемное образование – желтым кружком. По классификации TNM рак поджелудочной железы соответствует T4 (опухоль любого размера с прорастанием в окружающие ткани, в т. ч. в сосуды).
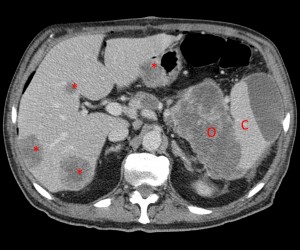
Объемное образование хвоста железы, прорастающее в селезенку (неоперабельное, TNM T4), слева – до контрастирования, справа – после введения контраста. Выявлен крупный кистозный очаг (О) в области хвоста (и также частично в области тела), с преобладающим жидкостным компонентом, с множественными зонами некроза, вплотную прилежащий к селезенке (С), прилежащий также к передней почечной фасции слева. Красными звездочками маркированы метастазы (отдаленные).
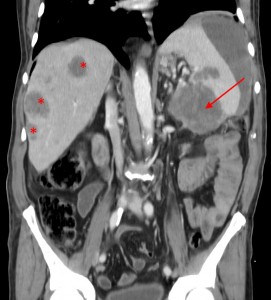
Тот же пациент. КТ-изображения, реформатированные во фронтальной плоскости, позволяют оценить распространенность поражения. Хорошо виден объемный процесс с прорастанием в селезенку, видна также жидкость по краю селезенки. Гиподенсные вторичные очаги в ткани печени.
7) Наличие измененных и увеличенных лимфатических узлов в парапанкератической клетчатке, в парааортальной клетчатке, в воротах печени и (или) селезенки говорит о лимфогенном метастазировании новообразования, позволяет выставить N1 по системе TNM (N – лат. «nodus», лимфатический узел). TNM N1 означает поражение регионарных (расположенных вблизи органа) лимфоузлов и является неблагоприятным признаком, однако не исключает оперативное вмешательство.
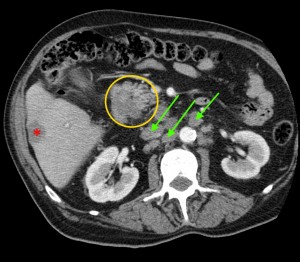
Опухоль головки (в желтом круге) с метастазами в лимфатические узлы вблизи ворот печени, а также в парааортальные лимфоузлы (зеленые стрелки). Показаны изображения КТ с контрастированием (артериально-паренхиматозная фаза контрастирования). По классификации TNM новообразование относится к стадии N1M1 – наличие увеличенных регионарных узлов с патологически измененной структурой и отдаленных вторичных очагов.
8) Наличие метастазов в печень. Новообразование может метастазировать не только лимфогенным путем, но и гематогенным. Орган, который поражается первым – печень, при этом отсев опухолевых клеток происходит по системе воротной вены. Обнаружение метастазов в отдаленные органы при раке поджелудочной железы является неблагоприятным симптомом (по системе TNM выставляется M1 – «выявлены отдаленные метастазы»). Если при опухоли поджелудочной железы нашли отдаленные метастазы, операция не показана. Существуют, однако, современные способы лечения метастазов печени (химиоэмболизация, ультразвуковая аблация и т.п.), проводимые в передовых онкологических стационарах.
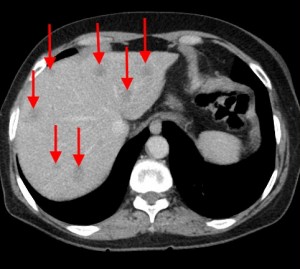
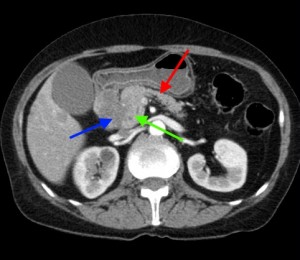
Компьютерная томография с контрастом. Стадия процесса M1 по классификации TNM (с наличием симптомов желтухи — за счет сдавления холедоха — и отдаленных метастазов). Слева красными стрелками выделены множественные гиподенсные (низкой плотности), слабо накапливающие контрастное вещество участки (1-3 см в диаметре), округлой формы, диффузно распределенные по всей площади среза. Справа под синей стрелкой – часть объемного процесса, не накапливающая контраст (которая содержит малое количество артериальных сосудов), под зеленой стрелкой мягкотканая часть образования, а под красной стрелкой – неизмененная часть органа (тело и хвост).

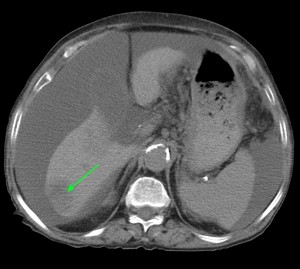
Рак хвоста поджелудочной железы. Симптомы КТ. Желтыми стрелками указано образование, имеющее неоднородную структуру, с множественными гиподенсными участками некроза и распада. Имеет место осложнение — массивный асцит, т.е. скопление жидкости в брюшной полости (жидкость помечена желтыми звездочками). Зеленой стрелкой выделен отдаленный метастаз.
ВТОРОЕ МНЕНИЕ ПРИ РАКЕ
Без сомнения, опухоль поджелудочной железы — опасный диагноз, который в ряде случаев имеет неблагоприятный прогноз. Выживаемость пациента, прогнозы по сроку жизни, успешность того или иного метода лечения, выбор хирургической тактики строго зависят от стадии опухолевого процесса. Поэтому важнейшим условием успешного лечения является не только своевременное выявление онкопатологии, но и точное ее стадирование по шкале TNM. В частности, онкологам очень важно знать, есть ли прорастание образования в окружающие органы и клетчатку, поражение сосудов, метастазирование в лимфатические узлы и печень. Поэтому необходимо не просто пройти современное диагностическое обследование, такое как КТ или МРТ, но и правильно проанализировать снимки, с целью выявления или исключения всех вышеперечисленных признаков.
Чтобы быть уверенным в достоверности диагностики, сегодня можно заказать пересмотр результатов КТ и МРТ у специалистов по лучевой диагностике онкологических заболеваний. Такой экспертный анализ проводится в учреждениях, которые специализируются на онкологической и хирургической патологии. Это позволяет повысить точность диагностики и описать заболевание по современным стандартам. Полученное в результате экспертное заключение является точным ориентиром для лечащих врачей — хирургов-онкологов.
Получить Второе мнение по КТ поджелудочной железы можно в системе Национальной телерадиологической сети (НТРС). В эту службу стекаются сложные и спорные диагностические случаи из всех росиийских регионов. Специалисты московского Института хирургии им. Вишневского и других профильных центров проведут удаленный пересмотр вашего КТ или МРТ. Достаточно загрузить снимки КТ или МРТ с диска на сайте НТРС, и получить в течение суток квалифицированное заключение с подписью врача.
Василий Вишняков, врач-радиолог
Читать подробнее о Втором мнении
Читать подробнее о телемедицине

Кандидат медицинских наук, член Европейского общества радиологов
Источник
Диагностика новообразований (опухолей, кист и рака) поджелудочной железы (ПЖЖ) является актуальной задачей магнитно-резонансной томографии. Одна из причин этого заключается в том, что по статистике большинство опухолей данного органа являются протоковым раком, который на ранних стадиях диагностируется только с помощью аппаратных видов исследования, поскольку никакой симптоматикой себя не проявляют. Рак поджелудочной железы очень плохо поддается лечению, и успех терапии зависит от стадии онкологического процесса. Зачастую именно ранняя диагностика рака на МРТ поджелудочной железы дает шанс пациенту на успешное излечение.
БЕСПЛАТНАЯ
КОНСУЛЬТАЦИЯ О ДИАГНОСТИКЕ
Если сомневаетесь, запишитесь на бесплатную консультацию.
Или проконсультируйтесь по телефону
+7 (812) 209-00-79
Перезвоните мне
Опухоли поджелудочной железы
Все образования поджелудочной железы условно можно разделит на две группы:
- солидные новообразования (аденомы, фибромы, липомы, гемоангиомы, лимфангиомы);
- кистозные новообразования (кисты, псевдокисты, цистоаденомы).
По своему качеству они могут быть доброкачественными или злокачественными. Злокачественные новообразования этой железы принято классифицировать по локализации:
- аденокарцинома головки ПЖЖ;
- рак тела ПЖЖ;
- рак хвоста ПЖЖ;
- рак протока ПЖЖ;
- злокачественные образования островков клеток ПЖЖ.
Диагностика рака и опухолей
Диагностика опухоли поджелудочной железы в медицинских центрах СПб осуществляется с помощью:
- УЗИ брюшной полости
- МРТ поджелудочной железы с контрастом
- КТ поджелудочной железы.
УЗИ является приоритетным, общедоступным и недорогим скрининговым методом для обследования ПЖЖ и соседних органов. Это исследование может быстро диагностировать присутствие грубых патологий в тканях данного органа. Но для более прицельной и детальной диагностики больного направят по результатам УЗИ на МРТ или КТ поджелудочной железы. Если перед врачом стоит задача выявить и дифференцировать новообразование, предпочтительным методом обследования станет МРТ поджелудочной железы с контрастом. Введение контрастного усиления в ходе сканирования позволяет специалистам лучше локализовать опухоль, понять ее тканевой состав и по накоплению контрастного вещества определить тип и злокачественность или доброкачественность образования.
К сожалению, далеко не все опухоли поджелудочной железы можно уверенно дифференцировать на основе МРТ поджелудочной железы даже с контрастированием. Дело в том, что, например, по характеру поведения ткани аденокарциному легко спутать с хроническим панкреатитом. Значительно помогает в данном вопросе применение динамического контрастирования. Это позволяет рентгенологам добиться изображения в тот момент, когда разница между нормальной тканью поджелудочной железы и фиброзноизмененной тканью опухоли, которая продолжает удерживать контраст, максимально наглядна. Поэтому, выбирая МРТ центр для проведения МРТ поджелудочной железы при подозрении на опухоль или рак, следует остановиться на диагностической клинике, где:
- стоит, как минимум: высокопольный томограф мощностью 1,5 Тесла и выше;
- проводят МРТ поджелудочной железы с динамическим контрастным усилением;
- томограф оборудован программой диффузионно-взвешенного МРТ.
Как диагностировать рак поджелудочной железы
Аденокарцинома поджелудочной железы – это злокачественная опухоль, произрастающая из протокового эпителия. Она является наиболее частым новообразованием этого органа. По статистическим данным аденокарцинома составляет 2-3% от всех злокачественных образований организма человека. Она характеризуется агрессивным ростом и регионарным и отдаленным метастазированием. У мужчин данное онкологическое заболевание встречается в два раза чаще, чем у женщин. Пик заболеваемости этим раком – возраст 70-80 лет, но болезнь, как правило, может манифестировать себя уже с возраста 50 лет. В общей структуре смертности от онкологических заболеваний рак поджелудочной железы составляет порядка 6 %, занимая 5 место после рака легких, желудка, толстой кишки и предстательной железы у мужчин и рака молочной железы, толстой кишки, желудка и легких у женщин. К сожалению, в Санкт-Петербурге заболеваемость этим онкологическим недугом растет год от года. Прирост случаев составляет порядка 5 % в год, и связано это с поздней диагностикой этой патологии.
Лимфома поджелудочной железы
Лимфома поджелудочной железы – злокачественная опухоль, которая формируется из В-лимфоцитов. Встречается она у мужчин в 1,4 раза чаще, чему у женщин. На МРТ снимках это однородное, мягкотканое образование, минимально накапливающее контрастное вещество. Проявляться эта опухоль может по-разному. Чаще всего это диффузное увеличение тканей поджелудочной железы, которое может имитировать острый панкреатит. Также наблюдается муфтообразное обрастание опухоли сосудами. Иногда возможно вовлечения в процесс селезенки.
Метостазные образования в ПЖЖ
Первоисточниками метастазов в поджелудочной железе обычно выступают: почечно-клеточный рак, бронхогенный рак, рак молочной железы, саркомы мягких тканей, рак толстой кишки, рак предстательной железы, рак яичников, опухоли желудочно-кишечного тракта. Характер проявления метастаз на МРТ поджелудочной железы зависит от типа первичной опухоли.
Стадирование опухоли поджелудочной железы на МРТ
По результат магнитно-резонансной томографии онкологи осуществляют процедуру стадирования рака ПЖЖ, исходя из следующих принципов: Т1 – опухоль ограничена поджелудочной железой и размером не больше 2 см Т2 – опухоль ограничена поджелудочной железой и размером более 2 см Т3 – опухоль распространяется на ткани вокруг Т4 – опухоль распространяется на желудок, селезенку, ободочную кишку, ближайшие большие сосуды.
Симптомы рака поджелудочной железы
В 60 % случаев рак поражает головку предстательной железы и в 20% её тело. Диффузное поражение ПЖЖ составляет 15%. К сожалению, развитие злокачественной опухоли часто протекает бессимптомно в плоть до терминальной стадии. То есть в момент, когда онкология диагностируется по клиническим симптомам, врачам уже что-то сделать бывает не просто. Симптомы рака предстательной железы:
- механическая желтухи;
- боли в животе;
- потеря массы тела.
Так как речь идет об эпителиальной природе аденокарциномы, для этой опухоли характерно очень раннее вовлечение Вирсунгова протока и развитие признаков панкреатической гипертензии. Рак поджелудочной железы имеет свойство быстро распространяться на прилежащие ткани. Это злокачественное образование метастазирует преимущественно в печень, забрюшинное пространство, лимфатические узлы, надпочечники, кости, легкие и плевру.
Признаки рака поджелудочной железы на МРТ
На МРТ снимках поджелудочной железы признаками аденокарциномы станут:
- неоднородность новообразования в головке ПЖЖ без четких контуров;
- обструкция Вирсунгова протока или симптом “обрыва” общего желчного и главного панкреатического протока;
- симптом двойного протока;
- постепенное накопление контрастного препарата;
- накопление контрастного вещества от периферии к центру.
Так как опухоль агрессивна, то часто на МРТ изображениях специалисты видят распространение ее на ворота печени и селезенку, прорастание в стенку желудка и 12-перстной кишки и вовлечение в процесс крупных сосудов, в том числе с формированием, так называемого, симптома “слезы”.
Диагностика доброкачественных опухолей на МРТ поджелудочной железы
Солидно-папиллярные опухоли ПЖЖ представляют собой крупные образования, нередко с крупными и ровными контурами, расположенные чаще в хвосте органа, которые содержат как солидный, так и кистозный компонент. Частота выявления данного образования весьма низка – менее 2 процентов от всех опухолей железы. Несмотря на страшную картину крупного образования, нередко данная опухоль оказывается доброкачественной. Выявляется она преимущественно у молодых людей моложе 30 лет, и в 10 раз чаще у женщин, чем у представителей сильной половины человечества. В целом для данного вида опухоли характерно бессимптомное течение, и лабораторные показатели обычно остаются в пределах нормы.
МРТ признаки солидно-папиллярной опухоли поджелудочной железы
- наличие участка центрального некроза и признаков кровоизлияния в солидной структуре;
- толстофиброзная гиперваскулярная капсула;
- на Т1-ВИ изображениях есть образование больших размеров, содержащее внутренние гипоинтенсивные участки некроза и гиперинтенсивные включения (кровоизлияния);
- капсула опухоли имеет вид гипоинтенсивного периферического кольца.
Кистозные образования в поджелудочной железе включают в себя:
- истинную кисту;
- псевдокисту;
- серозную цистаденому;
- муцинозную цистаденому;
- внутрипротоковую цистаденому.
Простые кисты – это врожденные полости, содержащие жидкость и имеющие эпителиальную выстилку. Содержимое их богато амилазой и липазой. Их отличительной чертой является то, что они не накапливают контрастное вещество в ходе МРТ поджелудочной железы с контрастом.
Псевдокситы – это скопление секрета поджелудочной железы и воспалительного экссудата, ограниченное соединительнотканной капсулой. Формируются они обычно как результат осложнения каких-то деструктивных, воспалительных процессов. В 70% случаев данное образование сообщается с панкреатическим протоком. Поэтому псевдокиста может интенсивно менять свой размер в течение короткого промежутка времени. До 1/3 всех псевдокист, сформировавшийся в результате острого панкреатита, локализуется за пределами железы. Чаще это локация рядом с селезенкой и забрюшинным пространством. На МРТ изображениях структура псевдокист обычно неоднородная, и их капсула накапливает контрастный препарат.
Серозная цистаденома – это крупное кистообразное образование в головке поджелудочной железы с тонкой фиброзной капсулой, четкими контурами, и состоящая из большого числа мелких кист размером 1-20 мм каждая. Развитие этой опухоли протекает бессимптомно, и она практически не имеет злокачественного потенциала. Растет это образование крайне медленно, но нередко достигает крупных размеров. В 30% случаев это образование является случайной находкой в ходе магнитно-резонансной томографии или УЗИ брюшной полости.
МРТ признаки серозной цистаденомы
- многочисленные внутренние перегородки опухоли могут накапливать контрастный состав;
- присутствует образование по типу губки или “медовых сот”;
- отсутствие признака вовлечения в процесс панкреатического протока;
- нередко присутствие в центре центрального фиброзного рубца, который отражает место наибольшего скопления фиброзной ткани;
- атрофия ткани дистальной опухоли наблюдается крайне редко.
Муцинозная цистаденома – это толстостенная, одно- или многокамерная опухоль, образующаяся преимущественно в хвосте поджелудочной железы и состоящая из крупных кист, содержащих муцин. В 95% случаев состоит она из не менее 6 кист диаметром более 2 см. Это опухоль редко, но все же перерождается в рак. Формирование этой патологии, вероятно, связано с нарушением миграции зародышевых клеток на протяжении первых 8 недель внутриутробного развития. МРТ признаки муцинозной цистаденомы:
- кистозное поражение с множественными перегородками в теле или хвосте поджелудочной железы;
- стенки и перегородки цистаденом накаливают контрастное вещество;
- интенсивность отображения содержимого различная в зависимости от вещества, которое заполняет камеры.
Внутрипротоковая папиллярная муцинозная цистаденома – это опухоль с низким потенциалом озлокачествления, происходящая из эпителия главного панкреатического протока или его ветвей, и характеризующаяся гиперсекрецией муцина. Размер опухоли варьируется от нескольких мм до 5-6 см. Симптомами этого заболевания станет снижения массы тела, боли внизу живота, диарея, рецидивирующий панкреатит, нарушения выделения панкреатического сока и толерантности к глюкозе. В лабораторной диагностике анализы покажут повышени
