Операция дренаж поджелудочный железы


Все материалы на сайте подготовлены специалистами в области хирургии, анатомии и профильных дисциплинах.
Все рекомендации носят ориентировочный характер и без консультации лечащего врача неприменимы.
Поджелудочная железа – орган уникальный в том плане, что она является одновременно железой внешней и внутренней секреции. В ней вырабатываются ферменты, необходимые для пищеварения и поступающие по выводным протокам в кишечник, а также гормоны, которые поступают непосредственно в кровь.
Поджелудочная железа расположена в верхнем этаже брюшной полости, непосредственно позади желудка, забрюшинно, довольно глубоко. Условно разделяется на 3 части: головку, тело и хвост. Она прилежит ко многим важным органам: головку огибает двенадцатиперстная кишка, задняя ее поверхность тесно прилежит к правой почке, надпочечнику, аорте, верхней и нижней полым венам, многим другим важным сосудам, селезенке.

строение поджелудочной железы
Поджелудочная железа – уникальный орган не только в плане своей функциональности, но и в плане строения и расположения. Это паренхиматозный орган, состоящий из соединительной и железистой ткани, с густой сетью протоков и сосудов.
Кроме этого, можно сказать, что орган этот мало понятен в плане этиологии, патогенеза, и, соответственно, лечения поражающих его заболеваний (особенно это касается острого и хронического панкреатита). Врачи всегда насторожено относятся к таким пациентам, так как течение заболеваний поджелудочной железы никогда невозможно предсказать.
Такая структура этого органа, а также его неудобное положение делают его чрезвычайно неудобным для хирургов. Любое вмешательство в этой области чревато развитием многих осложнений – кровотечений, нагноений, рецидивов, выхода агрессивных ферментов за пределы органа и расплавление окружающих тканей. Поэтому можно сказать, что оперируется поджелудочная железа только по жизненным показаниям – когда ясно, что никакие другие методы не могут облегчить состояние больного или предотвратить его гибель.
Показания к хирургическому вмешательству
- Острое воспаление с панкреонекрозом и перитонитом.
- Некротический панкреатит с нагноением (абсолютное показание для экстренной операции).
- Абсцессы.
- Травмы с кровотечением.
- Опухоли.
- Кисты и псевдокисты, которые сопровождаются болями и нарушением оттока.
- Хронический панкреатит с выраженным болевым синдромом.
Виды операций на поджелудочной железе
- Некрэктомия (удаление омертвевших тканей).
- Резекция (удаление части органа). Если необходимо удаление головки, проводится панкреатодуоденальная резекция. При поражении хвоста и тела – дистальная резекция.
- Тотальная панкреатэктомия.
- Дренирование абсцессов и кист.
Операции при остром панкреатите

Нужно сказать, что единых критериев для показаний к операции при остром панкреатите нет. Но есть несколько грозных осложнений, где хирурги едины во мнении: невмешательство неминуемо приведет к смерти больного. К хирургическому вмешательству прибегают при :
- Инфицированном панкреонекрозе (гнойном расплавлении тканей железы).
- Неэффективности консервативного лечения в течение двух суток.
- Абсцессах поджелудочной железы.
- Гнойном перитоните.
Нагноение панкреонекроза – это самое грозное осложнение острого панкреатита. При некротическом панкреатите встречается в 70% случаев. Без радикального лечения (операции) смертность приближается к 100%.
Операция при инфицированном панкреонекрозе – это открытая лапаротомия, некрэктомия (удаление омертвевших тканей), дренирование послеоперационного ложа. Как правило, очень часто (в 40% случаев) возникает необходимость повторных лапаротомий через определенный промежуток времени для удаления повторно образующихся некротизированных тканей. Иногда для этого брюшную полость не ушивают (оставляют открытой), при риске кровотечений место удаления некроза временно тампонируют.
Однако в последнее время операцией выбора при данном осложнении является некрэктомия в сочетании с интенсивным послеоперационным лаважем: после удаления некротических тканей в послеоперационном поле оставляют дренажные силиконовые трубки, через которые проводится интенсивное промывание антисептиками и растворами антибиотиков, с одновременной активной аспирацией (отсасыванием).
Если причиной острого панкреатита стала желчнокаменная болезнь, одновременно проводится холецистэктомия (удаление желчного пузыря).

слева: лапороскопическая холецистэктомия, справа: открытая холецистэктомия
Малоинвазивные методы, такие как лапароскопическая операция, при панкреонекрозе не рекомендована. Она может проводиться только как временная мера у очень тяжелых больных для уменьшения отека.
Абсцессы поджелудочной железы возникают на фоне ограниченного некроза при попадании инфекции или в отдаленном периоде при нагноении псевдокисты.
Цель лечения, как и любого абсцесса – вскрытие и дренирование. Операция может быть проведена несколькими способами:
- Открытый метод. Проводится лапаротомия, вскрытие абсцесса и дренирование его полости до полного очищения.
- Лапароскопическое дренирование: под контролем лапароскопа производится вскрытие абсцесса, удаление нежизнеспособных тканей, и постановка дренажных каналов, так же, как при обширном панкреонекрозе.
- Внутреннее дренирование: вскрытие абсцесса производится через заднюю стенку желудка. Такую операцию можно выполнить или лапаротомическим доступом, или лапароскопически. Результат – выход содержимого абсцесса происходит через сформированный искусственный свищ в желудок. Киста постепенно облитерируется, свищевое отверстие затягивается.
Операции при псевдокистах поджелудочной железы
Псевдокисты в поджелудочной железе образуются после разрешения острого воспалительного процесса. Псевдокиста- это полость без сформировавшейся оболочки, заполненная панкреатическим соком.

Псевдокисты могут быть достаточно больших размеров (более 5 см в диаметре), опасны тем, что:
- Могут сдавливать окружающие ткани, протоки.
- Вызывать хронические боли.
- Возможно нагноение и формирование абсцесса.
- Содержимое кисты, содержащее агрессивные пищеварительные ферменты, может вызвать эрозию сосудов и кровотечение.
- Наконец, киста может прорваться в брюшную полость.
Такие большие кисты, сопровождающиеся болями или сдавлением протоков, подлежат оперативному удалению или дренированию. Основные виды операций при псевдокистах:
- Чрезкожное наружное дренирование кисты.
- Иссечение кисты.
- Внутреннее дренирование. Принцип – создание анастомоза кисты с желудком или петлей кишки.
Резекция поджелудочной железы
Резекция – это удаление части органа. Резекция поджелудочной железы производится чаще всего при поражении ее опухолью, при травмах, реже – при хроническом панкреатите.
В силу анатомических особенностей кровоснабжения поджелудочной железы удалить можно одну из двух частей:
- Головку вместе с двенадцатиперстной кишкой (так как они имеют общее кровоснабжение).
- Дистальный отдел (тело и хвост).
Панкреатодуоденальная резекция
Довольно распространенная и хорошо отработанная операция (операция Уиппла). Это удаление головки поджелудочной железы вместе с огибающей ее двенадцатиперстной кишкой, желчным пузырем и частью желудка, а также расположенными рядом лимфоузлами. Производится чаще всего при опухолях, расположенных в головке поджелудочной железы, раке фатерова сосочка, а также в некоторых случаях при хроническом панкреатите.

Кроме удаления пораженного органа вместе с окружающими тканями очень важным этапом является реконструкция и формирование оттока желчи и панкреатического секрета из культи поджелудочной железы. Этот отдел пищеварительного тракта как бы собирается заново. Создаются несколько анастомозов:
- Выходного отдела желудка с тощей кишкой.
- Протока культи поджелудочной железы с петлей кишечника.
- Общего желчного протока с кишкой.
Существует методика вывода панкреатического протока не в кишечник, а в желудок (панкреатогастроанастомоз).
Дистальная резекция поджелудочной железы
Проводится при опухолях тела или хвоста. Нужно сказать, что злокачественные опухоли этой локализации почти всегда неоперабельны, так как быстро прорастают в сосуды кишечника. Поэтому чаще всего такая операция проводится при доброкачественных опухолях. Дистальная резекция обычно проводится вместе с удалением селезенки. Дистальная резекция в большей степени связана с развитием в послеоперационном периоде сахарного диабета.

Дистальная резекция поджелудочной железы (удаление хвоста поджелудочной железы вместе с селезенкой)
Иногда объем операции нельзя предсказать заранее. Если при осмотре выявляется, что опухоль очень распространилась, возможно полное удаление органа. Такая операция называется тотальная панкреатэктомия.
Операции при хроническом панкреатите
Оперативное вмешательство при хроническом панкреатите проводится только как метод облегчения состояния пациента.
-
 Дренирование протоков (при выраженном нарушении проходимости протоков, создается анастомоз с тощей кишкой).
Дренирование протоков (при выраженном нарушении проходимости протоков, создается анастомоз с тощей кишкой). - Резекция и дренирование кист.
- Резекция головки при механической желтухе или стенозе двенадцатиперстной кишки.
- Панкреатэктомия (при выраженном стойком болевом синдроме, механической желтухе) при тотальном поражении органа.
- При наличии камней в протоках поджелудочной железы, препятствующих оттоку секрета или вызывающих сильные боли может проводиться операция вирсунготомии (рассечения протока и удаления камня) или дренирование протока выше уровня обструкции (панкреатоеюноанастомоз).
Предоперационный и послеоперационный периоды
Подготовка к операции на поджелудочной железе мало чем отличается от подготовки к другим операциям. Особенность состоит в том, что операции на поджелудочной железе проводятся в основном по жизненным показаниям, то есть только в тех случаях, когда риск невмешательства намного превышает риск самой операции. Поэтому и противопоказанием для таких операций является только очень тяжелое состояние пациента. Операции на поджелудочной железе проводятся только под общим наркозом.

После операции на поджелудочной железе первые несколько суток проводится парентеральное питание (питательные растворы вводятся через капельницу в кровь) или же во время операции устанавливается кишечный зонд и специальные питательные смеси вводятся через него сразу в кишечник.
Через три дня возможно сначала питье, затем протертая полужидкая пища без соли и сахара.
Осложнения после операций на поджелудочной железе
- Гнойные воспалительные осложнения – панкреатиты, перитониты, абсцессы, сепсис.
- Кровотечения.
- Несостоятельность анастомозов.
- Сахарный диабет.
- Нарушения переваривания и всасывания пищи – синдром мальабсорбции.
Жизнь после резекции или удаления поджелудочной железы
Поджелудочная железа, как уже было сказано, очень важный и уникальный орган для нашего организма. В ней вырабатывается целый ряд пищеварительных ферментов, а также только поджелудочная железа производит гормоны, регулирующие углеводный обмен – инсулин и глюкагон.
Однако нужно отметить, что и та и другая функция этого органа может быть с успехом компенсирована заместительной терапией. Человек не сможет выжить, например, без печени, но без поджелудочной железы при правильном образе жизни и адекватно подобранном лечении, он вполне может жить долгие годы.
Какие правила жизни после операций на поджелудочной железе (особенно это касается резекции части или всего органа)?
-
 Строгое соблюдение режима питания до конца жизни. Питаться нужно небольшими порциями 5-6 раз в день. Пища должна быть легкоусваиваемая с минимальным содержанием жира.
Строгое соблюдение режима питания до конца жизни. Питаться нужно небольшими порциями 5-6 раз в день. Пища должна быть легкоусваиваемая с минимальным содержанием жира. - Абсолютное исключение алкоголя.
- Прием ферментных препаратов в кишечнорастворимой оболочке, назначенных врачом.
- Самоконтроль уровня сахара крови. Развитие сахарного диабета при резекции части поджелудочной железы – совсем не обязательное осложнение. По разным данным, оно развивается в 50% случаев.
- При установлении диагноза сахарного диабета – инсулинотерапия по схемам, назначенным эндокринологом.
Обычно в первые месяцы после операции организм приспосабливается:
- Пациент, как правило, теряет в весе.
- Ощущается дискомфорт, тяжесть и боли в животе после приема пищи.
- Наблюдается частый жидкий стул (обычно после каждого приема пищи).
- Отмечается слабость, недомогание, симптомы авитаминоза из-за нарушения всасывания и ограничений в диете.
- При назначении инсулинотерапии первое время возможны частые гипогликемические состояния (поэтому рекомендуется уровень сахара держать выше нормальных величин).
Но постепенно организм приспосабливается к новым условиям, пациент также обучается саморегуляции, и жизнь в конце концов входит в нормальную колею.
Видео: лапароскопическая дистальная резекция поджелудочной железы
Видео: заболевания поджелудочной железы, при которых необходима операция
Источник
Оглавление темы “Операции при нагноении поджелудочной железы.”:
- Показания для дренирования абсцесса поджелудочной железы
- Доступ и ход операции дренирования абсцесса поджелудочной железы
Доступ и ход операции дренирования абсцесса поджелудочной железы
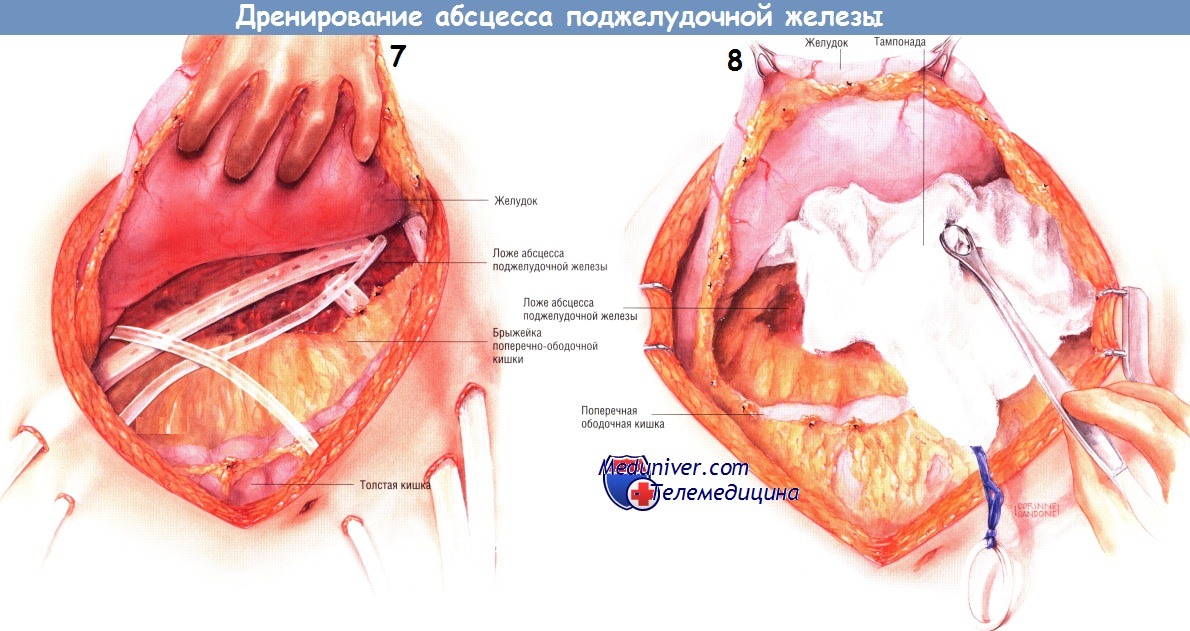
Можно использовать как срединную лапаротомию, так и двусторонний подрёберный доступ. Адекватная ревизия органов брюшной полости особенно важна, поскольку абсцесс поджелудочной железы может распространиться от железы вниз (по правому или левому боковому каналу вдоль восходящей или нисходящей ободочной кишки), в брыжейку поперечной ободочной кишки либо в левое или правое подреберье.
В наши дни превосходный метод лучевой диагностики — тонкослойная трёхмерная РКТ — позволяет детально оценить распространённость поражения у больных панкреонекрозом, осложнённым абсцессами железы. Ультразвуковое исследование позволяет проводить динамическое наблюдение и достаточно точно определять локализацию воспалительного процесса. После вхождения в брюшную полость хирург, если это возможно, отделяет сальник от поперечной ободочной кишки и откидывает его в краниальном направлении.
Иногда сальник настолько приращён, что отсечь его невозможно. В этом случае его рассекают ниже уровня большой кривизны желудка и отводят кверху. Необходимо исследовать весь малый сальник. Большие скопления гноя встречают редко. Гораздо чаще обнаруживают комковатые некротические массы, заполняющие малый сальник и окружающие поджелудочную железу. Часто их считают некротизированной железой. Ещё чаще встречают некротизированные мягкие ткани и жировой некроз, окружающие воспалённую поджелудочную железу. Если больному была проведена трёхмерная РКТ, то области распространения абсцесса из малого сальника обычно известны уже до операции.
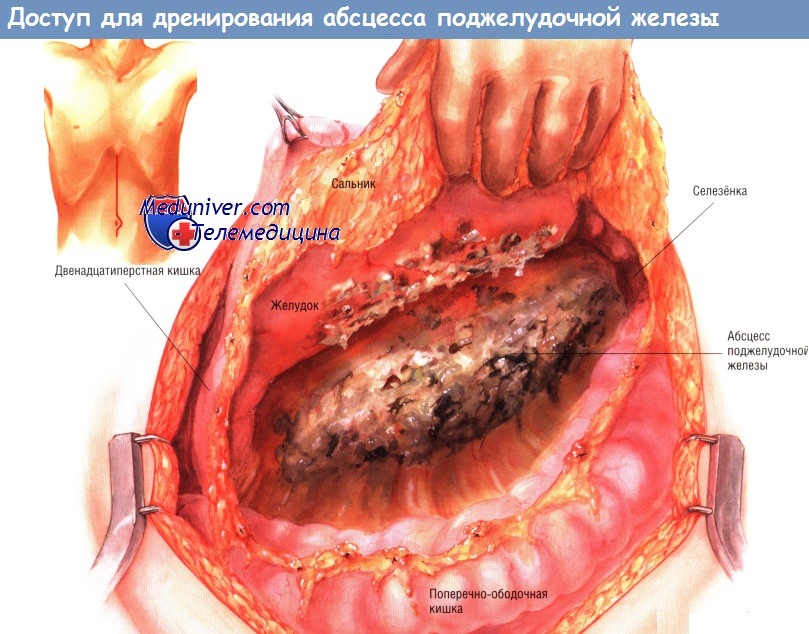
Тем не менее в любом случае важно, чтобы поперечная ободочная кишка была отведена в краниальном направлении, после чего хирург должен проверить, нет ли распространения абсцесса вниз по забрюшинному пространству, а также в корень брыжейки поперечной ободочной кишки. Это частые пути распространения абсцесса.
При поражении абсцессом корня брыжейки поперечной ободочной кишки необходима расширенная санация этой области.
Если предоперационные лучевые исследования указывают на возможное распространение абсцесса по правому боковому каналу, тогда очень важно отвести вниз печёночный угол толстой кишки и мобилизовать восходящую ободочную кишку из забрюшинного пространства. Манёвр позволяет санировать гнойный затёк, идущий вниз вдоль правого бокового канала. Обычно в то же время рекомендуют мобилизовать двенадцатиперстную кишку по Кохеру, чтобы убедиться в отсутствии распространения некротических тканей от головки железы в краниальном направлении.
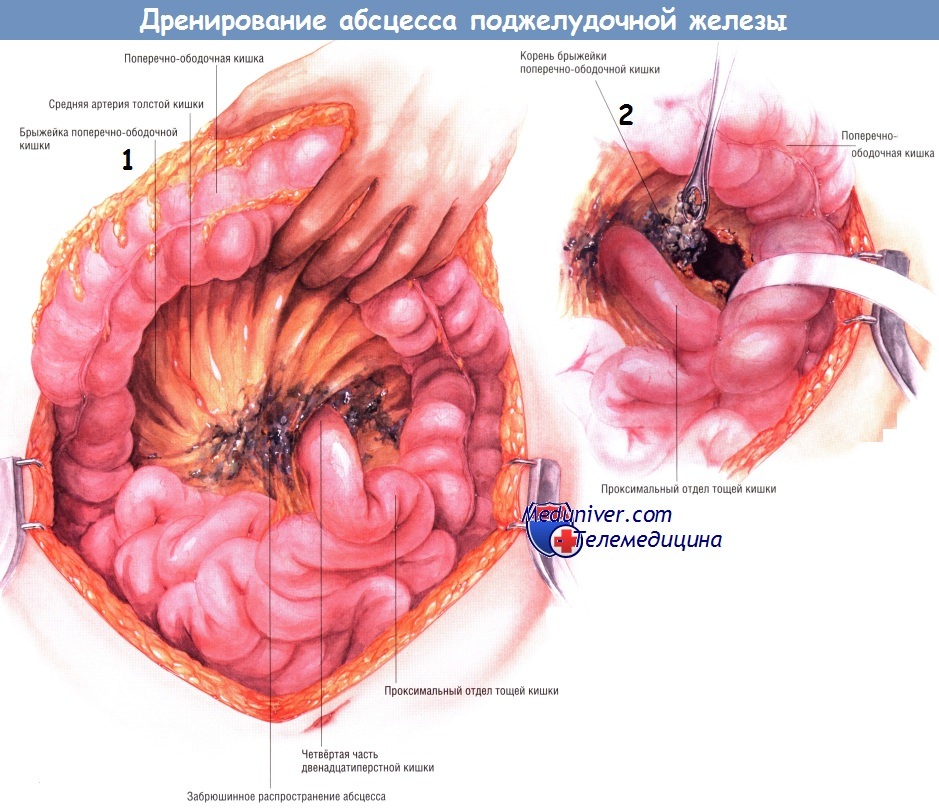
Если выявлен затёк гноя вниз, вдоль левого бокового канала, необходима мобилизация левой половины толстой кишки. Она позволяет увидеть любые распространения некротических тканей и абсцесса вниз, вдоль левого бокового канала и позволяет санировать их. Удаление комковатой инфицированной некротической ткани из малого сальника и всех областей распространения гнойника можно выполнить острым путём, ножницами. Однако чаще всего хирурги предпочитают удалять омертвевшие ткани тупым путём — пальцами либо тупферами. Вновь подчеркнём, что некротические ткани, кажущиеся участками панкреонекроза, на самом деле являются омертвевшей жировой клетчаткой, лежащей над ещё жизнеспособной железой или по её периферии.
Во время этой фазы санации необходимо пройти по ходу абсцесса до хвоста железы и убедиться в том, что не пропущены затёки абсцесса в левый верхний квадрант живота, в левое поддиафрагмальное пространство.
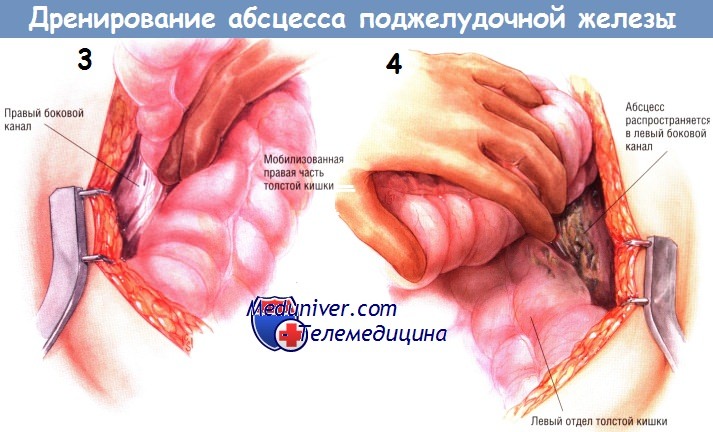
Когда процесс санации достигнет точки, где удаление некротических тканей вызывает кровотечение, следует обильно промыть гнойник. Мы предпочитаем использовать раствор натрия хлорида, содержащий антибиотики. К трудно останавливаемым кровотечениям приводит лишь агрессивное удаление некротических тканей острым путём.
Существует несколько способов дренирования гнойника. Один из них состоит во введении в карманы абсцесса нескольких дренажных трубок из силиконового пластика, присоединённых к закрытым аспирационным системам. У представленного больного санированы и дренированы малый сальник, левый боковой канал, корень брыжейки поперечной ободочной кишки и забрюшинное пространство по ходу брыжейки поперечной ободочной кишки. Кроме того, можно установить катетеры для промывания гнойника. Когда дренажи и катетеры будут установлены, брюшную полость закрывают.
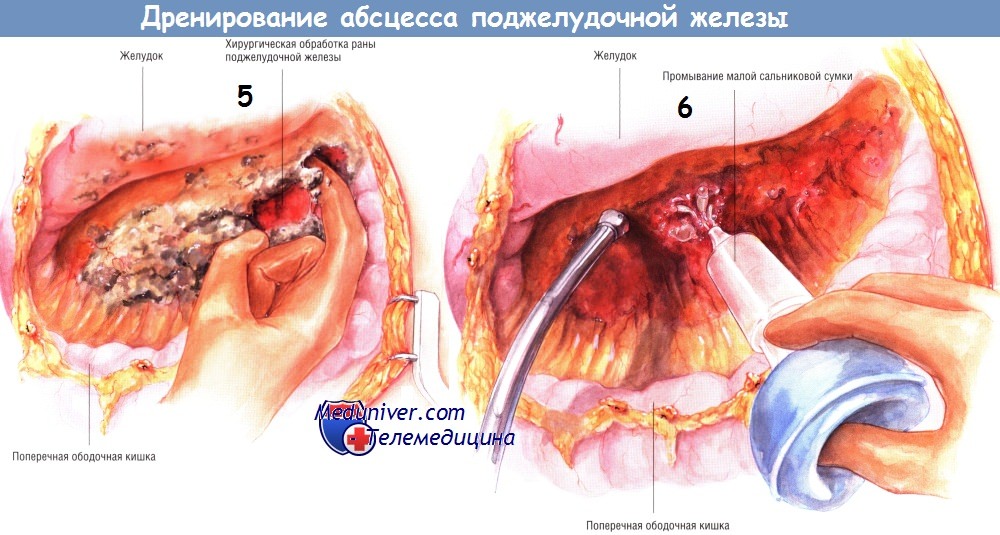
После улучшения состояния больного можно будет выполнить рентгеновское контрастное исследование карманов абсцесса (контрастное вещество вводят по дренажным трубкам) и по мере заживления гнойников постепенно, медленно удалить дренажи.
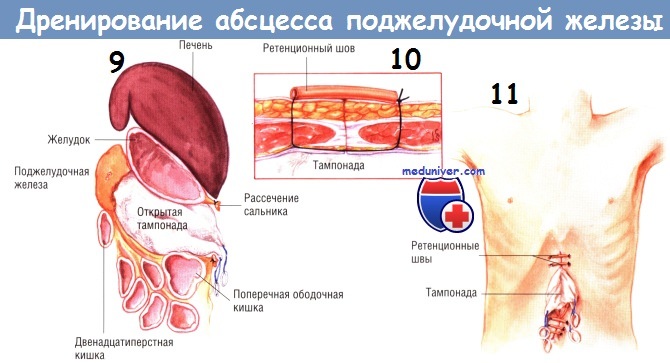
Другой способ дренирования — тампонада всего малого сальника и всех карманов гнойника мягкой марлей или марлевыми салфетками Микулича. Конец каждого тампона необходимо вывести из раны наружу. Рекомендуют дополнительно маркировать концы выведенных тампонов. Когда гнойник тампонируют, предполагают менять марлю каждые 2-3 дня, тем самым продолжая механическую санацию полостей гнойника.
Этот метод особенно эффективен, когда во время первоначальной операции полная санация была невозможна. Верхний и нижний края раны закрывают большими сводящими швами нейлоном № 2 с резиновыми прокладками, вырезанными из катетеров 18 Fr. После операции повязки можно периодически орошать растворами, содержащими антибиотики. Первую замену тампонов выполняют через 48-72 ч в операционной под общим обезболиванием. Однако в последующем такую процедуру можно проводить в отделении реанимации после введения мощных седативных препаратов.
Замену тампонов повторяют каждые 2-3 дня до тех пор, пока не будет явных признаков очищения абсцесса, и его полость не начнет гранулироваться. Обычно это происходит после нескольких замен тампонов. Затем хирург может ввести в гнойник трубки закрытых аспирационных дренажей и ушить абдоминальную рану. Другой способ — продолжение тампонады до тех пор, пока грануляции и сокращение раны не позволят закрыть брюшную полость. Этот способ требует большего времени, но, возможно, он безопаснее.
– Также рекомендуем “Показания для дивертикуляризации двенадцатиперстной кишки и панкреатического дренажа при травме”
Источник
