Операция бергера на поджелудочной железе
Оглавление темы “Операции на панкреатите.”:
- Показания для панкреатоеюностомии по Пуэстоу
- Доступ и ход операции панкреатоеюностомии по Пуэстоу
- Показания для дистальной панкреаткэтомии при панкреатите
- Доступ и ход операции дистальной панкреаткэтомии
- Показания для панкреаткэтомии в объеме 95%
- Доступ и ход операции панкреаткэтомии в объеме 95%
- Показания для резекции поджелудочной железы с панкреатоеюностомией по Фрею
- Доступ и ход резекции поджелудочной железы с панкреатоеюностомией по Фрею
- Показания для панкреатэктомии с сохранением двенадцатиперстной кишки по Beger’у
- Доступ и ход операции панкреатэктомии с сохранением двенадцатиперстной кишки по Beger’у
Доступ и ход операции панкреатэктомии с сохранением двенадцатиперстной кишки по Beger’у
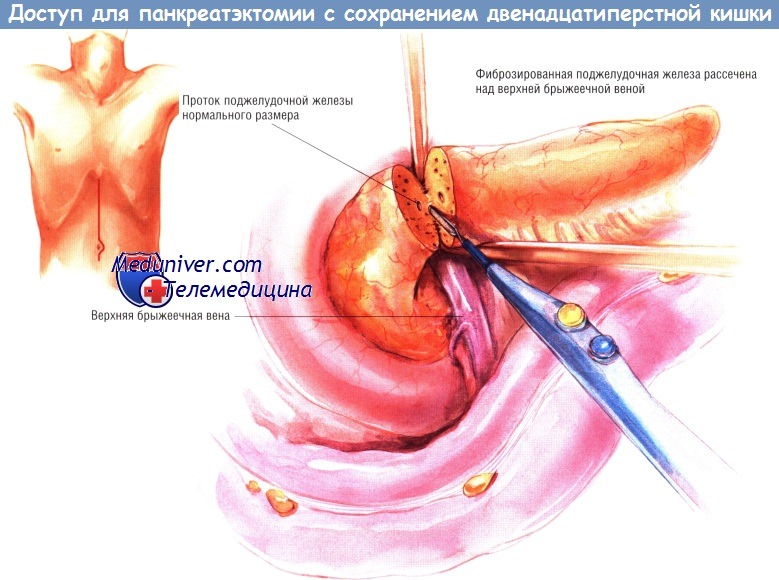
Используют либо двусторонний подрёберный доступ, либо верхнюю срединную лапаротомию. Сначала исследуют органы живота для исключения иной патологии. После этого сальник отделяют от поперечной ободочной кишки и осматривают шейку, тело и хвост поджелудочной железы. Мы предпочитаем выполнять расширенную мобилизацию двенадцатиперстной кишки по Кохеру, несмотря на то, что автор операции этого не производил.
Данное вмешательство идеально для больных с большими воспалительными инфильтратами в головке поджелудочной железы. Первый шаг при выполнении этой процедуры — исключение вероятности аденокарциномы головки поджелудочной железы. Для этого хирург должен выполнить пункционную биопсию подозрительного участка. После подтверждения диагноза хронического панкреатита выделяют верхнюю брыжеечную вену вдоль по нижнему краю шейки поджелудочной железы. Эту вену отделяют от тыльной поверхности шейки железы.
Сверху, вдоль верхнего края шейки железы находят воротную вену. Её также отделяют от тыльной поверхности железы, продолжая диссекцию до ранее выделенной верхней брыжеечной вены. Шейку поджелудочной железы обводят дренажем Пенроуза, после чего пересекают её диатермокоагулятором.
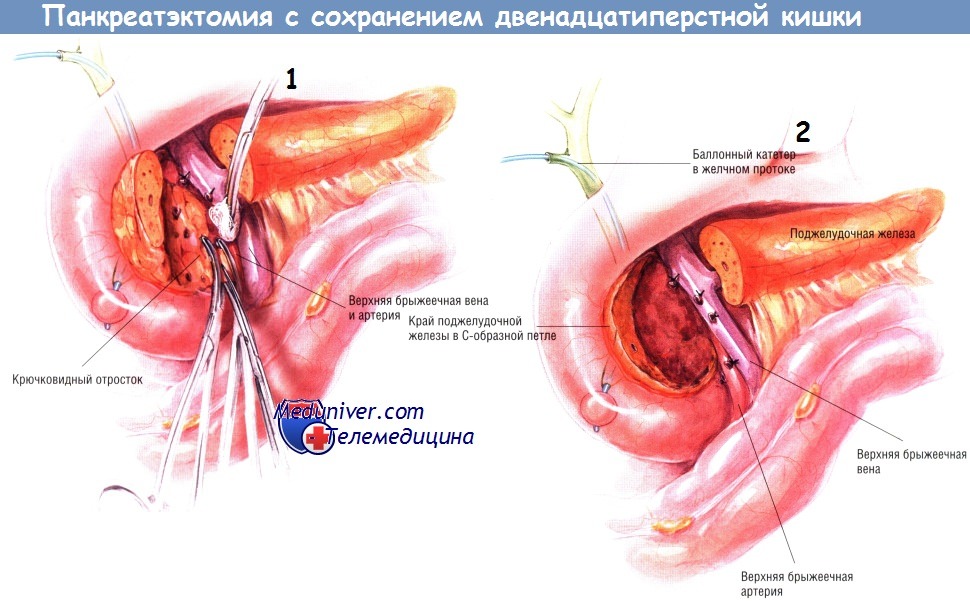
Воротную вену и верхние брыжеечные вены полностью отсекают от крючковидного отростка. Последний затем отделяют от верхней брыжеечной артерии. После того, как крючковидный отросток будет мобилизован на большом протяжении, проводят его резекцию вместе с головкой поджелудочной железы. При отсечении головки железы от подковы двенадцатиперстной кишки на поверхности последней оставляют «ободок» из панкреатической ткани шириной не более 4-5 мм. Для большей безопасности этой резекции рекомендуют расширенную мобилизацию двенадцатиперстной кишки с головкой поджелудочной железы, позволяющую хирургу поместить его левую руку кзади от крючковидного отростка.
Необходима большая осторожность, чтобы не повредить дистальный отдел общего желчного протока в процессе резекции железы.
Если ранее не выполнена холецистэктомия, мы выполняем её и проводим желчный катетер Фогарти в дистальном направлении через ампулу фатерова соска в двенадцатиперстную кишку, чтобы во время резекции головки поджелудочной железы чувствовать точное расположение желчного протока. Если холецистэктомия была выполнена ранее, нужно сделать холедохотомию и провести дилататор Бейкса в двенадцатиперстную кишку. Выполнять резекцию головки железы так, чтобы весь крючковидный отросток, шейка и большая часть головки были удалены, сложно. Преимущество этой операции перед процедурами Пуэстоу и Фрея в том, что её можно выполнить при узком панкреатическом протоке.
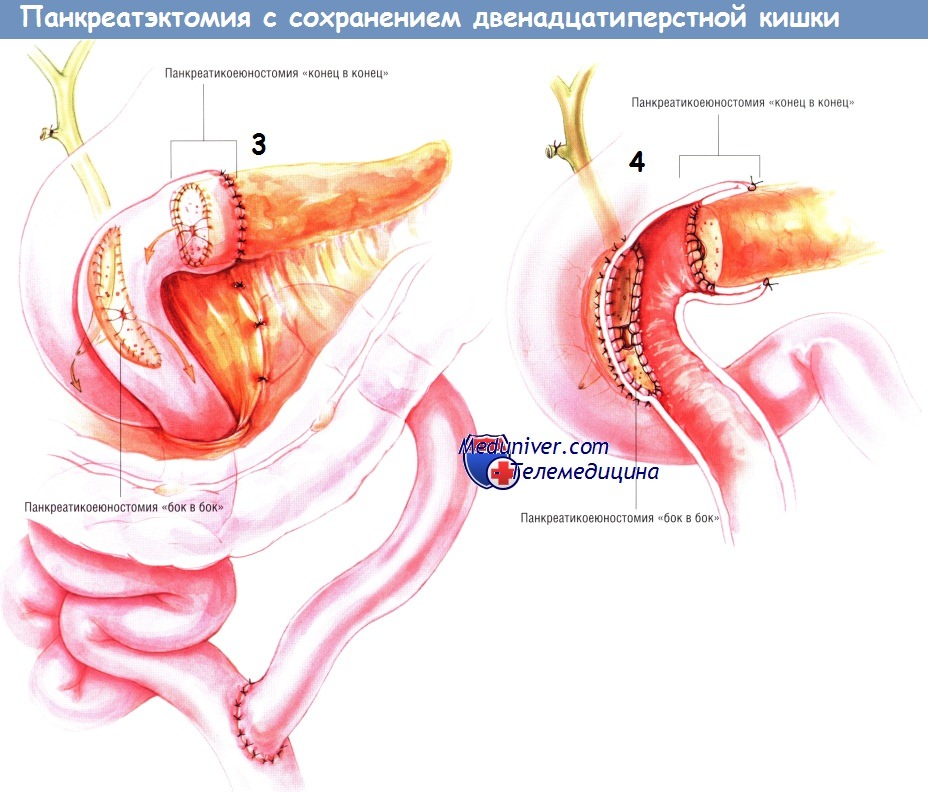
Реконструкцию производят при помощи Y-образного анастомоза по Ру с браншей из тощей кишки длиной 60 см. Создание такой бранши было описано ранее. Браншу проводят наверх через отверстие в брыжейке поперечной ободочной кишки и выполняют панкреатикоеюностомию «конец в конец» методом инвагинации, как это будет описано ниже. Сначала накладывают задний наружный ряд одиночных ламберовских швов шёлком № 3/0. После этого проводят внутренний непрерывный обвивной герметизирующий шов синтетической рассасывающейся нитью № 3/0, захватывающий стенку панкреатического протока.
Этот герметизирующий шов продолжают по передней поверхности анастомоза. Завершают соустье, инвагинируя поджелудочную железу в конец тонкой кишки рядом одиночных швов шёлком № 3/0.
По завершении этой панкреатоеюностомии выполняют панкреатикоеюноанастомоз «бок в бок» между «ободком» ткани поджелудочной железы, оставленным на подкове двенадцатиперстной кишки, и участком тощей кишки, лежащим чуть ниже панкреатикоеюностомы «конец в конец». Желательно, чтобы это соустье было сделано такими же двухрядными швами, как и панкреатикоеюноанастомоз «конец в конец».
Однако иногда (в зависимости от экспозиции) используют один ряд одиночных швов шёлком № 3/0. Если накладывают двухрядный анастомоз, панкреатический проток захватывают во внутренний ряд швов. Если же анастомоз получается однорядным, то одиночные узловые швы также должны захватывать стенку протока. Захватывая толщину головки поджелудочной железы, хирург должен стараться избегать ранения верхней и нижней панкреатодуоденальных аркад, лежащих в панкреатикодуо-денальной борозде сзади и спереди. Этого добиться нетрудно. Однако даже при конфликте с аркадами ишемия двенадцатиперстной кишки возникает редко.

Операция обеспечивает дренирование тела и хвоста поджелудочной железы в кишечную браншу, сформированную по способу Ру, а также иссечение большей части воспалённых тканей в головке поджелудочной железы. Небольшой остаток ткани железы в области подковы двенадцатиперстной кишки также дренируется в браншу тощей кишки. Многие авторы считают, что именно большой воспалительный инфильтрат в головке поджелудочной железы поддерживает хронический панкреатит, а потому операция и направлена на удаление этой воспалительной опухоли.
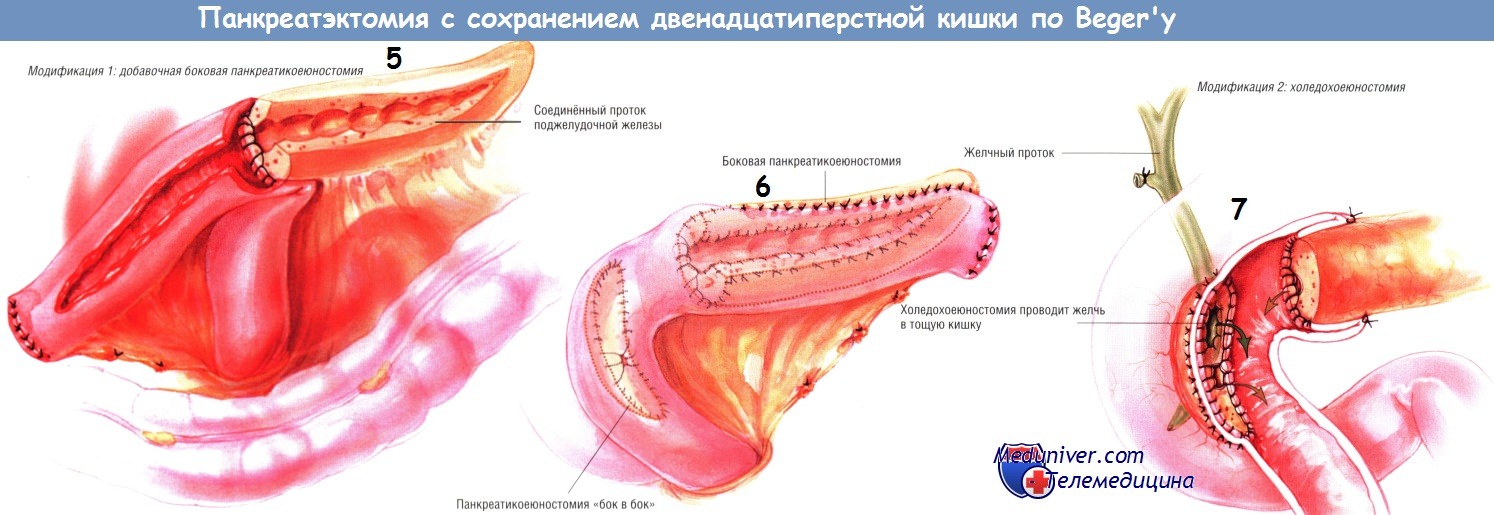
Если панкреатический проток расширен, но хирург считает, что больного не следует оперировать по методам Пуэстоу и Фрея, он может выполнить операцию Beger и дополнительно к резекции головки поджелудочной железы провести латеральную панкреатикоеюностомию. В идеале такой анастомоз должен быть двухрядным, причём внутренний шов должен быть непрерывным, рассасывающейся синтетической нитью № 3/0, а наружный — одиночным узловым, шёлком № 3/0. Остальную часть операции проводят по вышеописанной методике.
Некоторые больные хроническим панкреатитом имеют стеноз дистального отдела общего желчного протока различной выраженности, расположенный в участке, где желчный проток проходит в задней части головки поджелудочной железы. Он приводит к расширению желчного дерева, которое можно «разгрузить» через «ободок» панкреатической ткани, оставленный на подкове двенадцатиперстной кишки. Такой холедохоеюнальный анастомоз можно сформировать одновременно со вторым панкреатическим соустьем (панкреатикоеюностомией «бок в бок»).
Кроме того, эту модификацию можно применить, если неизбежно ранение желчного протока при резекции головки поджелудочной железы и сохранении двенадцатиперстной кишки. Однако мы предпочитаем при плотных стриктурах дистальной части общего желчного протока дополнять гепатикоеюностомией любую операцию по поводу хронического панкреатита.
– Также рекомендуем “Показания для папиллотомии добавочного протока при расщепленной поджелудочной железе”
Источник
Оглавление темы “Операции на панкреатите.”:
- Показания для панкреатоеюностомии по Пуэстоу
- Доступ и ход операции панкреатоеюностомии по Пуэстоу
- Показания для дистальной панкреаткэтомии при панкреатите
- Доступ и ход операции дистальной панкреаткэтомии
- Показания для панкреаткэтомии в объеме 95%
- Доступ и ход операции панкреаткэтомии в объеме 95%
- Показания для резекции поджелудочной железы с панкреатоеюностомией по Фрею
- Доступ и ход резекции поджелудочной железы с панкреатоеюностомией по Фрею
- Показания для панкреатэктомии с сохранением двенадцатиперстной кишки по Beger’у
- Доступ и ход операции панкреатэктомии с сохранением двенадцатиперстной кишки по Beger’у
Доступ и ход операции резекции поджелудочной железы с панкреатоеюностомией по Фрею
Начальные этапы операции Фрея аналогичны таковым, проводимым при операции Пуэстоу. В брюшную полость входят либо посредством верхней срединной лапаротомии, либо через двухсторонний подрёберный доступ. Исследуют органы брюшной полости, чтобы исключить иную патологию. Сальник отделяют от поперечной ободочной кишки и откидывают кверху. Такой приём позволяет исследовать всю шейку, тело и хвост поджелудочной железы. При этом нередко удаётся прощупать расширенный панкреатический проток.
Кроме того, посредством обширного препарирования двенадцатиперстной кишки по Кохеру следует мобилизовать головку поджелудочной железы. После этого можно пальпировать не только головку железы, но и её крючковидный отросток.
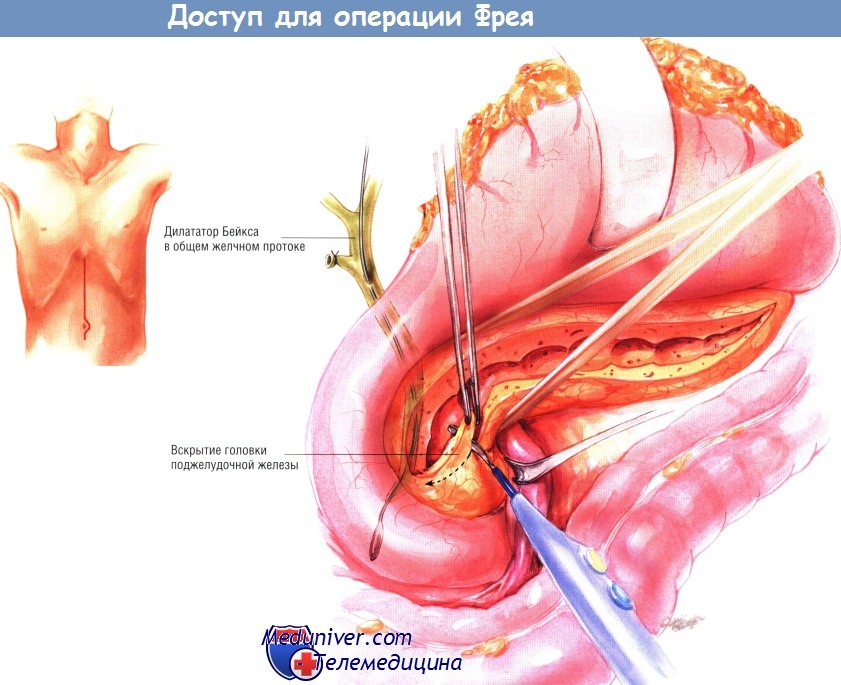
Шейку поджелудочной железы препарируют вдоль её нижнего края и находят верхнюю брыжеечную вену. Затем находят воротную вену, лежащую у верхней границы шейки поджелудочной железы. Рекомендуют обвести шейку железы малым дренажем Пенроуза, чтобы облегчить нахождение во время резекции головки железы вышеупомянутых венозных структур и верхней брыжеечной артерии. После этого находят панкреатический проток, пунктируя его инъекционной иглой калибра 20, присоединённой к шприцу ёмкостью 10 мл.
Если при этом возникают трудности, найти проток помогает интраоперационное УЗИ. Когда расширенный проток будет найден путём аспирации через иглу, его рассекают электроножом на всём протяжении: от шейки до хвоста.
Затем (после полного рассечения протока) следует попытаться провести дилататор Bakes из расширенной части протока вниз, через ампулу большого дуоденального сосочка, в двенадцатиперстную кишку. При выраженном воспалении, увеличении и фиброзировании головки поджелудочной железы проксимальная часть панкреатического протока зачастую сужена, поэтому провести дилататор Бейкса в двенадцатиперстную кишку не удаётся. Таким больным операция Фрея показана в особенности. В таких случаях объём иссечения головки поджелудочной железы прогрессивно увеличивают, начиная его по ходу раскрытой проксимальной части панкреатического протока.
Большая часть головки поджелудочной железы может быть срезана до уровня протока железы. То, что до этого этапа были найдены верхняя брыжеечная и воротная вены, позволяет хирургу выполнить такую резекцию головки, не опасаясь ранения этих венозных структур либо верхней брыжеечной артерии. Если в силу воспаления возникла стриктура дистальной части общего желчного протока, тогда, прежде чем начать локальное иссечение головки, необходимо выявить направление протока. Если желчный пузырь не удалён, тогда его можно мобилизовать, а затем провести в двенадцатиперстную кишку через пузырный проток, общий желчный проток и фатеров сосок желчный катетер Фогарти. Однако большинству больных ранее выполняли холецистэктомию.
В таких случаях необходимо провести дилататор Бейкса через холедохотомическое отверстие вниз, в дистальный отдел общего желчного протока до двенадцатиперстной кишки. После выявления направления общего желчного протока можно будет иссечь достаточно близко к нему ткань поджелудочной железы и тем самым ликвидировать обструкцию. Если это невыполнимо, потребуется провести отдельную гепатикоеюносто-мию. Когда желчные протоки не расширены, обычно нет нужды в идентификации интрапанкреатической части общего желчного протока путём введения ди-лататора Бейкса или желчного катетера.
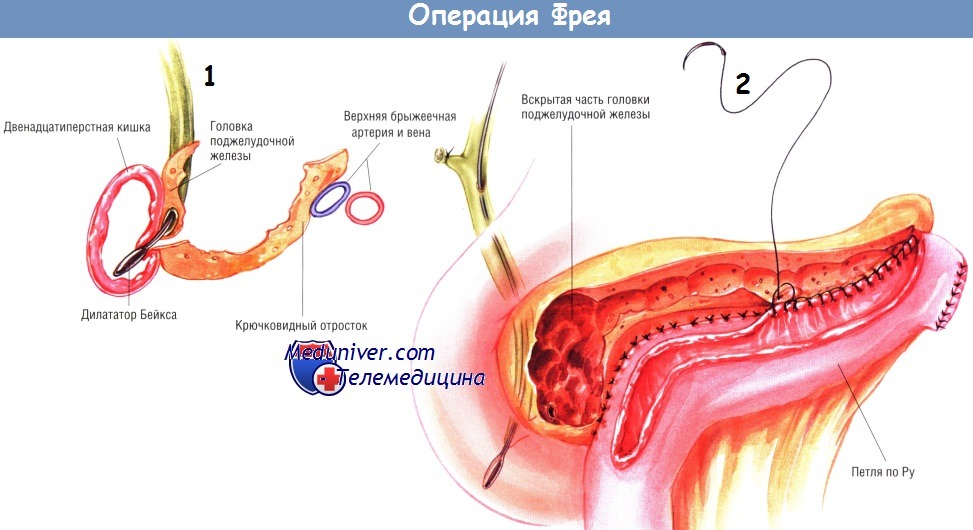
При выполнении локальной резекции головки поджелудочной железы необходимо, чтобы хирург держал руку на тыле крючковидного отростка. Такой манёвр предохраняет от излишнего распространения резекции кзади и ранения желчного протока. Тонкую капсулу по задней поверхности крючковидного отростка оставляют нетронутой.
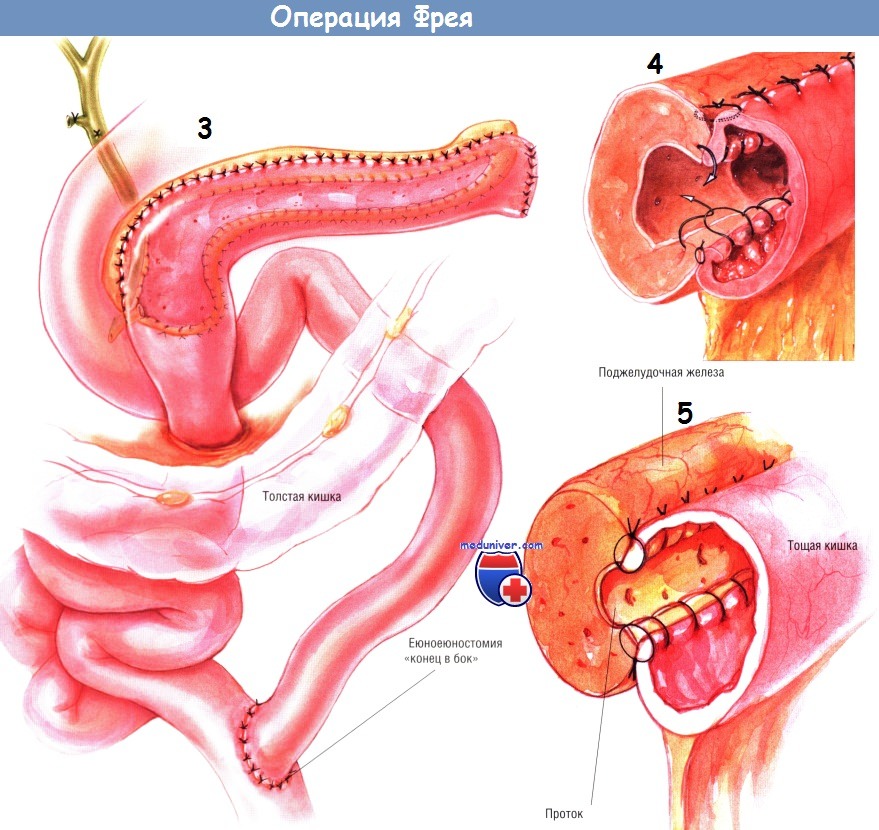
По методике, описанной ранее, создают браншу У-образного тонкокишечного анастомоза по Ру длиной 60 см. Её проводят через отверстие в брыжейке поперечной ободочной кишки и накладывают с ней панкреатикодуоденоанастомоз «бок в бок». Сначала создают нижнезаднюю стенку анастомоза множеством одиночных ламберовских швов шёлком № 3/0. Затем создают внутренний непрерывный обвивной герметизирующий шов рассасывающейся синтетической нитью № 3/0, продолжающийся по передней стенке анастомоза по методике Connell.
Снаружи по передней стенке соустья накладывают ряд одиночных швов Ламбера шёлком № 3/0.
Если панкреатический проток расширен незначительно, анастомоз можно выполнить одним рядом одиночных швов шёлком № 3/0, узлы которых завязывают снаружи.
Такая модификация операции Пуэстоу особенно ценна при большой, воспалённой головке поджелудочной железы. В таких условиях классическая операция Пуэстоу может не обеспечить адекватной декомпрессии головки крючковидного отростка поджелудочной железы, потому дополнение её локальной резекцией головки поджелудочной железы по способу Фрея — прекрасная идея. К панкреатикоеюноанасто-мозу подводят трубки двух дренажей из силиконового пластика, присоединённые к закрытой аспирационной системе.
Из брюшной полости дренажи выводят через колотые раны в левом верхнем квадранте брюшной стенки. Браншу У-образного анастомоза Ру фиксируют к краям отверстия в брыжейке поперечной ободочной кишки одиночными швами шёлком № 3/0. Дефект в брыжейке тонкой кишки закрывают непрерывным швом шёлковой нитью № 4/0.
– Также рекомендуем “Показания для панкреатэктомии с сохранением двенадцатиперстной кишки по Beger’у”
Источник
Пост опубликован: 02.02.2016
В 1972 г. Бегер (H. Beger ) предложил удалять головку ПЖ изолированно, без двенадцатиперстной кишки, вмешательство получило название операции Бегера.
В ходе дальнейших исследований пациентов в раннем и отдаленном послеоперационных периодах были получены хорошие результаты операции Бегера, что и позволило ей приобрести широкое распространение. Технически операция является весьма сложным вмешательством и может сопровождаться значительной кровопотерей. При этой методике необходимо рассекать ПЖ в области перешейка и выделять верхнюю брыжеечную вену и портальную вену. При некоторых осложнениях ХП, например регионарной портальной гипертензии, манипуляции на венозной сети портальной системы весьма опасны и могут привести к значительной интраоперационной кровопотере.
В первоначальном варианте после пересечения перешейка и субтотальной резекции головки формируются два панкреатоеюноанастомоза (проксимальный и дистальный) на V-образно выключенной кишечной петле. В последующем при неустранимой стриктуре дистального отдела холедоха автор предложил вариант операции с внутренним дренированием холедоха. Кроме этого, при наличии изменений главного панкреатического протока в левой части поджелудочной по типу «цепи озер» позднее автор предложил третий вариант операции Бегера с использованием продольного панкреатоеюноанастомоза.
Техника операции Бегера
Доступ срединный. Пересекается двенадцатиперстно-ободочная связка, печеночный изгиб ободочной кишки отводится каудально. Осуществляется широкий маневр Кохера. Доступ к поджелудочной осуществляется путем вскрытия желудочно-ободочной связки. Затем следует обнажение верхней брыжеечной вены у нижнего края поджелудочной. Накладываются 4 шва-держалки на верхний и нижний края тела железы вблизи линии резекции. Швы позволяют приподнять тело железы при отделении от воротной вены и избежать кровотечения после пересечения железы. Затем диссекция ведется между передней поверхностью воротной вены и задней поверхностью головки поджелудочной железы, либо сверху перешейка железы, начиная от воротной вены, либо, чаще, снизу перешейка от воротной вены. Этот маневр может быть весьма сложным в условиях воспалительных, фиброзных изменений и отека тканей головки. После пересечения железы перешеек приподнимается и отделяется от верхней брыжеечной и воротной вен.
На левом срезе поджелудочной железы необходим тщательный гемостаз с помощью нерассасывающихся монофиламентных швов. Накладываются гемостатические швы по периферии головки. Паренхима железы рассекается вдоль левой боковой стенки интрапанкреатической части холедоха в направлении БДС. После резекции головка похожа на раковину со стенкой 5-8 мм толщиной, расположенную между холедохом и стенкой ДПК.
Реконструктивный этап операции Бегера выполняется петлей тонкой кишки, выделенной по Ру, которая используется для панкреатикоеюноанастомоза «конец в бок» с телом поджелудочной железы и «бок в бок» с оставшейся частью головки. Панкреатикоэнтеростомия может выполнятся одноили двухрядным непрерывным швом нерассасывающейся монофиламентной нитью. Если есть множественные стенозы панкреатического протока, он продольно вскрывается в области тела и хвоста и включается в дистальный анастомоз.
Возникли вопросы или что-то непонятно? Спросите у редактора статьи –
здесь
.
При наличии стеноза интрапанкреатической части холедоха, который невозможно устранить декомпрессией и резекцией окружающей панкреатической ткани, или случайном вскрытии интрапанкреатической порции общего желчного протока стенка желчного протока фиксируется отдельными швами к тканям по типу «открытой двери» и включается в проксимальный панкреатоеюноанастомоз.
Статью подготовил и отредактировал: врач-хирург Пигович И.Б.
Видео:
Полезно:
Источник
Операция Бегера – хирургическое вмешательство на поджелудочной железе, предусматривающее субтотальное удаление ее проксимальной части с сохранением 12-перстной кишки и наложением панкреатоеюноанастомоза. Применяется для лечения тяжелых форм хронического панкреатита, осложненных протоковой гипертензией, конкрементами главного панкреатического протока, кистами и кальцинатами паренхимы. В своем классическом варианте операция Бегера включает пересечение тела железы в области перешейка, субтотальную резекцию головки ПЖ, формирование анастомоза проксимальной и дистальной культи железы с выделенной по Ру петлей тощей кишки. Бернская модификация операции Бегера не предусматривает пересечения перешейка.
Цены: от 40000р. до 150000р.
6 адресов, 6 цен, средняя цена 90000р.
Дистальная резекция поджелудочной железы Срединная резекция поджелудочной железы Резекция головки поджелудочной железы Операция Фрея Операция Бегера Панкреатодуоденальная резекция Тотальная панкреатэктомия Тотальная дуоденопанкреатэктомия Робот-ассистированная резекция поджелудочной железы Робот-ассистированная панкреато-дуоденальная резекция |
Фильтр:
Сортировка
По умолчанию
По возрастанию цены
По убыванию цены
По рейтингу
По отзывам
Показать все фильтры
Сбросить
По умолчанию
По возрастанию цены
По убыванию цены
По рейтингу
По отзывам
сбросить фильтр
Найдено 6 центров
Скрыть фильтр
РНЦХ им. Б.В. Петровского в Абрикосовском переулке Абрикосовский пер., д. 2 | Абрикосовский пер., д. 2 | ||
| |||
Институт хирургии им. А.В. Вишневского ул. Большая Серпуховская, д. 27 | ул. Большая Серпуховская, д. 27 | ||
| |||
ГКБ №5 на Стромынке ул. Стромынка, д. 7 | ул. Стромынка, д. 7 | ||
| |||
ФГУ Эндокринологический научный центр на Ульянова ул. Дмитрия Ульянова, д. 11 | ул. Дмитрия Ульянова, д. 11 | ||
| |||
ГКБ №71 им. М.Е. Жадкевича на Можайском шоссе Можайское шоссе, д. 14 | Можайское шоссе, д. 14 | ||
| |||
ФГУ Эндокринологический научный центр на Москворечье ул. Москворечье, д. 1 | ул. Москворечье, д. 1 | ||
| |||
Цены в других городах
Источник
