КТ, МРТ, УЗИ признаки нейроэндокринной опухоли поджелудочной железыа) Терминология: 1. Аббревиатура:
• Нейроэндокринная опухоль (НЭО) поджелудочной железы 2. Синоним:
• Островковоклеточная опухоль 3. Определение:
• Опухоль из эндокринных клеток ПЖ (островков Лангерганса) 4. Ассоциированные синдромы:
• Множественная эндокринная неоплазия первого типа (МЭН 1, гастриномы), синдром Гиппеля-Линдау, нейрофиброматоз первого типа, туберозный склероз б) Визуализация: 1. Общая характеристика:
• Лучший диагностический критерий:
о Гиперваскулярное объемное образование поджелудочной железы, хорошо отграниченное от окружающих тканей, дающее гиперваскулярные метастазы в печени
• Локализация:
о В 85% случаев опухоли располагаются в поджелудочной железе, в 15% случаев являются эктопическими:
– Наиболее часто встречающиеся локализации эктопических нейроэндокринных опухолей: двенадцатиперстная кишка, желудок, лимфоузлы, яичники
о Гастриномы в 90% случаев возникают в т. н. «треугольнике гастрином»:
– Треугольник ограничен сверху пузырным протоком и ОЖП, снизу второй и третьей частью двенадцатиперстной кишки, с внутренней стороны шейкой и телом ПЖ
– Эктопические гастриномы чаще всего возникают в стенке двенадцатиперстной кишки
• Размер:
о От нескольких миллиметров до 10 см
• Общие концепции:
о Встречаются реже, чем опухоли экзокринной части ПЖ
о Согласно классификации ВОЗ подразделяются на доброкачественные (эндокринные опухоли высокой степени дифференцировки) и злокачественные (высоко- или низкодифференцированный нейроэндокринный рак)
о Больше не подразделяются на функционирующие и нефункционирующие, поскольку в настоящее время все нейроэндокринные опухоли расцениваются как гормонально активные
о Выделяются синдромальные (вызывающие развитие клинического синдрома и изменения лабораторных данных) и несиндромные опухоли:
– Синдромальные опухоли: секретируют различные гормоны ПЖ; развивается определенный клинический синдром:
Инсулинома, глюкагонома, гастринома, соматостатинома, випома (опухоль, продуцирующая вазоактивный интестинальный полипептид), карциноид
– Внесиндромные опухоли:
Являются гипофункциональными или клинически «немыми», имеют большой размер
На момент установления диагноза имеют больший размер по сравнению с синдромальными опухолями, поскольку не приводят к появлению симптоматики или изменениям лабораторных данных
Кистозные нейроэндокринные опухоли чаще бывают внесиндромными и не продуцируют инсулин 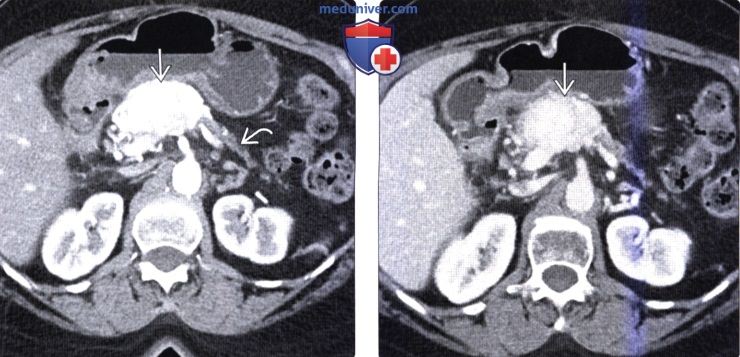
(Слева) На КТ в артериальной фазе контрастного усиления в шейке поджелудочной железы определяется объемное образование, активно накапливающее контраст (нейроэндокринная опухоль). Вышележащие отделы поджелудочной железы в значительной степени атрофированы что не является типичным признаком нейроэндокринных опухолей, которые чаще всего не становятся причиной обструкции панкреатического протока и атрофии паренхимы поджелудочной железы.
(Справа) На аксиальной КТ в венозной фазе контрастного усиления у этого же пациента опухоль по-прежнему накапливает контраст, но в значительно меньшей степени, чем в артериальной фазе.
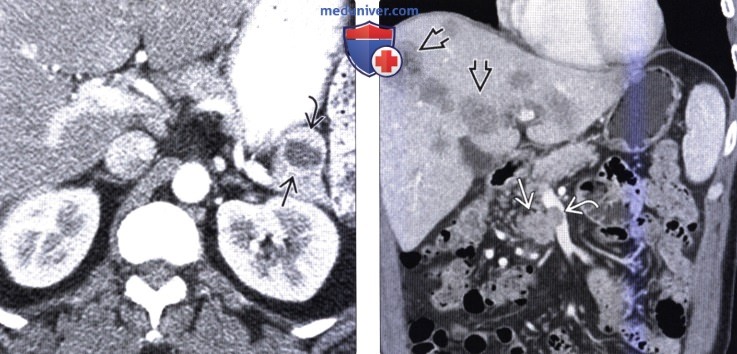
(Слева) На аксиальной КТ с контрастным усилением определяется кистозное образование в хвосте поджелудочной железы. В этом случае нельзя исключать внутрипротоковую папиллярно-муцинозную опухоль или муцинозную кистозную опухоль, но периферический характер контрастного усиления и наличие мягкотканного компонента, накапливающего контраст, позволяет сделать заключение о кистозной нейроэндокринной опухоли.
(Справа) На корональной КТ с контрастным усилением визуализируется гиповаскулярное объемное образование в крючковидном отростке поджелудочной железы на фоне многочисленных метастазов в печени.Опухоль прорастает в верхнюю брыжеечную вену, что не типично для аденокарциномы, и больше характерно для нейроэндокринной опухоли.
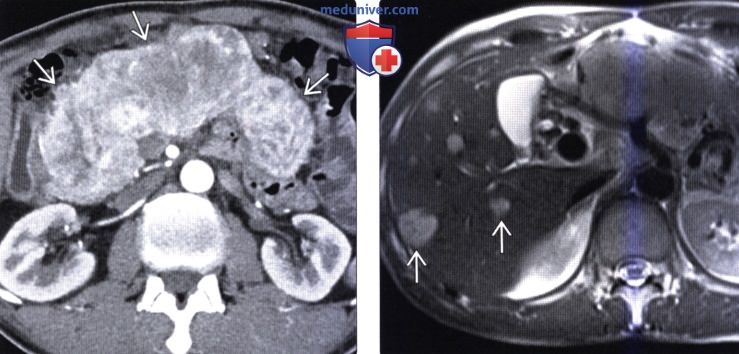
(Слева) На аксиальной КТ в артериальной фазе контрастного усиления визуализируется массивная гиперваскулярная нейроэндокринная опухоль, практически полностью замещающая поджелудочную железу. Несиндромные опухоли, как в этом случае, часто имеют большие размеры на момент их обнаружения.
(Справа) На аксиальной Т2 взвешенной томограмме у этого же пациента визуализируются гиперинтенсивные очаги в печени. Несмотря на то, что они могут с легкостью быть ошибочно расценены как кисты или гемангиомы, нужно учитывать, что метастазы нейроэндокринных опухолей в печень также могут обладать крайне высокой интенсивностью сигнала на Т2 ВИ.
2. КТ признаки нейроэндокринной опухоли поджелудочной железы:
• Объемное образование ПЖ неинфильтративного характера с четкими контурами, которое обычно (но не всегда) является гиперваскулярным и наиболее хорошо заметно в артериальной фазе:
о В венозной фазе чаще всего накапливают контраст не так интенсивно, из-за чего небольшие опухоли сложно различить:
– Могут становиться заметнее в венозной фазе (редко)
о Синдромальные опухоли обычно имеет меньшие размеры на момент обнаружения (<3 см, инсулиномы <2 см)
о Несиндромные опухоли больше на момент их обнаружения (их средний размер >5 см):
– Обычно являются гиперваскулярными, но не в такой степени, как синдромальные опухоли
– В крупных опухолях вероятнее наличие центрального некроза, кистозных изменений, кальцинатов
• В нейроэндокринных опухолях часто обнаруживаются кальцинаты (в центре или с диффузным распределением)
• В большинстве случаев НЭО (за исключением крупных) не приводят к панкреатобилиарной обструкции и атрофии паренхимы вышележащих отделов поджелудочной железы:
о Редко некоторые небольшие опухоли могут продуцировать серотонин, что приводит к фиброзу и обструкции протока поджелудочной железы (ППЖ)
• Опухоль чаще прорастает в воротную или верхнюю брыжеечную вену, а не охватывает их
• Кистозные нейроэндокринные опухоли могут имитировать другие кистозные новообразования поджелудочной железы:
о Периферическое нодулярное накопление контраста в артериальной фазе является характерным признаком нейроэндокринной опухоли
• Метастазы в печени и вторично измененные лимфатические узлы выглядят так же, как первичная опухоль, и являются гиперваскулярными:
о Чаще всего метастазы выявляются в печени, лимфоузлах возле опухоли, а также в костях (склеротического характера)
о Уровень «жидкость-жидкость» в метастазах эндокринных опухолей в печени описывается как специфический признак
• Синдром Золлингера-Эллисона (при гастриноме): утолщение стенки проксимальных отделов желудка и интенсивное накопление ею контраста 3. МРТ признаки нейроэндокринной опухоли поджелудочной железы:
• Нейроэндокринные опухоли имеют тенденцию быть гипоинтенсивными по сравнению с паренхимой поджелудочной железы в норме на Т1 ВИ, являются гиперинтенсивными на Т2 ВИ, и накапливают контраст на Т1 ВИ с контрастным усилением, так же, как и на КТ:
о Небольшие опухоли <2 см накапливают контраст равномерно о Контрастное усиление более крупных опухолей выражено неравномерно из-за наличия участков некроза
• Метастазы в печени часто могут быть крайне гиперинтенсивными на Т2 ВИ, напоминая гемангиомы или кисты:
о Во вторичных очагах печени могут обнаруживаться уровни «жидкость-жидкость», преимущественно на Т2 ВИ о На Т1 ВИ метастазы в печени обычно являются гипоинтенсивными, однако при кровоизлиянии в опухоль наблюдается повышение интенсивности сигнала
• DWI: значения ADC могут быть различны, тем не менее, диффузионно-взвешенная томография позволяет обнаружить маленькие опухоли, не различимые другим способом 4. УЗИ признаки нейроэндокринной опухоли поджелудочной железы:
• Эндоскопическая ультрасонография: чувствительность и специфичность метода превышают 90%:
о Метод может быть полезным в обнаружении небольших нейроэндокринных опухолей, заподозренных клинически, которые могут быть пропущены на КТ/МРТ
о Позволяет «промаркировать» опухоль для осуществления лапароскопического вмешательства
о Нейроэндокринные опухоли не имеют специфических сонографических признаков и обычно гипо- или изоэхогенны по сравнению с окружающей их паренхимой ПЖ
• Интраоперационное УЗИ помогает выявить мелкие непальпируемые образования и сориентироваться при выполнении резекции 5. Ангиография:
• Исследование образцов крови из печеночных вен после интраартериальной стимуляции поджелудочной железы:
о ↑ уровня гормонов позволяет заподозрить скрытую функционирующую опухоль, особенно, гастриному и инсулиному 6. Радионуклидная диагностика:
• ПЭТ/КТ:
о Более агрессивные опухоли интенсивнее накапливают ФДГ
о Новые радиофармпрепараты: DOTA-пептид, меченый галлием-68 (аналогсоматостатина), F18-DOPA
• DTPA-октреотид, меченый индием-111 (октреоскан):
о Общая чувствительность составляет 75-100% (для инсулином 50-60%) 7. Рекомендации по визуализации:
• Многофазная КТ с контрастным усилением или МРТ: наиболее важными являются изображения, полученные в артериальной фазе контрастного усиления 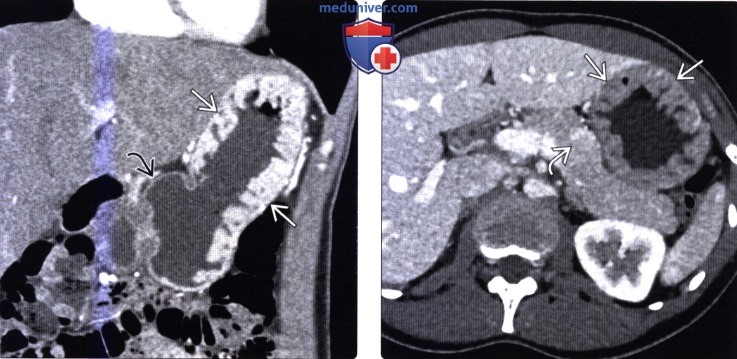
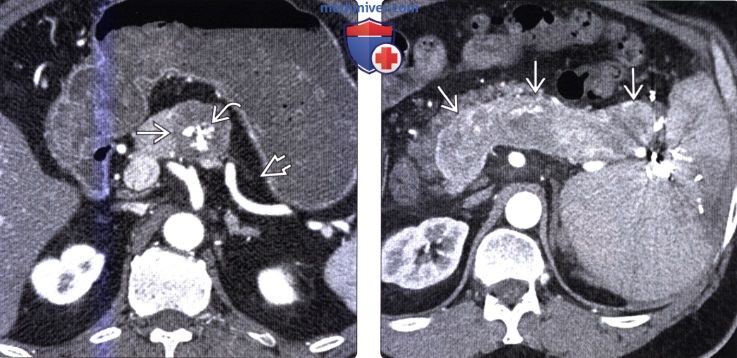
(Слева) На корональной КТ с контрастным усилением определяется выраженное утолщение складок и повышенное контрастное усиление стенки проксимальных отделов желудка. Стенка желудка в более дистальных отделах имеет нормальную толщину. Эти изменения типичны для синдрома Золлингера-Эллисона.
(Справа) На аксиальной КТ в венозной фазе контрастного усиления у этого же пациента, на фоне выраженного утолщения складок в проксимальных отделах желудка, визуализируется объемное образование в теле поджелудочной железы, слабо накапливающее контраст, и представляющее собой гастриному. В этом случае образование не было различимо в артериальной фазе, что нетипично для нейроэндокринных опухолей.
(Слева) На аксиальной КТ с контрастированием в теле поджелудочной железы визуализируется гиподенсное объемное образование с кальцинатами в центре. Обратите внимание на атрофию дистальных отделов поджелудочной железы, нетипичную для нейроэндокринных опухолей. Приблизительно 15% нейроэндокринных опухолей содержат кальцинаты (аденокарциномы поджелудочной железы практически никогда не обызвествляются).
(Справа) На аксиальной КТ с кон -трассированием визуализируется нейроэндокринная опухоль, прорастающая в селезеночную вену и вызывающая ее расширение. Нейроэндокринные опухоли в отличие от аденокарцином поджелудочной железы не вызывают окклюзию брыжеечных вен, но могут прорастать в них, образуя гиперваскулярные опухолевые тромбы.
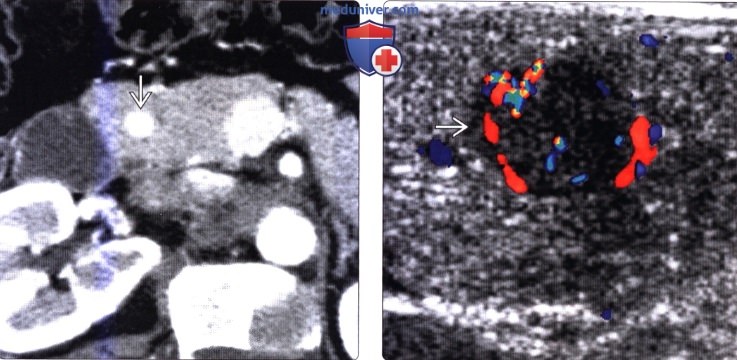
(Слева) На аксиальной КТ с контрастным усилением у пациента с клиническим подозрением на инсулиному определяется маленькое гиперваскулярное образование в головке поджелудочной железы.
(Справа) На сонограмме (интраоперационная ультрасонография) у этого же пациента определяется гиперваскулярное гипоэхогенное образование, не обнаруживаемое при пальпации. Пациенту была выполнена операция Уиппла, при патоморфологическом исследовании обнаружилась инсул и нома. Интраоперационная ультрасонография имеет очень большое значение для определения местоположения маленьких нейроэндокринных опухолей и контроля при выполнении резекционного вмешательства.
в) Дифференциальная диагностика нейроэндокринной опухоли поджелудочной железы: 1. Интрапанкреатическая долька селезенки:
• Хвост поджелудочной железы – второе по распространенности место расположения добавочной селезенки
• Характеристики контрастного усиления добавочной селезенки аналогичны основной 2. Протоковый рак поджелудочной железы:
• Гиповаскулярная опухоль инфильтративного характера, вызывающая обструкцию ППЖ и/или ОЖП и атрофию паренхимы ПЖ
• В отличие от нейроэндокринных опухолей практически никогда не содержит обызвествления
• Охватывает брыжеечные вены и вызывает сужение их просвета, но не приводит к появлению опухолевых тромбов 3. Вторичное поражение поджелудочной железы:
• Гиперваскулярные метастазы в поджелудочной железе (преимущественно почечноклеточного рака) неотличимы от НЭО 4. Серозная цистаденома поджелудочной железы:
• Опухоль в виде «губки», состоящая из множественных мелких кист, разделенных перегородками, накапливающими контраст
• Солидный вариант, выглядящий как гиперваскулярное объемное образование, иногда невозможно отличить от НЭО 5. Гастроинтестинальная стромальная опухоль, прилежащая к поджелудочной железе:
• Новообразование желудка или двенадцатиперстной кишки может имитировать НЭО ПЖ, особенно, если активно накапливает контраст 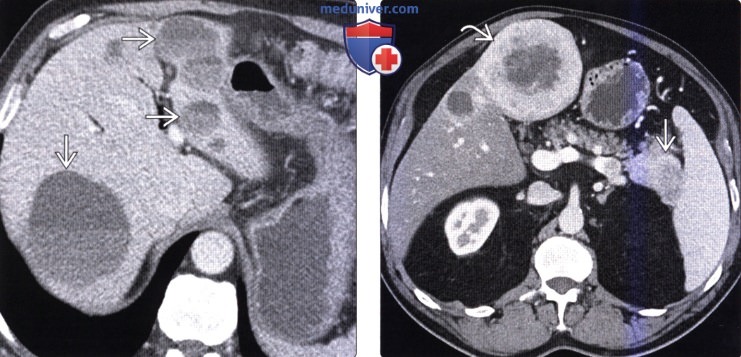
(Слева) На аксиальной КТ с контрастным усилением у пациента с нейроэндокринной опухолью визуализируются множественные метастазы в печени с уровнями «жидкость-жидкость». Наличие уровней жидкости описывается как специфичный, хотя и нечасто встречающийся, признак метастазов нейроэндокринных опухолей в печени.
(Справа) На аксиальной КТ с контрастным усилением визуализируется гиперваскулярное объемное образование в хвосте поджелудочной железы, сопоставимое с нейроэндокринной опухолью. Обратите внимание, что крупный метастаз в печени накапливает контраст примерно так же, как первичная опухоль в поджелудочной железе.
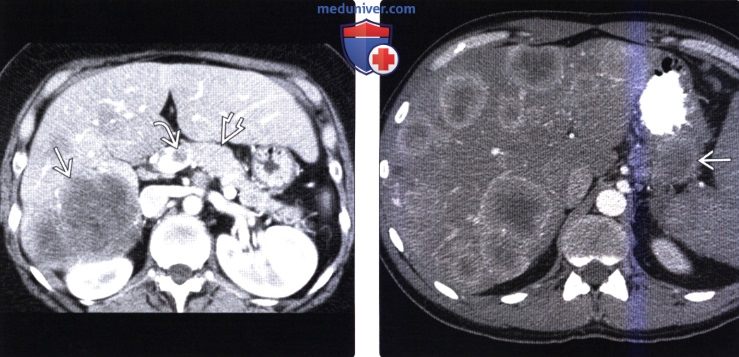
(Слева) На аксиальной КТ с контрастным усилением определяется НЭО поджелудочной железы, прорастающая в воротную вену. Виден также крупный метастаз в печени. Паллиативное лечение (химиоэмболизация) дает возможность на несколько лет облегчить состояние пациента. Злокачественные НЭО часто прорастают в воротную вену и метастазируют в печень.
(Справа) На аксиальной КТ в артериальной фазе контрастного усиления в печени визуализируются многочисленные гиперваскулярные метастазы первичной НЭО поджелудочной железы. Первичная опухоль и ее метастазы, как наблюдается и в этом случае, часто представляют собой образования с повышенной васкуляризацией, обнаруживаемой в артериальной фазе.
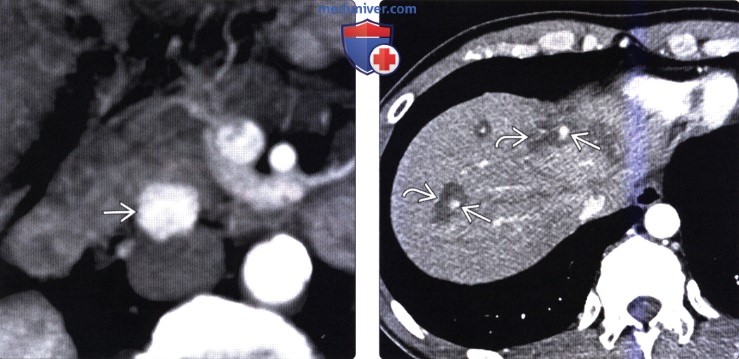
(Слева) На аксиальной КТ с контрастным усилением (объемный рендеринг) у пациента с подозрением на инсулиному визуализируется гиперваскулярное объемное образование в головке поджелудочной железы.
(Справа) На аксиальной КТ с контрастным усилением у этого же пациента в печени визуализируются множественные гиподенсные участки стеатоза, окружающие маленькие гиперваскулярные метастазы. Возникновение стеатоза вокруг очагов, скорее всего, обусловлено влиянием инсулина, продуцируемого функционирующими метастазами, являясь хотя и редким, но известным проявлением метастатической инсулиномы.
г) Патология. Общая характеристика:
• Этиология:
о Опухоль возникает из апудоцитов (APUD-клеток), в которых происходит накопление аминов-предшественников о Патогенез и проявления:
– Инсулинома: опухоль из бета-клеток → гиперинсулинемия — гипогликемия
– Гастринома: островковоклеточная опухоль → повышение секреции гастрина → повышение кислотности желудочного сока → пептические язвы
– Глюкагонома: опухоль из альфа-клеток → ↑ уровня глюкагона → классическая кожная сыпь и сахарный диабет
• Генные изменения:
о МЭН 1 (гиперпаратиреоз, аденома гипофиза, НЭО ПЖ):
– Заболевание с аутосомно-доминантным типом наследования
– В 80% случаев приводит к развитию НЭО, часто множественных д) Клинические особенности: 1. Проявления:
• Типичные признаки/симптомы:
о Синдромальные опухоли:
– Инсулинома: симптомы гипогликемии, I уровня глюкозы (<50 мг/дл), устранение симптоматики после внутривенного введения раствора глюкозы (триада Уиппла):
Тахикардия, потливость, тремор, головная боль, кома
– Гастринома (синдром Золлингера-Эллисона): тяжелая пептическая язвенная болезнь, повышение кислотности, диарея
– Глюкагонома: кожная сыпь (некролитическая мигрирующая эритема): диарея, сахарный диабет, снижение веса, тромбоз глубоких вен, тромбоэмболия легочной артерии
– Випома: водянистый жидкий стул, гипокалиемия, ахлоргидрия
о Несиндромные опухоли могут не давать симптоматику или приводить к возникновению симптомов, обусловленных объемным воздействием опухоли и наличием метастазов 2. Демография:
• Возраст:
о Инсулинома: 4-6 десятилетие жизни
о Гастринома: 4-5 десятилетие жизни
о В случае МЭН 1 НЭО могут возникать до 30 лет
• Пол:
о Инсулинома чаще встречается у женщин, гастринома у мужчин
• Эпидемиология:
о Общая заболеваемость составляет – 2,2:1 млн; тем не менее, частота наблюдения НЭО при аутопсии может достигать 10%
о Инсулинома является наиболее распространенной нейроэндокринной опухолью (определяется в 15% случаев)
– Обычно представляет собой солитарное доброкачественное образование (в 90% случаев), в 10% случаев инсулинома является злокачественной
о Гастринома – вторая по частоте опухоль (25% случаев):
– Часто бывает множественной и злокачественной (60%)
– 20-60% гастрином ассоциированы с МЭН 1
о Внесиндромные опухоли занимают третье место по частоте встречаемости (около 20% случаев):
– В 80-100% случаев являются злокачественными
– Размер опухоли (в частности, > 2 см) напрямую связан с вероятностью ее злокачественности 3. Течение и прогноз:
• Прогноз намного лучше, чем при аденокарциноме ПЖ
• Прогноз при инсулиноме – обычно доброкачественной опухоли, очень благоприятный; при гастриноме – неблагоприятный
• При несиндромных опухолях пятилетняя выживаемость составляет лишь 44%
• Пациенты могут жить с метастазами в течение многих лет 4. Лечение:
• Аналоги соматостатина, такие как октреотид, применяются для снижения выраженности симптоматики при синдромальных опухолях за исключением соматостатиномы
• При синдромальных или доброкачественных несиндромных НЭО при отсутствии метастазов необходимо хирургическое вмешательство (резекция)
• НЭО, распространяющиеся за пределы ПЖ, при отсутствии метастазов должны удаляться если это возможно, даже если не удается добиться отсутствия клеток опухоли по краю резекции:
о Оперативное вмешательство позволяет снизить выраженность симптоматики и улучшить выживаемость
• Резекция первичной НЭО, даже при наличии метастазов в печени, может способствовать увеличению выживаемости
о В некоторых случаях может быть выполнена резекция или циторедуктивная операция (при метастазах в печени)
• У пациентов с печеночной недостаточностью и метастазами, ограниченными печенью, возможна трансплантации печени е) Список использованной литературы:
1. Kawamoto S et аI.: Pancreatic neuroendocrine tumor with cystlike changes: evaluation with MDCT. AJR Am J Roentgenol. 200(3):W283-90, 2013 – Также рекомендуем “Методы обследования солидной и псевдопапиллярной опухоли поджелудочной железы” Редактор: Искандер Милевски. Дата публикации: 12.3.2020 |









