Нормальная температура поджелудочной железы
Панкреатит – тяжёлое воспалительное заболевание поджелудочной железы. Возникает по причине пренебрежения человеком правилами рационального питания, здорового образа жизни либо по причине наличия хронических болезней внутренних органов.
Протекание воспалительного процесса сопровождается отклонениями температурных показателей тела от нормальных значений. Таким образом в организме включаются механизмы, направленные на борьбу с «возбудителями» патологических явлений.
Читайте также дополнительные материалы, это важно знать.
Что происходит при повышении температуры тела
Гипоталамус человеческого мозга работает биологическим «термостатом», реагирующим на воздействие пирогенов – продуктов жизнедеятельности и распада патогенных микроорганизмов, вызывающих воспалительный процесс. Появление в крови человека чужеродных пирогенов расценивается гипоталамусом как сигнал к повышению температуры тела, для борьбы с возбудителями болезни. При повышенной температуре предельно ускоряются метаболические процессы, возрастает количество и активность иммунных клеток, которыми синтезируется интерферон – белок, защищающий организм.
Разогрев тела происходит в процессе термогенеза, в котором принимают участие мышцы и жировые прослойки. Непроизвольные сокращения мышц, ощущаемые как дрожь, является процессом разогрева тканей, сжигание жировых отложений приводит к высвобождению накопленной ранее энергии.
Колебания температуры при заболевании поджелудочной железы – тревожный симптом
Недомогание, озноб и лихорадка обычно сопровождают простудные и вирусные заболевания. Может ли повышаться температура при панкреатите?
Гастроэнтерологи дают положительный ответ. Панкреатит – воспалительное заболевание поджелудочной железы, изменения в тканях органа происходят быстро, затрагивая соседние органы и жизненно важные системы организма.
Температура при остром панкреатите
Приступ острого панкреатита начинается с образования отёка тканей поджелудочной железы, нарушения оттока панкреатического секрета, в результате происходит процесс «самопереваривания» железы. Отмершие клетки становятся благоприятной средой для размножения микроорганизмов и бактерий. Продукты распада и токсины, пищеварительные ферменты попадают в кровоток, разносящий инфекцию по организму.
Бывает ли высокая или низкая температура тела при развитии острого панкреатита? Наряду с другими симптомами – болями в области живота, рвотой, диареей, изменением состояния кожных покровов, происходят колебания температуры тела, в зависимости от фазы течения заболевания и степени распространения инфекции.
Лёгкий (отёчный) панкреатит
В фазе отёчного панкреатита патологические изменения ещё не достигли настолько разрушительного эффекта, температура тела находится в норме либо немного повышена. Держится на подобном уровне от одного до трёх дней. Общее состояние больного удовлетворительное.
Среднетяжёлый панкреатит
В указанной стадии заболевания идёт активный процесс «самопереваривания» и отмирания тканей поджелудочной железы с образованием очагов некроза. В этой фазе состояние больного неудовлетворительное: болезненные ощущения сильные, изнурительная рвота, учащается пульс. Склеры приобретают желтоватый оттенок, кожные покровы бледнеют.
Вследствие попадания пищеварительных гормонов и токсинов в кровь происходит интоксикация организма. Температура при панкреатите в описанной фазе повышается до 38-39 градусов, удерживается от пяти до десяти дней, периодически снижаясь и повышаясь. Если не начались осложнения, больной выздоравливает через 10-14 дней.
Тяжёлый панкреатит и осложнения
На этой стадии заболевания развивается тотально-субтотальный панкреонекроз и гнойный абсцесс, поражающий отделы поджелудочной железы, распространяющийся на соседние ткани и органы. Происходит образование кист, свищей, возникновение внутренних кровотечений. Токсины, бактерии и ферменты попадают в кровь. Разрушаются сосуды, в запущенных случаях происходит заражение тканей поджелудочной железы микрофлорой кишечника.
Поджелудочная железа
Описанное приводит к резкому ухудшению состояния больного, температурные показатели тела достигают 40 градусов. Происходит расстройство систем организма: почечной, нервной, дыхательной, сердечнососудистой. На коже появляются сосудистые звёзды и кровоподтёки, наблюдаются симптомы перитонита.
Пониженная температура при остром панкреатите
Сильная интоксикация организма, обезвоживание либо обильное внутреннее кровотечение часто приводит к состоянию сосудистого коллапса, либо комы. Характерными признаками состояния считается пониженная температура тела, падение артериального давления, бледность кожных покровов, слабый пульс, потеря сознания.
На этом этапе промедление с оказанием медицинской помощи приводит к летальному исходу.
Температура при остром панкреатите сигнализирует о гнойно-воспалительных процессах, происходящих в организме, становится показателем степени тяжести заболевания.
Температура при хроническом панкреатите
При хроническом панкреатите дегенеративные процессы в поджелудочной железе продолжаются при отсутствии симптомов заболевания. Повреждённые ткани не восстанавливаются, процесс замены здоровых тканей фиброзными происходит постепенно.
Хронический панкреатит
Причины изменения температурных показателей во время ремиссии
В период ремиссии человек чувствует себя практически здоровым, температурные показатели тела находятся в норме. При возникновении обострений, связанных с болезнью, возникают характерные для панкреатита симптомы – боль, тошнота и рвота, отсутствие аппетита, метеоризм, температура тела повышается. Это говорит о появлении воспалительных процессов в поджелудочной железе.
Подобная ситуация связывается с нарушением режима питания и диеты, необходимых при хроническом панкреатите. Приём незначительных доз алкоголя, обилие жирной пищи, переедание, неправильный приём лекарств становятся причиной приступа острого панкреатита.
Что делать в случае возникновения признаков лихорадки при хроническом панкреатите
Если столбик термометра достигает отметки 38-39 градусов при наличии других симптомов обострения болезни – резких нестерпимых болей, жестоких приступов рвоты, диареи – складывается опасная ситуация, которая может стать началом возникновения панкреонекроза и последующих тяжелейших осложнений.
Проблему нельзя игнорировать, требуется срочное вмешательство квалифицированного медицинского персонала. Промедление может стоить больному жизни, поспешите обратиться за экстренной медицинской помощью.
Опасно ли длительное присутствие субфебрильной температуры?
Если температура при панкреатите держится на уровне субфебрильной в течение месяцев, это становится предупреждением о протекании в организме патологических воспалительных процессов и развитии онкологии – рака поджелудочной железы. В подобном случае потребуется пройти обследование с целью выявления проблемы, чтобы срочно начать лечение.
Что делать в случае повышения температуры при панкреатите
Температура при панкреатите сигнализирует об опасной ситуации и усугублении симптомов болезни. Повышение температуры, сопровождающей прочие симптомы панкреатита говорит о возникновении инфицированной фазы панкреонекроза и других серьёзных осложнений. Лихорадка, озноб, слабость, мышечные боли – всё это признаки тяжелейшей интоксикации.
Больному в этом случае должна быть немедленно оказана медицинская помощь. Он нуждается в госпитализации и проведении операции. Просто сбивать температуру – это непростительная потеря времени, а применение обезболивающих лекарств до приезда скорой помощи могут «смазать» клиническую картину. Лекарственные препараты – и обезболивающие, и жаропонижающие – при панкреатите способен назначить правильно только врач, поэтому первая помощь при температуре – вызов скорой неотложной помощи. Лечение этого заболевания должно происходить под контролем гастроэнтеролога.
Источник
Панкреатит представляет собой патологию железы поджелудочной, которая сопровождается ее поражением. Болезнь возникает вследствие нерационального приема еды, вредных привычек или по причине анатомической индивидуальности организма. Может ли быть температура при панкреатите? Коэффициент температуры изменяется вследствие воспалительного течения в организме при патологии панкреатит. Так, возникает включение в организме механизмов, направленных побороть возбудителей болезнетворных процессов.
повышенная температура
Температура при заболевании поджелудочной
Воспаление в органе не всегда сопровождаются изменениями температурных показателей. Ее нарушения будут определять стадией течения панкреатита – острой либо хронической.
Если патология характеризуется легкой степенью, то температура при панкреатите показывает нормальные цифры.
Температура субфебрильного типа, характеризующейся несущественным ростом от 37 до 37,5 градусов, свидетельствует о развитии болезни со средней степенью течения. Коэффициенты высокого уровня указывают на наличие панкреатита тяжелого течения с сопровождением гнойного воспаления.
Обострение, вызываемое острой формой воспалительного процесса панкреатита, препровождается болезненными проявлениями в животе сверху. У взрослых возникает рвота, которая зачастую проявляется после трапезы спустя полчаса. Живот приобретает твердость, в зоне поджелудочной развивается боль, кожные покровы бледнеют, губы приобретают синюшный оттенок.
боль в животе
Нередко колебания гипертермии наблюдаются вследствие невыполнения требований, прописанных врачом и назначенного диетического питания. При употреблении жирных, копченых блюд, переедании, спровоцирует нарушение естественной температуры.
В основном это случается при хроническом течении панкреатита, когда пациент испытывает все время тошноту, слабость. Увеличение показателя до отметки 38 зачастую наблюдается ночью или вечером.
Виды температуры:
- Низкий коэффициент до отметки 35 – возникает как реакция при сжатии сосудов по причине острого течения болезни с сильным отравлением и осложнениями.
- Субфебрильная гипертермия коэффициент 37-38 – возникает на легкой стадии острого течения воспалительного процесса или на хронической стадии панкреатита.
- Высокий показатель 38-40 – существенный рост температурного коэффициента демонстрируют наличие средней тяжести и тяжелой стадии острого течения. Такой коэффициент зачастую ведет к формированию осложнений и повреждению воспалением размещенных рядом органов, тканей.
Важно знать, что гипертермия является необязательным признаком болезни. У детей, имеющих это заболевание , температура в редких случаях поднимается выше отметки 37.
Как долго не спадает жар? При патологии рост гипертермии зачастую происходит в вечернее время суток. Она может оставаться как на единой отметке около 3 часов, так и продолжительный период – несколько месяцев.
- При легком развитии панкреатита — от пары часов до 3-х суток.
- Среднетяжелая степень — около 10 дней.
- При хроническом развитии (незначительный рост) – больше 14 дней.
Опасность жара тела заключается в следующих моментах:
- сердечной и легочной неполноценности;
- возникновение спазмов;
- увеличение сгущенности крови;
- сопровождающегося обезвоживанием организма;
- сокращение белков в составе клеток.
обезвоживание организма
Нарушения коэффициента гипертермии помогают вести контроль состояния больного и возникновения болезни, поэтому важно сразу реагировать на все изменения.
Что делать при возникновении гипертермии
Когда у пострадавшего увеличилась гипертермия, то независимо от стадии болезни и ее величины, то необходима срочная помощь. Когда гипертермия сопровождается иными признаками панкреатита, это свидетельствует о развитии инфекционного течения и других патологий. Наличие озноба, лихорадки, слабости и мышечных болей являются симптомами тяжелой интоксикации.
Если увеличение незначительное и не приносит неудобства, используются растительные средства. Пользуются отваром шиповника, мяты, которые прекрасно снижают жар. Стоит учитывать, что народные методы лечения годятся не всем больным, так как вызывают аллергическую реакцию.
Когда показатель достиг 38 градусов, рекомендуют принять лекарство, понижающее жар – Парацетамол, Аспирин. Самостоятельный прием средств недопустим, дождитесь доктора для оценки самочувствия и назначения требуемой терапии. Пока прибудет медик, больному требуется покой и прием жидкости, для предотвращения обезвоживания. Терапия заболевания проходит только врачом гастроэнтерологом.
Аспирин
При остром панкреатите
Увеличение гипертермии – первый симптом того, что патология обострилось, к тому же нарушение температурного баланса наблюдается с первых суток плохого самочувствия.
Приступ острой формы панкреатита характеризуется формированием отечности тканей поджелудочной железы, изменением отхода пищеварительного сока, вследствие чего возникает переваривание органом самого себя. Токсины с продуктами распада, ферменты проникают в кровеносную систему, разнося бактерии по всему организму.
Какая бывает гипертермия при острой стадии болезни, пониженная или высокая? Вместе с иными проявлениями, такими как болевой дискомфорт в области живота, рвота, понос, возникает колебание температуры, исходя из степени развития болезни и разнесение инфекции.
- Отечная (легкая) форма – патологические нарушения в организме еще не достигли разрушающего действия, гипертермия нормальная либо слегка увеличена. Состояние пациента удовлетворительное.
- Среднетяжелая стадия – происходит процесс активного переваривания саму себя, гибели тканей органа с формированием очагов некротического типа. На этой стадии пациент находится в неудовлетворительном состоянии, у него развиваются симптомы сильных болей, рвоты, учащения пульса. Глазные яблоки становятся желтоватого оттенка, кожа бледнеет. Поскольку происходит проникновение гормонов и токсинов в кровеносную систему, организм отравляется. Температура при воспалении поджелудочной железы растет до 39 градусов, оставаясь 5-10 суток, иногда понижаясь и снова возрастая. При неимении осложнений, наблюдается выздоровление пациента спустя 10-14 суток.
- Тяжелый панкреатит и осложнения – данному этапу свойственно формирование тотального и субтотального панкреонекроза и гнойного скопления, который поражает отделы органа, распределяясь на ближайшие органы и ткани. Образовываются кисты, свищи, возникают внутренние кровопотери. А также наблюдается разрушение сосудов, в тяжелых ситуациях развивается заражение тканей органа микрофлорой кишечника, происходит проникновение бактерий, ферментов и токсинов в кровь. При данных проявлениях у пострадавшего стремительно ухудшается самочувствие, температура доходит до 40 градусов. Расстраиваются системы организма, на кожном покрове образуются сосудистые звезды, кровоподтеки, возникают признаки перитонита.
высокая температура
Если температурные показатели при болезни понижены, это указывает на признак дегидратации, очень сильного отравления, обильного кровотечения. При патологии в серьезных ситуациях наблюдается сосудистое сжатие. Подобное положение ведет:
- к стремительному упадку давления;
- частым сердечным судорогам;
- увеличению температуры;
- потере рассудка больного.
Если своевременно не оказать помощь пострадавшему он может погибнуть. Потому при падении жара во время панкреатического приступа нужно сразу вызывать бригаду скорой помощи.
При хроническом панкреатите
На данном этапе патологии коэффициент гипертермии зачастую нормальный. При обострении заболевания и неимения трудностей, коэффициент температуры может не быть выше 37 градусов. Различные перемены в температуре при хроническом гастрите у взрослых указывают на появление осложнений.
Бывают ситуации, когда замечается резкое увеличение показателя, пострадавший ощущает озноб, его лихорадит. Наличие лихорадочных судорог говорит о начальном этапе абсцесса, возникновения гнойников в пораженных тканях поджелудочной железы. Последующее разрастание болезни при отсутствии необходимой терапии способно стать причиной инфицирования тканей, которые располагаются рядом.
Когда имеется панкреатит и температура субфебрильного типа, держащаяся продолжительный промежуток времени, это свидетельствует о возможном онкологическом явлении.
В период ремиссии больной ощущает себя в здоровом состоянии, показатели гипертермии нормальные. Когда возникают обострения, которые связаны с патологией, появляются симптомы хронического гастрита.
- Боль.
- Тошнота.
- Отрыжка.
- Рвота.
- Отсутствие аппетита.
- Метеоризм.
- Повышение гипертермии.
тошнота
Данная ситуация связана с изменением режима питания и диетического стола, которые необходимо соблюдать при болезни.
Чтобы определить причины изменения температуры больному необходимо пройти обследование. Гастроэнтерологом будет назначена диета и терапевтические процедуры.
Источник

Панкреатит – это воспаление тканей поджелудочной железы (ПЖ) с нарушением оттока ее секретов. Заболевание вызвано плохой проходимостью выводящих протоков на фоне повышенной активности ферментных систем. При этом выделяемые соки не успевают выходить в просвет двенадцатиперстной кишки, а накапливаются и начинают переваривать собственные ткани железы.
За последние 10 лет «популярность» заболевания выросла в 3 раза и стала характерным явлением не только для взрослых, но и для подрастающего поколения. Наиболее частые причины – нарушение рациона питания и отсутствие правильной культуры потребления алкогольных напитков.
Причины заболевания
Основные причины развития панкреатита:
- Длительное и неумеренное потребление алкоголя. Этиловый спирт повышает насыщенность панкреатических соков и провоцирует спазм сфинктера, который регулирует их поступление в двенадцатиперстную кишку. Статистика: 40% пациентов с панкреатитом больны алкоголизмом; 70% – периодически злоупотребляют алкоголем.
- Желчнокаменная болезнь – желчный конкремент способен вызывать закупорку выносящих протоков и стать причиной воспаления железистой ткани. Статистика: 30% пациентов имеют в анамнезе камни в желчном пузыре.
- Нарушение липидного обмена, связанное с перееданием и ожирением, приводит к повышенной выработке ферментов, что провоцирует риск воспаления. Статистика: 20% случаев сопровождается избыточным весом и заболеваниями липидного обмена.
- Вирусные инфекции, в том числе гепатиты, туберкулез, ветряная оспа, паротит, корь, брюшной тиф и др.
- Нарушение кальциевого обмена – гиперкальциемия. Приводит к склеротизации (затвердению) тканей железы с нарушением секреторной функции и спазмом протоков.
- Аутоиммунные заболевания – некоторые виды аллергии могут провоцировать аутоиммунную агрессию антител к собственным клеткам ПЖ.
- Паразитарные инвазии – скопление крупных паразитов, например аскарид, способно перекрыть выносящие протоки органа.
- Повреждения протоков при травмах и во время операций.
- Отравление или интоксикация организма — приводит к перегрузке ферментных систем с избыточной выработкой пищеварительных соков.
- Эндокринные заболевания — прямо или косвенно влияют на работу всех желез внутренней и внешней секреции. Особенно пагубно воздействуют на ПЖ нарушения работы щитовидной железы и сахарный диабет.
- Патологии структур пищеварительной системы – энтероколит, колит, дуоденит, дивертикулит, язвенная болезнь, синдром Рейе (жировое перерождение печени).
- Длительный прием некоторых лекарств – стероидных препаратов, определенных видов мочегонных средств, антибиотиков, сульфаниламидов.
- Сосудистые патологии (артериальная гипертензия, атеросклероз) с нарушением кровообращения в области поджелудочной железы, а также осложнения в период беременности у женщин.
- Гемолитические заболевания – в том числе гемолитико-уремический синдром.
- Наследственные патологии (чаще всего муковисцидоз). Связанное с ним загустение внутренних секретов, в том числе панкреатических соков, приводит к нарушению их оттока.
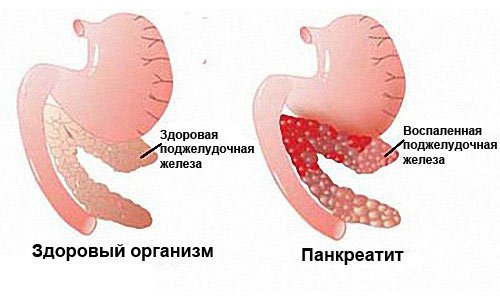
Вызывающие панкреатит причины могут проявляться самостоятельно или и в комплексе. Это определяет не только этиологию заболевания, но и степень ее проявления, тяжесть протекания и терапевтический прогноз.
Повторные приступы острого панкреатита провоцируют переход заболевания в хроническую форму. Из-за частого воспаления орган покрывается рубцовой тканью (фиброзное перерождение) и теряет способность вырабатывать нужное количество ферментов. Если повреждению подвергаются участки, вырабатывающие инсулин (островки Лангерганса), развивается инсулинозависимая форма сахарного диабета.
Как проявляется панкреатит: симптомы и признаки
Основной список симптомов при острой форме:
- выраженная боль в подреберье – с учетом причины заболевания и сопровождающих патологий может быть опоясывающей, право- или левосторонней;
- реакции со стороны пищеварительного тракта – икота, отрыжка с неприятным запахом, тошнота и многократные приступы рвоты, запоры или диарея;
- общее ухудшение состояния – обезвоживание организма, ощущение сухости во рту, слабость, повышение или понижение артериального давления, одышка, усиленное потоотделение, высокая температура;
- внешние проявления – тусклая, землистого цвета кожа, синюшные или коричневатые пятна в области поясницы и надпупочной зоне, возможна механическая желтуха.
Внимание! Острая форма требует срочной госпитализации с последующим лечением в стационаре.
При хронической форме признаки панкреатита выражены слабее:
- боль проявляется только после приема жареной и жирной пищи или алкоголя; в остальное время в области подреберья могут наблюдаться легкие неприятные ощущения;
- реакции со стороны пищеварительной системы проявляются только при диспептической форме в виде метеоризма, поноса или запора;
- внешние кожные проявления в виде легкой желтушности; при длительном отсутствии лечения наблюдается потеря веса, анемия, сахарный диабет 2-го типа.
В латентной стадии заболевание протекает бессимптомно; при фиброзной форме рубцовая ткань может разрастаться с образованием псевдоопухолевый структур.
Важно! Панкреатит поджелудочной железы редко проявляется как самостоятельное заболевание. Обычно патологический процесс объединяет несколько органов пищеварения, вовлекая в него гепатобилиарную систему (печень, желчный пузырь и протоки), двенадцатиперстную кишку, желудок. Данный факт требует проводить диагностику всей пищеварительной системы человека.
Как проходит обследование
Диагностика и лечение панкреатита находятся в компетенции гастроэнтеролога. Для вынесения диагноза врач собирает анамнез, проводит осмотр и назначает диагностические процедуры.
Осмотр врача
Процедура включает оценку состояния кожных покровов, глазных склер, языка, работы слюнных желез. Затем пациента помещают на кушетку и проводят пальпацию и простукивание для выявления объективных симптомов панкреатита:
- симптом Мюсси-Георгиевского, или френикус-симптом – болезненные ощущения при надавливании кончиками пальцев в области над левой ключицей – там, где между ножками кивательных мышц проходит диафрагмальный нерв;
- чувствительность в зоне Шоффара – в области проекции головки поджелудочной железы, на 5-6 см выше и правее пупка;
- симптом Губергрица-Скульского – болезненность проявляется в зоне проекции тела поджелудочной железы, чуть левее зоны Шоффара;
- болезненность в зоне Мейо-Робсона – левый реберно-позвоночный угол – область расположения хвоста поджелудочной железы;
- симптом Дежардена – чувствительность в точке, расположенной на 5-6 см над пупком по линии, соединяющей пупок и подмышечную впадину; как и зона Шоффара, точка является проекцией головки поджелудочной железы;
- гипотрофический признак Гротта – недостаток подкожно-жировой клетчатки в области проекции железы;
- геморрагический симптом Тужилина, или симптом «красных капелек», проявляется в виде мелких бордовых высыпаний или коричневой пигментации над областью железы;
- симптом Кача – болезненность при пальпации на выходе отростков нервов на уровне грудных позвонков: 8-9-го – слева, 9-11 – справа.
- симптом Воскресенского – при увеличении поджелудочной железы с отеком клетчатки пульс брюшной аорты не прощупывается.
Вместе с опросом пальпация позволяет определить наличие диспептических явлений со стороны пищеварительного тракта: метеоризма, отрыжки, тошноты, диареи, запора.
Внимание! Признаком хронического панкреатита может быть выраженная потеря веса. Она развивается вследствие нарушения процесса переваривания пищи на фоне снижения секреторной функции железы и дефицита ферментов. Сопровождается повышенной сухостью кожи, анемией, головокружением.
Диагностические процедуры
Лабораторные методы диагностики:
- общий анализ крови выявляет признаки воспаления – высокий уровень лейкоцитов, пониженный СОЭ;
- биохимический анализ крови определяет уровень панкреатических ферментов – амилазы, щелочной фосфатазы, а также пигмента билирубина;
- анализ мочи показывает остаточное содержание ферментов амилазы и диастазы;
- беззондовые методы диагностики оценивают активность пищеварительного процесса введением субстратов для ферментов поджелудочной железы с последующим отслеживанием их усвоения;
- анализ кала на паразитов проводят по необходимости.
Инструментальный набор методик:
- УЗИ – определяет форму и размеры органа, наличие уплотнений и фиброзных участков;
- гастроскопия — оценивает степень воспаления стенок желудка и двенадцатиперстной кишки;
- рентгенография и ее разновидность – эндоскопическая ретроградная холангиопанкреатография – помогают обнаружить в протоках скопления сгустков или камней, вызывающих закупорку;
- зондовые методы определения внешнесекреторной функции железы – секретин-панкреозиминовый тест, тест Лунда;
- КТ или МРТ позволяет оценить степень некроза тканей у тяжелых пациентов;
- лапароскопия используется в сложных случаях для визуальной оценки и биопсии тканей.
Как лечить панкреатит поджелудочной железы
Три правила при лечении данной патологии – покой, холод и голод:
- покой замедляет кровообращение и снижает приток крови к больному органу;
- холодные компрессы на область подреберья понижают температуру воспаления и выраженность болевого синдрома;
- голодание в течение 1-6 дней приостанавливает выработку ферментов, вызывающих воспаление.
Дополнительно назначают консервативное лечение с использованием медикаментов, физиотерапии и фитотерапии.
Медикаментозное лечение:
- спазмолитики и НПВС для устранения спазмов ЖКТ и воспаленной поджелудочной железы;
- антибиотики – при активном инфекционном процессе;
- антисекреторные препараты – для подавления внешней (ферментной) и внутренней (гормональной) секреции;
- панкреатические ферменты – для поддержания здорового пищеварения в период лечения, а также при значительном перерождении тканей железы;
- инсулиновые препараты – при повреждении зон выработки гормона.
Физиотерапию подключают к лечению после снятия острой фазы воспаления. Наиболее действенные методики:
- электрофорез с обезболивающими и противовоспалительными препаратами повышает интенсивность их действия, лучше снимает боль и воспаление;
- ультразвук используют как обезболивающее при опоясывающем болевом синдроме;
- диадинамические токи – воздействие низкочастотными импульсами улучшает кровоснабжение, усиливает тканевой обмен, обезболивает;
- лазерное и УФ-облучение крови снимают воспаление, улучшают микроциркуляцию жидких сред и регенерацию тканей;
- переменное магнитное поле успешно помогает ликвидировать отек и воспаление.
Фитотерапию используют в качестве сопроводительного лечения – для усиления действия медикаментозных препаратов и устранения возможных «побочек». В этих целях используют растения с противовоспалительным, детоксикационным, спазмолитическим, успокаивающим действием. К ним относят ромашку, календулу, зверобой, полынь, одуванчик, лопух, золотой ус, пустырник, бессмертник, барбарис, тмин и ряд других трав, которые используют как поодиночке, так и в составе комплексных сборов.
В тяжелых случаях, когда консервативные методы лечения не помогают, прибегают к хирургическому удалению органа или его части с последующим назначением заместительной ферментной терапии на постоянной основе. Показания: полный распад органа, наличие кист, некрозов, опухолей, абсцессов, свищей, стойкой закупорки протоков камнями.
После снятия острого воспаления назначают специальное диетическое питание. При хроническом панкреатите или в случае хирургического лечения железы оно должно быть пожизненным.
Диета №5 при панкреатите
При панкреатите железа не в состоянии справиться с большим набором разнообразной пищи, поэтому наилучший выход – это дробное раздельное питание. Полностью исключают продукты, стимулирующие повышенную секрецию: жирное, соленое, жареное, копченое, специи, шоколад, кофе, крепкий чай, мясные, рыбные, грибные бульоны, грубую клетчатку в виде свежих фруктов и овощей, а также любые алкогольные напитки.
Строгая диета №5п (по Певзнеру) актуальна в первые дни после обострений. Особенности:
- дробное питание мелкими порциями 8 раз в сутки; размер разовой порции – не более 300 г.;
- структура пищи – термически обработанные, измельченные в кашицу продукты: пюре, кисели, пудинги, слизистые каши на воде, размягченные в чае сухарики;
- состав пищи – отваренные в воде или на пару овощи (морковь, картофель, кабачки, тыква), нежирные мясо и рыба, нежирная молочная продукция, куриный белок, овощные бульоны, макароны, крупы, полусладкие ягоды и фрукты; акцент следует сделать на белковую пищу с пониженным содержанием жиров и углеводов;
- потребление соли – не более 10 г в сутки; вместо сахара желательно использовать сахарозаменитель;
- еда должна быть теплой – температура 20-52 градуса; горячее и холодное есть нельзя!
При достижении ремиссии требования диеты немного смягчаются:
- количество приемов пищи сокращают до 5 раз в день с увеличением порций;
- допускается употребление неизмельченных продуктов, тушеных и запеченных блюд, молочных каш;
- можно увеличить количество углеводов.
Внимание! Большое значение имеет отказ от курения, особенно если заболевание спровоцировано плохим состоянием сосудов.
Единичный случай острого панкреатита при своевременном и качественном лечении может пройти без последствий для организма. При переходе заболевания в хроническую форму полное восстановление ПЖ невозможно. Однако при соблюдении строгой диеты и рекомендаций по медикаментозному лечению можно добиться стойкой ремиссии со значительным улучшением качества жизни.
Источник
