Неалкогольная жировая болезнь поджелудочной железы

У поджелудочной железы тоже бывает ожирение. Это лечится?

На фоне жировой болезни нарушается выделение инсулина и чувствительность к нему, так как этот гормон выделяет поджелудочная. В результате развивается сахарный диабет.
В заключении УЗИ органов брюшной полости можно встретить загадочную фразу — косвенные признаки хронического панкреатита, т.е. воспаления поджелудочной железы. Диагноз панкреатит по одному лишь УЗИ не ставят, для этого нужны дополнительные анализы, а также КТ или МРТ. Но изменения в структуре поджелудочной ультразвук всё-таки видит. И если это не панкреатит, то что же?
Что такое стеатоз поджелудочной железы
Об ожирении печени говорят много, о жирной поджелудочной железе — практически ничего. А ведь эти самые косвенные признаки хронического панкреатита могут оказаться вполне прямыми признаками стеатоза — накопления жира в поджелудочной. Он встречается как у пациентов с нормальным весом, так и с избыточной массой тела. Но всё-таки у тучных людей риск гораздо выше. Вероятность заболевания также повышается с возрастом.
Есть мнение, что стеатоз «перекидывается» с печени на поджелудочную железу. Поэтому у людей с жирной поджелудочной, почти наверняка, есть ожирение печени.
На фоне неалкогольной жировой болезни нарушается выделение инсулина и чувствительность к нему, так как этот гормон выделяет поджелудочная. В результате развивается сахарный диабет. Впрочем, и диабет сам может быть фактором, предрасполагающим к стеатозу.
Насколько опасен стеатоз поджелудочной железы
В настоящий момент учёные продолжают изучать влияние накопления жира в поджелудочной железе на организм человека. Вопрос довольно спорный, но по некоторым данным оно может приводить к:
- сахарному диабету;
- нарушению выработки пищеварительных ферментов;
- раку поджелудочной железы.
В это нетрудно поверить, ведь жировая болезнь печени в долгосрочной перспективе также может вызвать онкологию. И точно так же, как в случае с печенью, с поджелудочной существует большая опасность запустить болезнь. Это второй молчаливый человеческий орган: симптоматика отсутствует вплоть до самых поздних стадий заболевания. Именно поэтому рак поджелудочной является самым смертоносным — его выявляют, когда пациента уже не спасти.
Среди возможных симптомов стеатоза поджелудочной:
- боль в подложечной области, отдающая в спину. Усиливается при приеме жирной пищи, появляется обычно через 30-45 минут после еды;
- тошнота, реже позывы на рвоту;
- урчание в животе, вздутие желудка;
- чередование поносов и запоров или учащение стула.
Можно ли вылечить ожирение поджелудочной?
Жировая дистрофия поджелудочной железы, равно как и печени, — обратимое состояние до тех пор, пока не привело к некрозу (отмиранию) клеток органа. Лечение также похоже на терапию неалкогольной жировой болезни печени, поэтому одними и теми же действиями вы сможете убить двух зайцев. Ну, т.е. избавиться от двух заболеваний.
Что нужно сделать:
- похудеть. Это критически важно в лечении стеатоза. Количество жира в органах пойдёт на убыль, если его количество уменьшится в целом в организме. Но снижать вес нужно постепенно, без рывков. Иначе высока вероятность столкнуться с другими проблемами: к примеру, камнями в желчном пузыре;
- изменить питание. Этот пункт в общем-то напрямую связан с предыдущим. Пациенту нужно перейти на лечебную диету Стол №5 с низким содержанием жиров;
- отказаться от алкоголя. Алкоголь — главный враг поджелудочной железы. Хронический панкреатит в большинстве случаев вызываем именно злоупотребление спиртным. Поэтому здесь строгий запрет;
- увеличить физические нагрузки. Прекращайте просиживать штаны. Сейчас в режиме самоизоляции нет возможности гулять по 2-3 часа, но, когда привычный режим жизни восстановится, обязательно вводите прогулки в свою ежедневную программу. А пока можно делать лёгкую домашнюю гимнастику.
Из лекарственных средств имеет смысл принимать ферменты с содержанием липазы в микросферах (Креон, Пангрол, Эрмиталь), гепатопротекторы на основе урсодезоксихолевой кислоты (Урсосан), сорбенты (Полисорб, Энтеросгель), спазмолитики при болях (Но-Шпа, Пенталгин).
Обращаем ваше внимание! Эта статья не является призывом к самолечению. Она написана и опубликована для повышения уровня знаний читателя о своём здоровье и понимания схемы лечения, прописанной врачом. Если вы обнаружили у себя схожие симптомы, обязательно обратитесь за помощью к доктору. Помните: самолечение может вам навредить.
Источник
Неалкогольная жировая болезнь поджелудочной железы (НАЖБПЖ) — «новое» и неясное для врачей заболевание. Исследования жирового перерождения тканей поджелудочной железы ведутся давно, но как нозология в практике врача она пока обсуждается мало и, несмотря на широкую распространенность, не получает достаточного внимания и, соответственно, в большинстве случаев – пациенты с таким нарушением не получают своевременного лечения.
Комментарий эксперта: Проф. Н. Б. Губергриц
«Конечно, на самом деле оно существует давно. Это просто мы с вами неправильно трактовали соответствующие изменения поджелудочной железы (ПЖ). А если и догадывались, то у нас не было возможности называть эту нозологическую единицу именно так. Да и сейчас нет соответствующей рубрики в МКБ-10. Но теперь мы точно знаем, что НАЖБПЖ существует. А значит – требует особой терапевтической стратегии».
Пожалуй, лишним будет напоминать, что ожирение рассматривается мировым медицинским сообществом как эпидемия, приобретшая глобальные масштабы. Особенно настораживает то, что все чаще ожирение встречается у детей и лиц молодого возраста.
Согласно статистическим данным ВОЗ, более 15% населения мира имеет избыточную массу тела или ожирение. Причем, этот показатель возрастает каждое десятилетие. Частота ожирения в США составляет 33,8%, в Западной Европе — — около 20%.Четких статистических данных по Украине нет, но по мнениям экспертов, количество людей с ожирением в Украине вполне коррелируется с такими показателями для Европейских стран.
Стоит еще раз подчеркнуть, что информирование населения об опасностях ожирения – важнейшая задача и лежит она в большей мере на врачах – терапевтах (участковых, семейных…). Не лишним будет напомнить пациенту, что ожирение ассоциируется с целым рядом заболеваний — метаболическим синдромом, сердечнососудистой патологией, сахарным диабетом и даже раком. Оно может быть причиной не только указанной выше патологии, но и неврологических, кожных, психических заболеваний, патологии опорно-двигательного аппарата,т.е. ожирение — это междисциплинарная проблема. Оно также может провоцировать развитие целого ряда различных заболеваний органов пищеварения: неалкогольного стеатогепатита, желчнокаменной болезни, гастроэзофагеальной рефлюксной болезни, функциональных нарушений пищеварительного тракта и др. И, в частности, с нарушением функционирования ПЖ.
Известно, что при ожирении происходит жировая инфильтрация ряда органов, таких, как печень, поперечнополосатые мышцы, сердце, ПЖ. Стеатоз ПЖ был впервые описан в 1933 году R. Ogilvie. На аутопсийном материале он показал, что у худощавых людей ПЖ содержит не более 9% жира, а при ожирении эта доля возрастает до 17%. T. S. Olsen (1978) представил данные о том, что объем жира в ПЖ существенно увеличивается с возрастом (p<0,05). У детей и подростков количество жира в ПЖ возрастает по мере увеличения объема железы. Однако, обнаружено, что у взрослых содержание жира в ПЖ увеличивается независимо от объема ее паренхимы. H. Stamm (1984) обнаружил, что сахарный диабет II типа и тяжелый генерализованный атеросклероз встречаются значительно чаще у пациентов, ПЖ которых содержит более 25% жира (p<0,01). Исследования последних лет показали, что ожирение и пожилой, старческий возраст — не единственные причины стеатоза ПЖ.
В настоящее время стеатоз ПЖ находится в центре внимания специалистов, носуществует еще целый ряд проблем: отсутствие унифицированной терминологии, противоречия в клинических данных.
Комментарий эксперта: Проф. Н. Б. Губергриц:
«Ранее стеатоз ПЖ считали безобидным состоянием, спутником других заболеваний ПЖ (гемохроматоза, вирусных инфекций, врожденных синдромов и др.). Однако, в настоящее время получены данные о том, что стеатоз ПЖ имеет большое значение в патогенезе сахарного диабета II типа, внешнесекреторной недостаточности ПЖ, рака ПЖ, острого панкреатита, в формировании свищей ПЖ после оперативных вмешательств. Это придает актуальность проблеме жировой инфильтрации ПЖ».
Полиэтиологическая проблема
При гистологическом исследовании не редко встречается замещение жировой тканью паренхимы ПЖ, что ассоциируется с сахарным диабетом, хроническим панкреатитом, алкогольным гепатитом, муковисцидозом, синдромом Кушина.
Согласно исследованиям, к замещению жировой тканью паренхимы ПЖ могут также приводить обструкция протока, в т. ч. кальцинаты, стриктуры, опухоли. Липоматозная псевдогипертрофия характеризуется увеличением ПЖ с массивным замещением паренхимы почти всей ПЖ жировой тканью.
Замещение ткани ПЖ жировой тканью возможно при гемохроматозе. Перегрузка железом паренхимы ПЖ приводит к экзокринной и эндокринной недостаточности, фиброзу железы и замещению паренхимы жировой тканью. Также возможно замещение жировой тканью в ПЖ при обструкции главного панкреатического протока, при вирусных инфекциях.
Так кто же виноват?
Доказано, что не только ожирение и метаболический синдром участвуют в патогенезе стеатоза ПЖ, но и наоборот — стеатоз ПЖ влияет на развитие сахарного диабета. Согласно данным экспериментального исследования, накопление жира в островковых клетках приводит к гипергликемии. Некоторые авторы предполагают, что стеатоз ПЖ в сочетании с гиперлипидемией имеет существенное значение в формировании сахарного диабета II типа . Согласно данным российских авторов, сочетание стеатоза ПЖ и печени встречается в 25–50% случаев СД.
Сахарный диабет в 14,2% случаев сопровождается стеатозом ПЖ.
Стеатоз ПЖ и острый панкреатит
Сформулированы пять гипотез, объясняющих возможные механизмы и возможную роль ожирения при остром панкреатите:
Печеночная дисфункция, развивающаяся при ожирении и неалкогольной жировой болезни печени, может приводить к развитию системного воспалительного ответа.
- У больных с ожирением снижена микроциркуляция в ПЖ, что повышает риск ишемии органа. Ожирение выраженной степени приводит к дыхательной недостаточности и соответствующей гипоксемии.
- Некроз и воспаление локализуются в жировой ткани. Когда количество жира в ПЖ при ожирении
- увеличивается, то и тяжесть некроза и воспаления при остром панкреатите могут соответственно возрастать.
- При панкреатите на фоне ожирения происходят изменения в продукции адипокинов с развитием системного воспалительного ответа.
- Возможно, что воспаление парапанкреатической жировой ткани при панкреатите может способствовать поддержанию воспалительного процесса в ПЖ и приводить к более тяжелому течению панкреатита.
Выше описанные гипотезы объясняют связь между тяжестью острого панкреатита, выраженностью стеатоза (оценка при КТ по шкале Хаунсфильда) и индексом тяжести по результатам КТ .
Эта патология отличается от других заболваний ПЖ и потому требует особых подходов в диагностике и лечении.
Но если диагностика НАЖБПЖ более или менее ясна, то единых подходов к лечению пока не выработано.
Комментарий эксперта: Проф. Н. Б. Губергриц:
«Мы знаем, что инсулиновые сенситайзеры в данном случае почему-то не только не эффективны, но даже могут нанести вред. Это непонятно. Ведь при аналогичной патологии печени эта группа препаратов одна из наиболее предпочтительных. Потому к выбору лечебной тактики необходимо подходить исходя из того, какие группы препаратов патогенетически обоснованы».
Рекомендуется разделить лечение на 3 одинаково важных составляющих:
- коррекцию составляющих метаболического синдрома
- симптоматическую терапию
- заместительную ферментную терапию.
Согласно рекомендациям специалистов-панкреатологов, терапией первой линии является изменение образа жизни, в т.ч. снижение массы тела, диетические рекомендации, физические упражнения и когнитивная поведенческая терапия. В случаях тяжелого ожирения прибегают к бариатрической хирургии. Потеря веса на 5-10% достаточна для уменьшения стеатоза ПЖ и улучшения ее функции, но не влияет на ее фиброз.
Рекомендовано применение эссенциальных фосфолипидов. Механизм действия ЭФЛ направлен почти на все звенья патогенеза НАЖБПЖ, т.к. фосфолипиды являются цитопротекторами не только в отношении гепатоцитов, но и ацинарных клеток поджелудочной железы. При НАЖБПЖ происходит избыточное накопление жира в ацинарных клетках, при этом ЭФЛ уменьшают выраженность жировой дистрофии поджелудочной железы.
Не стоит забывать о проведении заместительной ферментной терапии, адекватной состоянию пациента.
Источник
Мы живем в век скоростей, нервных стрессов, депрессий, а следовательно, калорийных перекусов набегу, безудержного глотания антидепрессантов, таблеток, недосыпа, плохого настроения.
И как следствие — сбой в работе организма. Под таким натиском вряд ли могут долго выстоять внутренние системы даже здорового человека. Одними из первых удары принимают на себя органы пищеварения.
Липоматоз поджелудочной железы – одно из проявлений негативных факторов внешнего воздействия. Что это такое? Как уберечься от такого диагноза, либо как жить с ним, если он подтвердился? Постараемся дать ответы на поставленные вопросы.
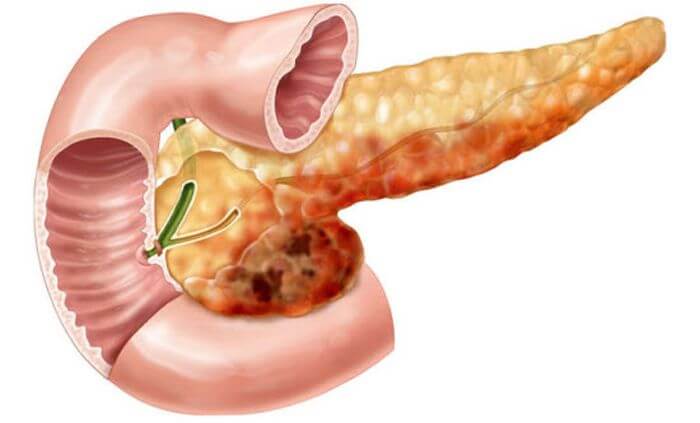
Диагноз
Термин «липоматоз» означает неравномерное распространение либо избыточное накопление жира в разных тканях человека.
А что такое липоматоз поджелудочной железы? Серьезное заболевание, не подлежит полному излечению, но, в принципе, при своевременном диагностировании, прохождении комплекса лечения и соблюдении пожизненно диеты, позволяет жить человеку полноценно и долго.
Это заболевание ведет к отмиранию здоровых клеток органа и замещению их клетками жировой ткани. Стеатоз (жировая дистрофия поджелудочной железы) – второе название болезни – приводит к таким последствиям, при которых поджелудочная не в силах справляться с возложенными на нее функциями, т. к. новообразованные жировые клетки мешают ей в этом. Врачи диагностируют и разделяют недуг на три степени.
Первая (поражение жировыми клетками до 1/3 части органа), как правило, не беспокоит больного. Обнаруживается случайно при прохождении УЗИ поджелудочной железы. Вторая степень (поражение до 2/3 паренхимы железы). Как правило, выдает себя в виде таких симптомов, как: тяжесть в животе после приема пищи, боли в левой стороне подреберной области, слабости, диарее и пр.
В запущенной форме (своевременно не диагностированной, более 2/3 площади замены клеток) происходит сдавливание паренхимы, выводных протоков, невозможность полноценного вывода секрета из органа. Налицо проявление таких признаков заболевания, как: сухость во рту, усиленные боли в животе, тошнота, рвота, диарея, метеоризм, отсутствие аппетита.
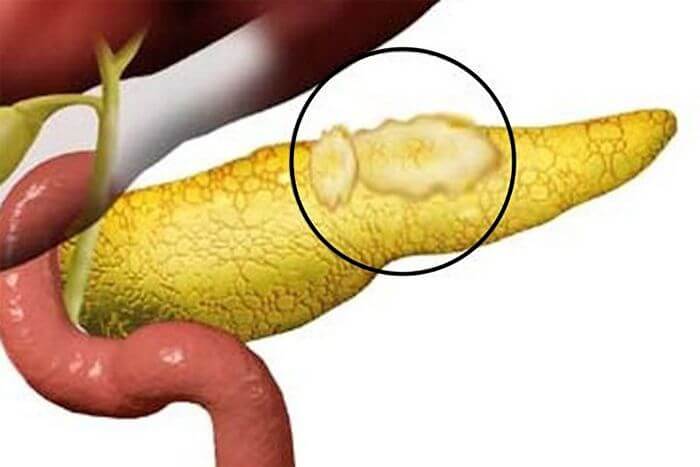
Липома наружной поверхности поджелудочной
Одновременно медики — это же заболевание делят еще другим образом, в зависимости от количества очагов поражения и места их расположения в органе. По данной классификации выделяют липоматоз слитный и диффузный.
Первый обычно проявляется скоплением жировых клеток в одной части поджелудочной. Может быть, опасен, если очаг образуется в области нахождения протоков, кровеносных сосудов или сдавливает другие близко находящиеся органы.
Диффузные изменения поджелудочной железы по типу липоматоза проявляются в виде набольших по размеру жировых скоплений, разбросанных по поверхности поджелудочной. Обычно очаги жиров не оказывают давления на органы и ткани железы и редко диагностируются, разве что, случайно.
Причины возникновения
Возникает липоматоз поджелудочной железы по ряду причин. Перечислим основные из них, наиболее характерные:
- последствия воспалительных процессов;
- как следствие перенесенной травмы органа;
- при сахарном диабете;
- влияние ожирения;
- сбой в обмене веществ;
- генетическая предрасположенность;
- при перенесенной сильной интоксикации (алкоголем либо лекарственными препаратами).
Диагностика и лечение
Липома поджелудочной железы может не беспокоить человека долгие годы, живя с ней в ладу и, не подозревая, что она у него есть. Но как только обнаруживаются первые признаки заболевания, боли, неприятные ощущения, тревожащие на протяжении нескольких дней, стоит незамедлительно обратиться к врачу.
Он диагностирует то или иное состояние, узнает симптомы и лечение необходимое подберет на основе данных УЗИ — исследования (повышенная эхогенность зон поджелудочной указывает очаги поражения, их площадь).
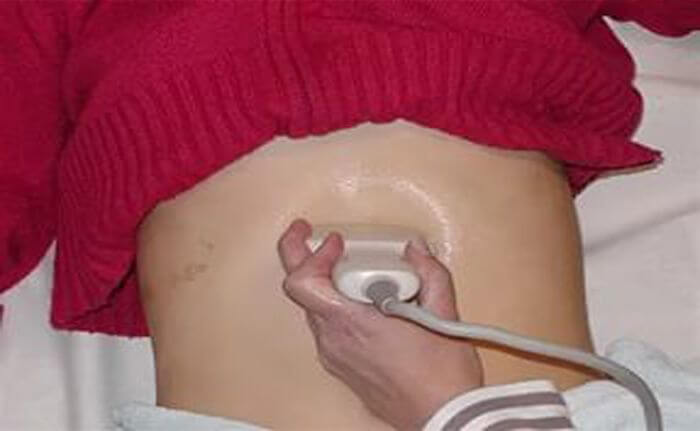
Лечение поджелудочной железы происходит консервативными или оперативными методами. При консервативном методе пациенту назначается лекарственная терапия, рекомендуются изменить рацион, график питания, сбросить лишний вес.
Это тот случай, когда концентрация жировых очагов невелика, отложения рассеяны по поджелудочной и не происходит сдавливания протоков.
Во втором случае удаляются липоматозные узлы, препятствующие нормальному отходу секрета и давящие на протоки, органы. Этот метод иногда приходится применять даже экстренно. Лечить поджелудочную железу можно также и народными средствами вдобавок к рекомендациям традиционной медицины. При всех видах лечения незаменимой есть только диета для поджелудочной.
Жизнь с липоматозом
Как было упомянуто ранее, липоматоз неизлечим окончательно. С ним нужно научиться жить, периодически проходя обследования, сдавая анализы, применяя препараты поддерживающей терапии, которые назначит доктор. Все это для того, чтобы не допустить дальнейшего разрастания жировых клеток, усугубления проблемы.
Диета при липоматозе поджелудочной железы играет не последнюю роль. Она основа для поддержания лекарственного эффекта. В чем она заключается? Это отказ от 2-3 разового питания и переход на дробное питание в пределах 5–6 раз на день, небольшими порциями. Уход от жирной, копченной, жареной, пряной, острой пищи, переход на паровую, вареную еду. Врачи часто назначают диету стол № 5.
Придерживаясь блюд, продуктов из этого стола, человек надолго сохранит положительный результат после лекарственного либо операбельного лечения, обновит организм, наведет в нем порядку, позже привыкнет, втянется и навсегда забудет о своей болезни.
Вывод
Не дайте сломить себя липомотозу! Пусть он не относится к чрезвычайно опасным, но может много неприятностей доставить вам, если запустите болезнь, будете заниматься самолечением. Лечение поджелудочной железы процесс всей жизни, когда уже поставлен диагноз. Но это не приговор! И надо об этом помнить.
Источник
