Найдите ошибки инсулин поджелудочная железа

1. При гиперфункции щитовидной железы наблюдается развитие зоба. Какое заболевание при этом развивается? Выделение какого гормона нарушается при данном заболевании?
Ответ
1) Развивается заболевание базедова болезнь.
2) Нарушается выделение гормона тироксина.
2. К каким нарушениям в организме приводит недостаток или избыток инсулина в крови, и какие меры следует принимать для предотвращения последствий этих нарушений?
Ответ
1) недостаток инсулина в крови приводит к потере клетками способности поглощать и использовать глюкозу, которая накапливается в крови и выводится мочой;
2) избыток инсулина вызывает резкое снижение содержания сахара в крови, сопровождающееся головокружением, слабостью, чувством голода, потерей сознания и судорогами;
3) чтобы предотвратить последствия повышения содержания сахара в крови у больного, ему надо ввести инсулин, снизить в рационе количество углеводов;
4) для предотвращения последствий резкого снижения содержания сахара в крови необходимо ввести больному в вену глюкозу, либо дать ему сахар или другие сладости
3. Найдите ошибки в приведенном тексте. Укажите номера предложений, в которых сделаны ошибки, исправьте их. (1) Железы внутренней секреции имеют протоки, по которым секрет поступает в кровь. (2) Эти железы выделяют биологически активные регуляторные вещества – гормоны. (3) Все гормоны по химической природе являются белками. (4) Гормон поджелудочной железы – инсулин. (5) Он регулирует содержание глюкозы в крови. (6) При его недостатке концентрация глюкозы в крови уменьшается.
Ответ
1 – Железы внутренней секреции не имеют протоков, выделяют свои секреты непосредственно в кровь.
3 – Гормоны по химической природе могут быть белками, стероидами или модифицированными аминокислотами.
6 – При недостатке инсулина концентрация глюкозы в крови увеличивается.
4. Почему препарат инсулина, необходимый для лечения больных диабетом, выпускается только в виде раствора для инъекций, а не в виде таблеток?
Ответ
1) инсулин – это белок, при поступлении в пищеварительный канал в виде таблеток гормон будет расщепляться ферментами до аминокислот, поэтому он не окажет лечебного действия;
2) при инъекции инсулин поступает непосредственно в кровь, в этом случае он не подвергается действию ферментов и активно влияет на понижение уровня сахара в крови
5. Где расположен центр безусловно-рефлекторной регуляции отделения сока поджелудочной железы? Какова роль этого сока в пищеварении? Какую ещё функцию выполняет поджелудочная железа, и в чём она заключается?
Ответ
1) Центр поджелудочного сокоотделения расположен в продолговатом мозге.
2) Поджелудочный сок содержит амилазу, липазу, трипсин – переваривает белки, жиры, углеводы.
3) Кроме внешнесекреторной, поджелудочная железа выполняет внутрисекреторную функцию – выделяет гормоны инсулин и глюкагон. Эти гормоны регулируют уровень сахара в крови.
6. Почему врачи рекомендуют использовать в пищу йодированную поваренную соль? В каком органе человека вырабатывается гормон, содержащий йод? Ответ поясните.
Ответ
1) йод необходим для синтеза гормона тироксина в организме человека;
2) щитовидная железа;
3) железа внутренней секреции
Источник
Наименьший риск гликемии при использовании инсулинов
Инсулин детемир и его место в терапии сахарного диабета: результаты 15-летнего использования
Инсулин детемир (Левемир) – это базальный аналог инсулина длительного действия для терапии пациентов с сахарным диабетом 1 и 2 типов (СД1, СД2). Продленный эффект действия инсулина детемир связан с его высокой способностью к самоассоциации и возможностью обратимой связи с альбумином как в подкожно-жировой клетчатке, так и в плазме крови, что замедляет его системную абсорбцию из мест инъекции, обеспечивает буферный эффект и низкую вариабельность действия. В многочисленных рандомизированных, открытых многоцентровых исследованиях показано положительное влияние инсулина детемир на гликемический контроль при использовании этого базального аналога инсулина как в комбинации с пероральной сахароснижающей терапией, так и в базис-болюсной терапии пациентов с СД1 и СД2. Инсулин детемир продемонстрировал не меньшую эффективность при оценке уровня гликозилированного гемоглобина (HbA1c) по сравнению с нейтральным протамином Хагедорна (НПХ) или инсулином гларгин при более низкой вариабельности, что определило значительно меньший риск развития гипогликемических эпизодов, в т.ч. ночной гипогликемии у пациентов с СД1 и СД2. Дополнительным преимуществом инсулина детемир стал значимо меньший набор массы тела пациентами по сравнению с инсулином НПХ и инсулином гларгин. Результаты исследований пациентов в возрасте 2–16 или 6–17 лет показали, что включение инсулина детемир в базис-болюсный режим инсулинотерапии для детей и подростков более эффективное и безопасное по сравнению с НПХ инсулином и инсулином гларгин. Положительные результаты продемонстрированы у беременных женщин с СД1. Материнские и неонатальные исходы на терапии инсулином детемир были аналогичны исходам, наблюдаемым при лечении инсулином НПХ по своей эффективности, но с более низкой частотой гипогликемических состояний, что определяет большую безопасность препарата. Инсулин детемир хорошо зарекомендовал себя в качестве базальной инсулинотерапии больных старшей возрастной группы с СД1 и СД2, имевших коморбидную патологию. Таким образом, инсулин детемир может стать оптимальным вариантом для использования в качестве базальной и в составе базис-болюсной инсулинотерапии пациентов с СД1 и 2 различных возрастных групп.
Для цитирования: Гирш Я.В. Инсулин детемир и его место в терапии сахарного диабета: результаты 15-летнего использования. Фарматека. 2019;26(4):26–35. DOI: https://dx.doi.org/10.18565/pharmateca.2019.4.26-35
Введение
В настоящее время для достижения компенсации пациентов с сахарным диабетом (СД) имеется полный арсенал лекарственных средств. Однако, несмотря на большое число групп препаратов для лечения диабета, самым эффективным («золотым») остается инсулин. Его открытие – одно из наиболее значимых событий в медицине и фармакологии, что подтверждается тремя нобелевскими премиями, присужденными за работу с молекулой инсулина. Совсем скоро медицинская общественность отметит 100-летний юбилей со дня создания этого уникального препарата.
История инсулина – это история достижений медицины. Открытие инсулина определило кардинально новый подход к лечению СД. От момента открытия препарата до начала его промышленного производства и клинического использования прошло всего 2 года. Первая инъекция инсулина человеку была сделана 11 января 1922 г., им стал 14-летний подросток с СД 1 типа (СД1). С того момента началась грандиозная эра инсулиновой терапии. Можно выделить следующие значимые вехи в развитии инсулинотерапии: выделение инсулина в 1921 г., использование животного (бычьего) инсулина в 1922 г. (рис. 1), создание протамина-цинк-инсулина в 1936 г., нейтрального протамина Хагедорна в 1946 г. и инсулина Ленте в 1952 г., использование рекомбинантных технологий для синтеза генно-инженерных человеческих инсулинов в 1977 г. [1–3]. Появление технологии рекомбинантной ДНК в 1980-х гг. позволило изменить молекулярную структуру инсулина и модифицировать те области взаимодействия лиганд-рецептор, которые оставались неизменными при использовании «человеческих инсулинов» [4]. Первое поколение базальных инсулинов было достаточно далеко от физиологического профиля инсулина. Фармакокинетический профиль инсулина НПХ (нейтральный протамин Хагедорна) достигал максимума через 6–10 часов после инъекции с последующим устойчивым его снижением [5]. Скорость абсорбции инсулина НПХ постоянно изменяется во времени и создает малопредсказуемые фармакокинетические профили, повышая риск развития гипогликемических эпизодов, прежде всего ночных гипогликемий [6]. Новой эрой в инсулинотерапии стала разработка в 1990-е гг. аналогов инсулина быстрого действия и базальных аналогов в начале 2000-х (рис. 2). Первым базальным аналогом стал инсулин гларгин, созданный в 2000 г., вслед за которым в 2005 г. был разработан инсулин детемир. Несмотря на значительный прогресс, достигнутый в понимании фармакокинетики, фармакодинамики и механизмов действия инсулина, до настоящего времени актуальными остаются вопросы, связанные с отсутствием полной имитации профиля эндогенного инсулина. Инсулины длительного действия – наиболее используемые препараты инсулина в клинической практике, что связано с массой пациентов с СД 2 типа (СД2) в популяции и необходимости назначения им инсулинотерапии через несколько лет от момента установления диагноза. Именно базальные инсулины становятся стартовыми при назначении инсулина пациентам с СД2 [7].
К основным целям терапии СД относятся достижение и поддержание целевых значений гликемии, необходимые для профилактики поздних осложнений диабета и низкого риска гипогликемий [8]. Результаты популяционных исследований свидетельствуют о том, что гипогликемии служат наиболее значимым фактором, препятствующим достижению адекватного гликемического контроля, и значительно ухудшают качество жизни пациентов [9]. Традиционные препараты человеческого инсулина имеют вариабельность абсорбции, значительные различия фармакодинамического эффекта, определяющие отсутствие достижения стабильного и продолжительного уровня инсулина плазмы. Вариабельность действия инсулинов вызывает значительные колебания гликемии и вероятность развития гипогликемических состояний.
С целью решения указанных проблем создан аналог инсулина длительного действия, обладающий рядом отличительных свойств и имеющий пролонгированный эффект, – инсулин детемир. Инсулин детемир (Левемир®) – нейтральный, растворимый базальный аналог человеческого инсулина пролонгированного действия с плоским профилем действия, который производится методом биотехнологии рекомбинантной ДНК с использованием штамма Saccharomyces cerevisiae. Инсулин детемир обеспечивает воспроизведение, близкое к базальному физиологическому инсулиновому профилю, что дает преимущества в виде более предсказуемого профиля действия по сравнению с инсулином НПХ [10]. Молекулярная структура инсулина детемир отличается от структуры человеческого инсулина отсутствием треонина в положении B30 и присоединением к лизину в положении B29 миристиновой кислоты (жирнокислотного остатка из 14 атомов углерода – С14; рис. 3). Такое строение молекулы позволило получить инсулиновый аналог, который остается в растворенном состоянии после произведенной инъекции. Молекулы инсулина детемир в готовом растворе соединены в гексамеры. При попадании инсулина детемир в интерстициальную жидкость подкожно-жировой клетчатки происходит самоассоциация гексамеров с формированием дигексамеров за счет контакта между цепями жирных кислот молекул инсулина [10], а также связывание гексамеров с альбумином. При дальнейшем разведении происходит распад гексамеров на димеры и мономеры, способные медленно проходить через стенку капилляра. Большинство мономеров (около 98%) быстро связываются с молекулами альбумина сыворотки крови. Свободные мономеры инсулина детемир выходят из циркуляции и достигают тканей-мишеней, в которых инсулин детемир связывается рецептором инсулина на мембране клеток-мишеней, что запускает сигнальный процесс как основной биологический эффект – передачу сигнала в клетки органов-мишеней [11, 12].
Инсулин детемир имеет широкое применение при СД1 и СД2 в комбинации с инсулинами короткого/ультракороткого действия, а также с представителями практически всех других групп неинсулиновых противодиабетических средств: детемир+метформин, детемир+препараты сульфанилмочевины/глиниды, детемир+иДПП-4, детемир+ингибиторы α-глюкозидазы, детемир+аГПП-1, детемир+иНГЛТ-2.
За период более 15 лет от начала использования инсулина Детемир накоплены масса наблюдений и значимый клинический опыт использования данного базального аналога инсулина.
Клиническая эффективность и безопасность инсулина детемир
Представленные данные мета-анализов и рандомизированных клинических исследований показали, что инсулин детемир имеет высокую клиническую эффективность во всех возрастных группах. Значимо я снижение у пациентов риска всех гипогликемических состояний, в т.ч. ночных, вне зависимости от типа СД и его длительности. Результаты всех проведенных клинических исследований подтверждают большую предсказуемость действия инсулина детемир по сравнению с инсулином НПХ. В международном наблюдательном исследовании PREDICTIVE™ 303 (n=5603) проведена оценка эффективности терапии инсулином детемир пациентов с СД2 с использованием упрощенного алгоритма самостоятельной титрации доз (A1) по сравнению со стандартным врачебным алгоритмом титрации (А2) в амбулаторных центрах первичной помощи в течение 6 месяцев [14]. Исследование показало, что у пациентов, переведенных с инсулина гларгин, уровень гликозилированного гемоглобина (HbA1c) снизился через 26 недель с 8,4 до 8,0% в группе титрации А1 и с 8,4 до 8,2% в группе А2 (р=0,052).
У пациентов, переведенных с терапии инсулином НПХ на таковой инсулином детемир, уровень HbA1c снизился с 8,2 до 8,0% в группе А1, с 8,3 до 8,2% в группе А2 (р=0,38). Средние суточные дозы инсулина детемир через 26 недель терапии составили 0,69 и 0,57 ЕД/кг в группах титрации А1 и А2 соответственно у пациентов, переведенных с терапии инсулином гларгин 100. В группе пациентов, получавших исходно инсулин НПХ, дозы составили 0,74 и 0,53 ЕД/кг в группах А1 и А2 соответственно. Оценка частоты гипогликемий (эпизод/пациент/месяц) показала снижение через 26 недель с 0,72 исходно до 0,56 в группе титрации А1, с 0,74 до 0,39 в группе А2 у пациентов, переведенных на терапию инсулином детемир с инсулина гларгин. В группе предшествовавшей терапии инсулином НПХ показано аналогичное снижение частоты гипогликемий. По результатам исследования у пациентов, переведенных с терапии базальным инсулином гларгин±ПССП (пероральные сахароснижающие препараты) или НПХ инсулин на терапию инсулином детемир в амбулаторных центрах первичной помощи, показано значительное улучшение гликемического контроля на фоне умеренного снижения массы тела и достоверного снижения риска гипогликемий [14].
Оценка эффективности и безопасности терапии инсулином детемир в условиях повседневной клинической практики (исследование PREDICTIVE™) 2377 пациентов Европейской когорты с СД2, ранее не получавших инсулин, с плохим гликемическим контролем на пероральной сахароснижающей терапии показала, что через 3 месяца после старта терапии инсулином детемир выявлено достоверное снижение уровня HbA1c и низкая частота развития гипогликемий без тяжелых эпизодов. Было отмечено более выраженное снижение массы тела пациентов, которым отменили предшествовавшую терапию препаратами сульфонилмочевины или тиазолидиндионами по сравнению с теми, кто продолжал пероральную терапию без изменений [15]. У пациентов с СД2 терапия инсулином детемир в сочетании с предшествовавшей терапией ПССП либо в результате замены предшествовавшего базального инсулина обеспечивала быстрое и значимое улучшение гликемического контроля, снижение риска гипогликемий и снижение массы тела [16].
Аналогичные результаты получены в исследовании PREDICTIVE™ у 682 пациентов с СД1 Европейской когорты (38% мужчин, средний возраст – 40,3 года, длительность диабета составила 19,7 года, индекс массы тела [ИМТ] – 25,3±4,1 кг/м2), получавших терапию инсулином детемир в качестве базального компонента базис-болюсного (ББ) режима терапии в течение 6 месяцев. Предшествовавшая терапия представлена инсулином гларгин в ББ-режиме терапии. За 29 недель наблюдения общая частота эпизодов гипогликемии снизилась с 67,3 пациенто-лет до 47,3 (p 31 кг/м2 [-2,0 кг]). Перевод на терапию инсулином детемир в ББ-режимах терапии пациентов, получавших терапию инсулином гларгин в ББ-режиме, обеспечивает улучшение гликемического контроля и снижение частоты гипогликемий с умеренным снижением массы тела [17]. Полученные данные исследования PREDICTIVE™ свидетельствуют: можно получить дополнительные преимущества в плане эффективности и безопасности терапии при замене базального инсулина гларгин на инсулин детемир в ББ-режимах терапии пациентов с СД1.
Однонаправленные изменения углеводного обмена были также получены в нескольких исследованиях пациентов с СД1. В открытом исследовании с параллельными группами (16 недель) 408 пациентов с СД1 были рандомизированы в группы терапии инсулином детемир либо инсулином НПХ [18]. В качестве болюсного инсулина пациенты получали ультракороткий аналог инсулина аспарт. HbA1c и уровень глюкозы плазмы натощак (ГПН) в динамике в группе терапии инсулином детемир были достоверно ниже по сравнению с инсулином НПХ (p=0,027). Вариабельность значений глюкозы плазмы перед завтраком, по данным самостоятельного мониторинга гликемии, была ниже на терапии инсулином детемир, так же как и легких эпизодов гипогликемий (25%; p=0,046; 32%; p=0,002 соответственно), по сравнению с группой пациентов, находящихся на терапии инсулином НПХ. Таким образом, общий гликемический контроль на фоне терапии инсулином детемир был достоверно лучше по сравнению с терапией инсулином НПХ [18].
В 6-месячном сравнительном многонациональном исследовании с параллельными группами 448 пациентов с СД1 были рандомизированы на терапию инсулином детемир или НПХ в сочетании с быстродействующим инсулином аспарт [19]. В то время как показатели контроля гликемии были аналогичными между группами, интраиндивидуальная вариабельность была значительно ниже при терапии инсулином детемир по сравнению с терапией инсулином НПХ (p 0
Источник статьи: https://lib.medvestnik.ru/articles/Insulin-detemir-i-ego-mesto-v-terapii-saharnogo-diabeta-rezultaty-15-letnego-ispolzovaniya.html
Источник
В этой статье вы узнаете:
Очень важно знать, как работает организм в норме, чтобы понять те изменения, которые происходят в нем при развитии диабета. Большинство процессов в теле человека контролируются гормонами. Органом, вырабатывающим инсулин, является поджелудочная железа. Гормон синтезируется в особых клетках, которые называются бетта-клетками.

Такие клетки располагаются в железе в виде отдельных обособленных скоплений. Их называют островками Ларгенганса.
Кроме выработки инсулина поджелудочная железа также синтезирует пищеварительные ферменты. Как правило, эта функция железы не изменяется и хорошо выполняется без отклонений только у пациентов с диабетом 1 типа.
При втором типе на состояние поджелудочной влияет не только диабет, но и множество сопутствующих заболеваний (ожирение, желчекаменная болезнь, хронический гастрит и другие), отчего ее функция может измениться самым различным образом.
Почему поджелудочная перестает вырабатывать инсулин?
Иммунная система помогает человеку бороться с вирусами, микробами, уничтожает чужеродные клетки, в том числе и раковые, которые могут образовываться в процессе жизни человека. Происходит постоянное обновление клеток в разных органах: старые гибнут, а новые образуются, замещая их.
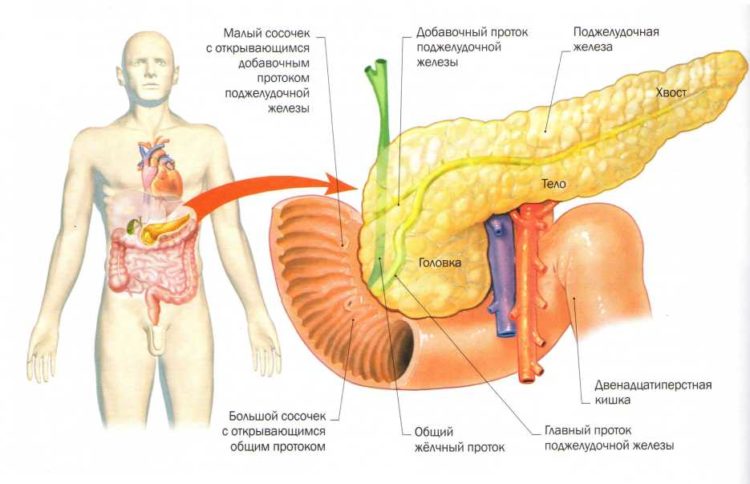 Расположение поджелудочной железы
Расположение поджелудочной железы
Это касается и бетта-клеток поджелудочной железы. Иммунитет в норме хорошо различает «свои» клетки от «чужеродных».
У пациентов с диабетом 1 типа происходит «поломка» в иммунитете, и организм начинает воспринимать собственные клетки как чужие, и убивает их.
Наследственность и действие окружающей среды (чаще всего вирусы) изменяют свойства β-клеток.
Выделяют ряд причин, почему поджелудочная железа не вырабатывает инсулин.
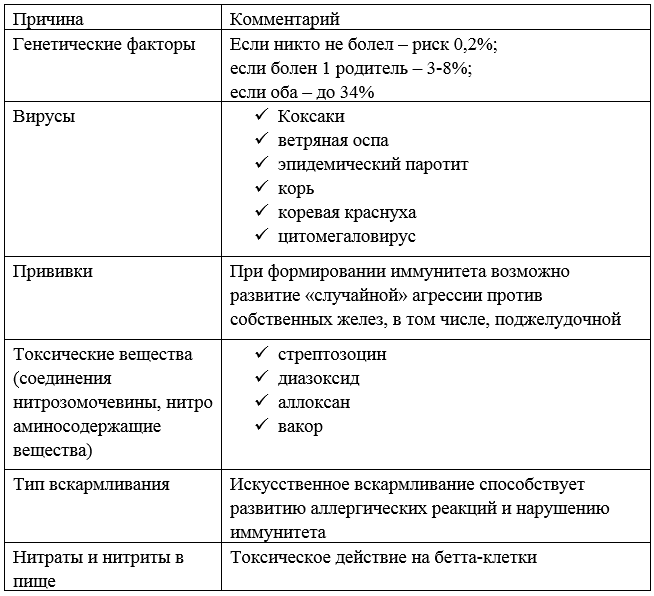 Таблица – Причины, из-за которых может снижаться выработка инсулина
Таблица – Причины, из-за которых может снижаться выработка инсулина
Происходят следующие процессы:
- Выделяются аутоантигены.
- Клетки иммунной системы (макрофаги МФ, дендритные клетки ДК) передают переработанные аутоантигены Т-лимфоцитам, которые, в свою очередь, начинают воспринимать их как чужеродные.
- Часть Т-лимфоцитов, превратившихся в специфические цитотоксические аутоагрессивные лимфоциты (ЦТЛ).
- Развивается воспаление поджелудочной железы и разрушение β-клетки.
Этот процесс длительный и протекает с различной скоростью: от нескольких месяцев у маленьких детей до нескольких лет у взрослых.
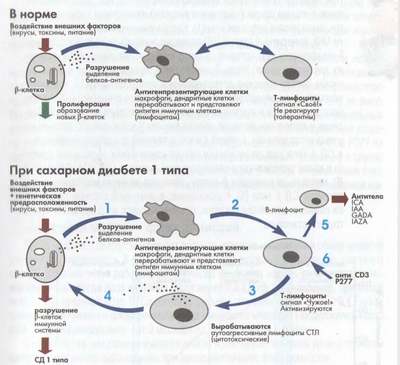 Аутоиммунное разрушение β-клеток
Аутоиммунное разрушение β-клеток
По данным научных исследований, у людей с наследственной предрасположенностью к сахарному диабету 1 типа уже за несколько лет до начала заболевания в крови определяются специфические антитела (IAA, ICA, GADA, IA-2β), которые, не разрушая β-клетку, являются ранними маркерами риска развития СД 1 типа.
К сожалению, в иммунной системе сохраняется память к антигенам β-клеток, поэтому процесс их разрушения очень трудно остановить.
Учёные считают, что при диабете 1 типа бетта-клетки могут восстанавливаться. Даже при гибели 90 % процентов всех бетта-клеток из оставшихся 10 % может произойти восстановление. Однако для этого необходимо остановить «агрессивную» реакцию иммунной системы. Только тогда станет возможным излечение от этой болезни.
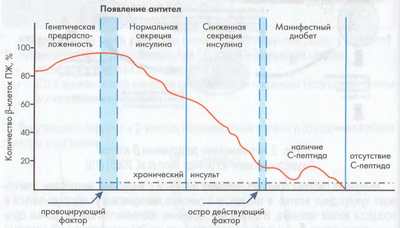
 Стадии развития диабета 1 типа
Стадии развития диабета 1 типа
Только введение инсулина может быть настоящим лечением сахарного диабета 1 типа.
Некоторые исследования были направлены на изучение возможности остановить «агрессивное поведение» иммунной системы по отношению к бетта-клеткам путём применения нескольких групп препаратов. Однако достоверных положительных результатов получено не было.
Большую надежду учёные связывают с возможностью применения моноклональных антител, способных изменить агрессивный иммунитет в благоприятную сторону, т. е. снизить аутоиммунную реакцию в поджелудочной железе.
Эти исследования являются очень перспективными, поскольку в случае отсутствия контроля над иммунитетом даже пересадка островков Ларгенганса и применение стволовых клеток будут бессмысленны.
Работа инсулина
Основная функция гормона заключается в том, что он связывается с рецептором на клетке (специальный датчик узнавания). Если узнавание произошло («ключ подошел к замку»), то клетка становится проницаемой для глюкозы.
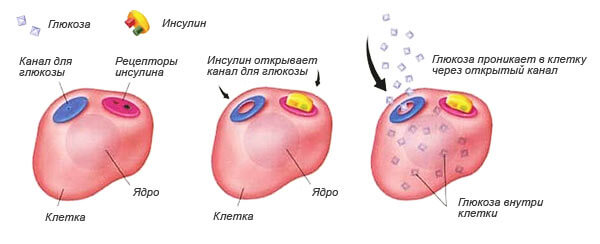 Воздействие инсулина на клетку
Воздействие инсулина на клетку
Выработка инсулина начинается уже тогда, когда мы видим еду и ощущаем ее запах. По мере переваривания пищи, высвобождения из нее глюкозы и попадания ее в кровь, бетта-клетки увеличивают выработку инсулина, поэтому, у здоровых людей уровень сахара крови всегда сохраняется в пределах нормы и не зависит от того, сколько сладкого они съели.
Инсулин отвечает за попадание глюкозы в так называемые «инсулинозависимые ткани»: печень, мышцы, жировая ткань.
Интересный факт: Самые главные органы не нуждаются в инсулине. В «инсулиннезависимые» клетки сахар из крови попадает просто по градиенту концентрации: когда его в клетке меньше, чем в крови, он свободно переходит в клетку. Такими органами являются головной мозг, нервы, сетчатка, почки, надпочечники, кровеносные сосуды и эритроциты.
Такой механизм необходим для того, чтобы в случае недостатка глюкозы крови выработка инсулина останавливалась и сахар поступал бы только в самые важные органы.
Организму необходимо немного инсулина даже в ночное время и в периоды голода, чтобы обеспечить усвоение глюкозы, образующейся в печени. Такой инсулин называют базальным или фоновым.
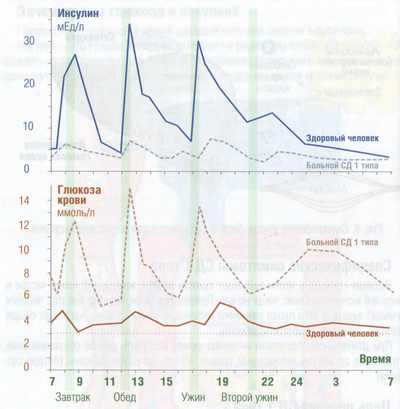 Уровни инсулина и глюкозы в крови
Уровни инсулина и глюкозы в крови
Существует еще болюсный инсулин. Это то количество гормона, которое вырабатывается в ответ на прием пищи.
Помните, необходимо научиться рассчитывать и вводить себе дозу инсулина в зависимости от количества принятой пищи. Поэтому так важно обучение при сахарном диабете 1 типа. Без знаний о своей болезни и правилах поведения адекватное лечение практически невозможно.
Очень важно также оценивать потребность в инсулине. У человека без диабета вырабатывается приблизительно 0,5 ЕД инсулина на кг массы тела каждый день. Для взрослого с массой тела 70 кг получаем 70*0,5=35 ЕД в сутки.
| Период | Доза инсулина |
|---|---|
| Дети до полового созревания | 0,7–1,0 ЕД/кг/день (Обычно ближе к 1 ЕД/кг/день) |
| Период полового созревания | Мальчики – 1,1–1,4 ЕД/кг/день (иногда даже больше) Девочки – 1,0–1,2 ЕД/кг/день |
| Подростки | Девушки – меньше 1 ЕД/кг/день Юноши – примерно 1 ЕД/кг/день |
| Взрослые | 0,7 – 0,8 ЕД/кг/день |
У большинства пациентов через 1–3 года от момента возникновения потребность в инсулине стабилизируется и составляет 0,7–1,0 ЕД/кг.
Чувствительность к инсулину
Чувствительность организма к гормону важна для определения того, насколько конкретная доза инсулина снизит уровень сахара крови. К сожалению, одна и та же доза инсулина не всегда оказывает одинаковый эффект на снижение глюкозы крови.
Определенные факторы повышают чувствительность к инсулину, другие причины – уменьшают.
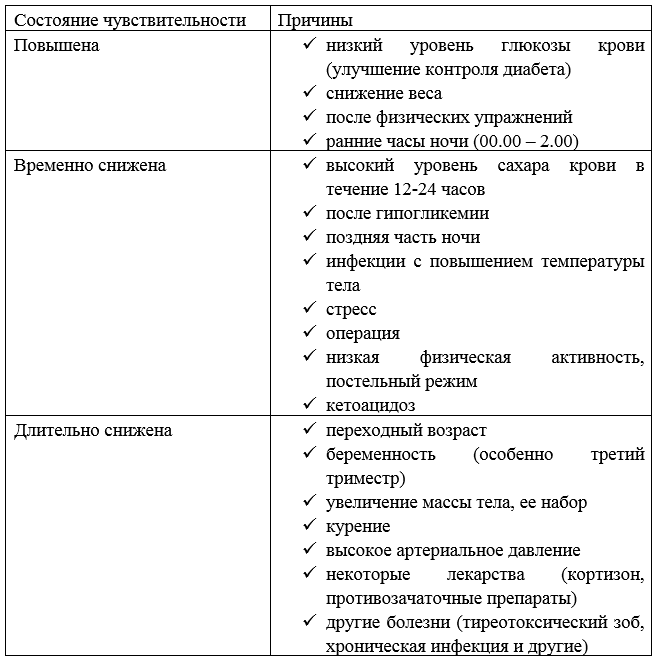 Таблица – Факторы, влияющие на чувствительность к инсулину
Таблица – Факторы, влияющие на чувствительность к инсулину
Инсулинорезистентность означает, что требуется большее количество инсулина, чтобы поучить такой же эффект снижения сахара крови. Другими словами, происходит уменьшение чувствительности к инсулину.
Давно известно, какая железа вырабатывает инсулин. Но что еще, кроме поджелудочной железы, вырабатывает инсулин в организме человека?
В последние годы пристальный интерес вызываю вещества инкретины – это гормоны, секретируемы клетками желудочно-кишечного тракта и стимулирующие действие инсулина.
Наиболее изучены:
- Глюкагоноподобный пептид-1 (ГПП-1);
- Глюкозозависимый инсулиноподобный пептид (ГИП).
Последнее вещество оказывает эффект, сравнимый с действием инсулина.
Основные эффекты инкретинов:
- увеличивают синтез инсулина после еды;
- улучшают потребление глюкозы клетками, что приводит к снижению сахара крови.
Существуют данные, что у пациентов с диабетом данное вещество продолжает синтезироваться в прежних количествах, в то время, как бетта-клетки гибнут. Проблема состоит в том, что инкретины очень быстро распадаются под действием собственных ферментов организма.
Источник
