Может ли болеть поджелудочная железа у ребенка

Панкреатит у детей обычно протекает несколько по-иному, чем у взрослых. Патология может иметь наследственный характер, течение часто бессимптомное. Трудность диагностирования заключается в том, что панкреатит трудно дифференцировать от других патологий пищеварительных органов.

Причины воспаление
Панкреас или поджелудочная железа имеет продолговатое строение и включает головку, тело и хвост. Паренхима состоит из железистой ткани и протоков.
Увеличение железы может быть вызвано целым рядом причин:
- Застойные явления, сопровождающиеся нарушением кровотока.
- В межклеточное вещество тканей попадает плазма, что становится причиной отека.
- Нарушение оттока панкреатического сока в просвет 12-ти перстной кишки.
- Рост патологических новообразований.
Причины, вызвавшие воспаление панкреаса должны обязательно учитывается при подборе терапии.
Панкреатит – патология, на развитие которой могут повлиять множество факторов. Обычно возникновение происходит из-за системных заболеваний, нездорового питания — преобладание в рационе жирной пищи.

Как уже было сказано, при панкреатите страдает поджелудочная железа. Она расположена рядом с желудком, в ее функции входит продуцирование различных групп ферментов для облегчения процесса пищеварения и всасывания максимального количества, необходимых для организма веществ.
Панкреатит провоцирует воспаление тканей панкреаса, что становится причиной сбоя в выработке ферментов. Это негативно отражается на процессе пищеварения, принося серьезный вред здоровью ребенка.
Важно!
Отсутствие лечения может привести к необратимым последствиям — воспаление тканей железы способно полностью разрушить ее структуру.
Классификация панкреатита
У детей заболевание классифицируется по формам — острая и хроническая. Хроническим считают панкреатит, течение которого длится уже более полугода. Острая форма провоцирует отек и катаральное воспаление тканей железы. В особо тяжелых случаях возникают кровоизлияния, которые провоцируют некроз тканей железы.
Характер происходящих в тканях железы изменений делит панкреатит на:
- острый отечный;
- геморрагический (с кровоизлияниями);
- гнойный;
- жировой панкреонекроз.

Обычно в качестве причин развития панкреатита у детей выступают нарушения в питании. Находясь, под постоянной нагрузкой ткани железы утрачивают свойства, начинают перерождаться, снижая свою активность.
У детей старше 7 лет обычно диагностируется хронический панкреатит латентного или рецидивирующего характера. Острая форма у детей встречается реже.
В зависимости от происхождения панкреатит может быть:
- первичным;
- реактивным, возникающий на фоне воспаления других органов;
- наследственным.
Реактивный панкреатит у детей
В случае реактивного панкреатита процесс обратим, необходимо лишь вовремя выявить и начать лечить основное заболевание. При отсутствии лечения заболевание переходит в истинный панкреатит. Такие проблемы чаще характерны для детей в возрасте 10–14 лет.
Этиология реактивного панкреатита кроется в имеющихся очагах инфекции в других органах, которые осложняют функционирование поджелудочной. Помимо заболеваний инфекционного характера, реактивная форма может быть вызвана приемом антибиотиков и др. сильнодействующих медикаментов.

Для латентной формы нехарактерны явные клинические проявления, а вот рецидивирующий тип заболевания протекает волнообразно — обострения сменяют ремиссии. Обострение воспаления хронического процесса, как и острый панкреатит, может быть легким, среднетяжелым или тяжелым.
Причины увеличения органа у детей
Воспаление поджелудочной у ребенка может быть спровоцировано рядом патологических состояний:
- Закрытые травмы живота, связанные с падением или другими механическими повреждениями, на фоне этого часто можно наблюдать и увеличение селезенки.
- Нарушения аутоиммунного характера – сбои в работе иммунной системы, при этом организм начинает вырабатывать антитела к собственным тканям, включая панкреас.
- Отравление химическими веществами, способствующее сбою работы пищеварительной системы. На фоне этого часто наблюдается увеличение печени.
- Инфекционные процессы в других органах.
- Хронический панкреатит может быть вызван неправильным лечением острой формы заболевания.
- Рост новообразований в тканях органа, абсцесс, киста, доброкачественная или раковая опухоль. Воспаление органа может носить локализованный характер — к примеру, увеличивается только хвост железы.
- Язва желудка, при которой нарушается целостность структуры слизистой оболочки желудка или 12-ти перстной кишки. Это со временем приводит к нарушению функций поджелудочной и увеличению ее размеров.
- Дуоденит — воспаление двенадцатиперстной кишки, которое препятствует оттоку поджелудочного сока.
- Муковисцидоз – системная патология врожденного характера, которая провоцирует поражение различных желез, включая панкреас.
Важно!
Выявление основной причины воспаления поджелудочной железы у детей — обязательное диагностическое мероприятие. На этих данных будет базироваться дальнейшее лечение.
Симптомы, признаки воспаления
Воспаление поджелудочной у детей, обычно протекает в легкой форме. Чем младше ребенок, тем менее выражены у него симптомы заболевания.
Острая форма заболевания выражена резкими приступообразными болями (ее можно снять), часто опоясывающего характера, которые иррадиируют в подреберье и позвоночник. Помимо этого, для панкреатита характерно отсутствие аппетита, тошнота, повышенное газообразование, понос и рвота.
Наблюдается субфертильная температура, бледность кожных покровов, сухость во рту, налет на языке. При некрозе тканей температура резко повышается, появляются явные признаки интоксикации, пареза кишечника. Возможно развитие коллаптоидного состояния.
Полезное видео
Видео о симптоматике (где болит, отчего может быть срыв):
Симптомы хронической формы зависят от длительности развития патологического процесса, стадии и формы заболевания, степени поражения поджелудочной железы и других органов пищеварения. Ребенка беспокоят периодически возникающие ноющие боли в правом подреберье, которые обостряются при нарушениях в питании, после физических нагрузок или стрессов.
Приступ при этом может длиться от нескольких часов до нескольких дней. У детей, страдающих этой формой заболевания, отсутствует аппетит, периодически их мучает изжога, тошнота, рвота. Запоры сменяют диарею. Наблюдается потеря веса.
Важно!
Осложнения панкреатита у детей довольно опасны — ложная киста, панкреолитиаз, перитонит, плеврит, сахарный диабет.
Диагностика заболевания
Прогноз лечения напрямую зависит от своевременности и правильности диагностирования. После визуального осмотра и сбора анамнеза врач назначает ряд обследований для подтверждения диагноза.
Ребенок должен сдать на анализ кровь, мочу и кал. Исследование покажет, имеются ли воспаления в организме и косвенно подтвердит развитие панкреатита у ребенка. Более ясную картину покажет ультразвуковое исследование органов брюшной полости и фиброгастроскопия. Проведенные исследования помогут специалисту достоверно оценить состояние больного и назначить необходимые терапевтические мероприятия. В случае необходимости лечение ребенок может быть госпитализирован.

К какому врачу обратится, когда болит?
Если ребенок жалуется на боли в животе, следует как можно скорее обратиться к педиатру. При подозрении на панкреатит ребенок будет направлен на детальное обследование, которое часто проводится в условиях стационара. Терапию назначает врач-гастроэнтеролог и диетолог. Учитывать рекомендации врача обязательно.
Методы и правила лечения болезни, недуга
Любая терапия начинается с выяснения причин заболевания. Иногда достаточно устранить провоцирующий фактор и панкреатит отступит. Отдельно следует затронуть врожденные аномалии — здесь необходим врачебный контроль за ребенком на протяжении многих лет.
Одной из главных причин прогрессирования воспалительных процессов в поджелудочной у подростков является нарушение питания — панкреатит школьника. Главным в лечении такой патологии будет строгая диета.
Питание при панкреатите у детей
Диета — обязательная составляющая терапии. Надо знать, чем необходимо кормить, и какие продукты покупать. Она поможет устранить проблемы во всех органах брюшной полости и поджелудочной железы в том числе.

Основные правила питания:
- дробный прием пище – 5-7 раз в день малыми порциями;
- отказ от вредной пищи: фастфуд, шипучие напитки, жирное, жареное, соленое, острое, консерванты;
- сбалансированное питание, в которое входят различные крупы, макаронные изделия, кисломолочная продукция, постное мясо и рыба, овощи и фрукты;
- преобладание вареной и приготовленной на пару пищи;
- употребление не горячей, а только теплой пищи;
- свежие продукты для приготовления пищи.
Медикаментозное лечение
Диета поможет снизить нагрузку на органы пищеварения. Помимо этого, врач назначает ферментные препараты, которые улучшают процесс переваривания:
- «Креон».
- «Фестал».
- «Мезим форте».
Данные средства принимаются во время еды. Детям также могут быть назначены препараты, содержащие бифидобактерии, например, «Бифацил».

Для облегчения состояния больного назначают:
- Пирензепин, Фамотидин.
- Панкреатин.
- Но-шпа, Мебеверин, детский Парацетамол.
В более тяжелых случаях назначают антибиотики; антигистаминные средства; препараты, способствующие улучшению микроциркуляции крови; ингибиторы протеаз.
Важно!
Лечение сводится к соблюдению несложных мероприятий, главное, чтобы ребенок понял важность этих действий — это принесет ему пользу не только сейчас, но и позволит жить полноценно в будущем.
Что делать с совсем маленькими детьми
Если заболевание диагностировано у совсем маленького пациента, правила питания будут следующими:
- преобладание белковой пищи;
- приготовление любых каш на воде;
- овощи и фрукты следует подвергать термической обработке.
Иногда необходимо операционное вмешательство, например, в случае, когда имеют место врожденные аномалии в поджелудочной железе. Решение об операции принимается после всестороннего обследования и только при отсутствии результатов от консервативной терапии.
Лечение панкреатита у детей часто производится в условиях стационара. Только здесь врачи смогут не только лечить малыша, но и контролировать его питание, наблюдая динамику терапии.
Народные способы лечения
Одним из эффективных методов лечения панкреатита испокон веков считается картофельный сок. Необходимо 2–3 картофелины перетереть через терку вместе с кожурой и отжать сок. Способ применения — по 50 мл 2 раза в день. Курс лечения — 2 недели. Затем недельный перерыв и повтор курса. Отличным дополнением к кефиру является обезжиренный кефир, который употребляют через 5–10 минут после приема основного средства.
Важно!
От многих заболеваний может уберечь обычный мед. Если у ребенка нет индивидуальной непереносимости к данному продукту или сахарного диабета, хорошей привычкой будет съедать 1 ч. л. меда с утра, разведенную в молоке или воде.
Необходимо взять в равных пропорциях зверобой, пустырник, соцветия бессмертника. 2 ст.л. сбора кипятить 10–15 мин в 1 л воды, дать отвару настояться в течение 2 часов, процедить. Курс приема – 50 дней, перед едой по полстакана.
Сложный, но очень эффективный сбор. Следует взять в равных пропорциях сухой корень лопуха, кору крушины, подорожник, листья черники, укропные и льняные семена. Добавить корень одуванчика, спорыш и шалфей. Способ приготовления идентичен предыдущему средству — на 1 л воды 2 ст.л. сбора, кипятить 10–15 мин. Курс приема 14–20 дней по полстакана после еды.
Важно!
Любые методы лечения пациентов совсем маленького возраста должны быть согласованы с врачом, в противном случае самолечение может привести к необратимым последствиям.
Если у ребенка увеличена поджелудочная железа необходимо сначала выяснить причины возникновения данного состояния, а уже после начинать терапию. Вовремя обнаруженная патология, позволит избежать операции и вылечить заболевание консервативными методами. Читайте также о загибе поджелудочной железы у детей.
Интересное видео
На виде ниже, Вы увидите информацию о путях введения лекарств для поджелудочной железы — Доктор Комаровский:
Профилактика
В качестве профилактических мер против воспаления поджелудочной железы рекомендуется:
- сбалансированный рацион питания, включающий все необходимые микро- и макроэлементы;
- отказ от вредной пищи;
- своевременное выявление и лечение патологий органов пищеварения;
- вовремя выявлять и устранять глистные инвазии в организме;
- при назначении сильнодействующих средств наблюдать за общим состоянием ребенка;
- использовать для приготовления пищи только качественные и свежие продукты;
- не переедать, чтобы не перегружать поджелудочную железу.
При возникновении любых симптомов панкреатита следует незамедлительно обратиться к врачу. Это поможет избежать множества проблем и предупредить рецидивы заболеваемости у детей. Самолечение может спровоцировать осложнения, которые впоследствии потребуют дополнительного лечения.
Источник
Воспаление поджелудочной железы (панкреатит) возникает по причине усиления активности ферментов, которые она производит. При этом клетки органа отмирают. Воспаление поджелудочной железы у ребенка способно привести к распространению вторичной гнойной инфекции и заражению крови.

Воспаление поджелудочной железы у малыша
Что являет собой заболевание
Поджелудочная железа у ребенка может воспаляться из-за наследственного фактора, влияния токсинов, бактерий и вирусов, неправильного питания. Часто болезнь может иметь слабо выраженные признаки.
Воспаление поджелудочной железы (панкреаса) приводит к нарушению выработки энзимов, необходимых для пищеварения. Это приносит серьезный вред здоровью.
Развитие острого воспаления панкреаса обусловлено патологическим воздействием на орган активированных ферментов (энзимов). Они повреждают его, в результате этого разрушаются ткани. Попадание в кровь энзимов и продуктов распада тканей вызывает общую интоксикацию.
Формы патологии
Выделяют острый и хронический панкреатит. При остром заболевании наблюдаются ярко выраженное воспаление в железе и отек. В серьезных случаях происходит распространение токсического процесса на весь организм. При хроническом панкреатите патологический процесс в поджелудочной развивается на фоне перерождения и поражения ее ткани.
Важно! У ребенка иногда обнаруживается скрытое течение патологии.
Зависимо от морфологических изменений в органе, выделяют такие виды панкреатита:
- отечный, или интерстициальный;
- геморрагический;
- гнойный;
- жировой.
По степени тяжести различают легкий, среднетяжелый и тяжелый панкреатит. По этиологии воспаление делится на первичное и вторичное. Наконец, панкреатит бывает рецидивирующим (наблюдаются обострение и ремиссия) и латентным (то есть он не сопровождается яркими клиническими изменениями в организме).
Причины заболевания
Врачи выделяют несколько причин воспаления поджелудочной у ребенка.
Аномалия протоков железы
У детей иногда может нарушаться отток панкреатического секрета. Это возникает в результате аномального развития или закупорки желчевыводящих протоков. Нарушение оттока панкреатического секрета происходит при:
- заболеваниях желчного пузыря и двенадцатиперстной кишки;
- тупых травмах живота;
- глистном заражении;
- гастродуодените (воспалении слизистой оболочки желудка и двенадцатиперстного отдела кишечника);
- накоплении камней в желчном пузыре.
Неправильное питание
Панкреатит способен развиваться и в результате неправильного питания:
- нарушения режима приема пищи;
- употребления жирных и острых блюд, чипсов;

Чипсы вредны для ребенка
- переедании.
Панкреатит может возникнуть как ответ на тяжелые аллергические реакции после употребления некоторых пищевых продуктов. Нередки случаи, когда он развивается в результате приема некоторых медикаментов: кортикостероидов, сульфаниламидов, цитостатиков и прочих препаратов.
Инфекции
Панкреатит у детей иногда манифестирует как реакция на некоторые инфекционные заболевания бактериального и вирусного происхождения (паротит, ветряная оспа, герпесвирусная инфекция, дизентерия, сальмонеллез).
Врожденная патология
При муковисцидозе диагностируется поражение органов, в том числе поджелудочной железы.
Септический эффект
Инфицированный некроз (омертвение) ткани поджелудочной нередко приводит к возникновению сепсиса. У детей это бывает очень редко.
Развитие болезни
Развитие патологии зависит от степени поражения органа и особенностей патологического процесса. Ребенка могут беспокоить боли разной интенсивности, нарушения работы пищеварительной системы.
Острый панкреатит может развиться уже через несколько часов после начала действия патогенного фактора. Прогрессирование хронического воспаления может длиться несколько месяцев.
Панкреатит может развиваться и у грудных детей. Симптомы болезни поджелудочной у младенца скудны. Родители обращают внимание на плач, подтягивание ножек к животу.

Боль в животе у грудничка
Симптомы заболевания
Как правило, панкреатит у детей проходит в легкой форме. Тяжелые формы заболевания встречаются редко.
Отказ от еды
Грудной ребенок на фоне панкреатита часто отказывается от еды. Родители должны обратить внимание на сопутствующий симптом: присоединение плача, беспокойства может указывать на воспаление поджелудочной.
Срыгивание
Срыгивание не является специфическим симптомом воспаления поджелудочной железы у ребенка. Оно бывает у здоровых детей. Однако при панкреатите срыгивание может быть более обильным.
Боль в животе, понос
Боль – это ведущий симптом при воспалении поджелудочной. Ее характер весьма отличается в зависимости от тяжести течения панкреатита. При острой форме заболевания боль очень интенсивная, жгучая, давящего характера. Она может возникать после приема вредной пищи.
Обратите внимание! Если болит поджелудочная железа у ребенка, он принимает вынужденное положение: лежит на боку с приведенными к корпусу ногами. Тело у малыша несколько согнуто.

Боль при панкреатите
Если болит поджелудочная у ребенка, часто появляются другие симптомы:
- диспептические расстройства (тошнота, повышенное образование кишечных газов, понос);
- рвота (причем она может быть многократной);
- бледность кожного покрова;
- сухость во рту;
- наличие белого налета на языке.
Повышенная температура
При панкреатите возможно повышение температуры тела до 37 градусов. При гнойном панкреатите и омертвении органа температура может повышаться до 38 и даже 39 градусов.
Диагностика
Определение панкреатита у детей основано на результатах анализов, инструментальных обследованиях, а также характерной клинической картине. Доктор путем пальпации отмечает наличие характерных симптомов болезненности.
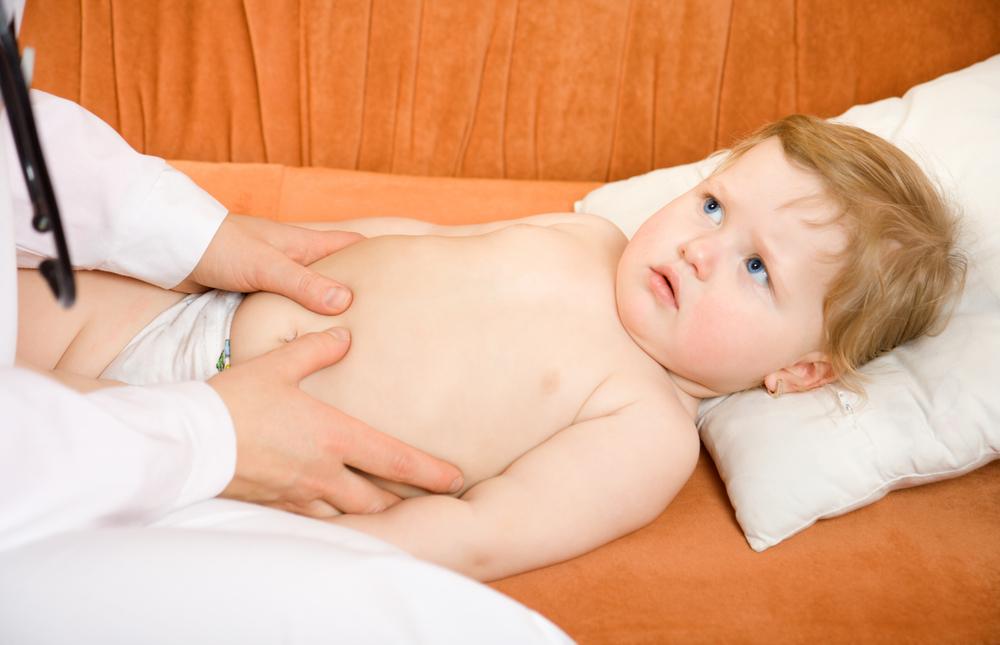
Пальпация живота у ребенка
При остром панкреатите у детей увеличивается количество лейкоцитов в крови, и повышается скорость оседания эритроцитов. Результаты биохимического анализа крови показывают увеличение уровня ферментов, выделяемых поджелудочной кислотой.
Для оценки секреции поджелудочной железы назначают анализ кала (копрограмму и липидограмму). На УЗИ видны значительное увеличение размеров органа, наличие участков омертвения в органе, уплотнение и неоднородность ткани. Если необходимо, делается компьютерная или магнитно-резонансная томография поджелудочной.
Дифференциальная диагностика проводится с:
- язвенной болезнью желудка;
- язвенным поражением двенадцатиперстной кишки;
- холециститом;
- острым аппендицитом (врач должен проверить все подозрительные симптомы);
- острой непроходимостью кишечника.
Терапия и предупреждение болезни
Обычно лечение направлено на достижение функционального покоя поджелудочной железы. Этого можно добиться путем соблюдения строгой диеты. Родители должны знать, что делать, если болит поджелудочная у ребенка. В первую очередь необходимо вызвать педиатра и не заниматься самолечением в домашних условиях.
Мероприятия
В случае легкой формы панкреатита применяется консервативное лечение. Оно включает строгий постельный режим и голодание (иногда до 3 суток). В дальнейшем еда не должна стимулировать активность пищеварительной железы. Пищу следует давать маленькими порциями. Во время лечебного голодания показано применение щелочной минеральной воды.
В ряде случаев панкреатит может протекать тяжело. Для недопущения некроза проводится хирургическая операция. Больному удаляют омертвевшие участки.
Препараты
Назначаются обезболивающие препараты и спазмолитики. Они даются в виде внутривенных инъекций и капельниц. Внутривенно капельно вводится раствор реополиглюкина, ингибиторов ферментов.
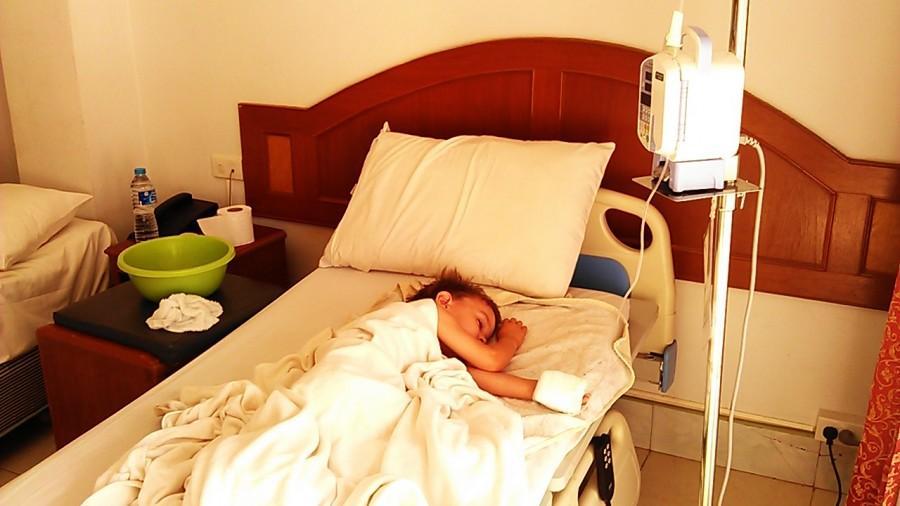
Капельное введение препаратов
Профилактика
Профилактика панкреатита у детей связана с такими мерами:
- соблюдение режима питания;
- исключение из рациона еды, которая способствует развитию панкреатита;
- строгое соблюдение дозировок лекарственных препаратов;
- своевременное врачебное обследование и терапия патологий пищеварительных органов.
Дети с хронической формой заболевания подлежат наблюдению педиатра. Показано противорецидивное санаторно-курортное лечение.
Легкая форма панкреатита у детей имеет хороший прогноз. Вероятность летального исхода значительно повышается при гнойной форме заболевания, омертвении поджелудочной железы. Если не лечить болезнь, она может вызвать смертельное заражение крови.
Видео
Источник
