Лучевой диагностики поджелудочной железы
Поджелудочная железа располагается забрюшинно. Головка ее находится справа от срединной линии в петле двенадцатиперстной кишки, а хвост простирается по направлению к воротам селезенки. Обшая длина железы 12—15 см, ширина — 3—6 см, толщина 2—4 см. Секрет железы выделяется через проток поджелудочной железы {вирсунгов проток), диаметр которого
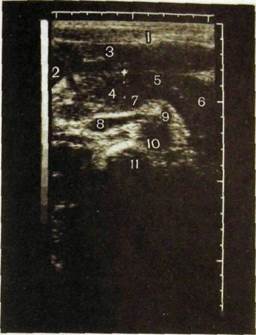
Рис. III. 147. Сонограмма нормальной поджелудочной железы и схема к ней.
1 — передняя брюшная стенка;
2 — желчный пузырь; 3 — левая доля печени; 4—6 — соответственно головка, тело и хвост поджелудочной железы; 7 — селезеночная вена; 8 — нижняя полая вена; 9 — верхняя брыжеечная артерия; 10 — аорта; II — тело позвонка.
обычно не превышает 2—3 мм. Он открывается в двенадцатиперстную кишку вместе с общим желчным протоком через большой сосок двенадцатиперстной кишки. Добавочный проток поджелудочной железы (сантори-ниев проток) открывается через малый сосок двенадцатиперстной кишки.
На обзорных рентгенограммах брюшной полости поджелудочная железа неразличима. Исключением являются лишь редкие случаи обызвествлений — паренхимы, стенок псевдокист и камней в протоках при хроническом панкреатите. На обзорных снимках, а также при контрастном рентгенологическом исследовании желудка и кишечника могут быть выявлены косвенные признаки поражения железы. Так, при объемных поражениях ее наблюдается раздвигание петель тонкой кишки, увеличение расстояния между желудком и поперечной ободочной кишкой. Особенно наглядно объемные процессы в головке железы проявляются со стороны петли двенадцатиперстной кишки: она расширяется, стенки кишки деформируются, нисходящая часть ее приобретает форму «перевернутой тройки» {симптом Фростберга). При остром панкреатите на рентгенограммах грудной клетки могут выявляться инфильтраты в базальных отделах легких и плевральный выпот.
Сонография является первичным методом исследования поджелудочной железы. На сонограммах железа выявляется как удлиненная не совсем однородная полоска между левой долей печени и желудком спереди и нижней полой веной, брюшной аортой, позвоночником и селезеночной веной сзади (рис. III. 147). Рядом с железой можно выявить другие анатомические структуры; верхнюю брыжеечную артерию и вену, селезеночную артерию, печеночную артерию, портальную вену. Эхогенность железы обычно несколько выше, чем печени. Следует учесть то обстоятельство, что поджелу-

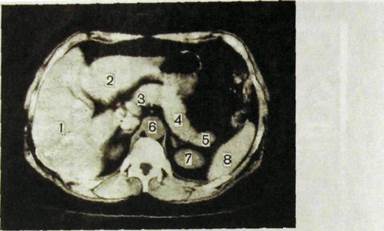
Рис. Ш.148. Компьютерная томограмма нормальной поджелудочной железы.
1 — правая доля печени; 2 ~ левая доля; 3—5 — соответственно головка и хвост поджелудочной железы; 6 — брюшная аорта; 7 — верхний полюс левой почки; 8 — селезенка.
дочная железа видна на сонограммах далеко не у всех лиц. Примерно у 20 % больных ультразвуковая локация железы затруднена из-за раздутых газом кишечных петель. Проток железы выявляется на сонограммах лишь у УЗ пациентов. Определенную полезную информацию дает цветное доппле-ровское картирование. Оно позволяет оценить внутриорганный кровоток, что используют в дифференциальной диагностике объемных поражений. Пространственное разрешение сонографии в диагностике объемных процессов в поджелудочной железе составляет около 1 см.
Компьютерная томография позволяет получить исключительно важную информацию о состоянии поджелудочной железы (рис. Ш.148). Ее пространственное разрешение значительно лучше, чем у сонографии, и составляет около 3—4 мм. КТ дает возможность точно оценить состояние самой железы, а также других органов: желчных путей, почек, селезенки, брыжейки, кишечника. Существенным преимуществом КТ перед сонографией является возможность визуализировать железу в тех случаях, когда ультразвук бессилен — в условиях выраженного метеоризма. Для дифференциальной диагностики объемных образований применяют КТ с усилением, т.е. введением контрастных веществ. МРТи сцштиграфия имеют в настоящее время пока еще ограниченное значение в обследовании больных с поражениями поджелудочной железы.
Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) является важным диагностическим исследованием протоков поджелудочной железы и в некоторой степени ее паренхимы (рис. III. 149). Этот метод позволяет оценить проходимость протоков при раке и панкреатите, что исключительно важно при составлении плана хирургического лечения, а также выявить патологическое сообщение протоков с кистозными образованиями.
Ангиографию поджелудочной железы в настоящее время применяют редко, главным образом для дифференциальной диагностики эндокринных
опухолей железы и в некоторых случаях для уточнения характера оперативного вмешательства. Контрастируют чревный ствол и верхнюю брыжеечную артерию.
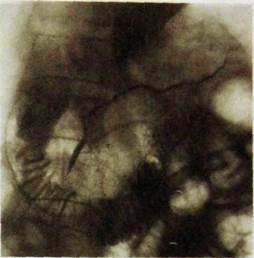
Рнс. III. 149. Эндоскопическая ретроградная панкреатограмма. Контрастное вещество равномерно заполнило проток поджелудочной железы и его ветви.
Интервенционные методы при исследовании поджелудочной железы включают тонкоигольную биопсию, дренирование и эмболизацию. Тонкоигольную биопсию осуществляют под контролем сонографии или КТ. С ее помощью удается исследовать содержимое кисты, абсцесса, выполнить биопсию опухолевой ткани. Путем чрес-кожного дренирования осуществляют лечение абсцессов и кист. В ряде случаев прибегают к внутреннему дренированию псевдокисты поджелудочной железы в желудок или кишечник. Это дает возможность
избежать оперативного вмешательства у тех пациентов, у которых оно по каким-либо причинам противопоказано. Эмболизацию артерий поджелудочной железы проводят при наличии аневризм, которые могут возникнуть в качестве осложнений хронического индурационного панкреатита.
5.3.1. Лучевая диагностика поражений поджелудочной железы
Острый панкреатит диагностируют на основании результатов не только клинического обследования и лабораторных анализов (в частности, увеличения концентрации трипсина в крови), но также главным образом КТ и МРТ. При КТ определяют увеличение железы, повышение ее плотности из-за отека. После предварительного обзорного томографического исследования проводят усиленную КТ. Это позволяет отграничить острый отечный панкреатит, при котором наблюдается увеличение плотности тени железы после введения контрастного вещества, и геморрагически-некротическую форму панкреатита, прикоторой такого усиления плотности ткани железы в ответ на введение контрастного вещества не происходит. Кроме того, КТ позволяет выявить осложнения панкреатита — образование кист и абсцессов. Сонография при данном заболевании имеет меньшее значение, так как ультразвуковая визуализация железы вообще затруднена из-за наличия большого количества вздувшихся петель кишечника.
При хроническом панкреатите результаты сонографии более убедительны. Железа может быть увеличенной или уменьшенной
(при фиброзной форме пан
креатита). Хорошо диагности
руются даже мелкие отложе
ния извести и конкременты, а
также псевдокисты. На ком
пьютерных томограммах очер-
|Ш тания поджелудочной железы
jg неровные и не всегда четкие,
плотность ткани неоднородна. Абсцессы и псевдокисты обусловливают участки пониженной плотности (5—22 HU). Дополнительные данные могут быть получены посредством ЭРХПГ (рис. Ш.150). На пан-креатограммах обнаруживают деформацию протоков, их расширения, сужения, незаполнение, проникновение контрастного вещества в псевдокисты.
Ряс. Ш.150. Эндоскопическая ретроградная панкреатограмма. Хронический панкреатит. Значительное расширение протока поджелудочной железы и его ветвей.
1 — тень дуоденоскопа; 2 — проток поджелудочной железы.
Обследование пациентов с подозрением на опухоль поджелудочной железы начинают с сонографии. Опухоль вызывает увеличение какой-либо части железы, чаше всего ее головки. Контуры этого отдела становятся неровными. Сам опухолевый узел виден как однородное образование с неровными контурами. Если раковая опухоль сдавливает или прорастает общий желчный и панкреатический протоки, то они местами расширяются. Одновременно выявляют застойное увеличение желчного пузыря, а также сдавление селезеночной или воротной вены. Могут быть обнаружены метастазы в лимфатических узлах брюшной полости и печени.
На компьютерных томограммах определяется много сходных признаков: увеличение пораженного отдела или всей поджелудочной железы, неровность ее контуров, расширение желчных протоков, негомогенность структуры железы в области опухоли (рис. Ш.151, III. 152). Можно установить прорастание опухоли в сосуды и соседние ткани, метастазы в лимфатических узлах, печени, почках и т.д. В сомнительных случаях прибегают к введению контрастного вещества. На усиленных компьютерных томограммах опухолевые узлы отображаются более четко, так как повышение плотности их тени заметно отстает от усиления тени нормальной ткани поджелудочной железы. Плотность кистозных образований на усиленных компьютерных томограммах вообще не меняется.
Ряд важных симптомов обнаруживают при ЭРХПГ. К ним относятся сужение или ампутация протоков (иногда с расширением престенотическо-го отдела), разрушение боковых ветвей протока, смещение его опухолью, деформация терминальной части общего желчного и панкреатического протоков (рис. III. 153).
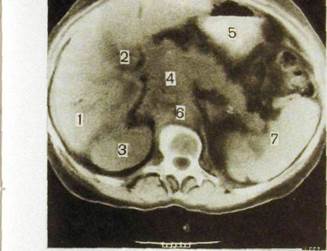
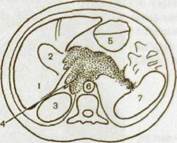
Рис. Ш.151. Компьютерная томограмма и схема к ней. Рак поджелудочной железы.
1 — печень; 2 — желчный пузырь; 3 — правая почка; 4 — опухоль поджелудочной железы; 5 — желудок; 6 — брюшная аорта; 7 — селезенка.
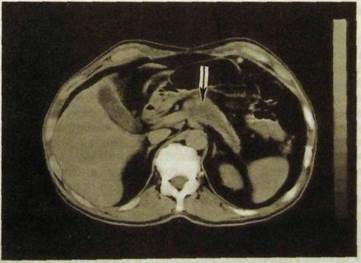
Рис. Ш.152. Компьютерная томограмма. Опухоль (указана стрелкой) тела и хвоста поджелудочной железы.
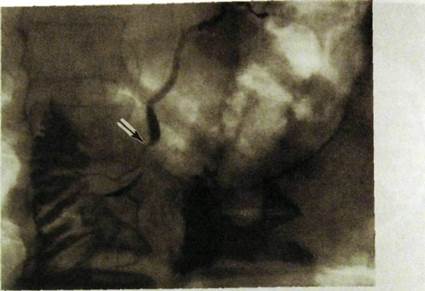
Рис. Ш.153. Эндоскопическая ретроградная панкреатограмма. Рак поджелудочной железы. Опухоль вызвала значительное сужение (указано стрелкой) протока поджелудочной железы в ее головке.
Исследование функции поджелудочной железы осуществляют с помощью не только лабораторной диагностики, но и радиоиммунологического анализа. Как известно, поджелудочная железа выполняет две основные физиологические функции. Во-первых, как экзокринная (внешнесекретор-ная) железа она выделяет в двенадцатиперстную кишку сок, содержащий ферменты, гидролизующие основные группы пищевых полимеров. Во-вторых, как эндокринная (внутрисекреторная) железа она секретирует в кровь полипептидные гормоны, регулирующие ассимиляцию пищи и некоторые метаболические процессы в организме. Как внешнесекреторную, так и внутрисекреторную функции железы изучают с помощью радиоиммунных тестов. О выделении железой липазы судят на основе радиометрии всего тела человека после приема внутрь радиоактивного триолеат-глицерина. Содержание трипсина определяют радиоиммунным методом.
Инсулин участвует в расщеплении сахара и является основным регулятором уровня глюкозы в крови. Он вырабатывается р-клетками поджелудочной железы в виде проинсулина. Последний состоит из двух частей: биологически активной формы — собственно инсулина и неактивной формы — С-пептида. Освобождение этих молекул происходит в крови. Инсулин достигает печени и там участвует в обмене веществ. При этом около 60 % его инактивируется, а остаток возвращается в кровоток. С-пептид проходит печень неизмененным, и его концентрация в крови сохраняется. Таким образом, хотя инсулин и С-пептид экскретируются поджелудочной железой в равных количествах, последнего в крови больше, чем инсулина.
Исследование гормонально-ферментативной активности поджелудочной железы выполняют посредством нагрузочных проб с глюкозой. С noil?
мощью стандартного тест-набора анализируют концентрацию гормонов до, а также через 1 и 2 ч после приема 50 г глюкозы. В норме концентрация инсулина после приема глюкозы начинает увеличиваться, а затем снижается до нормального уровня. У больных со скрыто проявляющимся диабетом и нормальным содержанием сахара в крови уровень инсулина в крови повышается медленно, максимальный подъем наступает через 90—120 мин. При явном диабете подъем инсулина в ответ на сахарную нагрузку еще больше угнетен, максимум регистрируется через 2—3 ч. Ценность определения С-пептида велика в тех случаях, когда больные длительно лечились инсулином, так как радиоиммунологическим способом определить инсулин в крови не удается.
Источник
Лучевая диагностика рака протока поджелудочной железы
а) Терминология:
1. Синонимы:
• Карцинома панкреатического протока (pancreatic ductal adenocarcinoma – PDA), рак поджелудочной железы
2. Определение:
• Солидное эпителиальное новообразование протоков экзокринной части поджелудочной железы
б) Визуализация:
1. Общая характеристика:
• Основные диагностические признаки:
о Объемное образование поджелудочной железы с нечеткими контурами, вызывающее обструкцию панкреатического и, иногда, общего желчного протока (вызывая появление симптома «двойного протока»)
• Локализация:
о Головка (60-70%), тело (5-10%), хвост (10-15%), несколько отделов железы или диффузное поражение (22%)
• Размеры:
о Средний размер: 2-3 см
• Морфология:
о Составляет 85-90% случаев всех опухолей поджелудочной железы
о Разрастаясь, опухоль окружает интрапанкреатические кровеносные сосуды и обычно уже нерезектабельна на момент развития первых проявлений
о Местно-инфильтративный рост
о Метастатические поражения печени, лимфоузлов ворот печени, брюшины, легких, плевры, костей
2. УЗИ при раке протока поджелудочной железы:
• УЗИ в черно-белом режиме:
о Гипоэхогенное инфильтративное объемное образование:
– Расширение протоков поджелудочной железы:
>3 мм выше опухоли, извитость и утрата параллельности (стенок протока)
– Расширение желчного протока:
Часто наблюдается при карциноме головки поджелудочной железы
Обструкция на уровне головки поджелудочной железы или ворот печени, в зависимости от размеров опухоли и регионарной лимфаденопатии
± расширение пузырного протока и желчного пузыря (симптом Курвазье)
– Кальциноз или некротические/кистозные изменения: наблюдаются редко
о Может выявляться мелкое изоэхогенное объемное образование, вызывающее небольшое местное изменение контура (железы) (например, крючковидного отростка)
о Диффузное опухолевое поражение железы бывает трудно дифференцировать от острого панкреатита
о Вторичные изменения:
– Смещение/обрастание опухолью прилегающих сосудов
– Атрофия или панкреатит проксимальнее уровня обструкции протока
– Асцит вследствие метастатического поражения брюшины
– Метастазы в печени и в регионарных лимфоузлах
• Цветовая допплерография:
о Помогает оценить венозную обструкцию или обрастание опухолью сосудов
• Эндоскопическое ультразвуковое исследование: наиболее чувствительный метод, позволяющий выявить мелкое гипоэхогенное объемное образование головки поджелудочной железы
• Может использоваться как метод контроля при тонкоигольной аспирационной биопсии
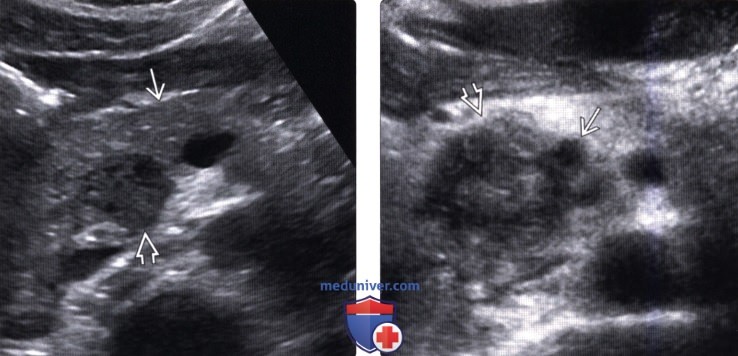
(Левый) На поперечном УЗ срезе брюшной полости в головке поджелудочной железы определяется округлое объемное образование, гипоэхогенное по сравнению с нормальной тканью поджелудочной железы.
(Правый) На поперечном УЗ срезе брюшной полости выявляется инфильтративное гетерогенное объемное образование головки поджелудочной железы, охватывающее верхнюю брыжеечную вену.
3. Рентгенография при раке протока поджелудочной железы:
• Эндоскопическая ретроградная холангиопанкреатография:
о Стриктура (протока) поджелудочной железы с расширением его вышележащего отрезка
о При биопсии – комбинация с эндоскопическим УЗИ
о Позволяет дренировать обтурированные протоки
4. КТ при раке протока поджелудочной железы:
• КТ с контрастным усилением:
о Низкоконтрастное инфильтративное объемное образование с нечеткими контурами, сопровождающееся вторичными изменениями:
– обструкцией панкреатического и общего желчного протоков – при локализации опухоли в головке поджелудочной железы
– атрофией вышележащих отделов поджелудочной железы
о Труднее диагностируются изоплотные объемные образования (10-15%) и опухоли размерами <2 см:
– Могут наблюдаться только вторичные изменения в сочетании с малозаметной припухлостью паренхимы
о Позволяет диагностировать инвазию в соседние органы (двенадцатиперстную кишку, желудок, ворота печени и селезенки, брыжейку)
о Отдаленные метастазы в печени, по брюшине, регионарных лимфоузлах
• КТ-ангиография:
о Более точный метод диагностики поражения сосудов:
– Опухоль соприкасается с сосудом (<180° окружности сосуда), окружает сосуд (>180° окружности сосуда), вызывает его сужение или окклюзию
– Верхняя брыжеечная вена (superior mesenteric vein – SMV) в форме слезы указывает на опухолевую инвазию вены
5. МРТ при раке протока поджелудочной железы:
• Т1-ВИ:
о Гипоинтенсивна по сравнению с нормальной паренхимой вследствие фиброзной природы опухоли
о Насыщение жировой ткани увеличивает четкость изображения
• Т2-ВИ:
о Повышает выявляемость расширения протоков
• Т1-ВИ с контрастированием:
о Оптимальная методика определения границ опухоли, наблюдается ее невыраженное контрастирование
о Выявляются те же признаки разрастания опухоли вокруг сосудов и распространения опухоли, что и при КТ с контрастным усилением
• МР холангиопанкреатография:
о Расширение протоков проксимальнее обтурирующей опухоли
6. Рекомендации по визуализации:
• Оптимальный метод визуализации:
о КТ с контрастным усилением: общая точность 86-99%
• Рекомендации по методике проведения исследования:
о КТ с контрастным усилением должно проводиться в соответствии со специальным протоколом КТ-артериографии поджелудочной железы
• При обследовании пациентов с безболезненной механической желтухой УЗИ зачастую является методом диагностики первой линии, позволяющей установить уровень обструкции:
о При диагностике опухолей поджелудочной железы и оценке ее резектабельности чувствительность метода ниже, чем у КТ или МРТ
• В случаях обструкции протоков при отсутствии объемного образования эндоскопическое УЗИ используется при выполнении биопсии как метод контроля:
о Чувствительность метода выше при диагностике мелких опухолей размерами <2 см, которые могут быть пропущены при КТ
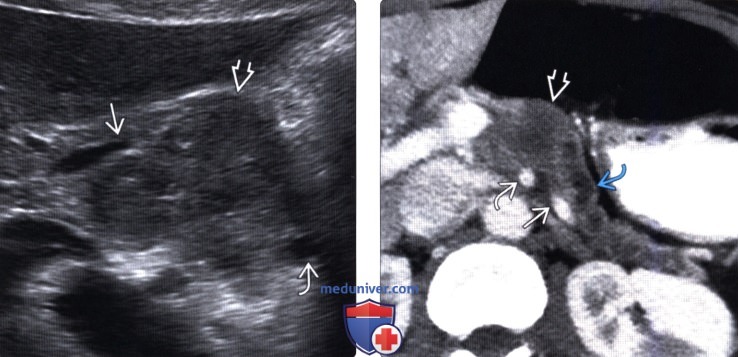
(Левый) На поперечном УЗ срезе брюшной полости визуализируется крупное гипоэхогенное объемное образование тела поджелудочной железы, сужение селезеночной вены вблизи слияния ее с воротной веной. Дистальная часть тела поджелудочной железы скрыта; однако панкреатический проток выглядит расширенным.
(Правый) При КТ с контрастным усилением также выявляется инфильтративное образование тела поджелудочной железы, окружающее селезеночную вену до места ее впадения в воротную вену и соприкасающееся с верхней брыжеечной артерией. Обратите внимание на расширение панкреатического протока и атрофию паренхимы поджелудочной железы выше уровня опухоли.
в) Дифференциальная диагностика рака протока поджелудочной железы:
1. Хронический панкреатит:
• Фокальная или диффузная атрофия железы с расширением главного протока поджелудочной железы и обширными кальцинатами
• Может выявляться длинная сегментарная стриктура дистальной части общего желчного протока с престенотической дилатацией
• Утолщение перипанкреатической фасции и некроз жировой клетчатки
• Фокальный панкреатит может симулировать объемное образование и быть трудно отличим от карциномы
2. Муцинозная кистозная опухоль поджелудочной железы:
• Разделенное перегородками кистозное объемное образование, чаще всего локализующееся в хвосте поджелудочной железы; может выявляться периферический кальциноз; панкреатический проток не расширен
3. Лимфома:
• Очаговое или диффузное увеличение поджелудочной железы, изредка вызывающее обструкцию панкреатического или желчного протоков
• Сопутствующая лимфаденопатия внутрибрюшных лимфоузлов, поражение селезенки
4. Нейроэндокринная опухоль поджелудочной железы:
• Гиперваскуляризованные первичные и вторичные опухоли, не сопровождающиеся расширением протока поджелудочной железы
5. Метастазы:
• Солитарные/множественные объемные образования поджелудочной железы, обычно сопровождающиеся поражением других органов (например, печени, надпочечников, лимфоузлов)
• Обструкция панкреатического или желчного протоков наблюдается редко
6. Серозная цистаденома:
• Смешанное кистозное/солидное новообразование головки поджелудочной железы; может определяться центральный звездчатый кальцинат; расширение протока поджелудочной железы отсутствует
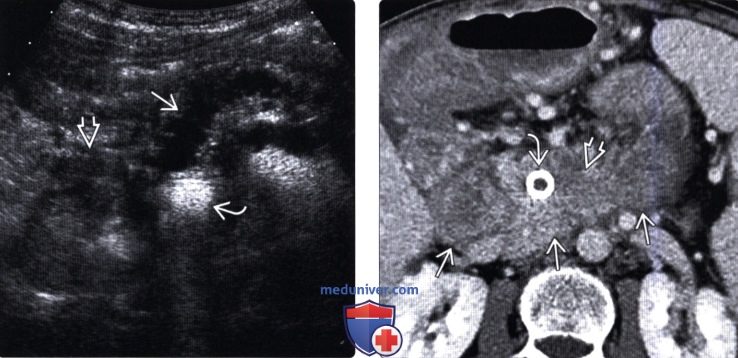
(Левый) На поперечном срезе брюшной полости визуализируется извитой расширенный панкреатический проток. Головка поджелудочной железы скрыта газами стента общего желчного протока. Обратите внимание на опухолевидное увеличение двенадцатиперстной кишки.
(Правый) При КТ с контрастным усилением на аксиальной томограмме значительно лучше визуализируется объемное образование сниженной плотности с нечеткими контурами, инфильтрирующее перипанкреатическую жировую клетчатку и прорастающее двенадцатиперстную кишку. Визуализируется стент общего желчного протока.
г) Патология:
1. Общая характеристика:
• Этиология:
о Факторы риска; курение сигарет, ожирение, сахарный диабет, хронический панкреатит, отягощенный семейный анамнез
2. Классификация рака протока поджелудочной железы:
• Стадии заболевания определяются размерами опухоли, ее локализацией, поражением сосудов и наличием метастатического поражения (стадии в соответствии с классификацией TMN)
• Критерии NCCN (National Comprehensive Cancer Network-Всеобщей национальной онкологической сети, США): определяют резектабельность:
о Резектабельная (стадии I,II); «чистая» жировая клетчатка вокруг чревного ствола, верхней брыжеечной артерии, печеночной артерии; отсутствует деформация верхней брыжеечной и воротной вен
3. Макроскопические и хирургические особенности:
• Нечетко отграниченное плотное солидное инфильтративное мягкотканное объемное образование
4. Микроскопия:
• Плотно упакованные опухолевые клетки с атипией ядер, развивающиеся из эпителия протоков
• Часто наблюдается инвазия в сосуды и периневральные пространства, сопровождающееся развитием десмопластической стромы
д) Клинические особенности:
1. Проявления рака протока поджелудочной железы:
• Наиболее часто встречающиеся жалобы/симптомы:
о Обычно до поздних стадий протекает бессимптомно
о Клиническая картина определяется локализацией первичной опухоли:
– Головка поджелудочной железы: механическая желтуха
– Тело или хвост: потеря веса, вероятны метастазы в печени
о Чаще всего манифестируют отдаленные метастазы (около 65%); опухоль, ограниченная поджелудочной железой манифестирует реже (около 15%)
о Сывороточный биомаркер: СА 19-9
2. Демография:
• Возраст:
о Средний возраст на момент первых проявлений: 55 лет; пик: 7-е десятилетие
• Пол:
о М:Ж = 2:1
3. Эпидемиология:
о Вторая наиболее часто встречающаяся опухоль желудочно-кишечного тракта после колоректального рака
4. Течение и прогноз:
• Обычно прогноз неблагоприятный вследствие развития к моменту манифестации распространенной опухоли:
о При отсутствии хирургического лечения: пятилетняя выживаемость около 5%
о После оперативного лечения: пятилетняя выживаемость 15-20%
5. Лечение рака протока поджелудочной железы:
• Панкреатодуоденэктомия (операция Whipple) с последующей адъювантной терапией, при резектабельных опухолях (<15%)
• При опухолях III стадии сомнительной резектабельности-неоадъювантная терапия с целью снижения стадии опухоли перед выполнением резекции
• По поводу местноинвазивной опухоли III стадии проводится химиотерапия и/или химиорадиотерапия:
о Паллиативное лечение включает в себя постановку стента желчных протоков, наложение желудочного анастомоза (при обструкции двенадцатиперстной кишки), блокаду чревного нерва (при хронических болях в животе)
е) Диагностическая памятка:
1. Следует учесть:
• Следует дифференцировать эту опухоль от других солидных объемных образований поджелудочной железы по наличию дилатации главного протока поджелудочной железы
2. Советы по интерпретации изображений:
• Инфильтративное объемное образование головки поджелудочной железы, сопровождающееся обструкцией/дилатацией протока и зачастую обширной местной инвазией и регионарными метастазами уже на момент развития клинических проявлений
3. Особенности оценки результатов:
• Для оценки резектабельности опухоли используются критерии Всеобщей национальной онкологической сети, США (NCCN)
ж) Список использованной литературы:
1. Al-Hawary ММ et al: Pancreatic ductal adenocarcinoma radiology reporting template: consensus statement of the Society of Abdominal Radiology and the American Pancreatic Association. Radiology. 270(1):248-60, 2014
2. Wolfgang CL et al: Recent progress in pancreatic cancer. CA Cancer J Clin. 63(5)318-48, 2013
3. Estrella JS et al: Post-therapy pathologic stage and survival in patients with pancreatic ductal adenocarcinoma treated with neoadjuvant chemoradiation. Cancer. 118(1):268-77, 2012
4. Saftoiu A et al: Role of endoscopic ultrasound in the diagnosis and staging of pancreatic cancer. J Clin Ultrasound. 37(1)1-17, 2009
– Также рекомендуем “УЗИ при нейроэндокринной опухоли поджелудочной железы”
Редактор: Искандер Милевски. Дата публикации: 11.11.2019
Источник
