Лучевая диагностика поджелудочной желез
Поджелудочная железа располагается забрюшинно. Головка ее находится справа от срединной линии в петле двенадцатиперстной кишки, а хвост простирается по направлению к воротам селезенки. Обшая длина железы 12—15 см, ширина — 3—6 см, толщина 2—4 см. Секрет железы выделяется через проток поджелудочной железы {вирсунгов проток), диаметр которого
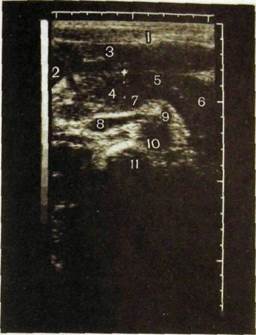
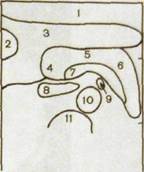
Рис. III. 147. Сонограмма нормальной поджелудочной железы и схема к ней.
1 — передняя брюшная стенка;
2 — желчный пузырь; 3 — левая доля печени; 4—6 — соответственно головка, тело и хвост поджелудочной железы; 7 — селезеночная вена; 8 — нижняя полая вена; 9 — верхняя брыжеечная артерия; 10 — аорта; II — тело позвонка.
обычно не превышает 2—3 мм. Он открывается в двенадцатиперстную кишку вместе с общим желчным протоком через большой сосок двенадцатиперстной кишки. Добавочный проток поджелудочной железы (сантори-ниев проток) открывается через малый сосок двенадцатиперстной кишки.
На обзорных рентгенограммах брюшной полости поджелудочная железа неразличима. Исключением являются лишь редкие случаи обызвествлений — паренхимы, стенок псевдокист и камней в протоках при хроническом панкреатите. На обзорных снимках, а также при контрастном рентгенологическом исследовании желудка и кишечника могут быть выявлены косвенные признаки поражения железы. Так, при объемных поражениях ее наблюдается раздвигание петель тонкой кишки, увеличение расстояния между желудком и поперечной ободочной кишкой. Особенно наглядно объемные процессы в головке железы проявляются со стороны петли двенадцатиперстной кишки: она расширяется, стенки кишки деформируются, нисходящая часть ее приобретает форму «перевернутой тройки» {симптом Фростберга). При остром панкреатите на рентгенограммах грудной клетки могут выявляться инфильтраты в базальных отделах легких и плевральный выпот.
Сонография является первичным методом исследования поджелудочной железы. На сонограммах железа выявляется как удлиненная не совсем однородная полоска между левой долей печени и желудком спереди и нижней полой веной, брюшной аортой, позвоночником и селезеночной веной сзади (рис. III. 147). Рядом с железой можно выявить другие анатомические структуры; верхнюю брыжеечную артерию и вену, селезеночную артерию, печеночную артерию, портальную вену. Эхогенность железы обычно несколько выше, чем печени. Следует учесть то обстоятельство, что поджелу-

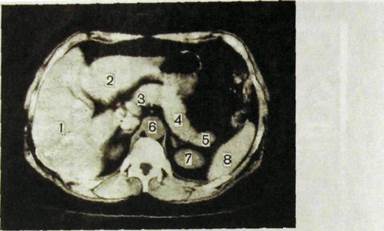
Рис. Ш.148. Компьютерная томограмма нормальной поджелудочной железы.
1 — правая доля печени; 2 ~ левая доля; 3—5 — соответственно головка и хвост поджелудочной железы; 6 — брюшная аорта; 7 — верхний полюс левой почки; 8 — селезенка.
дочная железа видна на сонограммах далеко не у всех лиц. Примерно у 20 % больных ультразвуковая локация железы затруднена из-за раздутых газом кишечных петель. Проток железы выявляется на сонограммах лишь у УЗ пациентов. Определенную полезную информацию дает цветное доппле-ровское картирование. Оно позволяет оценить внутриорганный кровоток, что используют в дифференциальной диагностике объемных поражений. Пространственное разрешение сонографии в диагностике объемных процессов в поджелудочной железе составляет около 1 см.
Компьютерная томография позволяет получить исключительно важную информацию о состоянии поджелудочной железы (рис. Ш.148). Ее пространственное разрешение значительно лучше, чем у сонографии, и составляет около 3—4 мм. КТ дает возможность точно оценить состояние самой железы, а также других органов: желчных путей, почек, селезенки, брыжейки, кишечника. Существенным преимуществом КТ перед сонографией является возможность визуализировать железу в тех случаях, когда ультразвук бессилен — в условиях выраженного метеоризма. Для дифференциальной диагностики объемных образований применяют КТ с усилением, т.е. введением контрастных веществ. МРТи сцштиграфия имеют в настоящее время пока еще ограниченное значение в обследовании больных с поражениями поджелудочной железы.
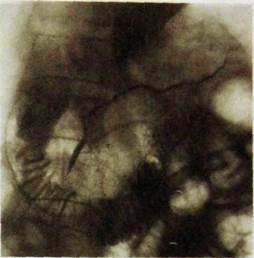
Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) является важным диагностическим исследованием протоков поджелудочной железы и в некоторой степени ее паренхимы (рис. III. 149). Этот метод позволяет оценить проходимость протоков при раке и панкреатите, что исключительно важно при составлении плана хирургического лечения, а также выявить патологическое сообщение протоков с кистозными образованиями.
Ангиографию поджелудочной железы в настоящее время применяют редко, главным образом для дифференциальной диагностики эндокринных
опухолей железы и в некоторых случаях для уточнения характера оперативного вмешательства. Контрастируют чревный ствол и верхнюю брыжеечную артерию.
Рнс. III. 149. Эндоскопическая ретроградная панкреатограмма. Контрастное вещество равномерно заполнило проток поджелудочной железы и его ветви.
Интервенционные методы при исследовании поджелудочной железы включают тонкоигольную биопсию, дренирование и эмболизацию. Тонкоигольную биопсию осуществляют под контролем сонографии или КТ. С ее помощью удается исследовать содержимое кисты, абсцесса, выполнить биопсию опухолевой ткани. Путем чрес-кожного дренирования осуществляют лечение абсцессов и кист. В ряде случаев прибегают к внутреннему дренированию псевдокисты поджелудочной железы в желудок или кишечник. Это дает возможность
избежать оперативного вмешательства у тех пациентов, у которых оно по каким-либо причинам противопоказано. Эмболизацию артерий поджелудочной железы проводят при наличии аневризм, которые могут возникнуть в качестве осложнений хронического индурационного панкреатита.
5.3.1. Лучевая диагностика поражений поджелудочной железы
Острый панкреатит диагностируют на основании результатов не только клинического обследования и лабораторных анализов (в частности, увеличения концентрации трипсина в крови), но также главным образом КТ и МРТ. При КТ определяют увеличение железы, повышение ее плотности из-за отека. После предварительного обзорного томографического исследования проводят усиленную КТ. Это позволяет отграничить острый отечный панкреатит, при котором наблюдается увеличение плотности тени железы после введения контрастного вещества, и геморрагически-некротическую форму панкреатита, прикоторой такого усиления плотности ткани железы в ответ на введение контрастного вещества не происходит. Кроме того, КТ позволяет выявить осложнения панкреатита — образование кист и абсцессов. Сонография при данном заболевании имеет меньшее значение, так как ультразвуковая визуализация железы вообще затруднена из-за наличия большого количества вздувшихся петель кишечника.
При хроническом панкреатите результаты сонографии более убедительны. Железа может быть увеличенной или уменьшенной
 (при фиброзной форме пан
(при фиброзной форме пан
креатита). Хорошо диагности
руются даже мелкие отложе
ния извести и конкременты, а
также псевдокисты. На ком
пьютерных томограммах очер-
|Ш тания поджелудочной железы
jg неровные и не всегда четкие,
плотность ткани неоднородна. Абсцессы и псевдокисты обусловливают участки пониженной плотности (5—22 HU). Дополнительные данные могут быть получены посредством ЭРХПГ (рис. Ш.150). На пан-креатограммах обнаруживают деформацию протоков, их расширения, сужения, незаполнение, проникновение контрастного вещества в псевдокисты.
Ряс. Ш.150. Эндоскопическая ретроградная панкреатограмма. Хронический панкреатит. Значительное расширение протока поджелудочной железы и его ветвей.
1 — тень дуоденоскопа; 2 — проток поджелудочной железы.
Обследование пациентов с подозрением на опухоль поджелудочной железы начинают с сонографии. Опухоль вызывает увеличение какой-либо части железы, чаше всего ее головки. Контуры этого отдела становятся неровными. Сам опухолевый узел виден как однородное образование с неровными контурами. Если раковая опухоль сдавливает или прорастает общий желчный и панкреатический протоки, то они местами расширяются. Одновременно выявляют застойное увеличение желчного пузыря, а также сдавление селезеночной или воротной вены. Могут быть обнаружены метастазы в лимфатических узлах брюшной полости и печени.
На компьютерных томограммах определяется много сходных признаков: увеличение пораженного отдела или всей поджелудочной железы, неровность ее контуров, расширение желчных протоков, негомогенность структуры железы в области опухоли (рис. Ш.151, III. 152). Можно установить прорастание опухоли в сосуды и соседние ткани, метастазы в лимфатических узлах, печени, почках и т.д. В сомнительных случаях прибегают к введению контрастного вещества. На усиленных компьютерных томограммах опухолевые узлы отображаются более четко, так как повышение плотности их тени заметно отстает от усиления тени нормальной ткани поджелудочной железы. Плотность кистозных образований на усиленных компьютерных томограммах вообще не меняется.
Ряд важных симптомов обнаруживают при ЭРХПГ. К ним относятся сужение или ампутация протоков (иногда с расширением престенотическо-го отдела), разрушение боковых ветвей протока, смещение его опухолью, деформация терминальной части общего желчного и панкреатического протоков (рис. III. 153).
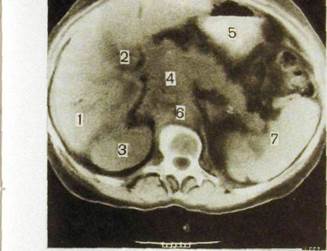
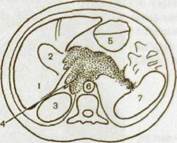
Рис. Ш.151. Компьютерная томограмма и схема к ней. Рак поджелудочной железы.
1 — печень; 2 — желчный пузырь; 3 — правая почка; 4 — опухоль поджелудочной железы; 5 — желудок; 6 — брюшная аорта; 7 — селезенка.
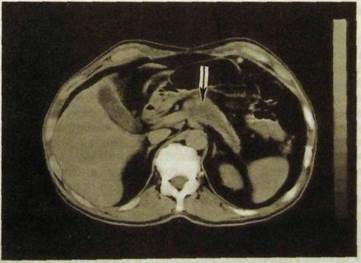
Рис. Ш.152. Компьютерная томограмма. Опухоль (указана стрелкой) тела и хвоста поджелудочной железы.
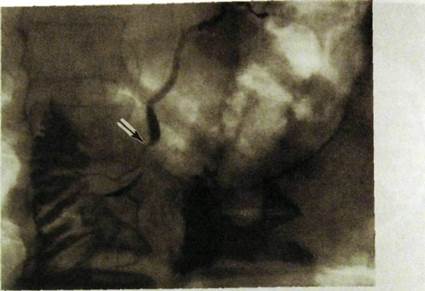
Рис. Ш.153. Эндоскопическая ретроградная панкреатограмма. Рак поджелудочной железы. Опухоль вызвала значительное сужение (указано стрелкой) протока поджелудочной железы в ее головке.
Исследование функции поджелудочной железы осуществляют с помощью не только лабораторной диагностики, но и радиоиммунологического анализа. Как известно, поджелудочная железа выполняет две основные физиологические функции. Во-первых, как экзокринная (внешнесекретор-ная) железа она выделяет в двенадцатиперстную кишку сок, содержащий ферменты, гидролизующие основные группы пищевых полимеров. Во-вторых, как эндокринная (внутрисекреторная) железа она секретирует в кровь полипептидные гормоны, регулирующие ассимиляцию пищи и некоторые метаболические процессы в организме. Как внешнесекреторную, так и внутрисекреторную функции железы изучают с помощью радиоиммунных тестов. О выделении железой липазы судят на основе радиометрии всего тела человека после приема внутрь радиоактивного триолеат-глицерина. Содержание трипсина определяют радиоиммунным методом.
Инсулин участвует в расщеплении сахара и является основным регулятором уровня глюкозы в крови. Он вырабатывается р-клетками поджелудочной железы в виде проинсулина. Последний состоит из двух частей: биологически активной формы — собственно инсулина и неактивной формы — С-пептида. Освобождение этих молекул происходит в крови. Инсулин достигает печени и там участвует в обмене веществ. При этом около 60 % его инактивируется, а остаток возвращается в кровоток. С-пептид проходит печень неизмененным, и его концентрация в крови сохраняется. Таким образом, хотя инсулин и С-пептид экскретируются поджелудочной железой в равных количествах, последнего в крови больше, чем инсулина.
Исследование гормонально-ферментативной активности поджелудочной железы выполняют посредством нагрузочных проб с глюкозой. С noil?
мощью стандартного тест-набора анализируют концентрацию гормонов до, а также через 1 и 2 ч после приема 50 г глюкозы. В норме концентрация инсулина после приема глюкозы начинает увеличиваться, а затем снижается до нормального уровня. У больных со скрыто проявляющимся диабетом и нормальным содержанием сахара в крови уровень инсулина в крови повышается медленно, максимальный подъем наступает через 90—120 мин. При явном диабете подъем инсулина в ответ на сахарную нагрузку еще больше угнетен, максимум регистрируется через 2—3 ч. Ценность определения С-пептида велика в тех случаях, когда больные длительно лечились инсулином, так как радиоиммунологическим способом определить инсулин в крови не удается.
Источник
Лучевая диагностика хронического панкреатита
а) Терминология:
1. Сокращения:
• Главный проток поджелудочной железы (ГППЖ)
• Общий желчный проток (ОЖП)
2. Определения:
• Прогрессирующее необратимое воспалительное и фиброзирующее заболевание поджелудочной железы
б) Визуализация:
1. Общая характеристика:
• Основные диагностические признаки:
о Расширенный главный проток, содержащий конкременты
• Локализация:
о Диффузное или очаговое поражение паренхимы поджелудочной железы
• Размеры:
о Обычно атрофичная
о Фокальное увеличение на 30-40%, особенно головки железы; может симулировать аденокарциному
• Морфология:
о Воспалительное заболевание поджелудочной железы, характеризуемое необратимыми нарушениями морфологии и функции
о Кальцинаты поджелудочной железы:
– У 40-60% пациентов с алкогольным панкреатитом
– Около 90% кальцифицирующего панкреатита связано с алкоголизмом
о Псевдокисты формируются почти в 40% случаев
2. УЗИ при хроническом панкреатите:
• УЗИ в черно-белом режиме:
о Информативность только лишь ультразвукового исследования ограничена:
– Кальцинаты/конкременты: акустические тени частично скрывают поджелудочную железу и прилегающие структуры
– Края нечеткие, определение контуров железы затруднено о На ранних стадиях или во время обострений хронического панкреатита железа может быть увеличена; увеличение железы бывает фокальным или диффузным о Гетерогенная эхо-структура:
– Гипоэхогенная: воспаление
– Гиперэхогенная: фиброз и кальцификация
о Расширенный главный проток поджелудочной железы (контуры неровные, гладкие или четкообразные)-до 90% случаев
о Кальциноз поджелудочной железы:
– Конкременты в просвете протоков: отложения карбоната кальция во внутрипротоковых белковых пробках
– Кальцинаты паренхимы
о Неровные контуры поджелудочной железы
о Псевдокисга: однокамерная, анэхогенная, с четкими контурами
о Расширение общего желчного протока: 5-10%:
– Постепенное сужение гладких стенок, в отличие от аденокарциномы (резкое пресечение протока)
• Цветовая допплерография:
о Воротно-селезеночный венозный тромбоз: 5%
о Образование артериальной псевдоаневризмы
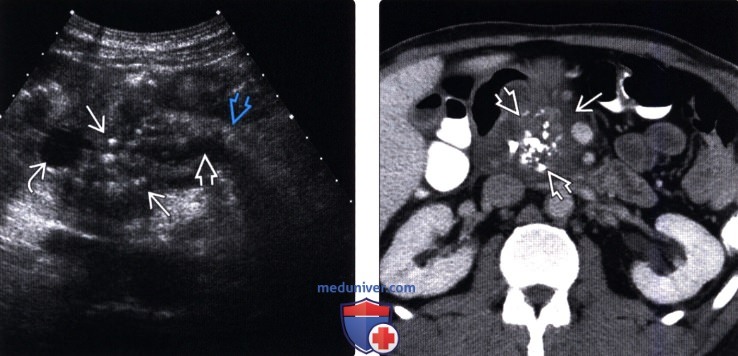
(Левый) На поперечном УЗ срезе определяются кальцинаты паренхимы увеличенной головки поджелудочной железы. Отмечается расширение протоков атрофичных тела и хвоста железы. Также обратите внимание на расширенный общий желчный проток. Края поджелудочной железы неразличимы.
(Правый) При КТ у этого же пациента определяется увеличенная головка поджелудочной железы с многочисленными кальцинатами паренхимы. Перипанкреатический отек BE и исчезновение четких контуров железы указывают на обострение хронического панкреатита.
3. Рентгенография при хроническом панкреатите:
• Мелкие кальцинаты неправильной формы (локальные или диффузные)
• Дилатация желудка вследствие обструкции двенадцатиперстной кишки
4. Рентгеноскопия при хроническом панкреатите:
• Верхние отделы ЖКТ:
о Утолщенные неправильной формы складки слизистой двенадцатиперстной кишки
о Стриктура и дилатация проксимального отдела двенадцатиперстной кишки
о Увеличение фатерова сосочка (симптом Поппеля)
• Эндогенная ретроградная холангиопанкреатография:
о Четкообразно расширенный деформированный главный проток поджелудочной железы и его боковые ветки
о Дефекты заполнения главного протока поджелудочной железы: внутрипротоковые конкременты
о Общий желчный проток может быть расширен и сужаться в дистальном направлении
5. КТ при хроническом панкреатите:
• Атрофия железистой ткани, кальцинаты паренхимы
• Расширенный главный проток поджелудочной железы, внутрипротоковые конкременты
• Интра- и перипанкреатические кисты
• Гетерогенное контрастирование
• Очаговое образование пониженной плотности (фиброз и некроз жировой клетчатки) вариабельной контрастности
6. МРТ при хроническом панкреатите:
• Т1-ВИ:
о Снижение интенсивности сигнала вследствие утраты белкового субстрата
• Т2-ВИ с подавлением жира:
о Псевдокиста, зоны некроза: гиперинтенсивны
о Конкременты желчного пузыря, внутрипротоковые конкременты: исчезновение сигнала в просвете протоков
• Т1-ВИ с контрастированием и подавлением жира:
о Гетерогенный характер контрастирования вследствие воспаления и фиброза
о Тромбоз сосудов: дефект заполнения или окклюзия
• МР холангиопанкреатография:
о Расширенный главный проток поджелудочной железы, обычно постепенно сужающийся
о В тяжелых случаях-расширение боковых ветвей протоков
о Деструкция протоков: главный проток поджелудочной железы сообщается с псевдокистой, кишкой или плевральной полостью
о Общий желчный проток может быть расширен, иметь гладкие стенки и сужающийся просвет
7. Рекомендации по визуализации:
• Оптимальный метод визуализации:
о Для выявления заболевания на ранних стадиях – эндоскопическое ультразвуковое исследование; для оценки морфологических изменений – МР холангиопанкреатография, КТ с контрастным усилением
• Рекомендации по методике проведения исследования:
о МР холангиопанкреатография – наиболее информативный метод оценки главного протока поджелудочной железы и боковых ветвей
о МРТ с контрастированием помогает дифференцировать опухоль от увеличения железы вследствие воспаления
о КТ-наиболее информативный метод оценки распространенности кальциноза и воспалительных изменений при обострении хронического панкреатита
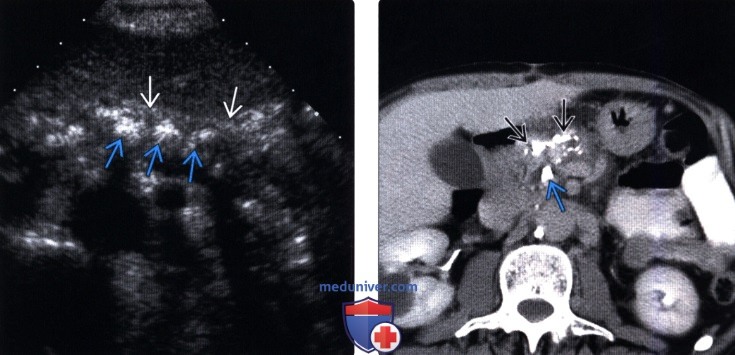
(Левый) На поперечном УЗ срезе определяются множественные крупные кальцинаты тела поджелудочной железы. Паренхима атрофична и гетерогенна, края железы неразличимы.
(Правый) У того же пациента при КТ определяются кальцинаты головки и шейки поджелудочной железы, а также крупный конкремент в просвете дистального отдела главного протока поджелудочной железы. Увеличение головки поджелудочной железы может симулировать опухоль.
в) Дифференциальная диагностика хронического панкреатита:
1. Инфильтративная карцинома поджелудочной железы:
• Неправильной формы гетерогенное гипоэхогенное объемное образование
• Резкая обструкция и расширение протока поджелудочной железы
• Метастазы в регионарных лимфоузлах ворот селезенки и печени
• Инвазия в соседние органы: двенадцатиперстную кишку, желудок, печень, брыжейку
2. Острый панкреатит:
• Диффузное/очаговое увеличение объема паренхимы
• Снижение эхогенности воспаленной паренхимы
• Расширение протоков поджелудочной железы наблюдается нечасто
• Отсутствие кальциноза поджелудочной железы
• Перипанкреатический отек и скопление жидкости
3. Внутрипротоковая папиллярная муцинозная опухоль поджелудочной железы:
• Низкозлокачественная опухоль, развивающаяся из главного протока поджелудочной железы или его ветвей
• Поражение главного протока поджелудочной железы может симулировать хронический панкреатит
• Расширение главного протока поджелудочной железы и атрофия паренхимы
4. Бороздковый панкреатит:
• Очаговый хронический панкреатит в области панкреатодуоденальной борозды
• Пласт фиброзной ткани между поджелудочной железой и утолщенной стенкой двенадцатиперстной кишки
• Сужение дистального отдела общего желчного протока с гладкими стенками
5. Аутоиммунный панкреатит:
• Фокальное или диффузное увеличение
• Суженный проток поджелудочной железы
• Отсутствие кальциноза и скоплений жидкости
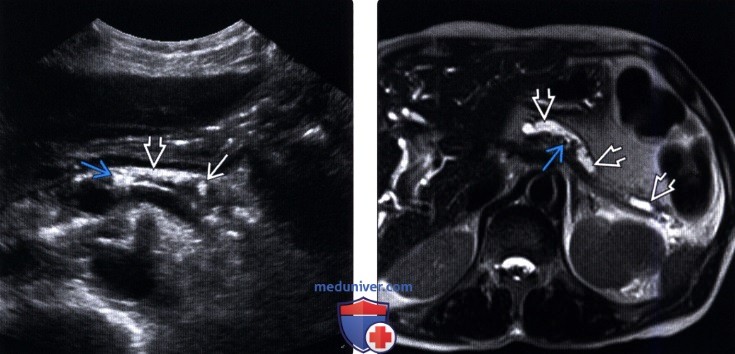
(Левый) На поперечном УЗ срезе визуализируется эхогенная атрофичная железа, внутрипротоковые и паренхимальные кальцинаты. Дистальная часть те-ла/хвост железы скрыты кишечными газами.
(Правый) У того же пациента на поперечной томограмме при Т2-взвешенной МРТ определяется расширение протоков тела и хвоста железы; эти изменения визуализируются лучше, чем при УЗИ. Внутрипротоковые конкременты определяются как очаги отсутствия сигнала.
г) Патология:
1. Общая характеристика:
• Этиология:
о Наиболее частая причина в США-злоупотребление алкоголем
о Гиперлипидемия, гиперпаратиреоз (гиперкальциемия), травма
о Идиопатический-до 40%
о Конкременты желчного пузыря не считаются фактором риска о Патогенез: хронический рефлюкс ферментов поджелудочной железы, желчи, содержимого двенадцатиперстной кишки и повышение давления в протоках:
– Блок главного или терминальных протоков поджелудочной железы
– Отек, спазм или недостаточность сфинктера Одди
– Перидуоденальный дивертикул или опухоль, вызывающие обструкцию
• Генетика:
о Кистозный фиброз
о Наследственный панкреатит: аутосомно-доминантный с неполной пенетрантностью
• Эмбриональная патология:
о Разделенная поджелудочная железа: малый сосок слишком мал, чтобы обеспечивать дренаж секрета поджелудочной железы, что приводит к хроническому стазу
о Кольцевидная поджелудочная железа: обструкция протоков и стаз секрета поджелудочной железы
2. Макроскопические и хирургические особенности:
• Тяжелая атрофия поджелудочной железы, расширенный главный проток железы, содержащий конкременты
• Участки множественных кальцинатов паренхимы
• Могут выявляться псевдокисты
3. Микроскопия:
• Атрофия и фиброз ацинусов и расширение протоков
• Мононуклеарная воспалительная реакция
• Иногда-плоская метаплазия эпителия протоков
д) Клинические особенности:
1. Проявления хронического панкреатита:
• Наиболее частые жалобы/симптомы:
о Рецидивирующие приступы болей в эпигастрии, иногда иррадиирующих в спину
о Диарея вследствие экзокринной недостаточности
о Потеря веса вследствие экзокринной дисфункции, болей или обструкции двенадцатиперстной кишки
• Клинический профиль:
о Пациент с хроническим алкоголизмом в анамнезе, рецидивирующими приступами болей в эпигастрии, диареей и потерей веса
о Диагноз обычно ставится лишь спустя несколько лет после появления первых симптомов
• Результаты лабораторных исследований:
о Анализы крови или кала нечувствительны или неспецифичны; они информативны лишь в далеко зашедших случаях
о На ранних стадиях заболевания информативны тесты гормональной стимуляции экзокринной функции поджелудочной железы
2. Демография:
• Возраст:
о Средний возраст: пятое десятилетие жизни
• Пол:
о Мужчины > женщины
3. Эпидемиология:
о Чаще встречается в развивающихся странах
4. Течение и прогноз:
• Формирование псевдокист
• Сахарный диабет приблизительно у 1/3 пациентов
• Тромбоз селезеночной вены, портальная гипертензия
• Высокая частота рака поджелудочной железы: около 4% в течение 20 лет
• Высокая смертность: 30% в течение 10 лет, 55% в течение 20 лет
5. Лечение хронического панкреатита:
• Хирургическое или эндоскопическое вмешательство:
о Обструкция протоков и желудочно-кишечного тракта
о Желудочно-кишечные кровотечения
о Крупная псевдокиста или персистирующие жалобы
• При отсутствии серьезных осложнений – консервативное лечение (например, контроль болей, медикаментозное лечение сахарного диабета, и т.д.)
е) Диагностическая памятка:
1. Следует учесть:
• Необходимо дифференцировать от других причин, вызывающих дилатацию главного протока и атрофию поджелудочной железы
• Может быть трудно дифференцировать хронический панкреатит с очаговым фиброзом и фокальным увеличением железы от аденокарциномы поджелудочной железы
2. Советы по интерпретации изображений:
• Атрофия железы, расширение главного панкреатического протока и внутрипротоковые конкременты/кальцинаты паренхимы-основные признаки хронического панкреатита
ж) Список использованной литературы:
1. Choueiri NE et al: Advanced imaging of chronic pancreatitis. Curr Gastroenterol Rep. 12(2):114-20, 2010
2. Siddiqi AJ et al: Chronic pancreatitis: ultrasound, computed tomography, and magnetic resonance imaging features. Semin Ultrasound CT MR. 28(5):384-94,2007
3. Bruno MJ: Chronic pancreatitis. Gastrointest EndoscClin N Am. 15(1):55-62, viii, 2005
4. Lankisch PG: The problem of diagnosing chronic pancreatitis. Dig Liver Dis. 35(3):131-4, 2003
5. VargheseJCet al: Value of MR pancreatography in the evaluation of patients with chronic pancreatitis. Clin Radiol. 57(5):393-401, 2002
– Также рекомендуем “УЗИ, КТ при муцинозной кистозной опухоли поджелудочной железы”
Редактор: Искандер Милевски. Дата публикации: 9.11.2019
Источник
