Киста на головке поджелудочной железы фото
СТРОЕНИЕ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
Поджелудочная железа представляет собой паренхиматозный орган длиной 15–16 см, расположенный ниже желудка, спереди от позвоночного столба и брюшного отдела аорты. В железе выделяют три отдела: головку, расположенную справа от средней линии и вплотную прилежащую к двенадцатиперстной кишке; хвост, находящийся слева и направляющийся к селезенке, и тело – часть железы между хвостом и головкой.
В поджелудочной железе выделяют две функциональные части: экзокринную и эндокринную. Наибольший объем занимает экзокринная часть, образованная клетками, продуцирующими панкреатический сок, содержащий пищеварительные ферменты. Сок выделяется в боковые протоки, открывающиеся в главный панкреатический проток, который, в свою очередь, открывается в просвет двенадцатиперстной кишки в области Фатерова сосочка, предварительно приняв в себя общий желчный проток.
К эндокринной части поджелудочной железы относятся небольшие скопления клеток, расположенные преимущественно в ее головке, т. н. островки Лангерганса. Эндокринные клетки поджелудочной железы продуцируют инсулин, глюкагон и соматостатин, попадающие в кровь и регулирующие обмен глюкозы и других сахаров.
ЧТО ТАКОЕ КИСТЫ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ?
Кисты, представляющие собой отграниченные скопления жидкости, могут формироваться в любом отделе железы. Истинные кисты не обусловлены воспалительным процессом и имеют выстилку, состоящую из клеток, продуцирующих жидкость. Часть этих кист имеет опухолевую природу, поэтому их обнаружение требует самого внимательного отношения со стороны хирургов и диагностов! Псевдокисты имеют воспалительную природу и не содержат специальной клеточной выстилки. В большинстве случаев их содержимым является панкреатический сок, т. к. кисты сообщаются с панкреатическими протоками. В некоторых случаях псевдокисты могут достигать нескольких сантиметров в размерах.
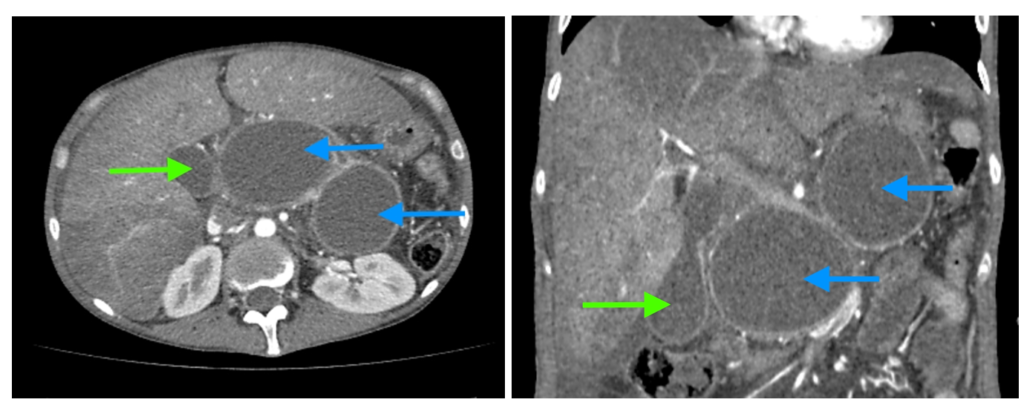
Как выглядят кисты поджелудочной железы? На компьютерных томограммах (КТ) у молодой женщины, злоупотребляющей алкоголем, с множественными эпизодами острого панкреатита в анамнезе, видны две большие псевдокисты (синие стрелки) головки, тела и хвоста поджелудочной железы, сдавливающие на окружающие ткани. Желчный пузырь (зеленая стрелка) увеличен из-за сдавления пузырного протока псевдокистой. Обратите также внимание на признаки алкогольного гепатита: увеличение печени и неравномерное накопление ею контраста, жидкость вблизи ее края.
Жидкостное содержимое кист может иметь различный характер. Так, псевдокисты содержат жидкость, богатую пищеварительными ферментами, например, амилазой. Муцинозные кисты содержат вязкую жидкость, содержащую большое количество белка, продуцируемую внутренней выстилкой кисты. Серозные кисты содержат менее вязкую жидкость и обычно не являются злокачественными.
Классификация кист поджелудочной железы:
Простая панкреатическая киста
Псевдокиста
Серозная цистаденома
Муцинозная цистаденома
Муцинозная цистаденома и цистаденокарцинома
Внутрипротоковая (интрадуктальная) папиллярная муцинозная опухоль (IPMN)
Эхинококк
Рак поджелудочной железы с кистозным компонентом
Кисты как проявления других заболевания: болезнь Гиппеля-Линдау, туберозный склероз, муковисцидоз
СИМПТОМЫ КИСТ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
Клинические проявления кисты зависят от ее размера и расположения. Образования размером меньше двух сантиметров чаще всего протекают бессимптомно, в то время как кисты большего размера оказывают объемное воздействие на ближайшие структуры и приводят к появлению боли в животе и спине. В результате обструкции общего желчного протока кистой головки поджелудочной железы может возникнуть желтуха. При инфицировании кисты возникает лихорадка, озноб, признаки сепсиса. Редко кисты могут достигать огромных размеров, сдавливая двенадцатиперстную кишку или желудок, и приводя к возникновению непроходимости, проявляющейся болью в животе, рвотой. Кистозный рак может приводить к появлению боли вверху живота с иррадиацией в спину.
ВАРИАНТЫ КИСТ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
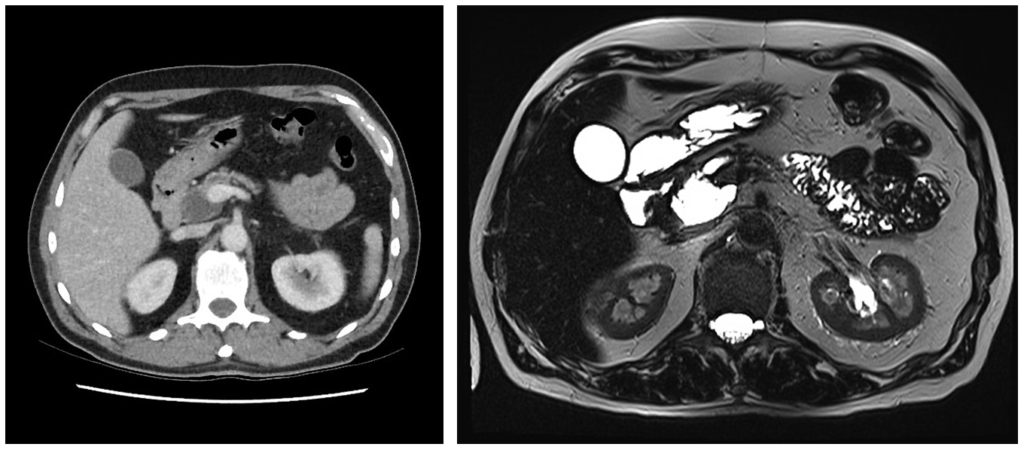
Серозная цистаденома: чаще всего является доброкачественной, возникает преимущественно у женщин среднего возраста, локализуется в теле или хвосте поджелудочной железы. Обычно имеет малые размеры и не приводит к появлению какой-либо симптоматики.

На МРТ (Т2 ВИ, аксиальная и корональная томограммы) определяется многокамерное объемное образование с множественными перегородками и содержимым с гиперинтенсивным сигналом. Это патоморфологически подтвержденная серозная цистаденома поджелудочной железы. Источник: https://www.radiographia.ru/node/5568
Муцинозная цистаденома: в 30% содержит рак, в остальных случаях рассматривается как предзлокачественное состояние. Так же, как и серозная цистаденома, чаще обнаруживается у женщин среднего возраста, имеет схожую локализацию.
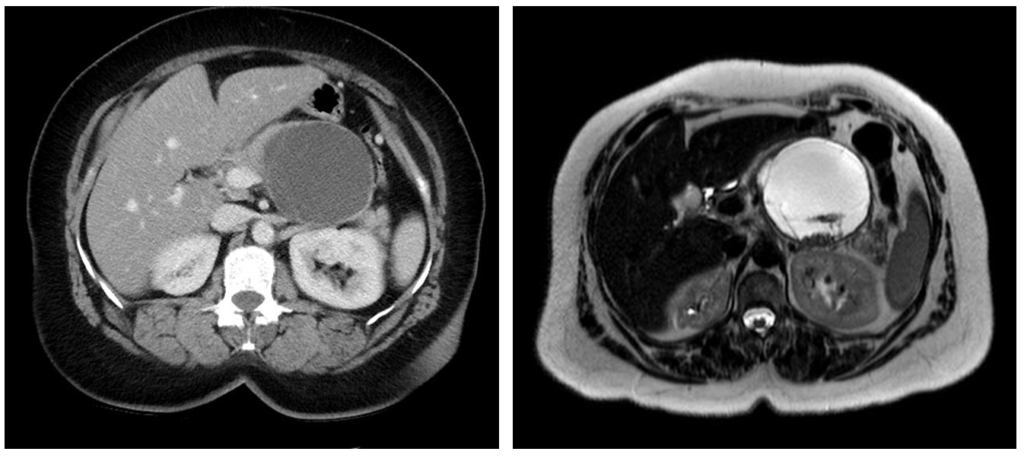 Пример, когда «киста» поджелудочной железы представляет собой на самом деле опухоль — муцинозную. цистаденому. На КТ (слева) видно крупное кистозное образование в хвосте и теле поджелудочной железы с перегородками и простым жидкостным содержимым. На МРТ у этого же пациента определяется сигнал высокой интенсивности в кисте, видны также множественные перегородки с низкой интенсивностью сигнала. Источник: https://radiopaedia.org/articles/mucinous-cystadenoma-of-the-pancreas-1
Пример, когда «киста» поджелудочной железы представляет собой на самом деле опухоль — муцинозную. цистаденому. На КТ (слева) видно крупное кистозное образование в хвосте и теле поджелудочной железы с перегородками и простым жидкостным содержимым. На МРТ у этого же пациента определяется сигнал высокой интенсивности в кисте, видны также множественные перегородки с низкой интенсивностью сигнала. Источник: https://radiopaedia.org/articles/mucinous-cystadenoma-of-the-pancreas-1
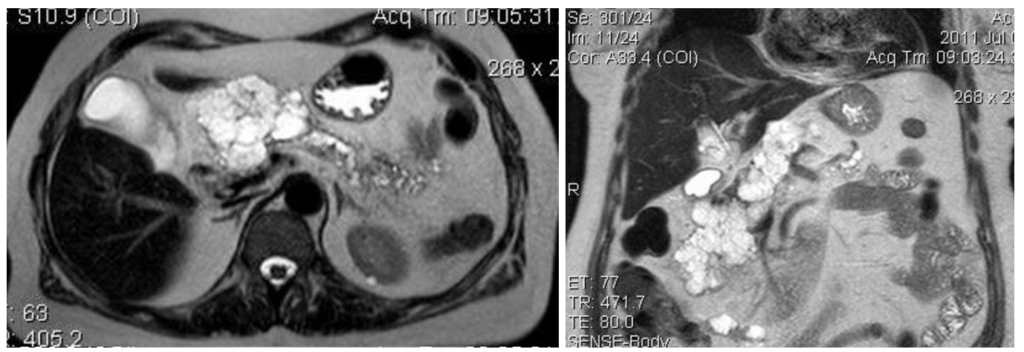
Внутрипротоковая папиллярная муцинозная опухоль (ВПМО): кистозное образование, в котором часто обнаруживается рак, с высокой вероятностью озлокачествления. На момент установления диагноза в 45–65% случаев в ВПМО обнаруживается рак. Чаще всего ВПМО обнаруживаются у мужчин. Опухоль располагается в головке поджелудочной железы, вследствие чего чаще приводит к возникновению симптоматики, обусловленной обструкцией панкреатического и желчного протоков.
На КТ (слева) в области головки поджелудочной железы визуализируется кистозное образование, обуславливающее расширение панкреатического протока. На аксиальной МРТ (справа) в образовании определяется гиперинтенсивный сигнал. При патоморфологическом исследовании подтвердилась внутрипротоковая папиллярная муцинозная опухоль (IPMN). Источник: https://radiopaedia.org/cases/intraductal-papillary-mucinous-neoplasm-large-2
Солидная псевдопапиллярная опухоль: редкое новообразование поджелудочной железы, состоящее как из кистозного, так и солидного компонента, распространенное преимущественно среди молодых женщин с темной кожей, а также женщин азиатского происхождения. Может достигать больших размеров и озлокачествляться.
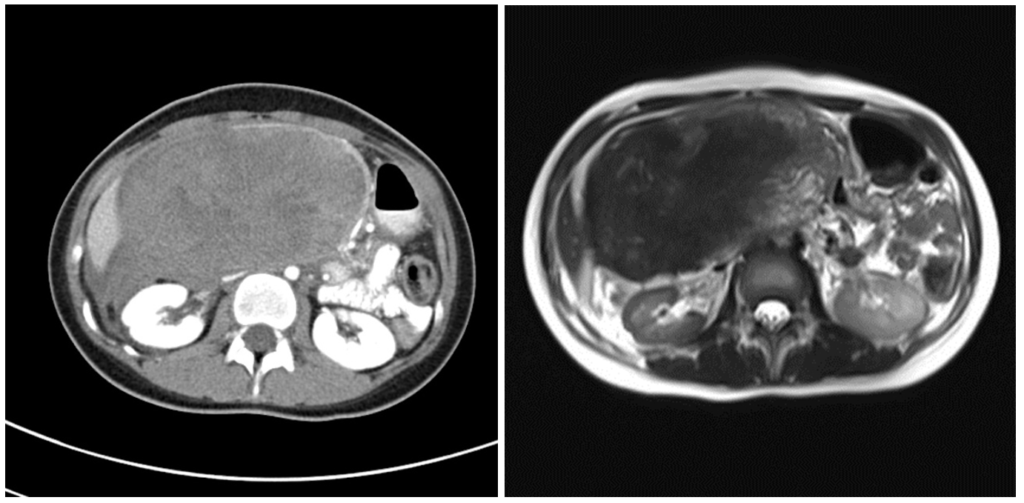
На КТ (слева) визуализируется большая опухоль смешанной (кистозно-солидной структуры) с преобладанием мягкотканного компонента. На МРТ (Т2 ВИ) слева определяется гипоинтенсивный сигнал в большей части образования. Патоморфологически подтвердилась солидная псевдопапиллярная опухоль. Источник: https://radiopaedia.org/cases/solid-pseudopapillary-tumour-of-the-pancreas-3
ПАНКРЕАТИЧЕСКАЯ ПСЕВДОКИСТА
Псевдокисты являются следствием алкогольного, желчекаменного, травматического или постоперационного панкреатита. Содержимое псевдокисты представляет собой омертвевшую ткань железы, подвергшуюся разжижению, воспалительные клетки, а также пищеварительные ферменты в большом количестве, поскольку подавляющее число псевдокист сообщаются с панкреатическими протоками.
ДИАГНОСТИКА КИСТ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
Основные методы диагностики кистозных образований — это УЗИ, КТ и МРТ. Поскольку большинство кист не приводит к появлению симптоматики, они часто являются случайной находкой при исследованиях, выполняемых по другому поводу.
КТ и МРТ брюшной полости позволяют наиболее точно обнаружить кистозное образование поджелудочной железы, а также охарактеризовать его структуру, обнаружив признаки, свидетельствующие об опухолевой природе и потенциальной злокачественности процесса. С помощью КТ и МРТ точно видны размеры образования, его границы и распространенность, вовлеченность сосудов, лимфатических узлов и окружающих органов.
Все большее распространение в дифференциальной диагностике вероятно доброкачественных, предраковых или злокачественных кист получает эндоскопическая ультрасонография. Во время процедуры гибкий эндоскоп с небольшим УЗ-датчиком проводится через рот, пищевод и желудок в двенадцатиперстнцю кишку, располагаясь в непосредственной близости к поджелудочной железе, печени и желчному пузырю. Под контролем эндоскопической ультрасонографии появляется возможность выполнить биопсию содержимого кисты с целью ее дальнейшего анализа на опухолевые клетки, амилазу, онкомаркеры. Высокий уровень ракового эмбрионального антигена и наличие клеток опухоли указывает на злокачественный характер кисты.
ИСТИННАЯ КИСТА ИЛИ ОПУХОЛЬ?
Помните, что понятие «киста» применительно к поджелудочной железе может относиться и к опухолям, в том числе, злокачественным! Хотя в большинстве случаев окончательное решение вопроса о доброкачественности или злокачественности кисты возможно только после биопсии, результаты КТ и МРТ зачастую требуют пересмотра опытными диагностами с целью более точной их оценки. Перепроверка результатов исследований врачами экспертного уровня нередко помогает исключить или подтвердить рак уже на начальном этапе диагностики. Заказать такую проверку можно в Национальной телерадиологической сети – службе удаленных врачебных консультаций по сложным и спорным случаям.
ЛЕЧЕНИЕ КИСТ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
В большинстве случаев небольшие кисты не требуют никакого лечения, особенно если отсутствуют КТ- или МРТ-признаки их злокачественности. Подозрительные кисты подвергаются динамическому наблюдению с использованием УЗИ, КТ или МРТ; при увеличении размеров кисты и (или) изменении ее структуры выполняется аспирационная биопсия (под контролем ультрасонографии), а затем оперативное вмешательство. В настоящее время только операция позволяет добиться полного излечения. Оперативное лечение показано не только при злокачественных опухолях, но и в случае доброкачественных кист, обуславливающих выраженную симптоматику. Варианты оперативных вмешательств: резекция кисты, панкреатэктомия, панкреатодуоденэктомия (операция Уиппла), возможно, в сочетании с химиотерапией. Помните, что для проведения правильного лечения необходим точный диагноз, а поставить его помогает экспертная оценка результатов КТ и МРТ.
Василий Вишняков, врач-радиолог
Читать подробнее о Втором мнении
Читать подробнее о телемедицине

Кандидат медицинских наук, член Европейского общества радиологов
Источник
Нажимайте на картинки, чтобы увеличить.
Кисты поджелудочной железы на УЗИ
Единичные небольшие простые кисты встречаются как случайные находки в здоровой поджелудочной железе. При хроническом панкреатите небольшие простые кисты весьма распространены. При подозрении на кисту, обратите внимание на усиление контура дальней стенки и эффект усиления сигнала в тканях позади. Простые кисты изолированы от паренхимы гладкой тонкой стенкой. Внутри не должно быть никаких перегородок или неровностей стенки, содержимое кисты анэхогенное. Простые кисты всегда доброкачественные. Но, если киста не очевидно «простая», требуется дальнейшее исследование.
Важно!!! Часто встречаются простые кисты поджелудочной железы, но не забывайте про кистозные опухоли. Рак является самым опасным заболевания поджелудочной железы.
Есть два вида кистозных опухолей поджелудочной железы: доброкачественная микроцистная аденома и злокачественна макроцистная аденома. Микроцистная аденома состоит из множества мелких кист и на УЗИ выглядит как плотное образование. Макроцистная аденома, как правило, включает менее пяти кист размером более 20 мм. Иногда в таких кистах можно разглядеть полипоидные образования.
При панкреатите секрет поджелудочной железы переваривает окружающие ткани и образуются псевдокисты. Псевдокисты из брюшной полости могут переходить в грудную клетку и средостение. Часто псевдокисты встречаются у пациентов перенесших острый панкреатит (смотри ниже).
В результате выраженного расширения панкреатического протока дистальнее места обструкции могут образовываться ретенционные псевдокисты.
Острый панкреатит на УЗИ
Острый панкреатит — это тяжелое осложнение желчнокаменной болезни или следствие токсического воздействия, например, алкоголя.
Легкий панкреатит не видно на УЗИ (КТ более чувствительный метод). Тяжелый панкреатит легко определяется ультразвуком. Когда необычайно ясная и контрастная поджелудочная железа выделяется на фоне окружающих тканей, можно предположить отек паренхимы и окружающей жировой клетчатки. Если вокруг поджелудочной железы, вдоль желудка, в воротах печени и селезенки просматривается тонкий слой свободной жидкости, можно с уверенностью диагностировать панкреатит.
Почти все опухоли поджелудочной железы гипоэхогенные по сравнению с нормальной поджелудочной железой. Только по ультразвуку невозможно различить очаговый панкреатит и опухоль поджелудочной железы. Опухоль и панкреатит могут сочетаться.
В тяжелых случаях панкреатита панкреатическая жидкость переваривает окружающие ткани, образуя псевдокисты. Такие кисты могут быть единичными или множественными. Они могут увеличиваться в размерах и разрываться.
На УЗИ псевдокисты определяются как овальные или округлые гипоэхогенные образования с четкими контурами. В ранних фазах формирования кисты она представляет собой полужидкое образование и имеет сложную эхоструктуру с внутренними отражениями и нечеткими контурами. Позднее, вследствие аутолитических процессов и осаждения взвеси из крови и гноя, появляются четкие признаки жидкого содержимого и формируется ложная капсула с ровными стенками. Нередко происходит инфицирование псевдокист, тогда могут определяться внутренние эхоструктуры или тонкие нежные перегородки. При обнаружении кисты важно проследить связь кисты с протоком, так как это важно для определения лечебной тактики. Когда псевдокиста размером более 10 см, возникают трудности в определении ее источника.
Хронический панкреатит на УЗИ
Хронический панкреатит может иметь различные проявления, от почти нормальной железы до выраженной атрофии и обызвествеления паренхимы. Поджелудочная железа становится тоньше, панкреатический проток иногда кажется незначительно расширенным, контур железы часто неровный с зазубринами. Часто встречаются простые кисты, и они могут стать довольно большими. Нередко в протоке поджелудочной железы образуются камни.
Кальцификаты в поджелудочной железе на УЗИ
Важно!!! Если есть дилатация протока поджелудочной железы, следует поискать камни в протоке поджелудочной железы и в общем желчном протоке.
Кальцификаты внутри поджелудочной железы могут давать акустическую тень, однако если они имеют маленькие размеры, то выглядят отдельной яркой эхоструктурой без акустической тени. При хроническом панкреатите кальцификаты распределены диффузно по всей поджелудочной железе. Камни в протоке располагаются по ходу протока. Желчные камни в дистальном холедохе могут быть oшибочно приняты за кальцификаты в поджелудочной железе. Кальцификаты хорошо видно на КТ, а для необызвествленных камней предпочтительно МРТ или УЗИ.
Расширенный проток поджелудочной железы на УЗИ
Внутренний диаметр нормального панкреатического протока менее 3 мм. Проток лучше визуализируется при поперечном сканировании в средней трети тела поджелудочной железы. Для того чтобы убедиться, что вы обнаружили именно проток, необходимо увидеть ткань поджелудочной железы с обеих сторон от него. Селезеночная вена сзади или стенка желудка спереди могут быть ложно интерпретированы как панкреатический проток.
Стенки протока поджелудочной железы должны быть гладкими, а просвет чистым. Когда проток расширен, стенки становятся неровными; сканируйте не только головку поджелудочной железы, но также и весь билиарный тракт.
Основные причины расширения панкреатического протока: опухоль головки поджелудочной железы или ампулы фатерова соска (сочетаются с желтухой и дилатацией билиарного тракта); камни общего желчного или панкреатического протока; хронический панкреатит; послеоперационные спайки.
Опухоли поджелудочной железы на УЗИ
В большинстве (50-80%) случаев опухоль поражает головку поджелудочной железы. Опухоли головки сдавливают общий желчный проток. При раке контур поджелудочной железы нечеткий, характерно локальное увеличение или выбухание железы, иногда внедряющееся в окружающую клетчатку в виде языков или псевдоподий.
В большинстве случаев опухоль поджелудочной железы — это гипоэхогенное образование, почти лишенное внутренних эхоструктур. Однако встречаются опухоли с диффузно разбросанными эхосигналами и с эхосигналами высокой интенсивности в центре при их отсутствии на периферии. Несмотря на то что граница между опухолью и остальной паренхимой железы нечеткая, ее всегда можно приблизительно провести за счет разности в эхогенности нормальной ткани и опухолевого очага.
Хотя гипоэхогенная структура опухоли, особенно при отсутствии мелких участков повышенной плотности в ней, напоминает таковую при кистах, отсутствие эффекта дистального усиления позволяет исключить жидкостный характер образования. Для кист, кроме того, характерна гораздо более ровная и четкая граница.
При опухолях головки поджелудочной железы очень часто расширен общий желчный и панкреатический проток, в отличие от хронического панкреатита стенки его ровные и неуплотненные.
Важно!!! Визуализация главного панкреатического протока в пределах гипоэхогенной зоны свидетельствует в пользу локального отека и против опухоли.
Иногда при раке поджелудочной железы выявляют типичные признаки хронического панкреатита, а также псевдокисты дистальнее места опухолевой обструкции. Это следствие обструкции. Внутрипеченочные метастазы, увеличенные чревные, перипортальные и забрюшинные лимфоузлы свидетельствует в пользу рака.
Берегите себя, Ваш Диагностер!
Источник
Киста головки поджелудочной железы: что это такое, причины, симптомы, лечение и питание, профилактика
Киста – это нехарактерная для органа полость, пузырь, состоящий из капсулы и содержимого, объёмом до 2 дм3. Киста панкреатической железы развивается, как следствие травмы или воспаления и является распространённым последствием хронического панкреатита. Для формирования патологического пузыря требуется соблюсти следующие условия:
Строение поджелудочной железы
Патологический пузырь располагается в головке, теле или хвосте панкреас. Разрастающаяся киста головки поджелудочной железы угнетает деятельность органа, лишает тело жизненно-необходимых гормонов и энзимов. Киста, расположенная на головке железы, является самым редким случаем. При этом возможно пережим дуоденума. Проявлением заболевания может стать ощущение дискомфорта и боль, вызываемая сдавливанием пузырём соседних органов.
Киста pancreas – патология, частота возникновения которой у молодых людей стремительно растёт. Специалисты полагают, что это следствие повышения заболеваемости панкреатитами. Борьба с этой патологией требует особого внимания.
Причины возникновения
Причины возникновения кисты головки поджелудочной железы:
Различают истинную – врождённую и ложную – приобретённую кисту. Истинная киста диагностируется редко, из-за незначительных размеров. Она не давит на окружающие органы и никак внешне себя не проявляет. В отдельных случаях истинная киста является результатом врождённой непроходимости панкреатических протоков. Такое состояние приводит к вялотекущему воспалению и фиброзному перерождению панкреатической железы.
Появление кисты головки поджелудочной железы проходит в соответствии со следующим сценарием:
Главными причинами возникновения ложной кисты считают панкреатиты (90% случаев), травматические повреждения и камни панкреатических протоков.
Симптомы панкреатической кисты
Симптомы кисты головки поджелудочной железы хорошо выражены, поэтому при их появлении требуется немедленно посетить гастроэнтеролога.
Главными симптомами заболевания являются:
Боль в подреберье
При достижении определённых размеров киста имеет обыкновение разрываться. Содержимое патологического пузыря проникает в абдоминальную полость. Разрыв сопровождается кровотечением. Резкая боль вызывает слабость, холодное потоотделение и потерю сознания.
Панкреатическая киста является серьёзной патологией, угрожающей потерей здоровья и гибелью пациента.
Диагностика
Обследование у гастроэнтеролога выявляет панкреатическую кисту. При осмотре живота обнаруживается асимметрическое выпячивание в месте расположения патологического пузыря. Анализы показывают небольшое ускорение СОЭ, подрастает билирубин и активизируется щелочная фосфатаза. Активность ферментов pancreas указывает не на присутствие патологического пузыря, а на масштабы повреждений органа. В отдельных случаях извращается секреторная функция, возникает секундарный сахарный диабет.
Наиболее информативны методы визуальной диагностики с помощью специальных аппаратов. УЗИ позволяет рассмотреть величину кисты головки поджелудочной железы, непрямые симптомы: нагноение диагностируется размытостью эхосигнала, процесс превращения опухоли в злокачественную неоднородностью профилей.
МРТ позволяет получить исчерпывающую информацию о патологической полости. Метод слаборадиоактивных изотопов видит аномальный пузырь на фоне паренхимы pancreas.
Метод ЭРХПГ позволяет установить связь патологической полости с протоками панкреатической железы. Определяется доброкачественность или злокачественный характер поражения. Такое обследование проводят для выбора способа оперативного вмешательства.
Когда диагностические процедуры подтверждают онкологический характер кисты головки поджелудочной железы, требуется незамедлительное удаление новообразования в онкоцентрах. Степень сложности лечения определяется расположением и величиной опухоли.
Если размеры патологического пузыря не превышают 30 мм, ограничиваются ежегодными исследованиями УЗИ, позволяющими контролировать возможный рост кисты. Когда величина опухоли становится больше 30 мм, требуется хирургическое вмешательство, заключающееся в классических операциях и лапароскопии.
Классические операции включают:
Цистоэнтеростомия. Это вскрытие патологического пузыря с целью удаления содержимого. Стенки опорожнённой полости обрабатывают этанолом 96% и сшивают. Удаление. Вырезают новообразование с частью паренхимы pancreas. Дренирование. Различают внутреннее и внешнее дренирование. При внутреннем обеспечивают анастомоз между пузырём, желудком, тонкой кишкой или дуоденумом. Этот метод дозволяет устранить боль и обеспечить отток секрета pancreas. Рецидивы заболевания встречаются редко. Внешнее дренирование проводят в случае нагноения, несформировавшихся кистозных полостях, обильном прорастании очага поражения кровеносными сосудами, тяжком состоянии пациента.
Операции наружного дренирования считаются проблемными. Потому, что чреваты осложнениями—нагноением, рецидивами, формированием свищей, не устраняемых консервативными методами. Может потребоваться повторная операция, более сложная в техническом отношении, нежели первая.
Дренирующие операции позволительно проводить только на доброкачественных образованиях.
Метод лапароскопии отличается меньшими страданиями пациента. Вместо значительного разреза брюшной стенки—от грудины до пупка производят несколько разрезов, длиной около 1 см. Через отверстие вводится видеокамера, транслирующая изображение на экран монитора, и хирургические приспособления для проведения операции. Процедура проходит при общем наркозе в течение трёх часов.
Проведение операции методом лапароскопии позволяет ограничить срок пребывания в стационаре неделей. На теле не остаётся значительных шрамов.
Метод лапароскопии позволяет избежать возникновения хирургического инфицирования ран и развития постоперационных грыж.
Реабилитация после оперативного удаления кисты головки поджелудочной железы предполагает соблюдение специфической диеты. Требуется ограничить употребление жирной пищи и жареных блюд. Рекомендуется принимать препараты пищеварительных энзимов. Несколько месяцев после операции нельзя допускать физических перегрузок.
Современные методы удаления кисты головки поджелудочной железы получили название «малоинвазивных методик». Если операцию проводят с помощью ультразвукового устройства, риск осложнений минимален. Пациенту прокалывают кожу в эпигастрии, вводят иглу для пункций, удаляют пузырь.
Склеротирование кисты заключается во введении раствора, стимулирующего разрастание соединительнотканных клеток в опорожнённую полость. Дефект зарастает.
Пункционный дренаж патологической полости основан на удалении пузыря и установке дренажа, через который жидкость будет оттекать наружу. Пока жидкость будет сочиться, прооперированному придётся терпеть трубку в боку. Иначе, соединительнотканные клетки не разрастутся. Противопоказания к подобной операции—объём полости > 100 ml.
Прогноз и профилактика
Предвидение прогноза кисты головки поджелудочной железы основано на определении причины патологии, своевременности обнаружения, оперативного лечения и постоперационной реабилитации.
Удаление патологического образования редко проходит без осложнений. В зависимости от способа лечения 10-52% оперированных подвергаются риску развития нагноений, формирования свищей, перфораций, возникновения внутрибрюшинных геморрагий.
Не исключён риск возникновения новых пузырей на месте удалённых. Поэтому после избавления от кисты головки поджелудочной железы пациент обязан не исчезать из-под врачебного контроля.
Профилактика возникновения кисты головки панкреаса заключается в преодолении дурных привычек: алкоголя, табака, обжорства. Следует обращать особое внимание на проблемы с пищеварением и своевременно их устранять.
Удаление поджелудочной железы: возможно ли жить без нее?
Поджелудочная один из главных органов пищеварительной и эндокринной системы, именно она помогает перерабатывать желудку такие сложные соединения как белки и углеводы, и транспортирует в кровь инсулин.
Она делиться условно врачами на три части: хвостик, головка и тельце. Удаление поджелудочной железы влечет за собой массы последствий. Именно поэтому врачи не торопятся делать такие операции. Но в некоторых случаях орган начинает полностью разлагаться и служит врагом собственному организму, проведении операции тогда является единственно верным решение. Отказ от операции приведет к летальному исходу больного.
Какие показания требуют удаления поджелудочной?
Если медикаментозное лечение и терапии не помогают, врач вынужден рекомендовать больному операцию по частичному или полному удалению поджелудки.
Операция нужна при:
Если железа удаляется не полностью, то извлеченные ткани проходят лабораторные исследования. Они помогают сформировать наиболее эффективный метод лечения и реабилитации после операции.
Особенности удаления головки
Удаление головки поджелудочной железы требуется в следующих случаях:
В большинстве случаев производиться деодуносохраняющая резекция, при которой могут дополнительно удаляться:
Хирург отделяет пораженную головку и вместе с ней желчный пузырь. Вся сложность состоит в том, что желчь не должна проступить в двенадцати перстную кишку. По окончанию остаток поджелудки связывают при помощи лимфатических каналов с тонкой кишкой, а вся желчь отходить в ее верхние каналы. Такой исход операции принято считать благоприятным.
Когда риск протечки желчи составляет более 80%, врач связывает остальную часть поджелудки вместе с желчным пузырем.
Особенности и последствия удаления хвоста поджелудочной железы
Причины для удаления хвоста поджелудки:
При наличии показаний проводиться неполная дистральная панкреотомия. Операция делается под общим наркозом. Хирург вскрывает брюшную часть, обнажая поджелудочную железу, удаляются все соединительные ткани хвоста с селезенкой и набрюшной полостью. Если абсцесс или опухоль пустила местазы в селезенку ее приходиться тоже удалять.
Прогноз удаления хвоста ухудшается, если вместе с ней удаляется селезенка. Человек становиться менее устойчивым к болезням инфекционного характера:
Удаление камней из поджелудочной железы: прогноз, особенности операции.
Камни в каналах поджелудки редкое явление. Но с годами количество пациентов с этой проблемой только растет. Не только камни в поджелудке могут мешать оттоку пищеварительной секреции, но и желчные, которые застряли в общем канале.
Медицина не смогла выявить точную причину патологии.
Проводить операцию рационально только тогда, когда размер камня превышает один сантиметр, в остальных случаях лечение проводиться медикаментозно или при помощи ДУВЛ.
Чтобы удалить камень из железы или протока разрезается мышечная ткань по месту его нахождения. Далее камень проталкивается в кишку, откуда выводиться естественным путем.
Более чем в 85% случаях имеет благоприятный исход.
Удаление кисты на поджелудочной железе: последствия, особенности.
В большинстве случаев операция назначается при обнаружении потенциально опасной ложной кисты поджелудки, она не имеет собственных стенок и присасывается к железе.
Ложную кисту при интенсивном росте удаляют вместе с пораженной тканью железы, оставшиеся части сшиваются между собой.
Удаление опухоли
Опухоль поджелудки можно охарактеризовать как выброс неконтролируемо растущих клеток, которые формируют новообразование.
Злокачественное новообразование удаляется только до того как размер достиг 2 см и оно начало пускать местазы. Доброкачественные новообразования всегда удаляются оперативно.
В медицине существует четыре способа удаления опухоли:
Последствия операции, если проводилось удаление части поджелудочной железы:
Как набрать вес после удаления?
Те, кому пришлось раз и навсегда попрощаться с этим жизненоважным органом, страдают не только от нехватки ферментов, сахарного диабета, но и от резкой потери веса.
Человек начинает терять вес, потому что вещества плохо усваиваются, к тому специфическая диета, которая запрещает большинство калорийных продуктов, тоже способствует этому.
Диета позволяет кушать нежирный белковый творог, мясо и рыбы. Чтобы поправиться нужно, увеличить качество и количество белка. Просто употребляйте больше мяса, рыбы, иногда можно скушать хлеба из пшеничной муки.
Почему удаляется поджелудочная железа?
Насколько бы опасна процедура не была, бывают случаи, когда поджелудочная железа уже не способна восстановиться и может привести к летальному исходу.
Вся опасность операции заключается в ферментах, которые могут выйти за пределы органа и начать уничтожать другие ткани и органы.
Операция имеет наибольшую опасность для:
Последствия и жизнь после
После операции жизнь пациента не меняется в лучшую сторону – он решился жизненноважного органа и теперь ему придется искусственно восполнять нехватку веществ.
Что пациент должен делать регулярно:
Питание и диета без поджелудочной
В течение двух суток со дня операции, пациент должен голодать. Допускается только чистая вода без газов, выпивать можно до одного литра за сутки, понемногу.
На третий день можно выпить не сладкий чай, съесть омлет из белков на пару и пресный суп. Разрешается рисовая или гречневая каша на воде или молоке.
Через 7 дней можно добавить немного пшеничного хлеба, кусочек сливочного масла и творог, протертые супы без капусты в рацион.
На 10 день можно ввести в рацион питания: суфле из низкокалорийной рыбы или мяса, фрикадельки на пару.
Рацион должен выглядеть следующим образом:
Источник
