Камни в поджелудочной железе питание после операции


Диета после операции на поджелудочной железе — единственный способ восстановления нормальной работы пищеварительного тракта. После такого метода лечения полноценная работа органов пищеварения нарушена, поэтому для снижения нагрузки на них необходимо неукоснительное соблюдение строгой диеты. Ограничения в рационе после операции позволяют избежать осложнений, обострений или рецидивов болезни.
Длительность соблюдения зависит от объема проведенного хирургического вмешательства. Обычно реабилитационный период занимает длительное время — от 6 до 12 месяцев, но иногда продолжается еще определенный промежуток времени.
Особенности диеты после операции
При назначении диеты после удаления поджелудочной железы учитываются:
- степень произведенного радикального лечения,
- тяжесть состояния больного,
- скорость его восстановления.
Особенности питания после операции различны в каждом периоде: диета в первые дни и недели существенно отличается от той, что назначается при выписке из стационара.
Полный голод
В первые три дня после удаления поджелудочной железы или частичной резекции назначается полный голод. В это время пациент находится в палате интенсивной терапии, где проводятся не только активные реанимационные мероприятия, но был исключен всякий контакт с видом и запахом пищи. Даже при отсутствии еды может возникнуть рефлекторная выработка ферментов, что приведет к обострению и появлению боли.
Парентеральное питание
После того как больной переведен в общую палату хирургического стационара, назначается парентеральное питание: внутривенно вводятся специальные белковые и углеводные смеси, а также жиросодержащие препараты, которые поддерживают орган, восстанавливают его после стресса и одновременно не создают функциональной нагрузки. Это связано с тем, что в состав этих смесей все необходимые белки входят в виде готовых аминокислот, и железе не приходится вырабатывать протеазы для расщепления белков, как это происходит при переваривании пищи. Аналогично отсутствует функциональная нагрузка при вливании низкомолекулярных углеводов и препаратов, содержащих липиды.
Секреция панкреатического сока и ферментов, расщепляющих жиры и углеводы, сведена к минимуму, поджелудочная железа сохраняет относительный покой. Это время ее восстановления после операции.
Благодаря такому ведению больного в первые дни поджелудочная железа защищена от самопереваривания: выработка ферментов сведена к минимуму, поступающие внутривенно готовые питательные компоненты усваиваются практически полностью, поддерживается гомеостаз и все важные показатели жизнедеятельности.
Все препараты, которые используются в первые дни после хирургического вмешательства, назначаются врачом. Индивидуально рассчитываются объем и количество всех составляющих, их пищевая ценность, объем вводимых растворов. Учитывается количество потерянной жидкости, масса тела больного, тяжесть состояния после операции.
Питательные смеси требуются из расчета 30–60 ккал на 1 кг веса пациента. В обязательном порядке добавляется инсулин: поджелудочная железа контролирует углеводный обмен в организме, так как разрушению подвергались все ткани органа, включая островки Лангерганса, вырабатывающие инсулин. После операции происходит резкое нарушение всех функций:
- экскреторной (выработка пищеварительных ферментов),
- инкреторной (производство инсулина, расщепляющего углеводы) – во многих случаях развивается сахарный диабет.
Специальные питательные смеси содержат:
- белки,
- углеводы,
- жиры.
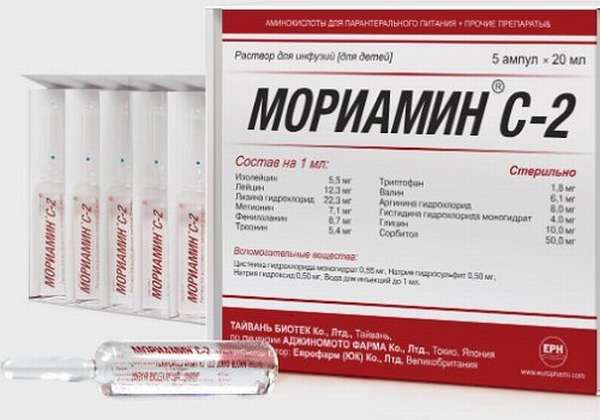
Белковые препараты необходимы поврежденному органу для клеточного восстановления тканей: они участвуют в строительстве мембран и других важных составляющих клеток. А также они имеют высокую энергетическую ценность. Каждая из них имеет хороший отзыв специалистов. Чаще всего применяются:
- Аминозол,
- Изовак,
- Амиген,
- Аминон,
- Полиамин,
- Гидролизин-2,
- Мориамин.
Жировые эмульсии:
- Липозин,
- Липофундин С,
- Интралипид.
Углеводы:
- глюкоза — от 5 до 50% концентрации растворов,
- фруктоза 5 и 20% — она предпочтительнее, поскольку меньше воздействует раздражающе на интиму (внутреннюю стенку) вен при парентеральном (внутривенном) введении.
Спирты добавляются как дополнительный энергетический субстрат, используются вместе с жировыми эмульсиями:
- Сорбитол,
- Ксилитол.
Они создают дополнительную осмолярность (густоту крови) и не требуют дополнительного введения инсулина.
Питание на 3 сутки после хирургического вмешательства
На 3 сутки после оперативного лечения разрешается щадящее питание. В первые 10–14 дней ограничения в еде очень жесткие. Калорийность ограничена. Разрешены:
- сухарики,
- протертые супы,
- каши (гречневая и рисовая), приготовленные на молоке, разбавленном с водой,
- паровой омлет из половины белка,
- с 6 дня — несвежий пшеничный хлеб,
- сливочное масло (15 г в день).

Пить можно:
- щелочную минеральную воду без газа (Славяновская, Боржоми, Нарзан, Ессентуки № 4, Поляна Квасова),
- отвар шиповника,
- кисель,
- несладкий некрепкий чай,
- компот из сухофруктов.
Разрешенная еда через 5–7 дней после операции
Через неделю добавляются, кроме уже разрешенного яичного, белки в виде нежирной рыбы и мяса в ограниченном количестве.
Всю первую неделю еда готовится исключительно на пару. Со второй — разрешено продукты отваривать.
Сразу после операции, как только разрешено больному есть самому, преимущество остается за белковой пищей:
- для переваривания жиров требуется большое количество ферментов, что является большой нагрузкой на поджелудочную железу,
- углеводы вызывают повышенный процесс брожения, что негативно сказывается на состоянии всех органов пищеварительного тракта (газы, скапливающиеся в кишечнике, давят на желудок и поджелудочную железу, вызывая боли, ощущение распирания, тяжести).
Принципы питания после панкреатэктомии
Панкреатэктомия — это операция по удалению поджелудочной железы. Она может быть:
- тотальной,
- дистальной — удаляется тело и хвост, остается головка поджелудочной железы.
Причины радикального лечения различны:
- рак тела или головки,
- панкреонекроз,
- камень,
- киста больших размеров.
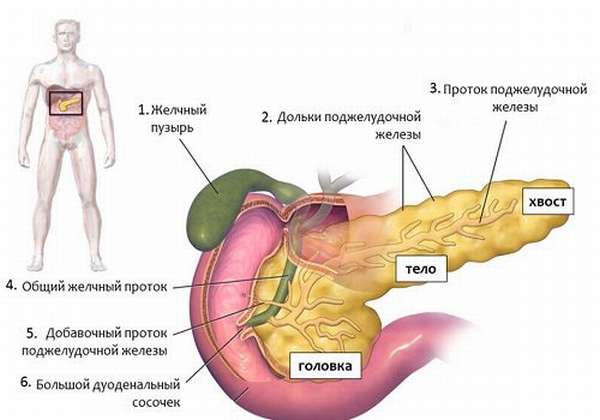
Онкология и некроз тканей поджелудочной железы являются самыми опасными состояниями, не оставляющими выбора в методах терапии. Лечением опухолей любой этиологии, даже если первоначальным очагом стал другой орган, а в поджелудочной железе возникли метастазы, занимается онколог. Врач этой специальности определяет нужный объем операции в каждом конкретном случае. В дальнейшем, в зависимости от оставшейся части органа, он объясняет, что категорически нельзя кушать, и определяет временные промежутки запрета.
Лечебное питание после полного удаления поджелудочной железы или ее части базируется на соблюдении следующих принципов:
- кратность приема пищи,
- количество употребляемой еды,
- восполнение необходимого объема жидкости,
- строгая необходимость придерживаться списка разрешенных и допустимых продуктов, исключая запрещенные.
Как часто питаться?
После операции кратность питания составляет 6–8 раз в день. Сокращение частоты требует увеличения объема. Это приведет к нарушению переваривания из-за недостатка как собственных ферментов, так и дополнительно принимаемых энзимных препаратов.
Нужно учитывать, что частый прием еды требует еще и тщательного пережевывания пищи — одно из условий ее хорошего усвоения. В слюне содержится амилаза — фермент, расщепляющий углеводы. Поэтому переваривание пищи начинается еще в ротовой полости.
Объём и калораж одного приёма пищи
Диетическое питание после операции представляет собой научно обоснованную программу, которая для пациента становится образом жизни. Разработана она основоположником диетологии, гастроэнтерологом М.И. Певзнером и используется при всех заболеваниях и сегодня.
В первые 5–7 дней после панкреатэктомии примерный суточный калораж — 1 000 ккал. Количество приемов пищи 6–8 раз. Исходя из этого, по специальной таблице рассчитывается допустимая энергоемкость каждого из них. Рекомендуется жидкая и полужидкая низкокалорийная пища в пределах стола № 0 по Певзнеру.
В последующие 5–7 дней питание соответствует столу № 1а, когда допускаются только блюда, приготовленные на пару. Еда притом должна быть протертой до консистенции пюре. Калорийность повышается до 1 500–1 800 ккал в день, разделенная на 5–6 раз в течение дня.
При дальнейшем расширении диеты и переходе на стол № 5П суточный калораж достигает 1 800—1 900 ккал, количество приемов пищи — по-прежнему 5–6 раз в день. Порции не должны превышать 250–300 граммов.
Сколько жидкости и как часто надо пить?
Употребление жидкости нужно для восполнения утраченного объема в процессе проведения операции, а также:
- для удаления из организма токсинов, которые образуются в результате гибели тканей,
- поддержания нормальной осмолярности (вязкости крови),
- предупреждения тромбообразования, которое является частым осложнением после оперативного лечения.
В первую неделю после хирургического вмешательства объем необходимой жидкости составляет 2,5 л. Через 2 недели ее количество уменьшается до 2 л в сутки, в дальнейшем ограничивается до 1,5 л. Это зависит от многих факторов:
- тяжести состояния,
- комплекции пациента,
- сопутствующих заболеваний (патология сердечно-сосудистой системы, почек).
Объем необходимой жидкости рассчитывается и контролируется врачом. Измеряется артериальное давление, исследуется выделительная функция почек.
Пить разрешается небольшими дозами по несколько глотков, но часто. Употребляемая жидкость должна быть комфортно теплой и без газов. Запрещены кислые, сладкие напитки, крепкий кофе, чай, какао, шоколад, наваристые жирные бульоны.
Примерное меню на неделю
Меню на неделю составляется индивидуально, а рацион рассчитывается каждому пациенту в зависимости от срока после операции и объема произведенного хирургического вмешательства, жизненно важных показателей. Каждое блюдо и рецепт его приготовления не должны содержать запрещенных продуктов даже в небольших количествах.
Примерный образец, по которому можно составить недельное меню:
- 1 завтрак — паровой омлет из белка яйца, гречневая каша, кофе из цикория,
- 2 завтрак — десерт из обезжиренного творога с йогуртом,
- обед — суп-пюре из тыквы, рыбный рулет, кисель,
- полдник — желе из фруктов, галетное печенье,
- ужин — салат из отварной свёклы, тефтели из курицы, отвар шиповника,
- перекус перед сном — кефир.
Диета после операции последующие 1,5–2 месяца
После выписки из стационара, через 1,5–2 месяца, питание расширяется. В него вносятся индивидуальные поправки с учетом сопутствующей патологии и переносимости различных продуктов. В этот период диета соответствует столу № 5 по Певзнеру. Она по-прежнему должна быть:
- дробной: 5–6 приемов пищи,
- небольшими порциями — не более 300 г на один прием,
- невысокой калорийности — не превышать 1 900 ккал/сут.
В нее постепенно вводятся новые продукты:
- мясо или рыба, но нежирные и в ограниченных количествах,
- йогурт и творог низкой калорийности.
Запрещено употребление жирного, жареного, острого, соленого. Исключаются специи, соусы, алкоголь, овощи и фрукты в свежем виде.

Разрешается прием углеводов в виде желе или мусса из перетертых фруктов или ягод. В случае развившегося нарушения толерантности к глюкозе или сахарного диабета легкоусвояемые углеводы исключаются, а сложные равномерно распределяются между всеми приемами еды в течение дня.
Как грамотно набрать вес истощенному организму?
В послеоперационный период происходит резкая потеря массы тела. Это связано с развивающимися нарушениями в деятельности органов пищеварения. К их числу относится мальабсорбция — утрата организмом способности усваивания полезных веществ, поступающих с пищей.
Чтобы прервать негативный процесс, назначается прием ферментных препаратов, а также лекарственных средств, способствующих восстановлению секреторной функции пораженного органа. Помимо этого, необходимо формирование правильных, с медицинской точки зрения, пищевых привычек.
Учитывая, что набор веса зависит от того, насколько хорошо усваиваются питательные вещества, необходимо:
- употреблять легкоусвояемые продукты,
- включать в рацион белковые продукты, по совету врача — протеиновые напитки,
- строго контролировать однократную порцию еды, используя электронные весы — это необходимо для того, чтобы выделяемых организмом и поступающих с лекарственными препаратами ферментов хватало на переваривание всей поступающей пищи,
- использовать готовое порционное питание, выпускаемое для малышей — оно содержит необходимое количество всех пищевых компонентов в нужной пропорции, а также витаминные и минеральные комплексы и хорошо усваивается,
- категорически отказаться от запрещенных продуктов, которые могут снизить вес: жирная еда приводит к появлению поноса, острая пища вызывает повышенную выработку желудочного и панкреатического сока и повышению обмена веществ, что приводит к еще большей потере веса.
Во всех случаях изменения в рационе необходимо посоветоваться с врачом, чтобы не нарушить равновесие в организме и не обострить болезнь. Но при соблюдении всех рекомендаций возможно восстановление функций пищеварения в кратчайшие сроки.
Список литературы
- Попова Т. С., Тамазашвили Т. Ш., Шесшопалов А. Е. Парентеральное и энтеральное питание в хирургии. М.: М-сити, 1996 г.
- Хорошилов И. Е. Пациенты до и после хирургического вмешательства: голодание или адекватное питание? Вестник хирургии. 2002 г. Т. 161, № 6 стр. 13–15.
- Минздравсоцразвития России от 12.03.03 «Методология применения парентерального и энтерального питания в комплексном лечении стационарных больных» Методическое письмо. М.
- Певзнер М.И. Основы диетики и диетотерапии. М.1992 г.
- Руководство по парентеральному и энтеральному питанию под редакцией И. Е. Хорошилова. СПб. Нормед-Издат. 2000 г.
- Луфт В.М., Костюченко А.Л., Лейдерман И.Н. Руководство по клиническому питанию больных в интенсивной медицине. СПб. Екатеринбург Фрам Инфо 2003 г.
Источник
Общие правила
Термин «камни в поджелудочной железе» означает образование камней и кальцификатов в ее протоках, что приводит к их закупорке (обтурации). Вследствие этого нарушается отток вырабатываемого панкреатического секрета и появляется клиника кальцифицирующего хронического панкреатита. Для данной формы характерно рецидивирующее течение с обострениями. Заболевание на ранних этапах напоминает острый панкреатит. Как правило, кальцифицирующий панкреатит имеет алкогольную этиологию. Под влиянием алкоголя состав панкреатического сока изменяется, в нем содержится больше белка и низкая концентрация бикарбонатов. Создаются условия для выпадения сначала белковых преципитатов (пробки), которые кальцифицируются и закупоривают панкреатические протоки.
Функциональной единицей поджелудочной железы являются клетки ациноциты, которые собраны в образования из 20-50 клеток — ацинусы. Последние связаны между собой протоковой системой. Клетки поджелудочной железы синтезируют и секретируют в протоки секрет, состоящий из ферментов: химотрипсина, трипсина, коллагеназы, эластазы, липазы. Ферменты обладают протео- и липолитической активностью, но в клетках и протоках они находятся в неактивной форме, а при поступлении в просвет двенадцатиперстной кишки переходят в активную под влиянием энтерокиназ, кишечного сока и цитокиназ.
Таким образом, железа защищена от самопереваривания, но любое препятствие продвижению секрета (сужение протоков, густой секрет, а в данном случае — камни в поджелудочной железе) становится причиной активации ферментов внутри протоков, аутолиза ткани железы и развития панкреонекроза. Повышение уровня ферментов во время приступа указывает на препятствие в протоках. Механизм боли связан с повышением давления в протоке и воспалительной инфильтрацией паренхимы органа.
Лечение в первую очередь должно быть направлено на снятие спазма мускулатуры. Важным компонентом является блокада синтеза соляной кислоты. С этой целью назначаются ингибиторы протонной помпы. Это приводит к повышению рН в двенадцатиперстной кишке и уменьшению образования стимуляторов панкреатической секреции. Таким образом обеспечивается «функциональный покой» железе.
Для уменьшения боли при обострении панкреатита применяются препараты панкреатических ферментов (например, Креон). Обезболивающий эффект связан с тем, что попадание их в двенадцатиперстную кишку разрушает релизинг-пептиды — стимуляторы секреции ферментов. Разрушение такого рода веществ снижает секрецию железой ферментов и уменьшается давление в протоках и паренхиме.
Диета при панкреатите играет важную роль на всех этапах заболевания. Алгоритм питания включает: непродолжительный голод, парентеральное и энтеральное питание (по показаниям) и диетическую терапию — Стол № 5П. Доказано, что продолжительное голодание усиливает липолиз (расщепление жиров в клетке), вызывает нарушение белкового обмена, метаболический ацидоз, усугубляет изменения в железе. А полноценное питание (парентеральное и энтеральное) обеспечивает организм углеводами, липидами, аминокислотами, энергией, корректирует метаболические расстройства. Раннее назначение питания ускоряет репаративные процессы в железе.
При обострении в первые 1-2 дня показан голод. Больной может употреблять жидкость 1,0-1,5 л небольшими порциями, включая щелочную минеральную воду, настой шиповника, слабо заваренный чай.
Небольшая часть больных с тяжелым панкреатитом и развивающейся недостаточностью питания при дисфункции кишечника нуждаются в лечебном энтеральном или парентеральном питании. Парентеральное питание — это инфузия препаратов аминокислот (Инфезол, Аминосол, Аминопептид) и жировых эмульсий (Липовеноз, Липофундин, Интралипид). Энтеральное питание (применяют Пептамен, Нутризон, осуществляется с помощью еюнальных зондов (зонд вводится в тощую кишку) и оно предпочтительно при лечении острого панкреатита или тяжелого обострения хронического. Такой способ введения хорошо переносится и не стимулирует секреторный ответ железой.
По мере улучшения состояния больной на 4-7 день переводится на пероральное питание. Восстанавливающая диета сначала включает жидкую углеводную пищу, которая мало стимулирует панкреатическую секрецию. Начинают питание со слизистых супов, протертых молочных каш в жидком состоянии, киселей и жидких овощных пюре.
Через несколько дней вводится белковая пища (творожная паста и суфле, суп-крем из мяса), незначительное количество жиров в виде сливочного масла можно употреблять с 7 дня. При легких обострениях можно сразу переходить на овсяную (рисовую) кашу, сваренную на воде, нежирную белковую пищу (творог, омлеты, отварное мясо) и не грубые макаронные изделия. В целом питание богато углеводами и снижено содержание жиров и белков.
Основной диетический Стол №5П основывается на механическом, химическом и термическом щажении железы, подавлении выработки ферментов, уменьшении застоя в протоках и двенадцатиперстной кишке, а также уменьшении возбудимости желчного пузыря.
- Дробное питание.
- Запрещен обильный прием пищи.
- Блюда готовятся в отварном и протертом или измельченном виде.
- Увеличено содержание белка, жира и углеводов по сравнению с восстановительным периодом питания. Однако количество жиров не превышает 60-70 г, вводить их нужно постепенно.
- Соль до 6 г.
- Исключены экстрактивные вещества: мясо варят небольшими кусочками, сливая воду, после чего используют для приготовления блюд (котлеты, суфле или пудинги), а также грубая клетчатка овощей.
- Овощи с небольшим содержанием клетчатки отваривают и мелко рубят.
- Исключение алкоголя.
- Запрещено употребление соленой, жареной и жирной пищи.
В период стойкой ремиссии показано включение овощей и фруктов уже в сыром виде. Они служат гарнирами к мясным и рыбным блюдам. Каши и макаронные изделия составляют основу рациона, их готовят с сухофруктами, прокрученным мясом и овощами. Осторожно вводят соусы домашнего приготовления на молоке и сметане и пряности. Супы едят не протертыми.
Обструкция протока камнями, которая сопровождается нарушением оттока, частыми приступами, поддерживает наличие псевдокист в ткани железы, рассматривается как показание для хирургического лечения.
Разрешенные продукты
Диета при камнях в поджелудочной железе должна включать:
- Супы на воде или овощных бульонах, в которые вводят в первое время перетертые овощи. Позже овощи для первых блюд мелко шинкуют, но не поджаривают. Готовят супы-пюре, добавляют крупы и хорошо их разваривают. Разрешается заправлять супы сметаной, сливочным маслом или сливками.
- Каши на воде или с молоком, приготовленные из манной, овсяной, гречневой круп и риса. Каши хорошо разваривают и перетирают или разминают, доводят до полувязкой консистенции. Возможен вариант приготовления каш из крупяной муки, можно готовить суфле.
- Отварные и перетертые: картофель, тыкву, зеленый горошек, кабачки, морковь, патиссоны, свеклу, цветную капусту. При удовлетворительном состоянии и хорошей переносимости вводится сырая тертая морковь, тыква, помидоры и огурцы без кожуры.
- Нежирную рыбу, приготовленную на пару или отварную. Для приготовления блюд выбирают судака, хека, треску, щуку, сазана, минтай, путассу. Для разнообразия готовят блюда из котлетной массы. Нельзя есть тушеную или припущенную рыбу, поскольку такие блюда содержат большое количество экстрактивных веществ.
- Телятину, говядину, кролика, индейку, курицу в отварном виде. Из отварного мяса делают суфле и пюре, а из котлетной массы — котлеты, тефтели, зразы, фрикадельки, кнели. Мягкое мясо курицы и кролика употребляют в кусковом виде.
- Нежирные кисломолочные продукты, творог средней жирности, тертый неострый сыр. Молоко и сметану используют в виде добавок в различные блюда.
- Омлеты — большей частью белковые.
- Жиры, употребление которых начинают со сливочного масла, а потом вводят рафинированные масла.
- Подсушенный пшеничный хлеб, можно употреблять несдобное печенье.
- Сметанные и молочные соусы, для сгущения которых используют неподжаренную муку.
- Печеные яблоки, распаренные протертые сухофрукты. Из фруктов делают муссы, пастилу, варенье, кисели, компоты. Осторожно вводят сырые фрукты и ягоды, которые первое время протирают.
Таблица разрешенных продуктов
| Белки, г | Жиры, г | Углеводы, г | Калории, ккал | |
Овощи и зелень | ||||
| кабачки | 0,6 | 0,3 | 4,6 | 24 |
| капуста брокколи | 3,0 | 0,4 | 5,2 | 28 |
| капуста цветная | 2,5 | 0,3 | 5,4 | 30 |
| картофель | 2,0 | 0,4 | 18,1 | 80 |
| морковь | 1,3 | 0,1 | 6,9 | 32 |
| огурцы | 0,8 | 0,1 | 2,8 | 15 |
| помидоры | 0,6 | 0,2 | 4,2 | 20 |
| тыква | 1,3 | 0,3 | 7,7 | 28 |
Фрукты | ||||
| яблоки | 0,4 | 0,4 | 9,8 | 47 |
Орехи и сухофрукты | ||||
| курага | 5,2 | 0,3 | 51,0 | 215 |
| урюк | 5,0 | 0,4 | 50,6 | 213 |
| чернослив | 2,3 | 0,7 | 57,5 | 231 |
Крупы и каши | ||||
| гречневая крупа (ядрица) | 12,6 | 3,3 | 62,1 | 313 |
| манная крупа | 10,3 | 1,0 | 73,3 | 328 |
| овсяная крупа | 12,3 | 6,1 | 59,5 | 342 |
| рис | 6,7 | 0,7 | 78,9 | 344 |
Хлебобулочные изделия | ||||
| хлеб пшеничный | 8,1 | 1,0 | 48,8 | 242 |
Кондитерские изделия | ||||
| варенье | 0,3 | 0,2 | 63,0 | 263 |
| желе | 2,7 | 0,0 | 17,9 | 79 |
| зефир | 0,8 | 0,0 | 78,5 | 304 |
| мармелад фруктово-ягодный | 0,4 | 0,0 | 76,6 | 293 |
| пастила | 0,5 | 0,0 | 80,8 | 310 |
| печенье мария | 8,7 | 8,8 | 70,9 | 400 |
Сырье и приправы | ||||
| мед | 0,8 | 0,0 | 81,5 | 329 |
| сахар | 0,0 | 0,0 | 99,7 | 398 |
Молочные продукты | ||||
| кефир 1.5% | 3,3 | 1,5 | 3,6 | 41 |
| простокваша 1% | 3,0 | 1,0 | 4,1 | 40 |
| ацидофилин 1% | 3,0 | 1,0 | 4,0 | 40 |
Сыры и творог | ||||
| творог 1% | 16,3 | 1,0 | 1,3 | 79 |
| творог 1.8% (нежирный) | 18,0 | 1,8 | 3,3 | 101 |
Мясные продукты | ||||
| говядина | 18,9 | 19,4 | 0,0 | 187 |
| кролик | 21,0 | 8,0 | 0,0 | 156 |
Птица | ||||
| куриная грудка вареная | 29,8 | 1,8 | 0,5 | 137 |
| индейки филе отварное | 25,0 | 1,0 | – | 130 |
Яйца | ||||
| яйца куриные | 12,7 | 10,9 | 0,7 | 157 |
Рыба и морепродукты | ||||
| камбала | 16,5 | 1,8 | 0,0 | 83 |
| минтай | 15,9 | 0,9 | 0,0 | 72 |
| путассу | 16,1 | 0,9 | – | 72 |
| треска | 17,7 | 0,7 | – | 78 |
| хек | 16,6 | 2,2 | 0,0 | 86 |
| щука | 18,4 | 0,8 | – | 82 |
Масла и жиры | ||||
| масло сливочное | 0,5 | 82,5 | 0,8 | 748 |
| масло подсолнечное | 0,0 | 99,9 | 0,0 | 899 |
Напитки безалкогольные | ||||
| вода | 0,0 | 0,0 | 0,0 | – |
| вода минеральная | 0,0 | 0,0 | 0,0 | – |
Соки и компоты | ||||
| абрикосовый сок | 0,9 | 0,1 | 9,0 | 38 |
| морковный сок | 1,1 | 0,1 | 6,4 | 28 |
| персиковый сок | 0,9 | 0,1 | 9,5 | 40 |
| тыквенный сок | 0,0 | 0,0 | 9,0 | 38 |
| шиповниковый сок | 0,1 | 0,0 | 17,6 | 70 |
| * данные указаны на 100 г продукта | ||||
Полностью или частично ограниченные продукты
Рацион больных при этом заболевании не должен содержать:
- Бульоны (мясной/грибной/рыбный), нельзя употреблять борщ, щи, окрошку и свекольник.
- Овощи с грубой клетчаткой, к которым относятся: брюква, капуста, редис, репа, редька, баклажаны, бобовые и грибы.
- Субпродукты, жирную рыбу и мясо, любые жареные блюда, в том числе жареные яйца, копчености, тушеное мясо или рыбу, колбасы, консервы, рыбную икру, вяленую соленую рыбу.
- Ржаной хлеб, любую свежую выпечку, кондитерские изделия (пирожные, торты, печенье) с кремом, жареные мучные изделия (пирожки, оладьи, блинчики, сырники).
- Сухие рассыпчатые и не разваренные каши. Из рациона исключаются: пшенная, ячневая, перловая и кукурузная каши, которые считаются грубыми и трудноперевариваемыми.
- Сырые овощи и фрукты, которые после обострения вводятся очень осторожно, наблюдая за самочувствием.
- Черный крепкий кофе, виноградный сок, шоколад, мороженое, варенье, мёд, какао, любые напитки с газом.
- Алкоголь.
- Кулинарные жиры, сливки, сало, жирное молоко и творог, не подходит для употребления также и творог повышенной кислотности.
- Приправы, соусы и пряности (хрен, кетчуп, горчица, перец, майонез).
- Чрезмерно сладкие фрукты с большим содержанием углеводов — бананы, виноград, финики, которые способны усилить вздутие.
Таблица запрещенных продуктов
| Белки, г | Жиры, г | Углеводы, г | Калории, ккал | |
Овощи и зелень | ||||
| овощи консервированные | 1,5 | 0,2 | 5,5 | 30 |
| баклажаны | 1,2 | 0,1 | 4,5 | 24 |
| брюква | 1,2 | 0,1 | 7,7 | 37 |
| горох | 6,0 | 0,0 | 9,0 | 60 |
| капуста | 1,8 | 0,1 | 4,7 | 27 |
| лук репчатый | 1,4 | 0,0 | 10,4 | 41 |
| нут | 19,0 | 6,0 | 61,0 | 364 |
| перец салатный | 1,3 | 0,0 | 5,3 | 27 |
| петрушка | 3,7 | 0,4 | 7,6 | 47 |
| редис | 1,2 | 0,1 | 3,4 | 19 |
| редька белая | 1,4 | 0,0 | 4,1 | 21 |
| укроп | 2,5 | 0,5 | 6,3 | 38 |
| фасоль | 7,8 | 0,5 | 21,5 | 123 |
| хрен | 3,2 | 0,4 | 10,5 | 56 |
| шпинат | 2,9 | 0,3 | 2,0 | 22 |
| щавель | 1,5 | 0,3 | 2,9 | 19 |
Фрукты | ||||
| бананы | 1,5 | 0,2 | 21,8 | 95 |
Ягоды | ||||
| виноград | 0,6 | 0,2 | 16,8 | 65 |
Грибы | ||||
| грибы | 3,5 | 2,0 | 2,5 | 30 |
| грибы маринованные | 2,2 | 0,4 | 0,0 | 20 |
Орехи и сухофрукты | ||||
| орехи | 15,0 | 40,0 | 20,0 | 500 |
| изюм | 2,9 | 0,6 | 66,0 | 264 |
| семечки | 22,6 | 49,4 | 4,1 | 567 |
| финики | 2,5 | 0,5 | 69,2 | 274 |
Крупы и каши | ||||
| кукурузная крупа | 8,3 | 1,2 | 75,0 | 337 |
| пшенная крупа | 11,5 | 3,3 | 69,3 | 348 |
| ячневая крупа | 10,4 | 1,3 | 66,3 | 324 |
Мука и макаронные изделия | ||||
| макароны | 10,4 | 1,1 | 69,7 | 337 |
| пельмени | 11,9 | 12,4 | 29,0 | 275 |
Хлебобулочные изделия | ||||
| булочки сдобные | 7,9 | 9,4 | 55,5 | 339 |
| хлеб ржаной | 6,6 | 1,2 | 34,2 | 165 |
Кондитерские изделия | ||||
| крем кондитерский | 0,2 | 26,0 | 16,5 | 300 |
| тесто песочное | 6,5 | 21,6 | 49,9 | 403 |
Мороженое | ||||
| мороженое | 3,7 | 6,9 | 22,1 | 189 |
Шоколад | ||||
| шоколад | 5,4 | 35,3 | 56,5 | 544 |
Сырье и приправы | ||||
| горчица | 5,7 | 6,4 | 22,0 | 162 |
| майонез | 2,4 | 67,0 | 3,9 | 627 |
Молочные продукты | ||||
| молоко 4.5% | 3,1 | 4,5 | 4,7 | 72 |
| сливки 35% (жирные) | 2,5 | 35,0 | 3,0 | 337 |
| сливки взбитые | 3,2 | 22,2 | 12,5 | 257 |
| сметана 30% | 2,4 | 30,0 | 3,1 | 294 |
Сыры и творог | ||||
| сыр пармезан | 33,0 | 28,0 | 0,0 | 392 |
Мясные продукты | ||||
| свинина жирная | 11,4 | 49,3 | 0,0 | 489 |
| сало | 2,4 | 89,0 | 0,0 | 797 |
| бекон | 23,0 | 45,0 | 0,0 | 500 |
Колбасные изделия | ||||
| колбаса с/копченая | 9,9 | 63,2 | 0,3 | 608 |
Птица | ||||
| курица копченая | 27,5 | 8,2 | 0,0 | 184 |
| утка | 16,5 | 61,2 | 0,0 | 346 |
| утка копченая | 19,0 | 28,4 | 0,0 | 337 |
| гусь | 16,1 | 33,3 | 0,0 | 364 |
Рыба и морепродукты | ||||
| рыба копченая | 26,8 | 9,9 | 0,0 | 196 |
| икра черная | 28,0 | 9,7 | 0,0 | 203 |
| икра лососевая зернистая | 32,0 | 15,0 | 0,0 | 263 |
| лосось | 19,8 | 6,3 | 0,0 | 142 |
| рыбные консервы | 17,5 | 2,0 | 0,0 | 88 |
| семга | 21,6 | 6,0 | – | 140 |
| форель | 19,2 | 2,1 | – | 97 |
Масла и жиры | ||||
| жир животный | 0,0 | 99,7 | 0,0 | 897 |
| жир кулинарный | 0,0 | 99,7 | 0,0 | 897 |
Напитки алкогольные | ||||
| вино красное сухое | 0,2 | 0,0 | 0,3 | 68 |
| водка | 0,0 | 0,0 | 0,1 | 235 |
| пиво | 0,3 | 0,0 | 4,6 | 42 |
Напитки безалкогольные | ||||
| вода содовая | 0,0 | 0,0 | 0,0 | – |
| кола | 0,0 | 0,0 | 10,4 | 42 |
| кофе растворимый сухой | 15,0 | 3,5 | 0,0 | 94 |
| спрайт | 0,1 | 0,0 | 7,0 | 29 |
Соки и компоты | ||||
| виноградный сок | 0,3 | 0,0 | 14,0 | 54 |
| * данные указаны на 100 г продукта | ||||
Меню (Режим питания)
В период обострения питание достаточно скудное. Блюда употребляются только в протертом виде: жидкие каши, суфле из овощей и мяса, паровой омлет. Можно употреблять свежий некислый творог, который готовят из пресного молока, добавляя хлористый кальций.
Постоянно питание в период ремиссии приближено к полноценному. Супы варят на воде с крупами и овощами. Говядина, курица, кролик должны быть без жира и мелко порезанными.
Нежирную рыбу можно подавать куском. Из овощей вводят цветную капусту, свеклу, тыкву. На десерт можно есть печеные ли тушеные яблоки, протертые компоты. Сливочное масло в небольшом количестве можно добавлять в готовые блюда. Ограничивают перловую, ячневую, кукурузную, пшенную каши.
| Завтрак |
|
| Второй завтрак |
|
| Обед |
|
| Полдник |
|
| Ужин |
|
| На ночь |
|
| Завтрак |
|
| Второй завтрак |
|
| Обед |
|
| Полдник |
|
| Ужин |
|
| На ночь |
|
| Завтрак |
|
| Второй завтрак |
|
| Обед |
|
| Полдник |
|
| Ужин |
|
| На ночь |
|
Плюсы и минусы
| Плюсы | Минусы |
