Как зашивают поджелудочную железу
Операции на поджелудочной железе предусматривают множество подкатегорий, которые призваны улучшать качество уровня жизни пациентов гастроэнтерологического отделения.
Уникальность представленной железы заключается в том, что он одновременно является органом, который вырабатывает внешний и внутренний секрет. Он отвечает за выработку ферментов, которые гарантируют стабильное пищеварение. Секрет поступает по выводным протокам в кишечник. Также орган является генератором гормонов, которые поступают прямо в кровь. Если вовремя не оказать лечение, то пострадавшая железа быстро выходит из строя, задевая из-за своей дестабилизации соседние ткани.
Особенно опасным является вариант, когда у пострадавшего обнаружили опухоль онкологического характера, будь то доброкачественное или злокачественное образование. Практически всегда подобный сценарий требует вмешательства по удалению проблемного участка.
Медицинские показания
Анатомически поджелудочная железа принадлежит к верхнему отделу брюшной полости, располагаясь позади желудка. Место локализации находится довольно глубоко, что представляет некоторую сложность во время хирургического вмешательства.
Схематически орган можно разделить на три части: тело, хвост, головку. Все из них тесно прилегают к смежным органам. Так, головку огибают двенадцатиперстная кишка, а задняя поверхность прилегает к правой почке с надпочечником. Часть соприкасается с аортой, полыми венами, селезенкой и важным сосудистым путям.
Из-за столь плотной анатомической наполненности люди часто задаются вопросом, делают ли вообще частичное, либо полное иссечение органа. Но если за процедуру ответственен опытный хирург, то он справится даже со столь сложными задачами.
Уникальный орган поражает не только своей обширной функциональностью и расположением. У него довольно необычное строение, которое предусматривает не только соединительную ткань, но и железистый аналог. Дополнительно паренхиматозная составляющая организма имеет обильную сосудистую сеть и протоки.
Медики признают, что указанная железа мало понятна в плане этиологии и патогенеза. Из-за этого ее излечение часто предусматривает длительный комплексный подход. Иногда даже при положительной динамике проявляются негативные последствия.
Среди наиболее распространенных возможных осложнений выделяют:
- кровотечения;
- нагноения;
- рецидивы;
- расплавление окружающей ткани;
- выход агрессивного фермента за допустимые границы.
Из-за этого хирургическая технология применяется только в исключительных случаях, когда понятно, что никакие другие альтернативные способы не помогут справиться со сложившейся ситуацией. Удаление проблемной части брюшной полости, либо частично позволит избавиться от постоянного болевого синдрома, улучшить его самочувствие и даже предотвратить летальный исход.
Среди основных медицинских показаний эксперты отмечают:
- острый воспалительный процесс;
- панкреонекроз;
- перитонит;
- панкреатит некротического формата с нагноением, что является показанием для экстренного проведения иссечения;
- абсцесс;
- травма с последующим кровотечением;
- новообразования;
- киста;
- псевдокиста.
Последняя вариация предусматривает болезненность и нарушения оттока.
В зависимости от первоисточника заболевания будет определяться тип операции. Современная классификация предусматривает следующие разновидности:
- некрэктомия, которую запускает некроз;
- тотальная панкреатэктомия;
- дренирование абсцесса;
- дренирование кисты.
Отдельно рассматриваются решения по надобности иссечения только части органа, что называется резекцией. Когда необходимо удаление головки, то используется один из наиболее популярных видов резекции – панкреатодуодельный. А при обнаруженных поражениях в области хвоста, либо тела не обойтись без дистального формата резекции.
Хирургия для помощи больным острым панкреатитом
После того как у пострадавшего подтверждают течение острого панкреатита, то сначала медики пытаются восстановить былое здоровье без операции. Но когда альтернативные подходы не дают должного результата, то без радикальных мер не обойтись.
Эксперты отмечают, что, несмотря на серьезность недуга, строгих критериев для показания к процедуре при панкреатите острого типа не существует.
Основными указателями о надобности привлекать хирургию числятся:
- инфицированный панкреонекроз, который характеризуется гнойным расплавлением тканей;
- неэффективность консервативной терапии сроком более двух дней;
- абсцессы;
- гнойные накопления при перитоните.
Особенную сложность даже для настоящих профессионалов считается некротическое течение болезни, когда нагноение преследует около 70% всех потерпевших.
Без радикальных решений смертность составляет 100%.
Когда у пациента подтверждают инфицированный панкреонекроз, то ему экстренно назначают открытую лапаротомию с очищением от омертвевших клеток и дренированием послеоперационного ложа.
Согласно статистике, около 40% клинических случаев требует в будущем повторную лапаротомию. Точный временной промежуток вряд ли озвучит даже опытный гастроэнтеролог. Причиной для повтора называют надобность до конца избавиться от вредоносных пораженных некрозом тканей.
При особенно сложных сценариях медики даже не ушивают брюшную полость, оставляя ее в открытом состоянии, чтобы при риске кровотечения быстро тампонировать проблемную зону.
Многих стоящих на учете в гастроэнтерологическом отделении больницы интересует факт того, сколько стоит подобная помощь. Но здесь нет определенной цифры, так как учитывает особенность каждой операции вместе с привлеченными лекарствами, анестезией и последующим восстановлением. Врачи предупреждают, что если пациенту сделали операцию, то это еще не конец трат.
Всегда сохраняется риск надобности повторного вмешательства. Цена повысится и из-за надобности проходить довольно длительную реабилитацию. Отдельно на стоимость влияет надобность прибегать к холецистэктомии. Эта мера нужна, если вместе с основным заболеванием у потерпевшего нашли еще желчнокаменную болезнь. Тогда за один заход хирург избавится и от желчного пузыря.
Какая операция показана при абсцессах
Если у человека подтвердили наличие абсцесса, то с отправкой в операционную затягивать нельзя. Особенно тогда, когда абсцесс стал прямым следствием ограниченного некроза после попадания инфекционного возбудителя. Иногда провокатором отклонения становится отдаленный период нагноения псевдокисты.
Обычно люди спрашивают, что можно предпринять в столь серьезной ситуации, кроме операции, но без вскрытия с дренированием жизнь человек вряд ли удастся спасти. В зависимости от территории поражения будет зависеть, какой технологии гастроэнтеролог отдаст предпочтение:
- открытой;
- лапароскопической;
- внутренней.
Первая комбинация базируется на лапаротомии, где фигурирует вскрытие абсцесса с дренированием его полости до тех пор, пока участок полностью не очистится.
Когда принимается вердикт в пользу лапароскопического дренирования, то обязательно привлекается лапароскоп, с помощью которого вскрытие проблемной точки происходит аккуратно. Далее эксперт удаляет нежизнеспособные ткани, устанавливает каналы для функционирования полноценного дренажа.
Сложной в исполнении и одновременно продуктивной методикой является внутреннее дренирование, трудность которого заключается во вскрытии абсцесса посредством вмешательства через заднюю стенку желудка. Для успешного исхода используется лапаротомический или лапароскопический доступ.
Итог представлен в виде выхода вредоносного содержимого через искусственно созданный свищ. Киста со временем облитерируется, а свищевое отверстие затягивается.
Нужна ли операция при псевдокисте
Псевдокиста является последствием острого воспалительного процесса в поджелудочной области. С физиологической точки зрения псевдокистой называют полость, которая не получила сформировавшуюся оболочку, а внутри ее имеется панкреатический сок.
Некоторые ошибочно полагают, будто такой диагноз – это рак, но на деле избавиться от него на порядок проще, нежели при диагностировании онкологии. Касается это даже ситуаций, когда обнаружены внушительные скопления вплоть до 5 сантиметров по диаметру.
Если не помочь больному на данном этапе, то он в скором времени столкнется с многочисленными осложнениями, которые выражаются в:
- сдавливании окружающих тканей или протоков;
- хронических болевых ощущениях;
- нагноении вплоть до образования абсцесса;
- эрозии сосудов с кровотечением из-за воздействия агрессивных пищеварительных ферментов;
- прорыве накоплений в брюшную полость.
Подтверждают подобные печальные сценарии многочисленные отзывы тех, кто уже успел пройти через столь сложное испытание. Им для облегчения состояния назначали:
- чрезкожное наружное дренирование;
- иссечение псевдокисты;
- внутреннее дренирование, что базируется на создании анастомоза кисты с желудком, либо петлей кисты.
Один из вариантов представленных выше выбирается исключительно на основе результатов анализов.
Особенности резекции
Удаление части органа назначается только тогда, когда по-другому спасти здоровье не получается. Обычно это происходит вследствие поражения новообразованием, либо после недавно перенесенной травмы, когда общий прогноз остается стабильно положительным. Очень редко к радикальному иссечению прибегают, если человек стал жертвой хронического панкреатита.
Из-за некоторых анатомических отличительных черт кровоснабжения железы удалить можно только одну из двух частей:
- головку;
- тело с хвостом.
Но первое решение предусматривает обязательное вырезание двенадцатиперстной кишки, так как система имеет единое кровоснабжение.
Для снижения процентного соотношения рисков хирургического вмешательства на поджелудочной железе медики разработали несколько версий резекции. Наиболее востребованной является панкреатодуоденальная вариация, которую еще называют методом Уиппла. Технология опирается на извлечение не только пораженной головки железы вместе с огибающей орган двенадцатиперстной кишки, но и часть желудка, желчного пузыря и соседних лимфатических узлах.
Показано столь обширное вмешательство при раке фатерова сосочка или опухоли, которая расположилась на указанной территории. Но на иссечении дело не заканчивается, ведь хирург обязан соорудить отвод для желчи. Для реконструкции используют оставшиеся ткани железы. Внешне это будет выглядеть, будто специалист заново сформировал испорченные отделы пищеварительного тракта из того, что осталось в брюшной полости.
Программа восстановления предусматривает сразу несколько анастомозов:
- выходной желудочный отдел с тощей кишкой;
- проток культи поджелудочной с кишечной петлей;
- общий желчный проток с кишкой.
Изредка, исходя из сложившейся на момент проведения операции, хирурги отдают предпочтение панкреатогастроанастомозу. Он базируется на выводе панкреатического протока в желудок, а не как обычно – в кишечник.
Дистальная вариация необходима для освобождения от опухоли, которая дислоцируется в теле или хвосте. Считается, что это более тяжелый случай, если речь идет о злокачественных онкологических образованиях. Они практически всегда являются неоперабельными, так как слишком скоро прорастают в кишечную сосудистую систему. Из-за этого к столь радикальному решению хирурги чаще склоняются, если была подтверждена доброкачественность опухоли.
Трудностей добавляет тот факт, что дистальный аналог обязательно охватывает надобность удалить селезенку. Объясняется столь сложная система тем, что методика связана с распространением на послеоперационной стадии сахарного диабета.
Иногда планы приходится менять прямо на месте. При раскрытии брюшной полости доктор может отметить более обширное распространение патологии, что побудит его воспользоваться крайней мерой – тотальной панкреатэктомией. Это означает, что планируется полное иссечение органа ради сохранения здоровья.
Какие операции делают при хроническом панкреатите
Некоторые пациенты полагают, что при сахарном диабете вместе с сопутствующей дестабилизацией деятельности железы из-за хронического панкреатита выручит только операция. Но эксперты предупреждают, что при подобном состоянии поджелудочной можно надеяться только на облегчение состояния, а не на полное выздоравливание без рисков рецидива.
Чтобы помочь потерпевшим от хронической формы столь опасного недуга, медики разработали несколько практик в хирургии:
- дренирование протоков, что необходимо при ярко выраженной проблемной проходимости;
- резекция с дренированием кисты;
- резекция головки, что свойственно механической желтухе, стенозе двенадцатиперстной кишки;
- панкреатэктомия при масштабных поражениях.
Особенного внимания заслуживают камни, которые откладываются в протоках. Они частично, либо полностью блокируют прохождение секрета, что провоцирует острый болевой синдром. При сильных болях и невозможности ослабить их проявления с помощью фармакологических веществ, нет никакого другого выхода, кроме классической операции.
Такая техника носит название вирсунготомия. Она означает рассечение протока для удаления камня, либо дренаж выше уровня обструкции.
Успех пересадки органа
Относительно новым словом в хирургии по вопросам здоровья поджелудочной стала пересадка. Впервые она была произведена в 1967 году. Но уже тогда научные сотрудники знали, что менять органы получится только вместе с сопутствующей двенадцатиперстной кишкой.
Несмотря на то, что с другими внутренними органами после своеобразного обмена получается прожить довольно долго, то, сколько живут после такой пересадки, не особо радует. В официальной медицине наиболее длительная продолжительность жизни после успешного исхода составила чуть более трех лет.
Из-за слишком высоких рисков для пациента, а также высокого порога сложности эта пересадка не пользуется значительным спросом, даже если потерпевшему диагностировали злокачественное образование.
Трудности заканчиваются тем, что железа является гиперчувствительным компонентом брюшной полости. Даже при бережном прикосновении пальцем она получает существенные травмы. Если добавить к этому надобность сшить огромное число сопутствующих больших и маленьких сосудов, то манипуляция превращается в многочасовое испытание для всего медицинского персонала и пациента.
С поиском донора все тоже не особенно гладко, так как этот орган относится к непарным, что означает возможность взять его только от умершего человека. Он должен не просто подходить по всем параметрам, но и дать предварительное разрешение об использовании его органов для нуждающихся в этом.
Но даже если получится заполучить такого донора, то доставлять нужную часть брюшины необходимо сверхбыстро. Железа чувствительна к недостатку кислорода, а также начинает необратимые процессы через полчаса после прекращения стабильного кровотока.
Это означает, что даже после тщательно произведенного извлечения из предыдущего владельца в режиме заморозки она выживет не более пяти часов. Этого вряд ли хватит для организации транспортировки даже между соседними центрами трансплантации, а если добавить время на саму процедуру, то становится совсем непросто.
Если же пострадавшему повезло, и орган был доставлен в кратчайшие сроки, то алгоритм его установления включает:
- помещение в брюшину;
- соединение с печеночными сосудами;
- сопоставление с селезеночными и подвздошными сосудами.
Это сложно воплотить с технической стороны вопроса, а также сопровождается высоким шансом летального исхода вследствие обширного кровотечения и следующего за ним шока.
Послеоперационный период
После того как пациента переводят из операционной, ему в первые несколько суток назначают парентеральное питание. На практике это означает поступление специальных питательных растворов, которые вводятся через капельницу прямиком в кровь. Если позволяют возможности, то доктора настаивают на монтаже особенного кишечного зонда. Через него питательная смесь поставляет прямо в кишечник.
Уже через три дня разрешается начинать пить, а потом, по обстоятельствам назначается перетертая и полужидкая пища, которая не должна содержать соль, сахар. Но даже если диета соблюдается досконально, человек может столкнуться с некоторыми осложнениями вроде: гнойных воспалений; кровотечения; несостоятельности анастомозов; сахарного диабета; нарушение всасывания или переваривания еды.
Но подобное происходит достаточно редко, поэтому шансы на успешное выздоравливания сохраняются высокими. В отличие от некоторых других внутренних составляющих удаленная поджелудочная не представляет серьезной угрозы для пациента. При правильно подобранном питании и поддерживании лекарственной терапией получится прожить долгие годы без существенного снижения качества жизни.
Только стоит приготовиться к тому, что диеты придется придерживаться до конца своих дней, а также кушать не менее пяти раз в день небольшими партиями. Нужно следить за тем, чтобы трапеза оказалась легкой и без жира. Придется полностью отказаться от алкогольных напитков.
Вместо спиртосодержащих жидкостей лучше отдать предпочтение ферментным препаратам в кишечнорастворимой оболочке. Их индивидуально подберет лечащий врач каждому своему подопечному отдельно.
Необходимо будет ввести в привычку измерение уровня сахара, чтобы избежать развития сахарного диабета. Согласно статистике, он дает о себе знать в качестве осложнения только в половине случаев.
Только при учете всего вышеперечисленного и успешно проведенной операции получится снова вернуться к нормальной жизни. Не стоит пугаться резкого снижения веса в первые несколько месяцев после операции на органе, так как это привычное явление. Важнее всего – поддержать организм витаминами и сбалансированным питанием, чтобы не дать запуститься механизму сбоя иммунитета.
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Источник
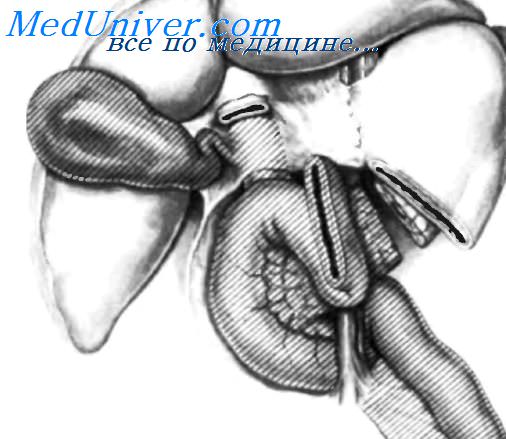
Техника резекции карциномы головки поджелудочной железы. Удаление опухоли головки поджелудочной железы.На данном полусхематическом рисунке показана зона резекции при классической операции Whipple Заштрихованная область-это то, что необходимо резецировать: головка, перешеек и проксимальный сегмент тела поджелудочной железы, дистальныи отдел желудка, 12-15 см проксимального участка тощей кишки, желчный пузырь и дистальныи сегмент общего желчного протока. Гемигастрэктомию обычно дополняют двусторонней стволовой ваготомиеи, чтобы свести к минимуму количество осложнений, таких как язва или послеоперационное кровотечение, Перед пересечением желудка коронарная артерия перевязана на 2-3 см ниже уровня, где она входит в малую кривизну. Желудочно-сальниковая дуга вдоль большой кривизны перевязана в месте соединения правой и левой желудочно-сальниковых артерий. Два эластичных зажима Finochietto или им подобных наложены поперек желудка, и желудок пересекают между ними прямыми ножницами.
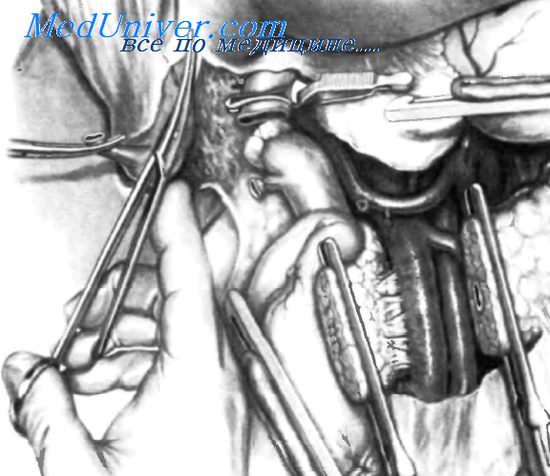
После пересечения желудка его дистальныи сегмент оттягивают вправо, в то время как проксимальный отдел желудка отводят влево, закрывая их марлевыми салфетками. На обоих сегментах необходимо оставить наложенные зажимы. Теперь передняя поверхность поджелудочной железы хорошо видна. Мы предпочитаем пересекать поджелудочную железу на 4-6 см влево от верхней брыжеечной артерии, а не на уровне верхней брыжеечной вены, как часто делают. Для этого необходимо перевязать 3-4 приносящие вены, впадающие в селезеночную вену. Необходимо рассечь брюшину над верхним краем поджелудочной железы и расширить ранее выполненный разрез брюшины по нижнему краю железы. Первый ассистент двумя руками захватывает нижний край поджелудочной железы и поднимает его вверх, позволяя хирургу перевязать приносящие вены и захватить указательным и средним пальцами поджелудочную железу сзади, не вызывая кровотечения. Притоки селезеночной вены пересечены, и хирург может ввести правый указательный и средний пальцы позади поджелудочной железы, чтобы облегчить ее пересечение. Железу пересекают 4-6 см левее верхней брыжеечной артерии. Это удобнее, чем пересечение ее на уровне шейки. Пересечение поджелудочной железы на уровне тела происходит дальше от первоначальной локализации опухоли в головке, поэтому выполняется в пределах здоровых тканей. С другой стороны, если запланирована панктреатоеюностомия методом инвагинации, диаметр поджелудочной железы на этом уровне обычно меньше, что облегчает введение культи поджелудочной железы в тощую кишку.
И, наконец, если поджелудочно-тощекишечный анастомоз осложняется формированием свища, такой свищ закроется скорее. Пересечение поджелудочной железы на указанном уровне не вызывает экзокринной или эндокринной недостаточности. После определения уровня пересечения поджелудочной железы на нее накладывают большие прямые атравматические сосудистые зажимы для уменьшения кровотечения из пересеченной железы и предупреждения подтекания панкреатического сока, который может содержать опухолевые клетки, способные имплантироваться и давать метастазы. Перед пересечением поджелудочной железы необходимо отграничить брюшную полость марлевыми салфетками. Показано, что поджелудочную железу рассекают скальпелем. Поджелудочная железа пересечена, а панкреатический проток сегмента, который будет резецирован, закрыт узловыми хлопковыми или шелковыми швами, чтобы предупредить подтекание панкреатического секрета. Дистальный сегмент поджелудочной железы отграничен марлевой салфеткой, которая на рисунке не показана. Непосредственно после пересечения поджелудочной железы становится возможным определить, имеется ли прорастание карциномы в боковые стенки воротно-брыжеечной венозной оси. Если венозная ось поражена, то резекцию прерывают, считая случай неоперабельным. Если нет прорастания опухоли в венозную ось, резекцию поджелудочной железы продолжают, удаляя желчный пузырь и пересекая печеночный проток сразу над местом впадения пузырного протока. Венозный ствол Henle перевязывают, затем перевязывают и пересекают нижние поджелудочно-двенадцатиперстные артерии. Следующий шаг —это пересечение тощей кишки на расстоянии 12-15 см от связки Treitz. В заключение выполняют двустороннюю стволовую ваготомию. На рисунке показана пересеченная поджелудочная железа; проксимальный сегмент отведен вправо, обнажая головку, соединенную с верхнебрыжеечными сосудами серией мелких вен и артерий, которые нужно очень осторожно перевязать. Можно также видеть пересеченный печеночный проток с наложенным зажимом типа «бульдог» (чтобы предотвратить подтекание желчи в брюшную полость). Удаление желчного пузыря производят от шейки к дну. Если на этом этапе (после пересечения поджелудочной железы) обнаруживают латеральное прорастание опухоли в воротно-брыжеечный ствол, операцию заканчивают, резецируя дистальный сегмент поджелудочной железы вместе с селезенкой, и восстанавливают целостность желудка, сшивая оба его сегмента в два слоя. Стенку брюшной полости ушивают послойно, оставляя дренаж в ложе поджелудочной железы.
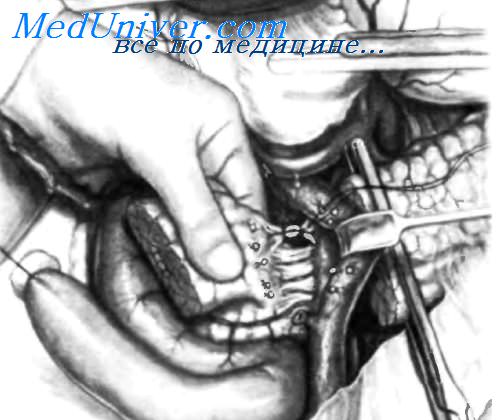
Когда поджелудочная железа пересечена и нет бокового прорастания опухоли в воротно-брыжеечную венозную ось, переходят к пересечению тощей кишки. Для этого поперечную ободочную кишку с ее брыжейкой поднимают и зажимом Foerster захватывают тощую кишку, как показано на рисунке, осторожно подтягивая ее вправо и вверх. Ножницами пересекают фиброзно-мышечную связку Treitz и освобождают дуоденальноеюнальный изгиб. Тощую кишку пересекают вместе с ее брыжейкой на 12-15 см дистальнее связки- Treitz, соблюдая осторожность, чтобы не нарушить кровообращения дистального сегмента тощей кишки. Проксимальный сегмент тощей кишки лигируют, завершая освобождение нижней горизонтальной части двенадцатиперстной кишки, и дополнительно освобождают восходящую часть двенадцатиперстной кишки, переходя на проксимальный сегмент тощей кишки и следуя к правой надбрыжеечнои области. Дистальныи конец тощей кишки пережимают эластичным зажимом. Этот конец будет анастомозирован с культей поджелудочной железы при формировании панкреатоеюнального анастомоза методом инвагинации. Если будет выполняться терминолатеральный анастомоз «слизистая к слизистой» между панкреатическим протоком и слизистой тощей кишки, то дистальную культю тощей кишки закрывают в два слоя. Пересечение тощей кишки и перемещение ее проксимального сегмента в надбрыжеечную область, а также освобождение нижней горизонтальной и восходящей частей двенадцатиперстной кишки облегчат освобождение головки поджелудочной железы и крючковидного отростка от верхнебрыжеечных сосудов, как будет показано далее. Освобождение головки поджелудочной железы начинают с перевязки и пересечения 6-8 вен, отходящих от головки и впадающих в латеральный край верхней брыжеечной вены. Для облегчения освобождения головки поджелудочной железы и крючковидного отростка от верхнебрыжеечных сосудов головку поджелудочной железы рекомендуется захватить левой рукой, как показано на рисунке, осторожно отводя ее вправо, чтобы открыть заднюю поверхность головки поджелудочной железы для лигирования сосудов. Мобилизация головки поджелудочной железы вправо значительно упрощается, если в дополнение к ранее упомянутому приему (захват головки поджелудочной железы левой рукой) перевязать ствол Henle, пересечь общий желчный проток, перевязать и пересечь нижнюю и переднюю поджелудочно-двенадцатиперстные артерии. Проксимальный сегмент тощей кишки смещен вправо, как показано на рисунке.
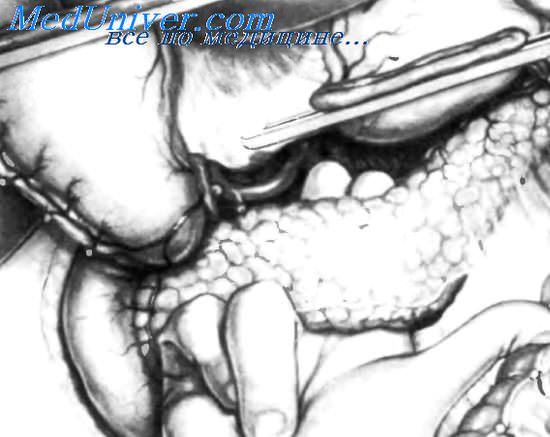
Эфферентные вены головки поджелудочной железы лигированы, и мы переходим к перевязыванию артерий, входящих в головку железы из верхнебрыжеечной артерии, которые обычно расположены более кзади, чем вены. Некоторые из этих артерий имеют меньший, а другие — больший диаметр. В некоторых случаях эти мелкие артерии нечетко отделены от вен. Во время перевязки артерий, входящих в головку поджелудочной железы, левая рука хирурга должна оставаться неподвижной. Дополнительно полезно осторожно поднять верхнебрыжеечную вену венозным ретрактором, как показано на рисунке. После перевязки вен и артерий головки поджелудочной железы освобождают крючковидныи отросток. Это наиболее сложный этап панкреатодуоденальнои резекции. Если крючковидныи отросток расположен позади верхнебрыжеечных сосудов, удобно поднять верхнебрыжеечную вену одним или двумя венозными ретракторами и осторожно перевязать все венозные ветви, выходящие из крючковидного отростка в направлении верхнебрыжеечной вены. Не всегда возможно различить венозную и артериальную плоскости, последняя расположена кзади. В этих случаях сосуды перевязывают по мере их идентификации. После пересечения венозных сосудов крючковидного отростка лигируют артериальные сосуды в месте их вхождения в крючковидный отросток из верхнебрыжеечной артерии. У некоторых пациентов крючковидный отросток недостаточно развит, что облегчает резекцию. У других он, наоборот, очень хорошо развит и тесно связан с верхнебрыжеечной артерией, затрудняя ее освобождение и резекцию. У некоторых пациентов можно видеть плотную мембрану, состоящую из фиброзной ткани, нервных волокон, отходящих от солнечного сплетения, и забрюшинных лимфатических коллекторов, которые идут от крючковидного отростка к правому полулунному ганглию. Данный сегмент мембраны назван крючковидно-полулунной связкой. Другой сегмент мембраны, идущий от верхнебрыжеечной артерии, плотно сращен с адвентициальнои оболочкой этой артерии. Этот сегмент мембраны назван крючковидно-брыжеечной связкой. Если крючковидно-брыжеечная связка хорошо развита, перед ее перевязкой и рассечением необходимо наложить сосудистый зажим. – Также рекомендуем “Реконструкция пищеварительного тракта после панкреатодуоденальной резекции.” Оглавление темы “Панкреатодуоденальная резекция – методика и техника операции.”: |
Источник