Как влияют препараты железа на поджелудочную

Медикаментозный панкреатит: редко, но метко
Медикаментозный панкреатит составляет около 3% случаев острого панкреатита, который, в свою очередь, возникает гораздо реже, чем хронический. При этом заболевании пациент нуждается в неотложной медицинской помощи в условиях круглосуточного стационара.
Иногда врачи-хирурги вынуждены проводить оперативное вмешательство: удалять некротизированные участки поджелудочной железы.
Медикаментозный панкреатит — это гибель или сильное повреждение какого-либо участка поджелудочной железы в результате токсического действия лекарственного средства.
Впервые его описали в 50-х годах прошлого столетия. В группе риска дети и ВИЧ-инфицированные люди, у которых иммунная система работает не в полную силу.
Какие лекарства вызывают медикаментозный панкреатит?
Главная сложность заключается в достоверном установлении связи между приемом конкретного лекарства и фактом появления повреждения поджелудочной железы.
Может показаться, что заболевание должно быть вызвано передозировкой препарата, однако это не так: иногда бывает достаточно всего одной таблетки.
Причем явления панкреатита могут развиться как непосредственно после ее приема, так и через несколько месяцев. К тому же нередко больной получает сразу несколько препаратов и выяснить, какой конкретно причастен к развитию этого осложнения, бывает очень непросто.
Однако врачи выявили, что чаще других медикаментозный панкреатит вызывают следующие группы лекарств.
Антибиотики различных групп. Среди них больше причастны к этому цефтриаксон, рифампицин, изониазид, метронидазол, нитрофурантоин и тетрациклин. Их применяют при совершенно различных видах бактериальных заболеваний, в том числе при туберкулезе.
Антиретровирусные препараты — лекарства для лечения ВИЧ-инфекции (диданозин, нелфинавир).
Цитостатики — метотрексат, паклитаксел, такролимус и другие. Их применяют при аутоиммунных болезнях и для профилактики отторжения донорских органов.
Кортикостероиды — преднизолон, метипред, дексаметазон. Длительный их прием способен вызвать стероидный диабет, вызванный гибелью бета-клеток поджелудочной железы.
Оральные контрацептивы. Их очень много, и четкая связь причастности какого-то конкретного препарата отсутствует.
Гипотензивные средства — препараты, которые снижают уровень артериального давления. К ним относятся каптоприл, лозартан, эналаприл и другие.
Статины или средства для снижения уровня холестерина крови — симвастатин, ловастатин, розувастатин и другие.
Медикаментозный панкреатит — очень редкое осложнение, поэтому не стоит отказываться от лечения вышеуказанными препаратами только потому, что есть такой риск. Отсутствие лечения может угрожать жизни ничуть не меньше, и даже гораздо больше.
Как заподозрить медикаментозный панкреатит
Диагностика этого заболевания — сложная задача. Для того, чтобы подтвердить связь препарата и осложнения достоверно, необходимы следующие условия:
- симптомы панкреатита развились во время приема препарата;
- при этом больше никаких других средств человек не получал (в том числе, не употреблял спиртные напитки);
- симптомы прошли после прекращения приема лекарства;
- при возобновлении приема они снова появились.
В реальной практике эти условия практически никогда не соблюдаются, так как ни одному доктору не придет в голову вновь давать лекарство, которое потенциально может навредить человеку.
Симптомы медикаментозного панкреатита
Клиническая картина медикаментозного панкреатита схожа с той, которая бывает при острой форме. У больного появляется интенсивная боль в верхней половине живота, нарушение пищеварения, тошнота, рвота, диарея. Общая слабость, головокружение, лихорадка — нередкие спутники этой болезни.
Степень выраженности симптомов зависит от того, насколько сильно повреждена поджелудочная железа, и варьирует от легкой до тяжелой (при последней развивается гибель ее участков).
Боль может быть ноющей, иногда носит характер «кинжальной», то есть просто нестерпима мучительна. В этом случае действительно очень трудно отличить медикаментозный панкреатит от острого, который вызывается алкоголем или сильными погрешностями в диете.
Сам пациент ввиду тяжести своего состояния не всегда может точно описать, какие препараты он принимал, что ел и часто скрывает факт употребления спиртного.
Лечение медикаментозного панкреатита
Лечение должно осуществляться в больнице. Проводят полное обследование, как лабораторное, так и инструментальное. Назначают общий клинический анализ крови и мочи, биохимическое исследование параметров, отражающих работу поджелудочной железы и гепатобилиарной системы.
В диагностике помогают такие параметры, как амилаза, С-реактивный белок, протеинограмма, уровень сахара и другие.
Иногда одной отмены препарата бывает достаточно для того, чтобы человек пошел на поправку. Но обычно проводят массивную инфузию с форсированием диуреза, вводят растворы электролитов, анальгетики, иногда — антибиотики.
Медикаментозно подавляют ферментативную активность поджелудочной железы. В самых тяжелых случаях врачи-хирурги проводят ревизию и удаление некротизированных или погибших фрагментов органа.
Прогноз при болезни напрямую зависит от степени тяжести или того, насколько сильно повреждена железа.
Также немаловажную роль играет своевременность оказания медицинской помощи.
Источник
Воспаление поджелудочной железы симптомы и лечение – тема сегодняшней статьи. Никто и не задумывается, что поджелудочная железа – это очень важный орган в человеческом организме.
Она вырабатывает нужные для пищеварения ферменты и гормоны, которые регулируют уровень сахара в крови. Если железа не работает должным образом, то пища полностью не переваривается, а сахар, который попадает с едой, не усваивается.

Определить воспаление поджелудочной железы, все симптомы и лечение может только врач. Лечение своими силами просто недопустимо. Теперь разберемся, какие симптомы и причины данной болезни, чтобы при их появлении сразу бежать к доктору.
Что это такое
Заболевание поджелудочной железы, которое связано с ее воспалением врачи называют панкреатитом. Когда орган находится в раздраженном состоянии, он перестает нормально функционировать, пищеварительные ферменты и гормоны продуцируются в недостаточных количествах или не попадают в место переваривания пищи, то есть 12-палую кишку.
Такая болезнь может иметь острый или хронический характер. При остром проявлении все симптомы возникают внезапно, и имеет сильно выраженный характер. В таком случае больной определяется для лечения в стационар сразу после приема.
При хронической форме заболевания, признаки могут время от времени проявляться на протяжении нескольких лет. Ощущения не сильно болезненные и быстро проходят, поэтому больной может и не подозревать о наличии проблемы.

Причины возникновения
Просто так поджелудочная железа не воспаляется. Для того чтобы произошли изменения в органе должны быть какие-то причины. Врачи выделяют три основные причины, по которым может это произойти:
- Неправильное питание. Если человек ест преимущественно жирную и острую пищу, то возникновение панкреатита просто неизбежно. Кроме того, плохо влияет на поджелудочную железу жаренная и пересоленная еда.
- Злоупотребление алкогольными напитками. Ученые пока не установили, как действует алкоголь на такой орган, как поджелудочная железа. Но зато точно известно, что если человек много выпивает, то у него может развиться воспаление.
- Прием некоторых лекарств. Некоторые лекарственные препараты не лучшим образом влияют на органы пищеварительной системы, в том числе может воспалиться и поджелудочная железа.
Но это еще не все причины воспаления поджелудочной железы. Кроме того, оно может возникать при систематическом переедании, травмах брюшной полости, частых стресса и нервных срывах. Врачи утверждают, что женщины значительно чаще болеют панкреатитом чем мужчины. Также к воспалительным процессам склонны пожилые люди или больные диабетом. Человек, который имеет лишний вес, должен быть готов к тому, что поджелудочная железа может воспаляться.
Частые симптомы
При воспалении поджелудочной железы, особенно на начальных стадиях, человек наблюдает болевые ощущения в верхней части живота, тошноту или тяжесть. Чаще всего такие признаки возникают после приема пищи или алкоголя. Но обратив внимание на изменения в пищеварительном процессе, не все сразу обращаются к врачу.
Только когда признаки воспаления поджелудочной железы повторяются очень часто и вызывают сильный дискомфорт, больной бежит к лечащему врачу. Но зачастую процесс уже перешел в хроническое заболевание. Что бы ни пришлось прибегать к радикальным формам лечения, нужно четко знать и понимать симптомы болезни.
Самая страшная для человека – острая форма, поскольку под воздействием выделяемых ферментов орган быстро само переваривается. При этом токсины попадают в ток крови и разносятся по всему организму, вызывая интоксикацию. При заболевании поджелудочной железы в острой форме проявляются:
- Резкая боль, которая может локализироваться как справой, так и с левой стороны под ребрами. Это связано с размерами органа. Иногда болевые ощущения могут появляться в спине.
- Многократные рвотные позывы, которые не вызывают чувства облегчения.
- Чувство тяжести в животе и вздутие.
- Сильная тошнота.
- Если железа резко воспалилась, температура может повышаться.
Если у человека появились все эти симптомы нужно немедленно бежать в больницу. Если вовремя не начать лечить воспаление поджелудочной железы, которое проявляется в острой форме, то это может привести к плачевным последствиям.
Данное заболевание может носить и хронический характер.
При этом симптомы появляются на протяжении многих лет и время от времени либо обостряются, либо затухают. Период обострения чаще всего припадает на те периоды, когда человек употребляет много жирной и жареной пищи или алкоголь.
Основные симптомы при воспалении поджелудочной железы хронического характера:
- Боль в животе через 1,5–2 часа после еды.
- Нежелание есть жирную пищу.
- Болевые ощущения под ребрами при физических нагрузках.
- Потеря аппетита.
- Снижение массы тела.
- В каловых массах могут появляться белесоватые включения.
- Расстроен акт дефекации (запор или диарея).
Симптомы у детей

Нередко это заболевание проявляется и у детей. Сложность заключается в том, что дети не могут четко сказать в какой области и как болит. Поэтому нужно обращать внимание на общую картину симптомов:
- Боль в животе.
- Отказ от приема любой пищи.
- Повышение температуры тела до 38 градусов и больше.
- Капризность.
- Нарушение сна.
- Возможен понос.
Чтобы поставить точный диагноз детям делают УЗИ и все необходимые анализы.
На что должен обратить внимание, лечащий врач на приеме
Кроме того, что доктор внимательно изучает перечисленные симптомы и жалобы пациента, он должен еще и осмотреть его. На приеме человек сильно возбужден и раздражен, при этом кожные покровы бледные и покрыты потом. Если сеть подозрения на воспалительные процессы в области поджелудочной железы, проводят пальпацию брюшной области.
Больной должен лечь на кушетку и согнуть ноги в коленях. Иногда, даже при легком прикосновении пациент может чувствовать сильные боли. Хорошо, когда человек может самостоятельно показать локализацию болевых ощущений.
Для того чтобы более точно определить в какой части органа возникло воспаление врач определяет три главные точки на животе, где проектируется размещение органа:
- Точка Дежардена. Это место, где расположена головка поджелудочной железы. Точка находится на линии, которая соединяет пупок и правую подмышечную впадину. Область в 5–7 см под ребрами на линии соответствуют этой точке. Если здесь есть болезненные ощущения, значит, воспалена именно эта часть железы.
- Точка Мейо – Робсона показывает размещение хвоста органа. Чтобы ее найти нужно визуально провести линию, соединяющую пупок и левую реберную дугу. Дальше линию разделяют на три ровные части. Точка находится на границе между верхней и средней частями.
- Точка Кача определит, есть ли изменения в теле поджелудочной железы. Эта точка будет размещаться на расстоянии 5-7 см от пупка, по внешнему краю левой прямой мышцы живота. Если при пальпации в этой области появились болевые ощущения, то скорее воспаление находится на границе хвоста и тела железы.

Детям пальпацию не проводят. В данном случае этот метод не эффективен.
Что еще нужно чтобы поставить диагноз
Кроме того, что врач проводит осмотр пациента, он еще должен дать направления на ряд других диагностик, которые подтвердят или опровергнут его предположение. К таким диагностикам относят:
- Общий анализ крови и конечно же, на гормоны. По общему анализу понятно воспалена железа если показатели липаз, амилаз, трипсина, а иногда и билирубина вырос. В варианте, когда уже начался некроз, ко всему добавляется еще и недостаточное количество кальция в сыворотке. Если поражается вся железа, то нарушается уровень инсулина в крови.
- Анализ кала и мочи. Кал на предмет волокон мяса и жировых включений, а моча – на наличие амилаз.
- Также необходимо сделать УЗИ, МРТ или КТ, ангиографию сосудов железы и другие обследования.
- Если симптомы воспаления железы возникли у женщины, то врач должен отправить ее на УЗИ органов малого таза. Иногда эти симптомы схожи с перитонитом. У женщин воспаление брюшной полости (перитонит) может быть вызвано некоторыми гинекологическими проблемами, такими как внематочная беременность, разрыв яичника или опухоль.
Врач точно знает какие анализы и обследования нужно провести, чтобы узнать четкую картину заболевания и определить, как лечить и чем лечить. Не стоит пренебрегать советами специалистов.
Способы лечения
Воспаленная поджелудочная железа симптомы и лечение, которой изучили множество специалистов, очень сложная болезнь. Заниматься самолечением с помощью травок или препаратов, купленных в аптеках без назначения врача, чревато непредсказуемым исходом.
Для восстановления воспаленной поджелудочной железы лечение назначает только врач. Оно проходит только в условиях стационара, под наблюдением специалистов. Может быть, исключительно медикаментозным, а может включать комплекс хирургического вмешательства, медикаментозного и терапевтического лечения.
После снятия острых симптомов и нормализации работы органа обязательно нужно придерживаться определенной диеты, чтобы снизить риск повторного воспаления.
Источник
Поджелудочная железа играет важную роль в работе пищеварительной системы. Ткани небольшого органа вырабатывает панкреатический секрет, продуцируют гормон инсулин. Ферменты, содержащиеся в панкреатическом соке, отвечают за переваривание пищи и полноценное усвоение питательных веществ, а инсулин принимает активное участие в углеводном и жировом обмене.
Всем известно, что любое лекарственное средство имеет определенные противопоказания и побочные эффекты. От токсического влияния химических веществ в первую очередь страдают органы-«мишени» –сердце, печень, почки, поджелудочная железа. Длительный прием некоторых препаратов может стать причиной распространенного осложнения – медикаментозного панкреатита (воспаления тканей железы).
Панкреатит медикаментозный: как развивается болезнь
Поджелудочная железа играет важную роль в работе пищеварительной системы. Ткани небольшого органа вырабатывает панкреатический секрет, продуцируют гормон инсулин. Ферменты, содержащиеся в панкреатическом соке, отвечают за переваривание пищи и полноценное усвоение питательных веществ, а инсулин принимает активное участие в углеводном и жировом обмене.
Подписывайтесь на наш аккаунт в INSTAGRAM!
Даже незначительное нарушение функций поджелудочной железы грозит серьезными проблемами со здоровьем, вплоть до развития сахарного диабета, панкреонекроза, раковых опухолей. Воспалительный процесс в нежных тканях органа может спровоцировать множество причин, в том числе и бесконтрольный прием медикаментов.
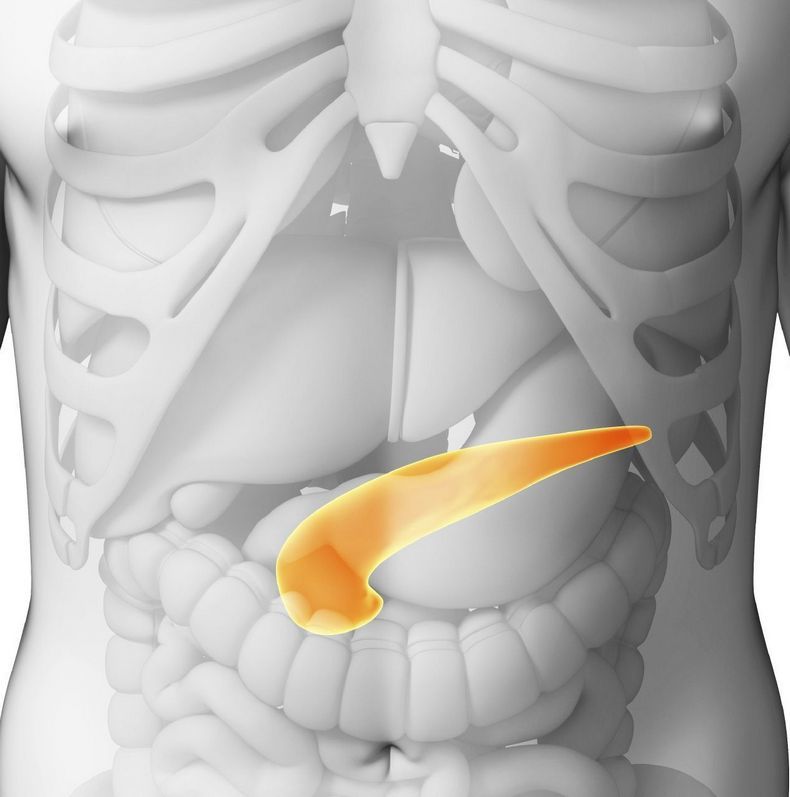
Лекарства, угрожающие железе
По мнению врачей, наибольшую опасность представляют следующие группы препаратов:
Антибактериальные средства
Особую токсичность в отношении поджелудочной железы проявляют антибиотики тетрациклинового ряда и метронидазол. Парадокс в том, что подобные средства часто назначают при лечении гастритов и язвенной болезни. Избежать осложнений поможет правильно подобранная дозировка и максимально короткий курс терапии. К прочим потенциально опасным антибиотикам относятся Ампициллин, Цефтриаксон, Эритромицин, лекарства нитрофурановой группы.
Препараты с мочегонным и гипотензивным эффектом
При лечении гипертонии в схему лечения включают диуретики и средства для снижения давления. При длительном приеме они оказывают разрушающее действие на ткани поджелудочной железы. Поэтому принимать подобные средства необходимо под контролем лечащего врача.

Гормональные средства
Глюкокортикостероиды – это «тяжелая артиллерия» фарминдустрии. У них множество побочных эффектов, затрагивающих жизненно важные органы. Гормоны истощают ткани поджелудочной железы, нарушают выработку инсулина и в несколько раз увеличивают риск развития сахарного диабета.
Подписывайтесь на наш канал Яндекс Дзен!
Оральные контрацептивы
Препараты, содержащие эстрогены, способствуют обострению патологических процессов в тканях органа. Бесконтрольный прием противозачаточных таблеток наносит тяжелый удар по поджелудочной железе, негативно влияет на состояние печени.
Многие из нас при любом недомогании привычно принимают таблетку, не задумываясь о том, какой вред наносят внутренним органам. Прислушайтесь к советам врачей о недопустимости самолечения. Такой подход может привести к непредсказуемым последствиям, в частности стать причиной поражения жизненно важных органов.опубликовано econet.ru.
Задайте вопрос по теме статьи здесь
P.S. И помните, всего лишь изменяя свое потребление – мы вместе изменяем мир! © econet
Понравилась статья? Напишите свое мнение в комментариях.
Подпишитесь на наш ФБ:
,
чтобы видеть ЛУЧШИЕ материалы у себя в ленте!
Источник
Содержание:
- Хром и цинк
- Селен
- Сера
- Марганец
Хром и цинк
Хром является одним из важнейших элементов для нормальной жизнедеятельности организма. Особенно он необходим людям, страдающим от сахарного диабета, для нормализации уровня глюкозы в крови. Если уровень хрома соответствует норме, то риск развития, как диабета, так и атеросклероза сводится к минимуму. Ведь именно его недостаток заставляет человека потреблять углеводные продукты, поднимая сахар в крови.
Такой элемент как цинк влияет на работу гормонов поджелудочной железы. Этот металл в небольших количествах необходим как здоровым людям, так и страдающим от сахарного диабета. Цинк регулирует выработку инсулина и препятствует его повышенной выработке.
Продукты-рекордсмены по содержанию хрома
Для того, чтобы хром лучше всего усваивался организмом, необходимо включать в свой рацион продукты, богатые этим элементом.

Неоспоримыми лидерами в этом плане являются:
Печень говяжья. Хрома много и в других видах печени – куриной и свиной, но именно в говяжьей его больше всего.
Дрожжи пивные.
Твердые сорта сыра.
Большинство круп.
Курица и индейка, а также куриные яйца.
Яблоки, орехи и грибы.
Яйца.
Помидоры.
При этом длительная тепловая обработка, а также консервация овощей и фруктов, приводит к тому, что хром из них «улетучивается». Поэтому необходимо как можно меньше подвергать их любому воздействию.
Суточная дозировка хрома для детей:
1-3 года – 11 мкг;
3-11 лет – 15 мкг;
11-14 лет – 25 мкг;
14-18 лет – 35 мкг.
Суточная дозировка хрома для женщин:
От 18-ти лет и старше – 50 мкг;
Беременность – 100-120 мкг.
Суточная дозировка хрома для мужчин:
От 18-ти лет и старше – 60-70 мкг:
Спортсмены – 120-200 мкг.
Продукты-рекордсмены по содержанию цинка

Цинк можно получить из таких продуктов, как морепродукты, водоросли, устрицы и отруби пшеничные. Однако не каждый человек может позволить включать в свой рацион дорогостоящие дары моря. Поэтому стоит обращать внимание на всю ту же говяжью печень и мясо, на яйца, сыр, горох и крупы. Это те ж продукты, в которых много хрома, поэтому больным сахарным диабетом они необходимы, как и специализированные лекарства.
Суточная норма для детей:
0-6 мес. – 2 мг;
6-12 мес. – 3 мг;
1-3 года – 4 мг;
4-8 лет – 5 мг;
8-13 лет – 8 мг;
От 14-и и старше – 11 мг.
Суточная норма для женщин:
Количество цинка, необходимого для употребления в сутки варьируется в зависимости от возраста и образа жизни человека.
14-18 лет – 9 мг;
От 19-и и старше – 8 мг;
Период беременности – от 12 до 13 мг;
Период лактации – от 11 до 12 мг.
Суточная норма для мужчин:
При повышенных физических нагрузках и чрезмерном потоотделении потребность в цинке увеличивается в несколько раз. Также алкоголь представляет серьёзную угрозу для количества данного минерала, содержащегося в организме.
От 14-и лет и старше — 11 мг.
Селен
Когда у человека возникает внезапная резкая боль в животе, сопровождаемая тошнотой со рвотой, чаще всего это свидетельствует об остром панкреатите. Докторами было обнаружено, что введение селена в организм способно за сутки снять воспаление с органа. Это обусловлено его выраженными противовоспалительными свойствами, особенно в сочетании с витамином Е.
Суточная потребность в селене составляет 70-75 мкг. Рекомендуемая терапевтическая дозировка 200-400 мкг.
Продукты-рекордсмены по содержанию селена
Для того, чтобы селен регулярно поступал в организм и оказывал свое благотворное влияние на поджелудочную железу, необходимо питаться следующими продуктами:
Продукт | Содержание селена в продуктах (мкг. на 100 грамм) |
Бразильский орех | 103-1917 мкг |
Почки свиные (жареные) | 270 |
Омары (вареные) | 130 |
Вешенки (грибы сушеные) | 110 |
Белые грибы (сушеные) | 100 |
Тунец (консервированый) | 90 |
Кокос (мякоть, стружка) | 80 |
Семечки подсолнуха | 53-56 |
Фисташки | 45 |
Лосось (запеченый) | 43 |
Скумбрия (в рассоле) | 42 |
Сало (свиное) | 20 — 40 |
Чеснок | 20 — 40 |
Пшеница | До 40 |
Белый хлеб | 18 — 25 |
Брынза | 25 |
Морская рыба | 2-20 |
Кукурузная крупа | 18 |
Манка | 15 |
Мука пшеничная | 8-15 |
Гречка | 14 |
Тунец | 12 |
Овсяные хлопья «Геркулес» | 12 |
Нут | 12 |
Пшеничные отруби | 11 |
Яйца | 7-10 |
Рис | 10 |
Фасоль | 9 |
Горох | 8 |
Соя | 6 |
Печень говяжья | 4-6 |
Говядина | 1 — 3,5 |
Грудное молоко | 1 — 3 (100 мл) |
Сера
Больным сахарным диабетом важно помнить о таком важном элементе, как сера. Это обусловлено её способностью понижать уровень глюкозы в крови. Сера принимает участие в синтезе инсулина, в метаболизме углеводов.
Больным назначают инъекции, содержащие серу (метилсульфонилметан), что стабилизирует уровень сахара в крови. При недостатке этого элемента, у человека возникает патологическая тяга к глюкозосодержащим продуктам!
Суточная норма: 500 — 3000 мг.
Продукты-рекордсмены по содержанию серы
Продукт | Содержание селена в продуктах (мкг. на 100 грамм) |
Мак | 640 |
Яичный порошок | 624 |
Икра осетровая | 382 |
Лещ горячего копчения | 328 |
Икра горбуши, кета | 306-324 |
Мясные фрикадельки | 283 |
Язык свиной (отварной) | 262 |
Сыры твердых сортов | 260 |
Индейка | 250 |
Печень индейки | 248 |
Соя | 244 |
Колбаса сырокопченая | 240 |
Говяжья печень | 239 |
Курица, баранина, говядина, свинина, кролик | 220-230 |
Скумбрия копченая | 230 |
Ставрида, щука, морской окунь, треска | 200-210 |
Перепелиные яйца | 200 |
Сардина, горбуша, камбала, зубатка | 190-200 |
Зеленый горошек | 190 |
Яйцо куриное | 175 |
Молоко и молочные продукты | 28-35 |
Хотя сера содержится во многих продуктах питания, её зачастую бывает недостаточно для нормализации сахара в крови. Поэтому особое внимание следует уделять продуктам растительного происхождения, таким как: яблоки, чеснок, капуста, сливы, виноград, хрен, перец, горчица, редиска.
Много серы в черной и красной икре, в некоторых видах мяса (в говядине, свинине, кролике и баранины), в рыбе (в ставриде, камбале, зубатке, леще горячего копчения, щуке, сардине, кете, треске, горбуше). Стоит также потреблять яйца, молоко и сыр твердых сортов.
Марганец очень важен при сахарном диабете

Марганец играет решающую роль в возникновении сахарного диабета. Его недостаток способствует развитию болезни. Достаточное количество марганца способствует нормальному синтезу инсулина, регулирует процесс глюкогенеза.
Помимо того, что нехватка марганца вызывает сахарный диабет 2 типа, так это состояние чревато таким серьезным осложнением, как жировая инфильтрация печени.
Суточная потребность в марганце составляет:
для взрослого человека 2,5-5 мг
для беременных и кормящих мам 4-8 мг
для детей 1-3 года – 1 мг, от 4 до 6 лет – 1,5 мг, 7-15 лет – 2 мг, старше 15 лет – 2,5-5 мг
Продукты-рекордсмены по содержанию марганца
Для того, чтобы избежать такого грозного заболевания, как сахарный диабет и сопутствующих осложнений, необходимо получение марганца не только из витаминно-минеральных комплексов, но и из продуктов питания.
Для этого следует в свое меню включать:
Черника
Все морепродукты, но больше всего этого элемента есть в мидиях.
Орехи. Лидерами в этом плане являются: фундук, миндаль, пекан, грецкий орех, фисташки и кешью.
Полезно есть тыквенные семечки, добавлять в блюда семена льна, кунжута и чиа.
Не стоит отказываться от хлеба, но нужно чтобы он был изготовлен из цельного зерна.
Тофу.
Такие виды фасоли, как: белая, лимская, адзуки.
Если обращаться к овощным культурам, то полезен будет шпинат, пекинская и кудрявая капуста, мангольд. Не следует отказываться от свекольной ботвы и амаранта.
Полезен будет черный чай. Однако не следует им слишком злоупотреблять.
Итак, для нормального функционирования поджелудочной железы, для профилактики и лечения сахарного диабета, для поддержания инсулина в крови в норме, необходимо придерживаться определенного меню с продуктами, содержащими: цинк, хром, селен, серу и марганец. Каждый из этих элементов играет определенную роль в организме человека, помогает справляться с болезнями и укреплять иммунитет. Во многих продуктах, например, в дарах моря и в печени животных, можно найти весь список этих полезных составляющих. Но и переизбыток серы, цинка, хрома, селена и марганца приведет к обострению ряда болезней и к проблемам со здоровьем. Поэтому меню человека, больного сахарным диабетом должно быть максимально сбалансированным и разнообразным.

Автор статьи: Кузьмина Вера Валерьевна | Эндокринолог, диетолог
Образование:
Диплом РГМУ им. Н. И. Пирогова по специальности «Лечебное дело» (2004 г.). Ординатура в Московском государственном медико-стоматологическом университете, диплом по специальности «Эндокринология» (2006 г.).
Наши авторы
Источник
