Как понять что не в порядке поджелудочная железа
Приветствуем на канале НетГастриту.
Ставим лайки и подписываемся на канал. Новые материалы публикуются ежедневно!
Если хотите поддержать проект, в конце страницы Вы найдете необходимую форму. Спасибо за внимание.
Проблемы с поджелудочной железой, симптомы которых бывают болезненными – распространенное явление среди людей, которые неправильно питаются и ведут нездоровый образ жизни.
Одним из частых проявлений болезней поджелудочной железы является острые симптомы – сильные боли в подреберье, в животе, в области желудка.
Какие могут быть проблемы с поджелудочной железой?
Поджелудочная железа входит в состав сложной пищеварительной системы и выполняет функцию расщепления поступающей пищи на микроэлементы. Происходит это благодаря выделяемым железой ферментам. Их должно быть достаточное количество, чтобы пища вся переварилась и усвоилась организмом.
Когда что-то мешает выделению секретов и препятствует их оттоку в двенадцатиперстную кишку, то скопление ферментов разрушающее действует на ткани и органы железы, что ведет к разрушению этого важного органа или к воспалению его – панкреатиту.
Помимо расщепления и переваривания пищи, поджелудочная железа играет большую роль в работе всех систем организма. Так при ее патологии нарушается обмен веществ, появляются заболевания, типа диабет, ожирение, дает сбой весь желудочно-кишечный тракт.
Скопление выделяемых ферментов может стать следствием желчекаменной болезни, когда протоки желчных путей закрыты камнями.
Это провоцирует болезнь самой железы и соседних органов. Неправильный синтез гормонов приводит к сбоям в работе эндокринной системы. А попадание секрета в кровь может привести к заболеваниям крови. Повышенное количество фермента вызывает интоксикацию организма.
Но прежде всего, страдает сама поджелудочная железа, она:
- Увеличивается в размерах;
- Воспалена;
- Разрушается, как бы переваривая свои собственные ткани.
Это очень опасно, так как в это время у человека падает иммунитет, и любая инфекция может лишь усугубить процесс. Так, в данном случае инфицирование может вызвать гнойный некроз и летальный исход.
Первые признаки
Заболевание начинается с острой формы – резкая боль в подреберье, которая может вызвать даже потерю сознания. Именно с этой начальной формой болезни следует обращаться к врачу.
Если должного лечения не случилось, то болезнь переходит в хроническую форму. Тогда боль приступообразная, более тупая, ноющая.
Помимо болевого симптома, при заболевании железы проявляются первые признаки:
- Икота;
- Изжога;
- Газообразование и вздутие живота;
- Дискомфорт в области желудка;
- Потеря аппетита.
Важно! Первые признаки проблем с поджелудочной железой игнорировать не нужно. Обращение к врачу будет самым правильным решением при появлении дискомфорта в желудке. Как известно, любое заболевание легче лечится именно на ранней стадии.
Основные симптомы болезни поджелудочной железы
У каждого человека проблемы с железой проявляются по-разному. Это зависит от:
- Особенностей физиологии человека;
- Типа и вида заболевания;
- Причин возникновения болезни;
- Стадии болезни;
- Наследственных факторов;
- Возраста пациента и пр.
У некоторых, к примеру, при хронической форме панкреатита вообще нет симптомов. И человек даже не подозревает, что идет активное разрушение важного пищеварительного органа.
Или присутствует слабая ноющая боль, на которую пациент также не обращает внимания. У других – возникает тупая ноющая боль в области желудка.
Но при острой форме болезни и при приступах хронической формы симптоматика примерно одинаковая:
- Тошнота;
- Рвота;
- Икание;
- Повышенная температура;
- Изжога;
- Одышка;
- Сухость и горечь во рту;
- Потливость;
- Диарея (запор).
Обратите внимание и на цвет лица: сначала он становится бледным, затем приобретает землистый оттенок. А при определенных видах панкреатита кожа желтеет, также желтоватый оттенок приобретают белки глаз.
Живот становится твердым, кожа вокруг пупка может приобрести синеватый оттенок.
Особенности развития проблем с железой у женщин
Статистика показывает, что чаще панкреатит возникает у возрастных пациентов и беременных женщин. Это связано с тем, что и в той, и в другой группе происходит перестройка организма, которая может спровоцировать:
- Гормональный сбой;
- Нарушение обмена веществ;
- Понижение иммунитета;
- Обострение уже имеющихся заболеваний;
- Сбоя в работе эндокринной и других систем организма.
Мужское население чаще страдает от чрезмерного употребления жирной пищи, неумеренного питания, пристрастия к алкоголю, курению. Мужчины часто предпочитая лечиться дома, поэтому попадают в больницу с тяжелыми формами панкреатита и другими патологиями железы.
У женщин возникновение болезни часто связано с нарушением обмена веществ, появлением проктологических заболеваний, болезней желчных путей, инфекционной природой появления недуга. Сбои в обмене веществ происходят зачастую из-за неправильного использования предложенной диетологом диеты.
Женская часть населения слишком старается, чтобы похудеть, и ограничивает себя резко в приеме углеводистой, белковой пищи. Дисбаланс в питании вызывает стрессовое состояние органов и систем, что приводит к болезни.
Но женщины чаще обращаются к врачу при первых симптомах, поэтому редко попадают в больницу с абсцессами, гнойными видами болезни.
Из симптоматики чаще именно у женской части населения появляются:
- Головная боль;
- Головокружение;
- Потемнение в глазах;
- Обморок, потеря сознания.
Как проявляются проблемы с поджелудочной?
Патологии поджелудочной железы могут иметь воспалительный характер, тогда диагностируется панкреатит, который может быть разных видов.
Если проблемы с поджелудочной железой связаны с понижением инсулина в крови и повышением глюкозы, то стоит говорить о эндокринной причине возникновения патологии.
Но любая проблема железы дает о себе знать обострением и острой резкой внезапной болью, которая может локализоваться:
- В подреберье (левом и правом);
- В животе;
- В области пупка;
- В желудке.
Боль может отдаваться в поясницу, спину, суставы, даже в лицевой нерв и в челюсть.
Если боль слабая, то возможно проблемы с поджелудочной железой находятся или на ранней стадии. Или уже перешли в хроническую форму.
Важно! Нельзя терпеть никакую боль. При ее возникновении – вызывайте скорую помощь.
_____________________________________________________________________________________
Проект НетГастриту создавался с целью предоставления людям точной и актуальной информации медицинской тематики. Статьи пишутся профессионалами и, к сожалению, затраты на развитие тормозят развитие проекта. Если Вы хотите нас поддержать воспользуйтесь формой ниже.
Сделаем мир лучше вместе. Спасибо за внимание.
_____________________________________________________________________________________
Источник
Анонимный вопрос
10 апреля 2018 · 97,5 K
Многопрофильная клиника “Медицинский центр “XXI век” · mc21.ru
На Ваш вопрос отвечает врач-терапевт Медицинского центра “XXI век Свиридова Елена Олеговна:
Заболевания поджелудочной железы (ПЖ) могут проявляться как нарушением своей структуры и функции, так и нарушением работы близлежащих органов (печень, желудок, кишечник).
На работу поджелудочной железы стоит обратить внимание, если появилась боль в левой подреберной, эпигастральной области, которая может иррадиировать в область спины, имеет опоясывающий характер через 1,5-12 часов после еды. Также к симптомам заболеваний ПЖ можно отнести отрыжку, тошноту, рвоту, метеоризм, вздутие живота, увеличенный объем кала, снижение массы тела. Нередко патология ПЖ может проявляться симптомами сахарного диабета, в связи с чем при первых признаках необходимо обратится к врачу.
Добрый день. Наиболее характерным симптомом заболевания поджелудочной железы является опоясывающая или колющая боль в животе, жжение в эпигастральной области, давление. Боли в животе рецидивирующие, они возникают с различной интенсивностью, могут отдавать в спину. К распространенным признакам хронического панкреатита относятся: метеоризм, диарея… Читать далее
– Проблемы в работе печени проявляются ноющие, боль отдает справа вверху живота.
– При нарушениях желчного пузыря болевые ощущения острые, которые от верха могут распространиться на спину и даже под лопатку.
– Отличительной чертой панкреатической боли является острый режущий характер в районе спины, слева, справа и посередине живота. Если беспокоит… Читать далее
С какими психологическими проблемами сталкиваются всемирно известные спортсмены?
Редактор проекта TechAdvice — сайта про гаджеты и технологии · TechAdvice.ru
Крайне распространенная проблема — стресс из-за повышенной конкуренции за место в команде или составе. Профессиональные спортсмены такие люди, которые всю жизнь занимаются одним делом, вкладывая в него все силы и лишая себя многих вещей, свойственных обычным людям. Например, вкусной пищи, карьеры на «обычной» работе, отношений.
Также из-за того, что долгое время спортсмены находятся под опекой своего клуба / федерации / сборной, они оказываются оторванными от реального мира. Например, профессиональный футболист сконцентрирован исключительно на футболе, все остальные вещи — поиск жилья, оплата счетов, решение бытовых проблем — за него решают менеджеры и клубные ассистенты. В результате после завершения карьеры атлетам приходится сталкиваться с реальной жизнью и делать все самостоятельно. Из-за того могут возникнуть различные проблемы с психологическим здоровьем, например, депрессии.
Прочитать ещё 5 ответов
Какие симптомы при панкреонекрозе?
Боль в животе, которая отдает в спину и не имеет четкой локализации; тошнота, рвота, не приносящая облегчения; сухость во рту, жажда, уменьшение частоты мочеиспусканий – признаки дегидратации, являющиеся следствием рвоты; вздутие живота; задержка стула; повышенная температура тела.
Прочитать ещё 1 ответ
Что за болезнь – панкреатит?
Врач терапевт. Врач общей практики. Закончила Первый Московский Государственный… · health.yandex.ru
Панкреатит – это воспалительный процесс в поджелудочной железе. Основной причиной данного заболевания является нарушение выведения ферментов, которые вырабатывает поджелудочная железа, в двенадцатиперстную кишку. Данные ферменты активируются в поджелудочной железе и начинают разрушает ее. При этом образующиеся продукты распада и токсины поступают в общий кровоток, вызывая различные симптомы, например, боль в животе, повышение температуры, тошноту, рвоту, нарушение стула.
Лечением данного заболевания занимается врач гастроэнтеролог.
Прочитать ещё 5 ответов
Какие симптомы болезни щитовидки у женщин?
Вообще симптомы различны. Первые признаки обычно проявляются в виде: сонливости, апатии, слабости, ухудшение памяти. Кстати, головная боль это тоже один из показателей дифицита щитовидных гормонов.
Что касается внешних факторов – огрубевшая кожа (обычно это сгибы локтей, колени), могут появляться красные, иногда белые, пятна (обычно на шее) при нервном возбуждении, выпадение волос, излишняя потливость, ощущение “кома в горле”. Ну и конечно резкое измение массы тела – причем как в большую, так и в меньшую сторону.
Вот здесь можете прочитать подробнее, хороший источник, советую.
Прочитать ещё 2 ответа
Источник
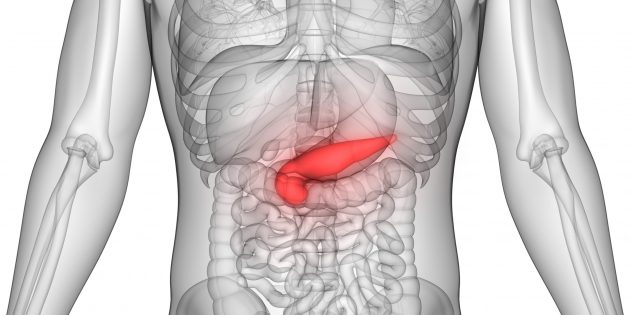
Поджелудочная железа — один из главных внутренних органов человека, но большинство почти ничего не знает о его работе, заболеваниях и даже точном расположении. Однако это полезная информация, необходимая каждому: поджелудочная железа — деликатный орган, и нарушить его работу несложно. Боли в поджелудочной железе — серьезный симптом, который сопутствует многим заболеваниям.
Где находится важный орган пищеварительной системы — поджелудочная железа?
Поджелудочная железа — продолговатый орган, расположенный позади желудка, приблизительно на пять–десять сантиметров выше пупка. Длина поджелудочной железы — 15–22 сантиметра, а вес — всего 50–70 граммов. Орган состоит из трех отделов, которые врачи называют головой, телом и хвостом. Головка прилегает к двенадцатиперстной кишке, тело расположено вплотную к желудку, а хвост находится рядом с селезенкой.
Хотя поджелудочная железа — орган относительно небольшой, на нем лежит множество разнообразных функций. Поджелудочная выделяет панкреатический сок — «коктейль» из ферментов и солей, необходимых для расщепления различных питательных веществ и их усвоения. Без ферментов мы не смогли бы переваривать пищу. Их в нашем теле вырабатываются десятки видов, не только в поджелудочной, но и в желудке, и в слюнных железах, и в кишечнике.
Интересный факт
За сутки поджелудочная железа может выделять до одного литра панкреатического сока.
Каждый фермент предназначен для расщепления строго определенного типа веществ: одни занимаются белками, другие — соединительными тканями, третьи — углеводами, и так далее. Нехватка даже одного из них может привести к существенным проблемам с пищеварением.
Кроме того, поджелудочная железа вырабатывает гормоны, необходимые для обменных процессов — в частности, инсулин.
Почему болит поджелудочная железа: выясняем причины
Боли в поджелудочной железе никогда не возникают просто так. Они всегда сигнализируют о неполадках, более или менее серьезных.
Боли в поджелудочной железе часто возникают при таких заболеваниях, как панкреатит, вирусные гепатиты, патологии желчевыводящих путей, при которых нарушается отток желчи, диабет, опухоли, аутоиммунные заболевания, глистные инвазии. Сильнее всего боль в поджелудочной железе проявляется при панкреатите.
На заметку
Примерно 90% пациентов с панкреатитом жалуются на сильные боли в поджелудочной железе, и только у 10% заболевание проходит без болевого синдрома.
Болевые ощущения нередко сопровождают прием некоторых лекарственных препаратов, таких как кортикостероиды, гормональные препараты, антибиотики тетрациклинового ряда.
Однако очень часто боль в поджелудочной вызывается не болезнями, а погрешностями в диете. Если мы переедаем или употребляем слишком много алкоголя и тяжелых жирных продуктов, железа работает на пределе возможностей, чтобы помочь организму их усвоить.
Как понять, что болит именно поджелудочная железа? Опознать проблему нетрудно, боль в поджелудочной железе проявляется достаточно специфически. Болевые ощущения локализованы в области вокруг пупка, а при остром панкреатите отдает в спину — этот эффект врачи называют «опоясывающей болью». Боли в поджелудочной усиливаются после обильной или жирной пищи, алкогольных напитков, а также в положении лежа на спине. Эта боль практически не купируется анальгетиками и спазмолитиками, носит постоянный, неприступообразный характер и немного ослабевает, если сесть и наклониться вперед. При панкреатите, помимо боли, наблюдаются тошнота и рвота, слабость, потливость.
Что делать, если болит поджелудочная железа: рекомендации
Боль в поджелудочной часто бывает настолько сильной, что у человека не остается иного выхода, кроме обращения к врачам. И это правильное решение: заподозрив неполадки с поджелудочной, ни в коем случае нельзя заниматься самолечением. Как мы уже говорили выше, эта боль сопровождает множество разных заболеваний, которые требуют различной терапии. А определить причину можно только после всесторонней диагностики: лабораторных исследований, УЗИ, томографии, рентген-исследования и, в некоторых случаях, диагностической лапароскопии.
Терапия основного заболевания всегда включает в себя комплекс мер.
- Диета. Первая задача при лечении поджелудочной железы — максимально разгрузить этот орган, облегчить его работу. Вне зависимости от того, что вызвало боль в поджелудочной, назначается щадящая диета. В первую очередь нужно полностью исключить алкоголь, газированные напитки, кофе и крепкий чай, острую, жирную, жареную пищу, шоколад. Даже у здоровых людей злоупотребление этими продуктами может вызвать неприятные ощущения в области поджелудочной железы. Обычно назначается так называемый стол №5 — меню, основанное на ограничении в жирах и кислых продуктах. Стол №5 — это пища, приготовленная на пару или отварная, пудинги и заливное, нежирное мясо, птица и рыба, продукты, богатые пектинами и клетчаткой: зерновой хлеб, сладкие ягоды, макароны, овощи. Питаться нужно часто и понемногу — это позволяет ЖКТ усваивать пищу, не включая «аварийный режим». Желательно есть как минимум пять раз в день, но порции должны быть небольшими. Кстати, такая диета будет полезна не только тем, кто страдает от серьезных заболеваний печени и поджелудочной железы. Она поможет восстановиться после чрезмерного застолья. Даже здоровым людям знакомы такие симптомы, как тяжесть в желудке, тошнота, метеоризм и расстройство желудка — расплата за переедание или непривычную пищу. После праздников с их бесконечными обедами и возлияниями будет полезно временно переключиться на мягкую диету, чтобы вернуть пищеварение в норму. Стол №5 — диета комфортная и не предполагает отказа от широкой группы продуктов.
- Медикаментозная терапия. Лечение зависит от основного заболевания, но в любом случае врач назначит препараты, которые помогут снять симптомы и улучшить работу пищеварительного тракта. При боли в поджелудочной железе назначают обезболивающие средства для купирования острых приступов, антациды для восстановления уровня желудочной кислотности и нормализации функции пищеварения, а также ферментные препараты (при хроническом панкреатите вне периода обострений). Ферменты, которые содержатся в них, практически не отличаются от наших собственных ферментов и помогают справиться с усвоением пищи, если поджелудочная железа не может вырабатывать достаточное количество панкреатического сока. Кроме того, в некоторых случаях назначают желчегонные средства, антисекреторные вещества (так называемые Н2-блокаторы гистаминовых рецепторов и ингибиторы протонной помпы).
Боль в поджелудочной железе — симптом, который нельзя игнорировать. Однако стоит помнить о том, что пусть и редко, но болезни поджелудочной могут развиваться практически бессимптомно. Поэтому желательно хотя бы раз в пару лет проходить общее обследование у гастроэнтеролога. Это особенно актуально для тех, кто не привык отказывать себе в алкоголе, жирной и жареной пище.
Источник
В лёгких случаях бывает достаточно нескольких дней в стационаре, в тяжёлых — не избежать операции.
Панкреатит — это воспаление поджелудочной железы. Заболевание не то чтобы частое: до 100 случаев на каждые 100 тысяч населения.
Тем не менее в России острый панкреатит долгое время был первым в списке причин «острого живота» — то есть сильнейшей боли, из‑за которой люди вынуждены вызывать скорую. Сегодня воспаление поджелудочной уступило лидерство острому аппендициту. Однако заболевание по‑прежнему остаётся опасным: примерно 3 человека из каждых 100, обратившихся за помощью, умирают.
Поэтому так важно уметь вовремя распознать воспаление поджелудочной и не пропустить возможное развитие осложнений.
Когда надо срочно обращаться за помощью
Немедленно набирайте 103 или 112, если присутствуют симптомы «острого живота»:
- сильная резкая боль в районе желудка (в верхней части живота, примерно по центру), которая нарастает со временем;
- тошнота или рвота;
- лихорадка, озноб;
- ускоренное сердцебиение;
- одышка;
- желтоватый цвет кожи или белков глаз.
Такие признаки говорят о том, что воспаление достигло серьёзных масштабов и, возможно, затронуло соседние органы — желчный пузырь, печень, почки. Это смертельно опасно.
В том случае, если симптомов «острого живота» нет, но подозрения по поводу панкреатита остаются, можно разбираться дальше.
Каковы причины панкреатита
В отличие от многих других воспалительных процессов, воспаление поджелудочной вызвано отнюдь не вирусами или бактериями.
 Иллюстрация: Magic mine / Shutterstock
Иллюстрация: Magic mine / Shutterstock
Поджелудочная железа расположена под желудком и играет важнейшую роль в пищеварении: вырабатывает гормон инсулин и необходимые для переваривания пищи ферменты. В норме они сразу же поступают в кишечник, но иногда могут задерживаться в поджелудочной.
Если пищеварительных ферментов скапливается много, они повреждают клетки железы. Так начинается воспаление.
Застой ферментов в поджелудочной железе вызывают разные причины .
- Злоупотребление алкоголем. Это самый распространённый фактор, приводящий к развитию острого панкреатита.
- Камни в желчном пузыре. Они могут блокировать в том числе протоки, по которым движутся пищеварительные ферменты.
- Ожирение.
- Курение.
- Разнообразные травмы поджелудочной, включая хирургические операции (например, связанные с удалением камней из желчного пузыря).
- Высокий уровень кальция в крови.
- Аутоиммунные заболевания.
В некоторых случаях причину панкреатита установить не удаётся.
Каким бывает панкреатит
В зависимости от того, насколько активно идёт воспаление и как долго оно длится, различают два типа панкреатита:
- Острый. Он возникает внезапно и может пройти сам собой, как только застой ферментов прекратится. Но может перерасти и в опасное для жизни состояние.
- Хронический. Появляется после повторных приступов острого панкреатита, который проходит сам, без лечения. Ткань поджелудочной железы из‑за ферментных атак разрушается, покрывается рубцами. Вывод ферментов ухудшается. Воспаление становится хроническим. Высок риск, что однажды оно перерастёт в тяжёлую форму острого панкреатита.
Каковы симптомы панкреатита
У каждого из типов воспаления поджелудочной свои признаки .
Симптомы острого панкреатита
Острый панкреатит обычно начинается после еды, при этом боль:
- появляется в верхней части живота, ближе к центру;
- иногда отдаёт в спину, кажется, будто опоясывает;
- возникает внезапно или нарастает постепенно;
- бывает как сильной, так и ноющей, вполне терпимой;
- может длиться несколько дней.
Если воспаление нарастает и становится опасным, появляются дополнительные симптомы: тошнота, рвота, повышение температуры и прочие признаки «острого живота», о которых мы писали выше.
Симптомы хронического панкреатита
Прежде всего — регулярная ноющая боль в верхней части живота. Она редко бывает сильной, а в некоторых случаях настолько лёгкая, что люди вообще не обращают на неё внимания.
У хронического панкреатита может вообще не быть симптомов, пока не возникнут осложнения.
Однако довольно часто присутствуют характерные признаки:
- регулярное и на первый взгляд необъяснимое подташнивание;
- частые поносы;
- жирный, дурно пахнущий стул (стеаторея);
- потеря веса при том, что ни образ жизни, ни рацион не менялись.
Что делать при подозрении на панкреатит
Любое регулярное побаливание живота, особенно если оно сопровождается другими симптомами (подташниванием, нарушениями пищеварения) — повод идти к терапевту или гастроэнтерологу. Это важно по ряду причин.
Во‑первых, это может быть вовсе не панкреатит. Что именно болит в животе, выяснит только специалист после обследования. А варианты многогранны — от диспепсии, синдрома раздражённого кишечника или гастрита до развивающегося онкологического заболевания.
Во‑вторых, если речь всё же о панкреатите, его ни в коем случае нельзя запускать. Даже если боль в животе появляется лишь изредка и кажется незначительной. Без лечения панкреатит может спровоцировать другие состояния, иногда очень серьёзные и даже смертельно опасные.
- Сахарный диабет. В повреждённой воспалением поджелудочной нарушается выработка инсулина, что становится спусковым крючком для развития диабета.
- Псевдокисты. Из‑за острого панкреатита в одной или нескольких альвеолах поджелудочной железы может скапливаться жидкость (в таком случае говорят о формировании кистоподобного «кармана»). Разрыв большой псевдокисты может привести к внутреннему кровотечению и стать причиной перитонита.
- Почечная недостаточность. Острый панкреатит может привести к воспалению и тяжёлому повреждению почек.
- Проблемы с дыханием. За счёт того, что поджелудочная железа отвечает и за выработку некоторых гормонов, её повреждение может вызвать изменения в организме, которые повлияют на работу лёгких.
- Рак поджелудочной железы.
Как лечить панкреатит
Сначала надо уточнить диагноз. Врач проведёт осмотр, расспросит о симптомах, времени появления боли, предложит сдать некоторые тесты . Обычно это:
- Анализы крови. Они помогут подтвердить воспаление и обнаружить повышенный уровень ферментов поджелудочной железы.
- Анализ стула. В этом тесте измеряют количество жира в кале. Процедура длительная, занимает до 72 часов. Её назначают для подтверждения хронического панкреатита.
- УЗИ или компьютерная томография (КТ) органов брюшной полости. Цель исследований — оценить степень воспаления поджелудочной, а также обнаружить камни в желчном пузыре (если они есть).
- Магнитно‑резонансная томография (МРТ). Её задача — выявить патологии желчного пузыря, поджелудочной железы или желчных протоков.
Лечение зависит от формы заболевания.
Лечение острого панкреатита
Только в стационаре . Терапия включает в себя:
- Голодание. Это важно, чтобы «выключить» пищеварение, дать поджелудочной железе возможность отдохнуть и восстановиться. Питание, если оно необходимо, проводят внутривенно.
- Предотвращение обезвоживания. Больному ставят капельницу с физраствором.
- Гипотермию. На область желудка прикладывают холодный компресс (например, пакет со льдом) — это уменьшает боль и воспаление.
- Приём обезболивающих, спазмолитиков.
- Иногда — антибиотики. Их назначают в том случае, если начался некроз тканей и к панкреатиту присоединилось бактериальное воспаление.
Лёгкий острый панкреатит в таких условиях проходит через несколько дней. В тяжёлых случаях может потребоваться операция: хирург удалит желчные камни или омертвевшую ткань поджелудочной железы.
Лечение хронического панкреатита
Основная задача — уменьшить боль, улучшить работу поджелудочной железы и не допустить осложнений. Чтобы решить её, врач может назначить:
- лекарства, например таблетки с ферментами, которые снизят нагрузку на поджелудочную;
- витамины, чаще всего — А, D, E и К, которые тесно связаны с пищеварением;
- операцию в случае, если обнаружились камни в желчном пузыре, которые могут заблокировать протоки, или при необратимом повреждении части поджелудочной железы.
Кроме того, гастроэнтеролог посоветует соблюдать диету, отказаться от острой и жареной пищи, а большинство блюд запекать, варить или готовить на пару.
Как предотвратить панкреатит
Вот что рекомендуют медики для профилактики заболеваний поджелудочной железы.
- Ограничьте употребление алкоголя.
- Постарайтесь бросить курить.
- Поддерживайте здоровый вес.
- Соблюдайте сбалансированную диету: меньше сахара (в том числе сладких напитков), больше продуктов с высоким содержанием клетчатки. Такой рацион снизит риск развития камней в желчном пузыре, которые являются одной из основных причин острого панкреатита.
Источник
