Ipnm опухоль поджелудочной железы
Внутрипротоковое папиллярное слизистое новообразование (IPMN) представляет собой тип кисты, обнаруживаемой в поджелудочной железе. Эти кисты не являются злокачественными для начала, они доброкачественные. Тем не менее, они вызывают беспокойство, потому что в меньшинстве случаев IPMN может развиться в злокачественные (раковые) опухоли. Эти раковые опухоли становятся инвазивными и представляют собой форму рака поджелудочной железы, которую трудно лечить.
Диагноз с IPMN может сбивать с толку и огорчать, особенно когда вы ищете информацию о потенциальной возможности возникновения рака и понимаете, что будет дальше для вариантов мониторинга и лечения. Во многих случаях IPMN обнаруживается в ходе теста, который проводится для чего-то, не связанного с поджелудочной железой. В течение этого времени важно выяснить мнение одного или нескольких специалистов, чтобы выяснить, какие есть варианты.
Ведение правильных записей и получение информации от других врачей о прошлых проблемах со здоровьем (и особенно о том, что связано с поджелудочной железой, таких как панкреатит), также помогает при принятии решений. Наконец, также может помочь признание и общение с близкими людьми и медицинскими работниками о стрессе и неопределенности.
Поджелудочная железа
Поджелудочная железа – это орган в брюшной полости, который находится позади желудка. Поджелудочная железа имеет главный проток, который содержит много ветвей. Проток поджелудочной железы соединяется с первой частью тонкой кишки (называемой двенадцатиперстной кишкой). Пищеварительные ферменты, вырабатываемые в поджелудочной железе, проходят через ветви в главный проток, а затем в двенадцатиперстную кишку.
Об этом часто забывают, но поджелудочная железа вырабатывает жизненно важные гормоны и играет ключевую роль в процессах пищеварения и обмена веществ. Поджелудочная железа вырабатывает инсулин, который является гормоном, который играет небольшую роль в обмене веществ в организме, в том числе способствует усвоению глюкозы (сахара) мышцами, жиром и печенью организма. Без достаточного количества инсулина, вырабатываемого поджелудочной железой, уровень сахара в крови может повыситься. Постоянно высокий уровень сахара в крови может привести к тому, что клетки организма не получают достаточно энергии, а также к развитию многих различных состояний здоровья. Диабет – это заболевание, связанное с высоким уровнем сахара в крови, и некоторые формы вызваны тем, что поджелудочная железа либо не вырабатывает достаточно инсулина, либо неэффективно использует инсулин.
Поджелудочная железа также вырабатывает глюкагон, который является гормоном, повышающим уровень глюкозы в крови. Глюкагон поможет предотвратить слишком низкий уровень сахара в крови (гипогликемия). Вместе с инсулином глюкагон помогает регулировать уровень сахара в крови и поддерживать его в организме на ровном уровне. Поджелудочная железа редко вырабатывает слишком много или слишком мало глюкагона. Однако наличие IPMN может способствовать снижению производства глюкагона.
Кисты поджелудочной железы
Исследователи из Johns Hopkins провели исследование, чтобы выяснить, сколько людей имели IPMN, которые не вызывали никаких симптомов. Они изучили компьютерную томографию (КТ) 2832 пациентов, включая поджелудочную железу. Они обнаружили, что, хотя ни у одного из пациентов не было никаких симптомов поджелудочной железы, у 2,6% из них была киста поджелудочной железы.
Киста – это группа клеток, которые образуют мешок, который может быть заполнен жидкостью, воздухом или твердым материалом. Существует несколько различных типов кист, которые могут образовываться в поджелудочной железе, причем два основных типа являются серозными и слизистыми. IPMN – это муцинозная киста, и одна из характеристик заключается в том, что они содержат жидкости, которые являются более вязкими, чем жидкости, обнаруженные в серозных кистах. Дальнейшие исследования показали, что большинство цист, обнаруженных в исследовании Джона Хопкинса, были IPMN.
ИПМН образуются внутри протоков поджелудочной железы. Они отличаются от других типов кист, потому что имеют выступы, которые простираются в систему протоков поджелудочной железы.
Исследования показывают, что с возрастом кисты поджелудочной железы встречаются чаще. В исследовании Джона Хопкинса ни у одного пациента в возрасте до 40 лет не было кисты, а процентная доля кист в возрастной группе от 80 до 89 лет выросла до 8,7 процента.
Признаки и симптомы
В большинстве случаев люди не знают, что у них есть IPMN, и нет никаких симптомов. Иногда IPMN обнаруживается во время тестов визуализации, которые проводятся для поиска другой проблемы или состояния и включают в себя поджелудочную железу. В некоторых случаях у людей с IPMN может развиться острый панкреатит, что побуждает их обращаться за лечением. Некоторые из первых признаков и симптомов, которые могут возникнуть у пациентов, являются неспецифичными (то есть они могут быть вызваны различными состояниями) и включают:
- Боль в животе
- Желтуха
- Тошнота
- Непреднамеренная потеря веса
- рвота
Каковы симптомы панкреатита?
диагностика
Существует несколько тестов, которые можно использовать для поиска IPMN или для его мониторинга после обнаружения.
компьютерная томография
КТ – это специализированная рентгенография, которая может быть выполнена с использованием контрастного красителя. Он неинвазивен и выполняется пациентом, лежащим на столе, который частично скользит в компьютерную томографическую камеру, чтобы можно было сделать снимки живота. Машина делает снимки, когда пациент лежит неподвижно, иногда его просят задержать дыхание. Этот тест может помочь в визуализации поджелудочной железы и в поиске или подтверждении наличия IPMN.
Эндоскопическое УЗИ (EUS)
EUS использует звуковые волны, чтобы увидеть орган и структуры брюшной полости, такие как желудок, тонкая кишка, поджелудочная железа, желчные протоки и печень. Пациентам дают успокоительные средства во время EUS, и это обычно занимает от получаса до часа. Во время теста тонкая трубка проходит через рот и желудок и в тонкую кишку. Изображения из этого теста могут помочь показать, есть ли какие-либо отклонения в поджелудочной железе.
В некоторых случаях, биопсия может быть сделана, потому что места органов видны на изображениях, и это помогает врачу направить иглу в брюшную полость и в правильное место для взятия биопсии. Этот тест может быть выполнен после обнаружения IPMN или подозреваемого IPMN во время другого теста.
Магнитно-резонансная холангиопанкреатография (MRCP)
MRCP – это неинвазивный тест, который использует сильное магнитное поле для просмотра печени, поджелудочной железы, желчного пузыря и желчных протоков. Этот тест может показать, если желчные протоки закупорены, например, подозреваемым IPMN.
Во время этого теста можно использовать контрастный краситель, вводимый через напиток или внутривенно, для улучшения качества изображения. Пациенты лежат на столе, который скользит в центр машины. Во время теста пациентов просят не двигаться. Тест может занять около 45 минут или около того.
Типы IPMN
На основании исследований IPMN, удаленных хирургическим путем, патологи обычно помещают кисты в одну из двух категорий (врач, который специализируется на исследовании тканей, органов и биологических жидкостей).
Первая категория, где нет инвазивного рака, а вторая, когда есть является инвазивный рак, связанный с IPMN. Основное различие между этими двумя типами заключается в прогнозе, потому что пациенты с IPMN, которые не связаны с инвазивным раком, имеют пятилетнюю выживаемость, которая, как сообщалось, составляет от 95 до 100 процентов.
IPMN дополнительно классифицируются на основании того, где они находятся в поджелудочной железе: в главном протоке или в ответвлениях от основного протока, или в обоих местах (смешанные). Существуют некоторые доказательства того, что IPMN с ответвлениями протоков реже имеют инвазивный рак, чем IPMN с основными протоками. Тем не менее, авторы других исследовательских работ указывают, что нет такой четкой разницы между ними, потому что любой тип может быть связан с раком.
Размер IPMN также представляется важным, причем более крупные (более 30 миллиметров) более важны, чем более мелкие. Важность классификации и понимания типов IPMN вступает в игру при принятии решения об их лечении с помощью хирургического вмешательства или контроле их, чтобы увидеть, изменяются ли они / растут с течением времени.
IPMN, которые присутствуют без инвазивного рака, также могут быть отнесены к одному из трех подтипов: дисплазия низкой степени, дисплазия средней степени и дисплазия высокой степени. Дисплазия относится к ненормальному состоянию в клетке. В некоторых случаях клетки это означает, что клетка предраковая. Считается, что с IPMN они изменяются со временем от дисплазии низкой степени до дисплазии высокой степени. Считается, что IPMN может иметь шанс прогрессировать до инвазивного рака.
Для тех с IPMNs, которые связаны с инвазивным раком, прогноз широко варьируется в зависимости от ряда факторов. Одним из этих факторов является обнаруженный подтип IPMN, причем двумя формами являются коллоидная карцинома и тубулярная карцинома. Предполагаемая пятилетняя выживаемость для коллоидной карциномы варьируется от 57 до 83 процентов и от 24 до 55 процентов для трубчатой карциномы.
лечение
В большинстве случаев IPMN не считается подверженным высокому риску развития рака, и поэтому все, что сделано, – это тщательное ожидание. Тесты, которые контролируют размер IPMN, такие как описанные выше, проводятся через регулярные промежутки времени. Небольшие IPMN в филиале можно отслеживать ежегодно, но более крупные могут нуждаться в оценке так часто, как каждые три месяца.
Если или когда есть какие-либо изменения, такие как увеличение IPMN, могут быть приняты решения о лечении. Риск лечения необходимо тщательно сопоставить с вероятностью возникновения рака. Для людей, у которых есть симптомы, связанные с IPMN, даже если считается, что он имеет низкий риск развития рака, может потребоваться лечение.
Если есть опасения по поводу развития IPMN в рак, единственное лечение – это операция по удалению части поджелудочной железы (или, в редких случаях, всей ее). Удаление IPMN с помощью хирургии считается лечебным.
IPMN, которые обнаруживаются в главном протоке, могут рассматриваться для хирургического вмешательства чаще, чем те, которые обнаруживаются только в ветвях. Поэтому, если пациент достаточно здоров, чтобы перенести операцию, обычно рекомендуется удалить эти IPMN. Это может означать, что часть поджелудочной железы удалена хирургическим путем.
Это серьезное хирургическое вмешательство, которое может быть сделано открыто, включая надрез на животе. В некоторых случаях хирургическое вмешательство может быть сделано лапароскопически. Это означает, что используются минимально инвазивные методы, которые включают в себя создание только небольших разрезов и использование крошечной камеры для завершения операции. Обычно рекомендуется, чтобы операции по удалению всей или части поджелудочной железы выполнялись хирургом, который имеет большой опыт работы с этими процедурами.
Дистальная Панкреатэктомия
Это процедура удаления части тела и «хвоста» поджелудочной железы, который является частью поджелудочной железы, которая находится ближе всего к селезенке. В некоторых случаях селезенка также может быть удалена. Большинству людей после операции достаточно поджелудочной железы, что не влияет на выработку гормонов и ферментов. Если нужно взять больше поджелудочной железы, может потребоваться добавление лекарств или ферментов, которые больше не вырабатываются организмом в достаточных количествах.
Pancreaticoduodenectomy
Эта операция, которая также называется процедурой Уиппла, проводится, когда IPMN находится в дистальной части или «головке» поджелудочной железы. Во время этой операции удаляется головка поджелудочной железы. В некоторых случаях двенадцатиперстная кишка, часть желчный проток, желчный пузырь и часть желудка также удаляются. В этом случае желудок будет связан со второй частью тонкой кишки (тощей кишки).
Тотальная панкреатэктомия
Эта операция редко используется для лечения IPMN, и может потребоваться, только если IPMN проходит через весь главный канал. Это удаление всей поджелудочной железы, а также селезенки, желчного пузыря, первой части тонкой кишки и части желудка. Затем желудок будет соединен со вторым отделом тонкой кишки (тощей кишкой), чтобы сохранить пищеварение.
После этой операции необходимо будет работать со специалистом, называемым эндокринологом, для замены гормонов и ферментов в организме, которые обычно вырабатываются поджелудочной железой. В частности, лекарства будут необходимы для регулирования уровня сахара в крови, потому что и глюкагон, и инсулин больше не вырабатываются организмом.
Как лечится рак поджелудочной железы
Слово от DipHealth
Идея иметь IPMN, особенно когда он обнаружен случайно, может быть действительно интересной. Однако в большинстве случаев эти кисты не вызывают никаких симптомов, и большинство людей не знают, что они есть. Обычно их можно отслеживать на предмет любых изменений, и лечение не требуется. Меньшинство случаев может нуждаться в хирургическом вмешательстве для их удаления, но это делается для того, чтобы снизить риск развития ассоциированного рака.
Большинство людей поправятся после лечения. Если обнаружен более инвазивный рак, к сожалению, может потребоваться более радикальная операция. Исследования в области IPMN позволили лучше понять, как управлять ими и как их лечить, а хирургические методы значительно улучшились. Перспективы для тех, у кого есть симптоматическая или сложная IPMN, сейчас лучше, чем когда-либо.
Источник
Лучевая диагностика внутрипротоковой папиллярной муцинозной опухоли поджелудочной железы
а) Терминология:
1. Сокращения:
• Внутрипротоковая папиллярная муцинозная опухоль (intraductal papillary mucinous neoplasm-IPMN)
2. Синонимы:
• Внутрипротоковое папиллярное муцинозное новообразование, протоковая эктатическая муцинозная цистаденома, муцинозная гиперсекреторная опухоль, муцин-продуцирующая опухоль
3. Определения:
• Кистозное новообразование поджелудочной железы, развивающееся из муцин-продуцирующего эпителия главного протока поджелудочной железы и/или его боковых ветвей, характеризующаяся вариабельным злокачественным потенциалом
б) Визуализация:
1. Общая характеристика:
• Основные диагностические признаки:
о Резко расширенный главный проток поджелудочной железы при отсутствии обтурирующего объемного образования
о Кистозное новообразование головки или крючковидного отростка поджелудочной железы с мелкими кистозными полостями, сообщающееся с главным протоком поджелудочной железы
• Локализация:
о Как правило, в головке/крючковидном отростке железы
о Может быть множественным (21-40%); примерно в 20% случаев поражает всю поджелудочную железу
• Размеры:
о Кисты боковых ветвей обычно имеют размеры 0,5-2,0 см; могут вырастать > 3 см
• Морфология:
о Опухоли главного панкреатического протока: расширение главного протока (> 5 мм); отсутствует причина обструкции
о Опухоль боковой ветви протока: мультикистозное новообразование, сообщающееся с главным панкреатическим протоком
о Смешанный тип: признаки обоих типов опухолей
2. УЗИ при внутрипротоковой папиллярной муцинозной опухоли поджелудочной железы:
• Опухоль главного панкреатического протока: расширенный проток может содержать источники низкоинтенсивных эхосигналов (муцин или интрамуральные узлы)
• Опухоль боковой ветви протока: анэхогенное или гипоэхогенное кистозное образование ± перегородки; может определяться соустье с протоком железы и его расширение
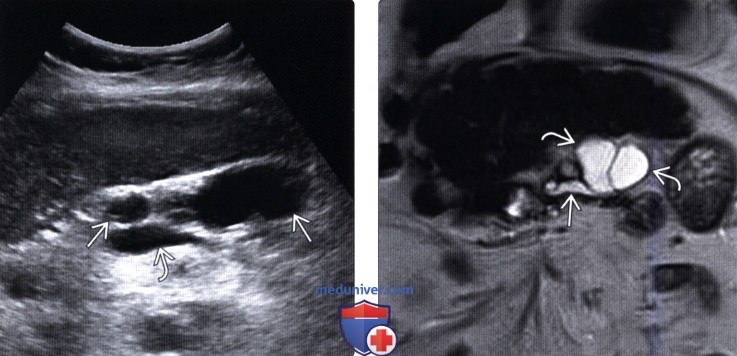
(Левый) На поперечном косом УЗ срезе брюшной полости определяется расширенный главный проток поджелудочной железы. Также видна верхняя брыжеечная вена.
(Правый) У этого же пациента при УЗИ брюшной полости в головке поджелудочной железы в каудальном направлении от главного протока железы выявлено прилегающее к нему многокамерное кистозное новообразование.
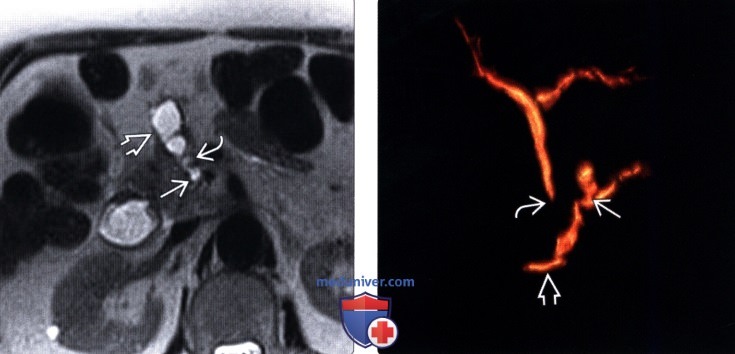
(Левый) У этого же пациента при Т2-ВИ МРТ на аналогичной томограмме визуализируется тонкостенное тубулярное кистозное новообразование с криволинейным соустьем с главным протоком поджелудочной железы, что соответствует картине внутрипротоковой папиллярной муцинозной опухоли боковой ветви главного протока.
(Правый) При МР холангиопанкреатографии в режиме 3D-реконструкции лучше визуализируется соустье между кистозным новообразованием и главным протоком поджелудочной железы, что соответствует картине внутрипротоковой папиллярной муцинозной опухоли боковой ветви главного протока. Случайно выявлен длинная сегментарная стриктура общего желчного протока.

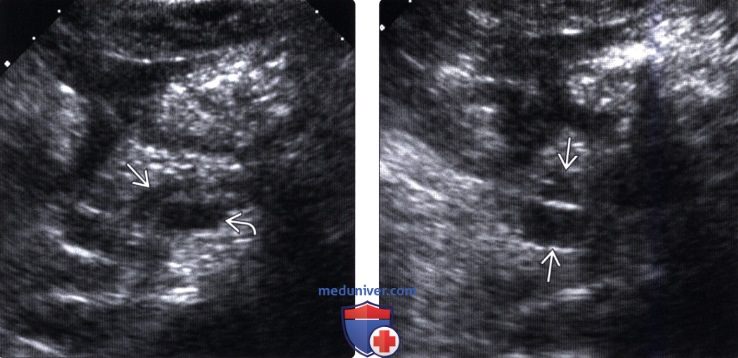
(Левый) При УЗИ брюшной полости в головке/теле поджелудочной железы определяются множественные овальные и удлиненные кистозные новообразования. Также заметна селезеночная вена.
(Правый) При МРТ в режиме Т2 HASTE на корональной томограмме в теле поджелудочной железы лучше визуализируется удлиненное кистозное расширение боковой ветви протока и изогнутое соустье с расширенным главным протоком поджелудочной железы.
3. Другие методы исследования:
• Эндоскопическое УЗИ:
о Более высокое пространственное разрешение по сравнению с традиционным УЗИ брюшной полости; могут определяться внутренние перегородки, интрамуральные узлы, утолщение стенки
о Используется в качестве метода контроля при аспирации кисты и биопсии мягкотканных компонентов:
– Содержимое кисты: при озлокачествлении высокие уровни ракового эмбрионального антигена; уровень <5 нг/мл исключает наличие муцинозного новообразования
4. Рентгенография при внутрипротоковой папиллярной муцинозной опухоли поджелудочной железы:
• Эндоскопическая ретроградная холангиопанкреатография:
о Патогномоничным для внутрипротоковой папиллярной муцинозной опухоли является пролабирующая в просвет кишки ампула Фатера в виде «рыбьего глаза»
о Дефекты заполнения расширенного главного протока поджелудочной железы обусловлены чрезмерной продукцией слизи; кистозная дилатация ветви протока
о Традиционно используется для выявления соустья с главным протоком железы
5. КТ при внутрипротоковой папиллярной муцинозной опухоли поджелудочной железы:
• Опухоль главного панкреатического протока: > 5 мм, извитой; сегментарное или диффузное поражение
• Опухоль боковой ветви протока: многокамерное кистозное новообразование, возможно, сообщающееся с главным протоком железы:
о Скопления мелких кист типа виноградной ветви или тубул и дуг; может быть многоочаговой
• При КТ с контрастным усилением может выявляться контрастное мягкотканное утолщение или узлы стенки
6. МРТ при внутрипротоковой папиллярной муцинозной опухоли поджелудочной железы:
• Т1-ВИ: гипоинтенсивна
• Т2-ВИ: опухоли как боковой ветви протока, так и желчно-панкреатического протока гиперинтенсивны:
о Опухоль боковой ветви протока: очаговое или мультифокальное дольчатое кистозное новообразование с тонкими внутренними перегородками:
– Скопление мелких Т2-ярких кист; ± криволинейное Т2-гиперинтенсивное соустье с главным протоком железы
• МР холангиопанкреатография:
о Т2-гиперинтенсивное соустье с протоком железы лучше всего выявляется в режимах тонких срезов и толстых блоков
о Могут выявляться внутрипротоковые узлы, вызывающие дефекты заполнения → усиливают опасения об озлокачествлении опухоли
о При наличии злокачественного новообразования применяется для диагностики обструкции
• Т1-ВИ с контрастным усилением:
о Обычно контрастируемые структуры отсутствуют
о Контрастное мягкотканное утолщение или узел в просвете протока или кистозного образования указывает на озлокачествление опухоли
7. Рекомендации по визуализации:
• Оптимальный метод визуализации:
о КТ или МРТ имеют большое значение при выявлении факторов риска злокачественного перерождения опухоли
о Эндоскопическое УЗИ: более точный метод диагностики по сравнению с КТ и МРТ:
– Инвазивная методика
– Наиболее точный метод оценки морфологии опухоли, может использоваться как метод контроля при выполнении аспирации кисты/биопсии
о МР холангиопанкреатография:
– Наиболее информативная методика выявления соустья с протоком железы
• Рекомендации по методике проведения исследования:
о Первичная диагностика и морфологическая характеристика кистозных новообразований поджелудочной железы размерами > 1 см:
– КТ с контрастным усилением с криволинейной плоскостной реконструкцией; или МРТ с контрастным усилением с МР холангиопанкреатографией (в плоскости главного протока поджелудочной железы)
– Оценка факторов высокого риска или тревожных признаков
о Наблюдение с выполнением контрольных МРТ с контрастным усилением/МР холангиопанкреатографии
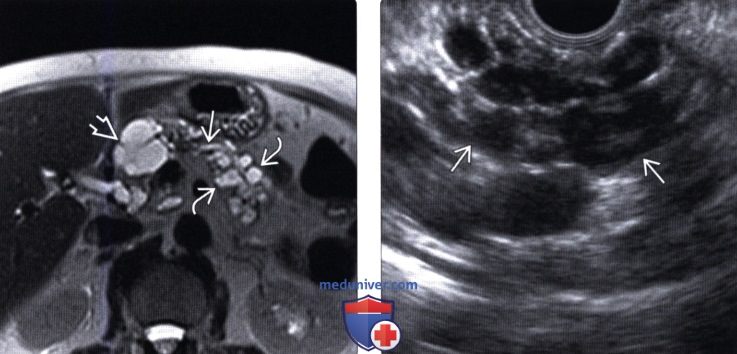
(Левый) При Т2-ВИ МРТ на аксиальной томограмме на протяжении тела и хвоста поджелудочной железы визуализируется кистозные образования в виде виноградной грозди и многокамерное кистозное новообразование в шейке железы. Обратите внимание на слегка расширенный панкреатический проток видимо, имеющий соустья с некоторыми из новообразований (не показаны).
(Правый) У этого же пациента при эндоскопическом УЗИ на всем протяжении поджелудочной железы определяются скопления множественных тонкостенных кистозных новообразований, что соответствует картине обширной внутрипротоковой папиллярной муцинозной опухоли боковых ветвей панкреатического протока.
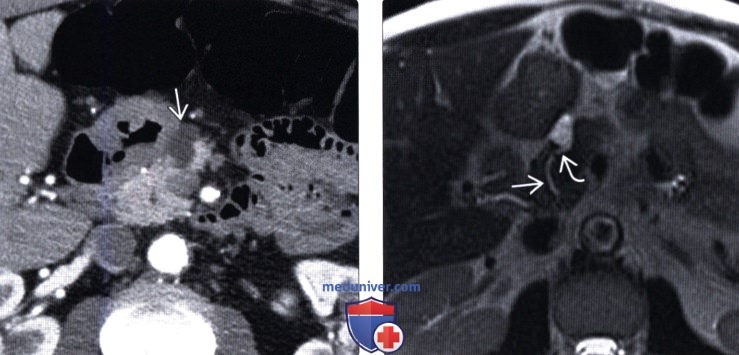
(Левый) При КТ на аксиальной томограмме в головке поджелудочной железы определяется тонкостенное удлиненное неконтрастируемое кистозное новообразование .
(Правый) У этого же пациента при Т2-ВИ МРТ на аксиальной томограмме лучше визуализируется криволинейное соустье между кистозным новообразованием и слегка расширенным главным протоком поджелудочной железы, что соответствует картине внутри протоковой папиллярной муцинозной опухоли боковой ветви панкреатического протока.
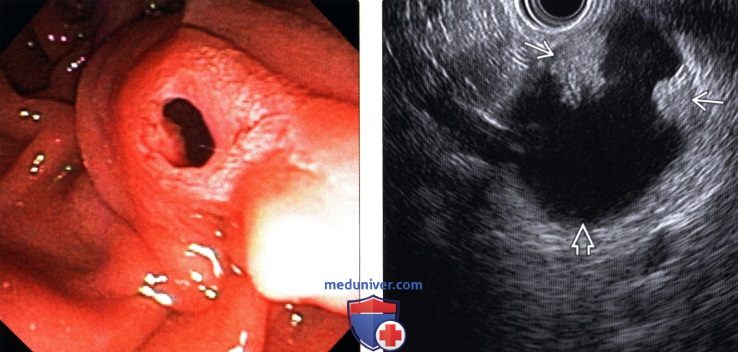
(Левый) При эндоскопическом исследовании непосредственно визуализируется классический симптом — протрузия большого дуоденального соска в виде «рыбьего глаза» и выделение из него муцина, что патогномонично для внутри протоковой папиллярной муцинозной опухоли.
(Правый) При эндоскопическом УЗИ визуализируется крупное кистозное образование головки поджелудочной железы, непосредственно сообщающееся с резко расширенным панкреатическим протоком (не показан). Обратите внимание на наличие узлов на стенке образования, что является тревожным признаком и указывает на озлокачествление.
в) Дифференциальная диагностика внутрипротоковой папиллярной муцинозной опухоли поджелудочной железы:
1. Муцинозная кистозная опухоль поджелудочной железы:
• Солитарная; не сообщается с главным протоком поджелудочной железы; могут выявляться периферические кальцинаты
• Обычно локализуется в теле/хвосте поджелудочной железы и выявляется у женщин среднего возраста
2. Серозная цистаденома поджелудочной железы:
• Солитарная; не сообщается с главным протоком поджелудочной железы; может наблюдаться кальциноз по типу колеса со спицами
• Обычно локализуется в теле/хвосте поджелудочной железы, диагностируется у женщин пожилого возраста
3. Хронический панкреатит:
• Атрофичнная поджелудочная железа, расширенные протоки, кальцинаты паренхимы
4. Псевдокиста поджелудочной железы:
• Возможно наличие соустья с главным протоком железы или его ветвью
• Картина и/или анамнестические данные об остром или хроническом панкреатите
5. Протоковая аденокарцинома поджелудочной железы:
• Солидное инфильтративное образование, вызывающее обструкцию главного панкреатического протока
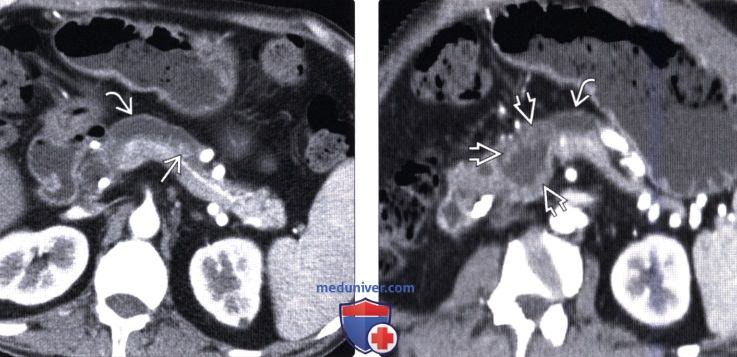
(Левый) При КТ на аксиальной томограмме определяется выраженное диффузное расширение главного протока поджелудочной железы с мягкоткаными узлами в просвете протока.
(Правый) У этого же пациента при криволинейной плоскостной реконструкции наблюдается диффузное расширение главного протока поджелудочной железы, сообщающегося с кистозным образованием головки железы. Обратите внимание на неравномерное мягкотканное утолщение и узловатость на периферии.
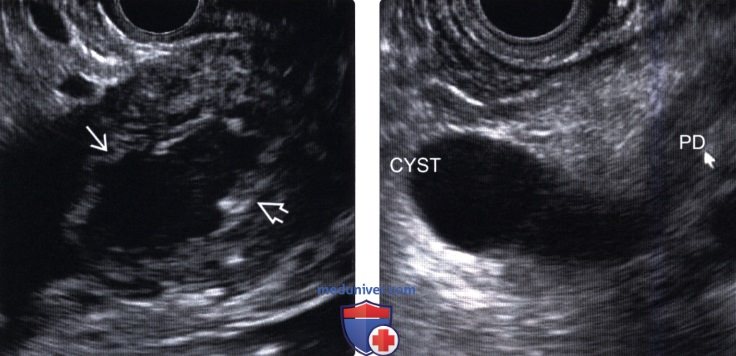
(Левый) У этого же пациента при эндоскопическом УЗИ лучше визуализируются узловатость стенки кистозного образования головки поджелудочной железы, сообщающегося с расширенным главным протоком железы (не показан).
(Правый) У другого пациента при эндоскопическом УЗИ визуализируется диффузно расширенный проток поджелудочной железы (обозначенный PD), сообщающийся с фокальным кистозным новообразованием (обозначено CYST), что соответствует картине внутрипротоковой папиллярной муцинозной опухоли главного протока.
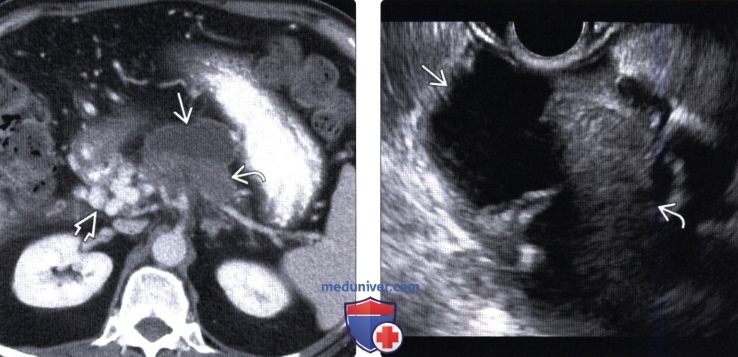
(Левый) При КТ с контрастным усилением на аксиальной томограмме определяются выраженное расширение протока поджелудочной железы и крупное инфильтративное мягкотканное образование что указывает на озлокачествление внутрипротоковой папиллярной муцинозной опухоли главного протока. Обратите внимание на кавернозную трансформацию воротной вены вследствие венозной окклюзии, вызванной объемным образованием.
(Правый) При эндоскопическом УЗИ той же зоны визуализируется значительно расширенный заполненный муцином проток, содержащий источники низкоинтенсивных эхосигналов, а позади протока — крупное мягкотканное объемное образование.
г) Патология:
1. Общая характеристика:
• Кистозное расширение сегмента протока поджелудочной железы вследствие протрузии в просвет протока эпителиального папиллярного новообразования
2. Классификация внутрипротоковой папиллярной муцинозной опухоли поджелудочной железы:
• Опухоль главного протока: считается предшественником инвазивной карциномы протока поджелудочной железы
• Опухоль боковой ветви протока: обычно доброкачественная, риск озлокачествления низок
• Смешанный тип: ведет себя аналогично опухоли главного протока
• Критерии Tanaka (модифицированные в классификацию Sendai): в зависимости от результатов лучевых исследований внутри-протоковая папиллярная муцинозная опухоль подразделяется на опухоли высокого риска, подозрительные опухоли и опухоли низкого риска; на основании этой классификации принимается решение о тактике лечения:
о Признаки опухоли высокого риска: механическая желтуха при наличии кистозного новообразования головки поджелудочной железы, наличие у кисты контрастного солидного компонента или размеры главного протока поджелудочной железы > 10 мм
о Признаки подозрительной опухоли: размеры наиболее крупной кисты >3 см, утолщенная/контрастная стенки кисты, размеры главного протока поджелудочной железы 5-9 мм, неконтрастный интрамуральный узел или резкое изменение диаметра главного протока железы с атрофией паренхимы
о Признаки опухоли низкого риска: отсутствуют подозрительные опухоли, размеры наиболее крупной кисты <3 см
о По результатам лучевых исследований принимается решение о дальнейших периодических исследованиях, выполнении эндоскопического УЗИ или хирургической резекции
3. Макроскопические и хирургические особенности:
• Опухоль главного протока поджелудочной железы: образование или узел в расширенном заполненном муцином протоке
• Опухоль боковой ветви протока: может быть мультифокальной, отсутствуют узлы, содержит застойный муцин; на макропрепаратах может не определяться соустье внутрипротоковой папиллярной муцинозной опухоли боковой ветви с главным протоком поджелудочной железы
4. Микроскопия:
• Эпителий гистологически аналогичен эпителию муцинозного типа, выстилающему муцинозные кистозные опухоли, но окружен стромой овариального типа
• При макроскопически определяемой инвазии отмечаются различные степени дисплазии:
о Опухоли главного протока поджелудочной железы: -40% содержат инвазивную карциному
о Опухоли боковой ветви протока: в большинстве из них дисплазия отсутствует или выявляется дисплазия низкой степени
• Может наблюдаться фиброзная атрофия окружающей паренхимы вследствие обструкции протока:
о Может приводить к развитию кальцифицирующего обструктивного панкреатита; однако обычно кальциноз не затрагивает саму опухоль
д) Клинические особенности внутрипротоковой папиллярной муцинозной опухоли поджелудочной железы:
1. Проявления:
• Наиболее частые жалобы/симптомы:
о >60% кистозных новообразований поджелудочной железы обнаруживаются случайно
о Может проявляться неспецифическими симптомами: тошнотой/рвотой, болями в животе, потерей веса, анорексией
• Другие жалобы/симптомы:
о Опухоль главного протока поджелудочной железы может вызывать развитие панкреатита вследствие обструкции протока из-за чрезмерной продукции муцина
• Сопутствующая патология:
о Внепанкреатические злокачественные опухоли, чаще всего карцинома желудка, ободочной или прямой кишки
о Возможно, обширная внутрипротоковая папиллярная муцинозная опухоль боковых ветвей протока чаще встречается после трансплантации органов и на фоне иммуносупрессии
2. Демография:
• Возраст:
о Средний возраст на момент постановки диагноза: 68 лет; в пределах 60-80 лет
• Пол:
о М>Ж
3. Естественное течение и прогноз:
• Общая пятилетняя выживаемость пациентов с внутрипротоковой папиллярной муцинозной опухолью – около 60%
• До 70% опухолей главного протока поджелудочной железы перерождаются в инвазивную карциному
• Опухоли боковых ветвей протока зачастую ведут себя гораздо менее агрессивно, при размерах опухоли <3 см риск малигнизации низкий
• Опухли смешанного типа как правило протекают так же, как и опухоли главного протока поджелудочной железы
• Даже после резекции показано длительное наблюдение из-за риска синхронного или метахронного мультифокального поражения
4. Лечение внутрипротоковой папиллярной муцинозной опухоли поджелудочной железы:
• На основании результатов лучевых исследований в соответствии с критериями Tanaka принимается решение о хирургической резекции, выполнении эндоскопического УЗИ или наблюдения с периодическими контрольными обследованиями
• Во всех случаях внутрипротоковой папиллярной муцинозной опухоли при наличии факторов высокого риска выполняется хирургическая резекция опухоли:
о При отсутствии инвазивного компонента отмечается высокая пятилетняя выживаемость (94-100% по сравнению с 40-60%)
о При инвазивной опухоли частота рецидива составляет 50-65% по сравнению с <8% при отсутствии инвазии
• При наличии подозрительных признаков выполняется эндоскопическое УЗИ с биопсией и/или аспирацией
• При крупных кистах > 3 см при отсутствии подозрительных признаков также следует выполнять эндоскопическое УЗИ
• При отсутствии вызывающих беспокойство признаков периодичность обследований определяется размерами кисты:
о <1 см: КТ/МРТ раз в 2-3 года
о 1-2 см: КТ/МРТ ежегодно в течение двух лет, затем, при отсутствии динамики, интервал увеличивается
о 2-3 см: эндоскопическое УЗИ раз в 3-6 месяцев, затем, при отсутствии изменений, интервал между исследованиями увеличивается, чередуются МРТ и эндоскопическое ультразвуковое исследование
е) Диагностическая памятка:
1. Советы по интерпретации изображений:
• Опухоль главного протока железы: дилатация главного протока поджелудочной железы (> 5 мм) при отсутствии вызывающего обструкцию объемного образования
• Опухоль ветви главного протока: скопление мелких кист, сообщающихся с главным панкреатическим протоком
2. Формулировка заключения:
• Описываются подозрительные признаки и факторы высокого риска, в том числе размеры кисты, контрастность стенки, расширение главного протока поджелудочной железы, интрамуральные узлы или резкое изменение ширины протока с атрофией паренхимы
• На основании сопутствующих изменений определяется тактика ведения: наблюдение, выполнение эндоскопического УЗИ или резекции
ж) Список использованной литературы:
1. Freeny PC et al: Moving beyond morphology: new insights into the characterization and management of cystic pancreatic lesions. Radiology. 272(2):345-63, 2014
2. Kim JH et al: Intraductal papillary mucinous neoplasms with associated invasive carcinoma of the pancreas: imaging findings and diagnostic performance of MDCT for prediction of prognostic factors. AJR Am J Roentgenol. 201 (3):565-72, 2013
3. Tanaka Metal: International consensus guidelines 2012 for the management of IPMN and MCN of the pancreas. Rancreatology. 12(3): 183-97, 2012
4. Gore RM et al: The incidental cystic pancreas mass: a practical approach. Cancer Imaging. 12:414-21, 2012
5. Remotti HE et al: Intraductal papillary mucinous neoplasms of the pancreas: clinical surveillance and malignant progression, multifocality and implications of a field-defect. JOP. 13(2):135-8, 2012
– Также рекомендуем “УЗИ при раке протока поджелудочной железы”
Редактор: Искандер Милевски. Дата публикации: 9.11.2019
Источник
