Головка поджелудочной железы располагается на уровне
Поджелу́дочная железа́ человека (лат. páncreas) — орган пищеварительной системы, обладающий внешнесекреторной и внутреннесекреторной функциями. Внешнесекреторная функция органа реализуется выделением панкреатического сока, содержащего пищеварительные ферменты. Производя гормоны, поджелудочная железа принимает важное участие в регуляции углеводного, жирового и белкового обмена.
История[править | править код]
Описания поджелудочной железы встречаются в трудах древних анатомов. Одно из первых описаний поджелудочной железы встречается в Талмуде, где она названа «пальцем бога». А. Везалий (1543 г.) следующим образом описывает поджелудочную железу и её назначение: «в центре брыжейки, где происходит первое распределение сосудов, расположено большое железистое, весьма надежно поддерживающее самые первые и значительные разветвления сосудов». При описании двенадцатиперстной кишки Везалий также упоминает железистое тело, которое, по мнению автора, поддерживает принадлежащие этой кишке сосуды и орошает её полость клейкой влагой. Спустя век был описан главный проток поджелудочной железы Вирсунгом (1642 г.).
Функции[править | править код]
Поджелудочная железа является главным источником ферментов для переваривания жиров, белков и углеводов — главным образом, трипсина и химотрипсина, панкреатической липазы и амилазы. Основной панкреатический секрет протоковых клеток содержит и ионы бикарбоната, участвующие в нейтрализации кислого желудочного химуса. Секрет поджелудочной железы накапливается в междольковых протоках, которые сливаются с главным выводным протоком, открывающимся в двенадцатиперстную кишку.
Между дольками вкраплены многочисленные группы клеток, не имеющие выводных протоков, — т.е. островки Лангерганса. Островковые клетки функционируют как железы внутренней секреции (эндокринные железы), выделяя непосредственно в кровоток глюкагон и инсулин — гормоны, регулирующие метаболизм углеводов. Эти гормоны обладают противоположным действием: глюкагон повышает, а инсулин понижает уровень глюкозы в крови.
Протеолитические ферменты секретируются в просвет ацинуса в виде зимогенов (проферментов, неактивных форм ферментов) — трипсиногена и химотрипсиногена. При высвобождении в кишку они подвергаются действию энтерокиназы, присутствующей в пристеночной слизи, которая активирует трипсиноген, превращая его в трипсин. Свободный трипсин далее расщепляет остальной трипсиноген и химотрипсиноген до их активных форм. Образование ферментов в неактивной форме является важным фактором, препятствующим энзимному повреждению поджелудочной железы, часто наблюдаемому при панкреатитах.
Гормональная регуляция экзокринной функции поджелудочной железы обеспечивается гастрином, холецистокинином и секретином — гормонами, продуцируемыми клетками желудка и двенадцатиперстной кишки в ответ на растяжение, а также секрецию панкреатического сока.
Повреждение поджелудочной железы представляет серьёзную опасность. Пункция поджелудочной железы требует особой осторожности при выполнении.
Анатомия[править | править код]
Область поджелудочной железы.
Поджелудочная железа человека представляет собой удлинённое дольчатое образование серовато-розоватого оттенка и расположена в брюшной полости позади желудка, тесно примыкая к двенадцатиперстной кишке. Орган залегает в верхнем отделе на задней стенке полости живота в забрюшинном пространстве, располагаясь поперечно на уровне тел I—II поясничных позвонков.
Длина железы взрослого человека — 14—22 см, ширина — 3—9 см (в области головки), толщина — 2—3 см. Масса органа — около 70—80 г.
Макроскопическое строение[править | править код]
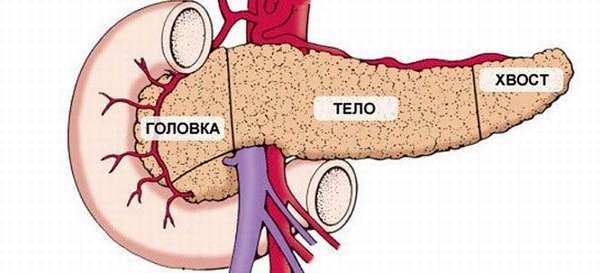
В поджелудочной железе выделяют головку, тело и хвост.
Головка[править | править код]
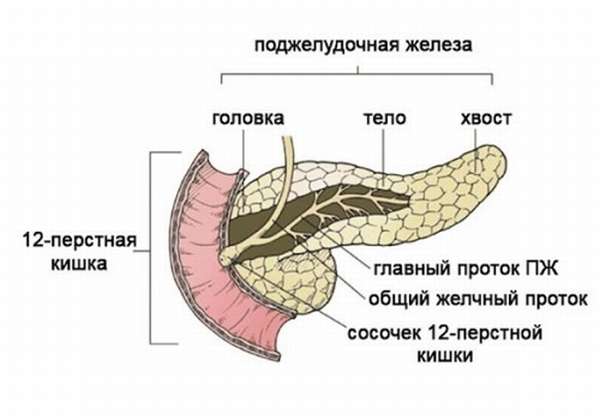
Головка поджелудочной железы (caput pancreatis) примыкает к двенадцатиперстной кишке, располагаясь в её изгибе так, что последняя охватывает железу в виде подковы. Головка отделена от тела поджелудочной железы бороздой, в которой проходит воротная вена. От головки начинается дополнительный (санториниев) проток поджелудочной железы, который или сливается с главным протоком (в 60 % случаев), или независимо впадает в двенадцатиперстную кишку через малый дуоденальный сосочек.[1]
Тело[править | править код]
Тело поджелудочной железы (corpus pancreatis) имеет трёхгранную (треугольную) форму. В нём выделяют три поверхности — переднюю, заднюю и нижнюю, и три края — верхний, передний и нижний.
Передняя поверхность (facies anterior) обращена вперед, к задней поверхности желудка, и несколько вверх; снизу её ограничивает передний край, а сверху — верхний. На передней поверхности тела железы имеется обращённая в сторону сальниковой сумки выпуклость — сальниковый бугор.
Задняя поверхность (facies posterior) примыкает к позвоночнику, брюшной аорте, нижней полой вене, чревному сплетению, к левой почечной вене. На задней поверхности железы имеются особые борозды, в которых проходят селезёночные сосуды. Задняя поверхность разграничивается от передней острым верхним краем, по которому проходит селезёночная артерия.
Нижняя поверхность (facies inferior) поджелудочной железы ориентирована вниз и вперед и отделяется от задней тупым задним краем. Она находится ниже корня брыжейки поперечной ободочной кишки.
Хвост[править | править код]
Хвост поджелудочной железы (cauda pancreatis) имеет конусовидную или грушевидную форму, направляясь влево и вверх, простирается до ворот селезёнки.
Главный (вирсунгов) проток поджелудочной железы проходит через её длину и впадает в двенадцатиперстную кишку в её нисходящей части на большом дуоденальном сосочке. Общий желчный проток обычно сливается с панкреатическим и открывается в кишку там же или рядом.
Двенадцатиперстная кишка и поджелудочная железа (желудок и печень удалены)
Топография[править | править код]
Головка проецируется на позвоночник на уровне в диапазоне от XII грудного до IV поясничного позвонков. Тело располагается на уровне от TXII до LIII; положение хвоста колеблется от TXI до LII.
Микроскопическое строение[править | править код]
По строению это сложная альвеолярно-трубчатая железа. С поверхности орган покрыт тонкой соединительнотканной капсулой. Основное вещество разделено на дольки, меж которых залегают соединительнотканные тяжи, заключающие выводные протоки, сосуды, нервы, а также нервные ганглии и пластинчатые тела.
Поджелудочная железа включает экзокринную и эндокринную части.
Экзокринная часть[править | править код]
Экзокринная часть поджелудочной железы представлена расположенными в дольках панкреатическими ацинусами, а также древовидной системой выводных протоков: вставочными и внутридольковыми протоками, междольковыми протоками и, наконец, общим панкреатическим протоком, открывающимся в просвет двенадцатиперстной кишки.
Ацинус поджелудочной железы является структурно-функциональной единицей органа. По форме ацинуc представляет собой округлое образование размером 100—150 мкм, в своей структуре содержит секреторный отдел и вставочный проток, дающий начало всей системе протоков органа. Ацинусы состоят из двух видов клеток: секреторных — экзокринных панкреатоцитов, в количестве 8—12, и протоковых — эпителиоцитов.
Вставочные протоки переходят в межацинозные протоки, которые, в свою очередь, впадают в более крупные внутридольковые. Последние продолжаются в междольковые протоки, какие впадают в общий проток поджелудочной железы.
Эндокринная часть[править | править код]
Эндокринная часть поджелудочной железы образована лежащими между ацинусов панкреатическими островками, или островками Лангерганса.
Островки состоят из клеток — инсулоцитов, среди которых на основании наличия в них различных по физико-химическим и морфологическим свойствам гранул выделяют 5 основных видов:
- бета-клетки, синтезирующие инсулин;
- альфа-клетки, продуцирующие глюкагон;
- дельта-клетки, образующие соматостатин;
- D1-клетки, выделяющие ВИП;
- PP-клетки, вырабатывающие панкреатический полипептид.
Кроме того, методами иммуноцитохимии и электронной микроскопии было показано наличие в островках незначительного количества клеток, содержащих гастрин, тиролиберин и соматолиберин.
Островки представляют собой компактные пронизанные густой сетью фенестрированных капилляров скопления упорядоченных в гроздья или тяжи внутрисекреторных клеток. Клетки слоями окружают капилляры островков, находясь в тесном контакте с сосудами; большинство эндокриноцитов контактируют с сосудами либо посредством цитоплазматических отростков, либо примыкая к ним непосредственно.
Кровоснабжение[править | править код]
Кровоснабжение поджелудочной железы осуществляется через панкреатодуоденальные артерии, которые ответвляются от верхней брыжеечной артерии или из печёночной артерии (ветви чревного ствола брюшной аорты). Верхняя брыжеечная артерия обеспечивает нижние панкреатодуоденальные артерии, в то время как гастродуоденальная артерия (одна из конечных ветвей печёночной артерии) обеспечивает верхние панкреатодуоденальные артерии. Артерии, разветвляясь в междольковой соединительной ткани, образуют плотные капиллярные сети, оплетающие ацинусы и проникающие в островки.
Венозный отток происходит через панкреатодуоденальные вены, которые впадают в проходящую позади железы селезёночную, а также другие притоки воротной вены. Воротная вена образуется после слияния позади тела поджелудочной железы верхней брыжеечной и селезёночной вен. В некоторых случаях нижняя брыжеечная вена также вливается в селезёночную позади поджелудочной железы (в других она просто соединяется с верхней брыжеечной веной).
Лимфатические капилляры, начинаясь вокруг ацинусов и островков, вливаются в лимфатические сосуды, которые проходят вблизи кровеносных. Лимфа принимается панкреатическими лимфатическими узлами, расположенными в количестве 2—8 у верхнего края железы на её задней и передней поверхностях.
Иннервация[править | править код]
Парасимпатическая иннервация поджелудочной железы осуществляется ветвями блуждающих нервов, больше правого, симпатическая — из чревного сплетения. Симпатические волокна сопровождают кровеносные сосуды. В поджелудочной железе имеются интрамуральные ганглии.
Развитие и возрастные особенности поджелудочной железы[править | править код]
Поджелудочная железа развивается из энтодермы и мезенхимы; её зачаток появляется на 3-й неделе эмбрионального развития в виде выпячивания стенки эмбриональной кишки, из которого формируются головка, тело и хвост. Дифференцировка зачатков на внешнесекреторную и внутрисекреторную части начинается с 3-го месяца эмбриогенеза. Образуются ацинусы и выводные протоки, эндокринные отделы образуются из почек на выводных протоках и «отшнуровываются» от них, превращаясь в островки. Сосуды, а также соединительнотканные элементы стромы получают развитие из мезенхимы.
У новорождённых поджелудочная железа имеет очень маленькие размеры. Её длина колеблется от 3 до 6 см; масса — 2,5—3 г; железа располагается несколько выше, чем у взрослых, однако слабо фиксирована к задней брюшной стенке и относительно подвижна. К 3 годам её масса достигает 20 грамм, к 10—12 годам — 30 г. Вид, характерный для взрослых, железа принимает к возрасту 5—6 лет. С возрастом в поджелудочной железе происходит изменение взаимоотношений между её экзокринной и эндокринной частями в сторону уменьшения числа островков.
Заболевания поджелудочной железы[править | править код]
- Панкреатит
- Острый панкреатит
- Хронический панкреатит
- Рак поджелудочной железы
- Муковисцидоз
- Диабет
- Псевдокисты поджелудочной железы
- Панкреанекроз
Примечания[править | править код]
Литература[править | править код]
- Везалий А. О строении человеческого тела. — 1954 — Том 2. — с. 960
- Губергриц Н. Б. Панкреатология: от прошлого к будущему // Вестник клуба панкреатологов. — 2009. — № 2. — с. 13—23
- Лепорский Н. И. Болезни поджелудочной железы. — М., 1951.
Источник
Если, согласно протоколу УЗИ, головка поджелудочной железы увеличена, это является признаком патологии органа. Чаще всего воспаление головки характеризуется размерами, превышающими нормально установленные. Это бывает при остром панкреатите или обострении хронического воспалительного процесса в железе. Существует еще ряд заболеваний, приводящих к такому изменению величины этой части органа. Необходимо как можно раньше выявлять причину нарушений, чтобы начать своевременное адекватное лечение и избежать тяжелых осложнений.
Что такое головка поджелудочной железы?
Поджелудочная железа (ПЖ) располагается забрюшинно, горизонтально, на уровне эпигастрия, имеет вытянутый вид. Орган условно разделяется на 3 части:
- головка,
- тело,
- хвост.
Головка имеет особую форму, своеобразное строение, отделена от тела тонкой бороздкой — шейкой. Является самой широкой частью железы, она охвачена подковообразным изгибом двенадцатиперстной кишки и тесно прилегает к ее стенкам. Сверху к ней прилегает желудок — головка отделена от него сальником. Справа граничит с печенью, сзади с ней тесно контактирует правая почечная вена. Ее проекция на переднюю брюшную стенку — на 5−10 см выше пупка. А также к ней сзади прилегают сосуды левой почки (артерия и аорта), нижняя полая вена.
Только в положении лежа на спине поджелудочная железа оказывается под желудком.
Нормальные размеры по УЗИ
Для точной диагностики патологии ПЖ и ее головки необходимо знать установленные нормы ее размеров. Вследствие забрюшинного расположения ПЖ пропальпировать ее при объективном осмотре, чтобы определить объем, консистенцию, плотность, невозможно. С этой целью проводится ультразвуковое исследование — УЗИ. Метод визуализирует орган и его составляющие части в трехмерном изображении и определяет размеры, патологические изменения паренхимы, включения и образования. Также выявляется контур и четкость границ, эхогенность тканей, их структура, имеющееся расширение общего протока.
Сонография определяет малейшие отклонения от нормы размеров ПЖ и головки, в частности. Это необходимо для верификации диагноза и во многих случаях является решающим фактором для окончательного уточнения неясной патологии.
Все части ПЖ могут увеличиваться до 18 лет — железа растет вместе с человеком. К этому возрасту должна окончательно сформироваться головка с сосудами и протоками, тело, хвост. Постепенное изменение величины до этого возраста относится к физиологическому. Нормой считается и превышение установленных цифр у женщин при беременности.
Размеры головки у взрослых
Изменение нормальных размеров головки ПЖ в любую сторону являются патологией. Норма составляет 11−30 мм в толщине у взрослого человека. Отклонения в размере могут быть значительными: описаны псевдокисты диаметром до 40 см.
Размеры головки у детей
Размеры головки ПЖ у новорождённого составляет около 10 мм, ребёнок в возрасте 1 месяца имеет уже размер 14 мм. В дальнейшем величина данной части органа увеличивается постепенно и зависит от роста, веса, возраста ребенка. К десятилетнему возрасту размер головки становится 16 мм, к 18 годам все составляющие органа достигают максимальных размеров.
Патологии, возникающие в головке железы
Увеличение головки опасно из-за топографического расположения поджелудочной железы: крупные сосуды, которые к ней прилегают, близкое расположение других важных органов пищеварения (желудка, двенадцатиперстной кишки, селезенки, левой почки) могут патологически изменяться из-за болезней ПЖ и наоборот. Хвост и тело редко приводят к компрессии тканей окружающих органов. Головка, имеющая наибольшие размеры, может сдавливать двенадцатиперстную кишку, вызывая кишечную непроходимость, или прилегающую стенку желудка с образованием пенетрации.
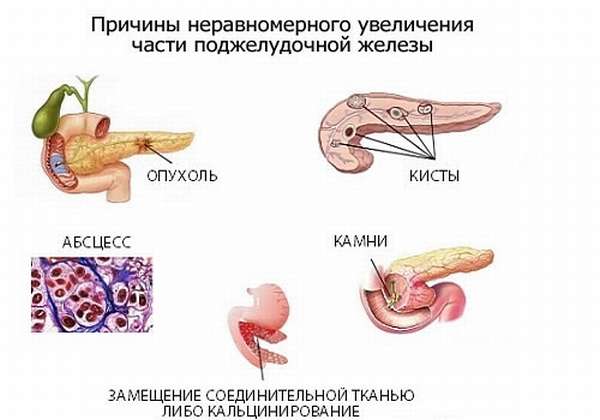
Патология, которая приводит к увеличению головной части поджелудочной, иногда в течение длительного времени может никак не проявлять себя — протекать бессимптомно. В других случаях превышение величины быстро дает знать о себе клиническими симптомами.
При проведении УЗИ органов брюшной полости, а также забрюшинного пространства может обнаружиться значительное объемное увеличение головки. Это происходит при развитии доброкачественного или злокачественного новообразования. В первом случае опухоль поддается лечению, во втором — требует немедленного оперативного вмешательства с целью удаления. Увеличение железы при опухоли зависит от локализации, вида, агрессии роста образования. В 60% диагностируется рак головки ПЖ, она значительно превосходит норму по своим размерам — более чем на 35 мм. Поверхность ее становится мелкобугристой.
Локально увеличивать головной отдел железы может липоматоз. Это патологическое замещение функционирующих клеток ткани ПЖ липоцитами — жировыми клетками. Сонография показывает повышенную неоднородную эхогенность тканей. А также в наружной части головки может образовываться липома, которая неправильно и несимметрично изменяет размеры и форму органа. Она может находиться как внутри паренхимы головки, так и развиваться на ее поверхности.
При остром панкреатите на начальных этапах развивается локальный отек головки ПЖ. Также может отекать хвост или часть тела. В дальнейшем, по мере развития воспаления, происходит увеличение всего органа.
Такие изменения могут быть последствием не только панкреатита, но и воспаления соседних органов: желудка, ДПК, желчного пузыря, печени. Различные по размерам увеличения головной части ПЖ чаще всего связаны с патологией ДПК. К таким заболеваниям относятся изменения малого сосочка ДПК:
- его опухоль, при которой нарушается проходимость панкреатического секрета,
- рубец, затрудняющий отток поджелудочного сока.
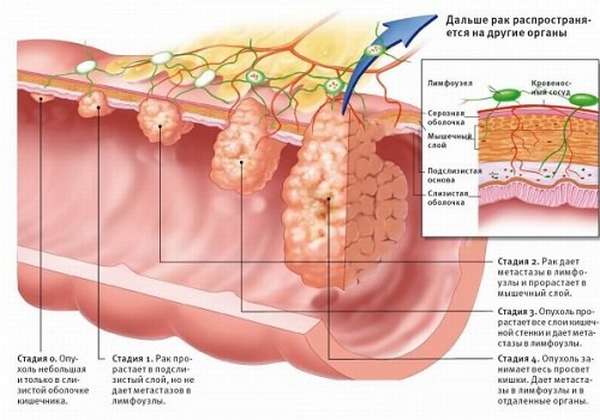
Это приводит к расширению той части вирсунгова протока, которая располагается в головной части ПЖ из-за скопления его содержимого, а затем к отеку. Соответственно, головка значительно меняет свои размеры, что определяется при проведении УЗИ.
Причины локального роста головки ПЖ
Локальное увеличение ПЖ происходит при формировании уплотнения одной из частей органа: чаще всего — за счет увеличения головки или хвоста. К самым частым причинам увеличения головной части ПЖ относятся:
- абсцесс,
- киста с жидкостью (УЗИ определяет ее как анэхогенное образование),
- псевдокиста — скопление сока ПЖ и обрывков ткани, окруженное фиброзной тканью, дающее гипоэхогенную тень на сонографии,
- злокачественная опухоль,
- доброкачественное образование,
- обтурация вирсунгова протока кальцификатом.
Диагностика и лечение патологий
Определенную роль в диагностике играет выяснение жалоб, анамнеза заболевания, объективный осмотр пациента. Решающими становятся лабораторные и функциональные исследования, которые дают возможность верифицировать диагноз.
Это особенно важно в тех случаях, когда патология развивается длительное время бессимптомно, и у пациента может ничего не болеть.
Лабораторные исследования во многих случаях также могут быть неинформативными. Это касается кисты и псевдокисты, липоматоза или липомы, доброкачественного новообразования. Все эти патологические изменения могут не вызывать отклонений от нормы в анализах. Но делать лабораторные исследования необходимо для исключения воспалительного процесса. При остром панкреатите или обострении хронического обнаруживаются:
- в клиническом анализе крови — признаки воспаления в виде повышенного СОЭ, лейкоцитоза,
- в биохимических анализах — повышение диастазы крови и мочи, активности щелочной фосфатазы, увеличение билирубина (общего, прямого, непрямого), изменения общего белка, диспротеинемия.

Функциональные исследования являются средством верификации диагноза. При их использовании можно точно определить патологию: наличие конкремента, кисты, псевдокисты, отека, новообразования, метастазов.
В первую очередь используется УЗИ ОБП (органов брюшной полости) и ЗП (забрюшинного пространства) — самый простой доступный метод, позволяющий выяснить причину изменения величины всех частей поджелудочной железы, визуализировать имеющееся образование, оценить его локализацию, размеры, в некоторой степени – связь с протоковой системой, а также наличие или отсутствие осложнений (нагноения, кровоизлияния в полость). В случае сдавления холедоха выявляется расширение желчных протоков, при портальной гипертензии – селезеночной и воротной вен. При малигнизации псевдокисты визуализируются неровные контуры ее стенки.
В сомнительных случаях применяются:
- рентгенография ОБП,
- МРТ,
- КТ,
- ЭФГДС,
- ЭРХПГ — ретроградная холангиопанкреатография.
Лечение зависит от выявленной патологии, а также состояния пациента. В случае значительного увеличения головки и яркой клинической картины пациента госпитализируют. Затем, при необходимости, проводят срочную операцию. В дальнейшем назначается комплексная терапия для восстановления функций железы. Она включает несколько групп препаратов. Основные из них:
- спазмолитики,
- обезболивающие,
- ИПП — ингибиторы протонной помпы для уменьшения секреции желудочного сока и соляной кислоты, стимулирующие секрецию ПЖ,
- заместительная ферментная терапия.
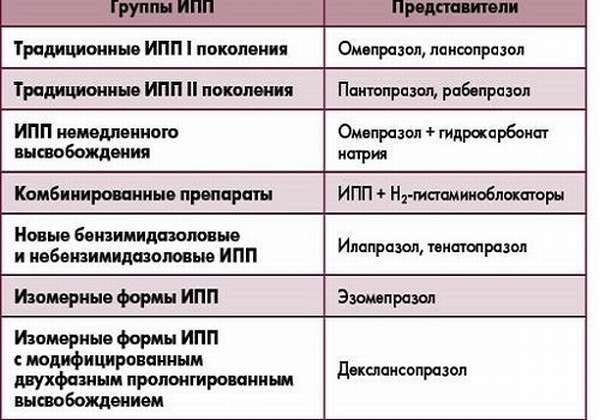
Помимо этого, назначается симптоматическое лечение индивидуально (противорвотные, антигистаминные, жаропонижающие).
В каждом случае лечение индивидуально: дозировки препаратов, длительность их приема назначает и контролирует врач.
Диета и профилактика
Лечение ПЖ невозможно без соблюдения диеты. При тяжелой патологии, когда функции ПЖ резко снижаются, назначается диетический стол № 5 по Певзнеру. Специальное питание должно снизить нагрузку на поджелудочную, поэтому исключается жирная, острая, жареная, маринованная, соленая пища. Исключается алкоголь. Основой рациона необходимо делать крупы и нежирное мясо. Питание должно быть частым и дробным.
Профилактикой является здоровый образ жизни, правильное питание, отказ от алкоголя, курения, своевременное обращение к врачу, выполнение всех рекомендаций. При соблюдении этих условий можно сохранить здоровье и высокое качество жизни на долгие годы.
Список литературы
- Парсонс Т. Анатомия и физиология. Справочник под редакцией К.С. Артюхиной. М. АСТ: Астрель 2003 г.
- Свиридов А.И. Анатомия человека. Учебник. К. Высшая школа 2001 г.
- Федюкович Н.И. Анатомия и физиология человека: учебное пособие. 2-е издание. Ростов-на-Дону Феникс 2002 г.
- Максименков А.Н. Хирургическая анатомия живота. Л. Медицина 1972 г.
- Лойт А.А., Звонарев Е.Г. Поджелудочная железа: связь анатомии, физиологии и патологии. Клиническая анатомия. №3 2013 г.
Источник
