Головка поджелудочной железы экранирована
Поджелудочная железа – это важная часть пищеварительной системы, железистый орган, который находится в верхней половине живота.
Здоровая поджелудочная железа в состоянии нормально выполнять свою функцию не доставляя человеку никаких неудобств и лишь в случае воспалительных процессов вызывающих боль, орган дает о себе знать.
Кроме этого на сегодняшний день не редко возникают различные изменения этого органа, которые врач ультразвуковой диагностики отмечает в своем заключении, но увы не всегда озвучен диагноз. Пациента отправляют к терапевту, но и здесь редко можно услышать ответ об характере и причинах выявленных на УЗИ изменениях любого органа, в том числе и поджелудочной железы.
В этой статье я постараюсь рассказать о воспалительных процессах поджелудочной железы – остром и хроническом панкреатите, клинических проявлениях и особенностях изменений при ультразвуковом исследовании.
Норма
Поджелудочная железа расположена поперек тела, где ребра соединяются в нижней части груди, позади желудка и представляет собой продолговатую, сплющенную железу, по форме напоминает головастика.
В правой части поджелудочной железы находится так называемая «головка» (самая широкая часть органа) изгибом, уходящая в двенадцатиперстную кишку. Коническая левая часть поджелудочной железы простирается немного вверх (называется «телом»), и заканчивается возле селезенки (так называемый «хвостом»).
Неизменная поджелудочная железа
1) размеры (толщина):
- головка – 1,0-3,0 см;
- тело – 0,4 – 2,0 см;
- хвост – 0,7 – 3,5 см.
2) структура – гомогенная, мелкозернистая;
3) эхогенность – сопоставимая с эхогенностью печени и ее повышение с возрастом.
Повышенная эхогенность поджелудочной железы может наблюдаться:
- при жировой инфильтрации;
- при хроническом панкреатите;
- как вариант возрастной нормы у пожилых пацентов.
Острый панкреатит
Это заболевание занимает 3 место в структуре хирургической патологии (после аппендицита и холецистита) и представляет собой первоначально асептическое воспаление поджелудочной железы в виде диффузного поражения паренхимы в отечную фазу и объемные органиченные поражения в некротическую фазу.
Отечная форма протекает легче и лечиться консервативно, но в условиях стационара.
Некротический панкреатит, особенно гнойный, носит крайне тяжелый характер, со смертностью 20-50%, основной метод лечения – неоднократные оперативные вмешательства.
Ведущие причины:
- нарушение оттока панекреатического сока;
- злоупотребление алкоголем и острой, жирной едой;
- аллергические реакции;
- оперативные вмешательства на поджелудочной железе.
Симптомы
Методы дагностики
- УЗИ брюшной полости.
- Анализ мочи (повышение амилазы).
- Общий анализ крови (повышение лейкоцитов).
- Биохимический анализ крови (повышение альфа-амилазы и липазы, повышение билирубина обеих фракций, АлАТ, АсАТ, ЛДГ, нарушение водно-солевого баланса, липидного и белкового обмена).
- Анализ на С-реактивный белок.
- КТ.
- Лапароскопия (при необходимости).
8. Рентгенография легких, ЭКГ.
УЗИ- признаки острого отечного панкреатита
Отмечаются диффузные изменения поджелудочной железы:
- поджелудочная железа значительно увеличена в размерах;
- вся поджелудочная железа сниженной эхогенности и диффузно неоднородна;
- отмечается болезненность при проведении обследования при нажатии датчиком в проэкции поджелудочной железы;
- контуры железы неровные, нечекие, без границ с окружающей клетчаткой;
- повышение эхогенности парапанкреатической клетчатки из-за ее отека, наличие в клетчатке, окружающей поджелудочную железу и малом сальнике анэхогенных прослоек (прослойки жидкости.
УЗИ-признаки острого некротического панкреатита
Также отмечаются те же диффузные изменения поджелудочной железы, но более значительно выраженные с появлением объемных образований (гнойники), участки некротического расплавления ткани железы:
- единичные или множественные объемные ограниченные анэхогенные образования в паренхиме с гомогенным содержимым в случае некротического расплавления;
- единичные или множественные объемные ограниченные анэхогенные образования в паренхиме с изоэхогенной взвесью в случае абсцесса;
- объемные анэхогенные образования без взвеси или с изоэхогенной взвесью в малом сальнике и забрюшинном пространстве в случае гнойных затеков.
Лечение
Медикаментозное лечение при остром панкреатите в фазе отека проводится в условиях стационара:
- оптимальное обезболивание;
- подавление секреции поджелудочной железы (ингибиторы протеаз);
- спазмолитики;
- возмещение потерь жидкости и микроэлементов – нормализация водно-солевого баланса (массивная инфузионная терапия);
- антибиотики для профилактики гнойных осложнений;
- детоксикация.
При развитии некротических и гнойных осложнений показано хирургическое лечение – удаление очагов некроза с наложением наружных дренажей 4-5 раз с интервалом 3-4 суток или резекция (удаление) поджелудочной железы.
Хронический панкреатит
Может быть как результатом острого панкреатита, так и возникать самостоятельно:
- токсико-метаболический;
- наследственный;
- аутоиммунный;
- обструктивный;
- идиопатический.
Подробнее о причинах, симптомах и диагностике можно прочитать в этой статье – “Хронический панкреатит – прчины, симптомы, диагностика”.
УЗИ – признаки хронического панкреатита
При хроническом воспалении поджелудочной железы отмечаются:
- Диффузные (общие) изменения в тканях железы.
- Диффузные изменения + очаговые (объемные) изменения поджелудочной железы, которые часто принимают за опухоли:
- псевдотуморозный панкреатит;
- постнекротическая киста (ложная);
- ложная аневризма;
- билиарная гипертензия.
Диффузные изменения при хроническом панкреатите:
- поджелудочная железа обычных размеров или незначительно увеличена;
- контуры неровные, бугристые;
- эхогенность повышена;
- железа диффузно неоднородная за счет множества участков повышенной или пониженной эхогенности;
- незначительно расширен общий панкреатический проток в результате фиброза;
- в железе могут быть гиперэхогенные включения с акустической тенью (кальцинаты).
УЗИ-признаки очаговых изменений поджелудочной железы при хроническом панкреатите:
Псевдотуморозный панкреатит – ограниченое локальное поражение фрагмента поджелудочной железы сниженной эхогенности, напоминающее опухолевый узел.
По клиническим проявлениям это заболевание напоминает протекание острого панкреатита и рака.
По мере развития недуга будут проявляться такие симптомы псевдотуморозного панкреатита, как:
- ярко выраженный болевой синдром, который носит опоясывающий характер. По этой причине нередко болезненность распространяется на спину, а также в области левого и правого подреберья. Характерным признаком является то, что наблюдается усиление боли после распития алкогольных напитков и потребления пищи;
- проявления механической желтухи, к которым можно отнести приобретение кожным покровом и слизистыми желтоватого оттенка, потемнение урины и обесцвечивание каловых масс. При тяжёлом протекании недуга отмечается кожный зуд;
- приступы тошноты и рвоты;
- снижение массы тела;
- повышенное газообразование;
- нарушение процесса дефекации – выражается в чередовании запоров и диареи. Каловые массы при этом имеют неприятный зловонный запах;
- увеличение объемов живота.
КТ и МРТ – позволяют получить более детальное изображение пораженного органа.
Проводится для исключения медленнорастущей раковой опухоли.
Также проводится ЭРХПГ – для визуализации главного панкреатического протока.
Постнекротическая киста (ложная киста) – однокамерное или многокамерное анэхогенное образование со стенкой различной толщины и возможные солидные изоэхогенные включения или взвесь в полости.
Около 70% псевдокист поджелудочной железы возникают как следствие течения хронического панкреатита алкогольного генеза, перенесенных травмы поджелудочной железы, острого панкреатита и хирургических вмешательств полости.
Следует предполагать наличие псевдокист при наличии следующих проявлений:
- стойкое повышение активности амилазы в крови;
- неразрешающийся острый панкреатит;
- боль в животе при нормализации лабораторных и других признаков острого панкреатита;
- появление объемного образования в области эпигастрия после перенесенного острого панкреатита.
Осложнения:
Вторичные инфекции -10%. Визуализируются КТ по наличию пузырьков газа в полости псевдокисты в 30-40% случаев.
Разрыв -3 %. Имеет различные клинические проявления. Может протекать с клиникой острого живота. Встречаются также случаи безсимптомного вначале асцита или плеврального выпота.
Панкреатический асцит. Источник жидкости псевокиста в 70%, проток поджелудочной железы в 10-20%. Прилабораторном исследовании асцитической жидкости в ней обнаруживается большое количество амилазы и белка.
Свищи в основном являются следствием черезкожного дренирования псевдокисты. Как правило закрываются самостоятельно. При значительном отделяемом может понадобиться хирургическое вмешательство.
Обьструкция псевдокистой различных отделов ЖКТ, нижней полой вены, мочевых путей. Требуется экстренная операция.
Желтуха – 10%. Обусловлена обструкцией внепеченочных желчных путей, стенозом общего желчного протока, желчекаменной болезнью.
Псевдоаневризма -10%. Развивается вследствие кровоизлияния в псевдокисту, если она эррозирует сосуды собственной капсулы или прилежащие сосуды.
Визуально псевдокиста резко увеличивается в размерах, появляются или усиливаются боли, появляются кровопотедки на коже в области локализации псевдокисты, появляются клинические и лабораторные признаки кровотечения. Если псевдокиста соединяется с протоком поджелудочной железы, то кровотечение в него приводит к массивному желудочно-кишечному кровотечению с кровавой рвотой и/или меленой. При разрыве псевдоаневризмы развивается кровотечение в брюшную полость.
Лечение хронического панкреатита
Консервативное лечение:
- диета – стол №1;
- обезболивающие;
- подавление секреции поджелудочной железы (ингибиторы протеаз);
- спазмолитики;
- возмещение потерь жидкости и микроэлементов – нормализация водно-солевого баланса (массивная инфузионная терапия);
- цитостатики;
- гормональное лечение.
Хирургическое лечение проводиться при развитии осложнений:
- механическая желтуха;
- стеноз 12-перстной кишки;
- расширение панкреатического протока;
- стойкий болевой синдром.
Источник
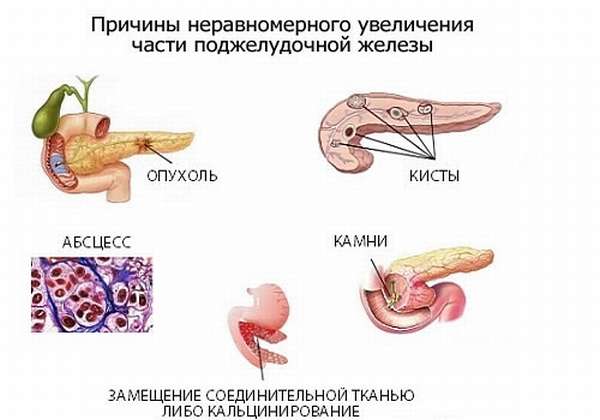
Если, согласно протоколу УЗИ, головка поджелудочной железы увеличена, это является признаком патологии органа. Чаще всего воспаление головки характеризуется размерами, превышающими нормально установленные. Это бывает при остром панкреатите или обострении хронического воспалительного процесса в железе. Существует еще ряд заболеваний, приводящих к такому изменению величины этой части органа. Необходимо как можно раньше выявлять причину нарушений, чтобы начать своевременное адекватное лечение и избежать тяжелых осложнений.
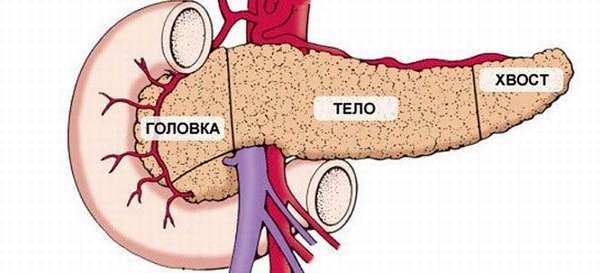
Что такое головка поджелудочной железы?
Поджелудочная железа (ПЖ) располагается забрюшинно, горизонтально, на уровне эпигастрия, имеет вытянутый вид. Орган условно разделяется на 3 части:
- головка,
- тело,
- хвост.
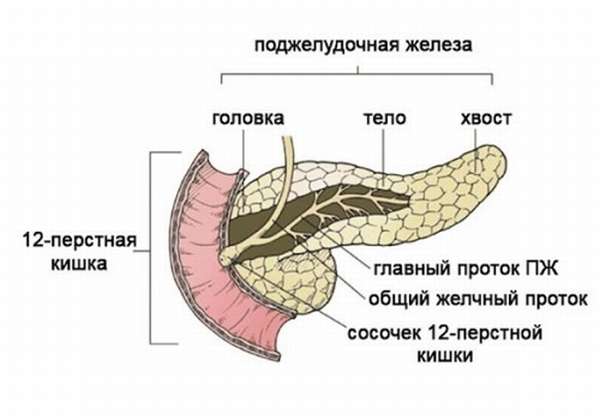
Головка имеет особую форму, своеобразное строение, отделена от тела тонкой бороздкой — шейкой. Является самой широкой частью железы, она охвачена подковообразным изгибом двенадцатиперстной кишки и тесно прилегает к ее стенкам. Сверху к ней прилегает желудок — головка отделена от него сальником. Справа граничит с печенью, сзади с ней тесно контактирует правая почечная вена. Ее проекция на переднюю брюшную стенку — на 5−10 см выше пупка. А также к ней сзади прилегают сосуды левой почки (артерия и аорта), нижняя полая вена.
Только в положении лежа на спине поджелудочная железа оказывается под желудком.
Нормальные размеры по УЗИ
Для точной диагностики патологии ПЖ и ее головки необходимо знать установленные нормы ее размеров. Вследствие забрюшинного расположения ПЖ пропальпировать ее при объективном осмотре, чтобы определить объем, консистенцию, плотность, невозможно. С этой целью проводится ультразвуковое исследование — УЗИ. Метод визуализирует орган и его составляющие части в трехмерном изображении и определяет размеры, патологические изменения паренхимы, включения и образования. Также выявляется контур и четкость границ, эхогенность тканей, их структура, имеющееся расширение общего протока.
Сонография определяет малейшие отклонения от нормы размеров ПЖ и головки, в частности. Это необходимо для верификации диагноза и во многих случаях является решающим фактором для окончательного уточнения неясной патологии.
Все части ПЖ могут увеличиваться до 18 лет — железа растет вместе с человеком. К этому возрасту должна окончательно сформироваться головка с сосудами и протоками, тело, хвост. Постепенное изменение величины до этого возраста относится к физиологическому. Нормой считается и превышение установленных цифр у женщин при беременности.
Размеры головки у взрослых
Изменение нормальных размеров головки ПЖ в любую сторону являются патологией. Норма составляет 11−30 мм в толщине у взрослого человека. Отклонения в размере могут быть значительными: описаны псевдокисты диаметром до 40 см.
Размеры головки у детей
Размеры головки ПЖ у новорождённого составляет около 10 мм, ребёнок в возрасте 1 месяца имеет уже размер 14 мм. В дальнейшем величина данной части органа увеличивается постепенно и зависит от роста, веса, возраста ребенка. К десятилетнему возрасту размер головки становится 16 мм, к 18 годам все составляющие органа достигают максимальных размеров.
Патологии, возникающие в головке железы
Увеличение головки опасно из-за топографического расположения поджелудочной железы: крупные сосуды, которые к ней прилегают, близкое расположение других важных органов пищеварения (желудка, двенадцатиперстной кишки, селезенки, левой почки) могут патологически изменяться из-за болезней ПЖ и наоборот. Хвост и тело редко приводят к компрессии тканей окружающих органов. Головка, имеющая наибольшие размеры, может сдавливать двенадцатиперстную кишку, вызывая кишечную непроходимость, или прилегающую стенку желудка с образованием пенетрации.

Патология, которая приводит к увеличению головной части поджелудочной, иногда в течение длительного времени может никак не проявлять себя — протекать бессимптомно. В других случаях превышение величины быстро дает знать о себе клиническими симптомами.
При проведении УЗИ органов брюшной полости, а также забрюшинного пространства может обнаружиться значительное объемное увеличение головки. Это происходит при развитии доброкачественного или злокачественного новообразования. В первом случае опухоль поддается лечению, во втором — требует немедленного оперативного вмешательства с целью удаления. Увеличение железы при опухоли зависит от локализации, вида, агрессии роста образования. В 60% диагностируется рак головки ПЖ, она значительно превосходит норму по своим размерам — более чем на 35 мм. Поверхность ее становится мелкобугристой.
Локально увеличивать головной отдел железы может липоматоз. Это патологическое замещение функционирующих клеток ткани ПЖ липоцитами — жировыми клетками. Сонография показывает повышенную неоднородную эхогенность тканей. А также в наружной части головки может образовываться липома, которая неправильно и несимметрично изменяет размеры и форму органа. Она может находиться как внутри паренхимы головки, так и развиваться на ее поверхности.
При остром панкреатите на начальных этапах развивается локальный отек головки ПЖ. Также может отекать хвост или часть тела. В дальнейшем, по мере развития воспаления, происходит увеличение всего органа.
Такие изменения могут быть последствием не только панкреатита, но и воспаления соседних органов: желудка, ДПК, желчного пузыря, печени. Различные по размерам увеличения головной части ПЖ чаще всего связаны с патологией ДПК. К таким заболеваниям относятся изменения малого сосочка ДПК:
- его опухоль, при которой нарушается проходимость панкреатического секрета,
- рубец, затрудняющий отток поджелудочного сока.
Это приводит к расширению той части вирсунгова протока, которая располагается в головной части ПЖ из-за скопления его содержимого, а затем к отеку. Соответственно, головка значительно меняет свои размеры, что определяется при проведении УЗИ.
Причины локального роста головки ПЖ
Локальное увеличение ПЖ происходит при формировании уплотнения одной из частей органа: чаще всего — за счет увеличения головки или хвоста. К самым частым причинам увеличения головной части ПЖ относятся:
- абсцесс,
- киста с жидкостью (УЗИ определяет ее как анэхогенное образование),
- псевдокиста — скопление сока ПЖ и обрывков ткани, окруженное фиброзной тканью, дающее гипоэхогенную тень на сонографии,
- злокачественная опухоль,
- доброкачественное образование,
- обтурация вирсунгова протока кальцификатом.
Диагностика и лечение патологий
Определенную роль в диагностике играет выяснение жалоб, анамнеза заболевания, объективный осмотр пациента. Решающими становятся лабораторные и функциональные исследования, которые дают возможность верифицировать диагноз.
Это особенно важно в тех случаях, когда патология развивается длительное время бессимптомно, и у пациента может ничего не болеть.
Лабораторные исследования во многих случаях также могут быть неинформативными. Это касается кисты и псевдокисты, липоматоза или липомы, доброкачественного новообразования. Все эти патологические изменения могут не вызывать отклонений от нормы в анализах. Но делать лабораторные исследования необходимо для исключения воспалительного процесса. При остром панкреатите или обострении хронического обнаруживаются:
- в клиническом анализе крови — признаки воспаления в виде повышенного СОЭ, лейкоцитоза,
- в биохимических анализах — повышение диастазы крови и мочи, активности щелочной фосфатазы, увеличение билирубина (общего, прямого, непрямого), изменения общего белка, диспротеинемия.
Функциональные исследования являются средством верификации диагноза. При их использовании можно точно определить патологию: наличие конкремента, кисты, псевдокисты, отека, новообразования, метастазов.
В первую очередь используется УЗИ ОБП (органов брюшной полости) и ЗП (забрюшинного пространства) — самый простой доступный метод, позволяющий выяснить причину изменения величины всех частей поджелудочной железы, визуализировать имеющееся образование, оценить его локализацию, размеры, в некоторой степени – связь с протоковой системой, а также наличие или отсутствие осложнений (нагноения, кровоизлияния в полость). В случае сдавления холедоха выявляется расширение желчных протоков, при портальной гипертензии – селезеночной и воротной вен. При малигнизации псевдокисты визуализируются неровные контуры ее стенки.
В сомнительных случаях применяются:
- рентгенография ОБП,
- МРТ,
- КТ,
- ЭФГДС,
- ЭРХПГ — ретроградная холангиопанкреатография.
Лечение зависит от выявленной патологии, а также состояния пациента. В случае значительного увеличения головки и яркой клинической картины пациента госпитализируют. Затем, при необходимости, проводят срочную операцию. В дальнейшем назначается комплексная терапия для восстановления функций железы. Она включает несколько групп препаратов. Основные из них:
- спазмолитики,
- обезболивающие,
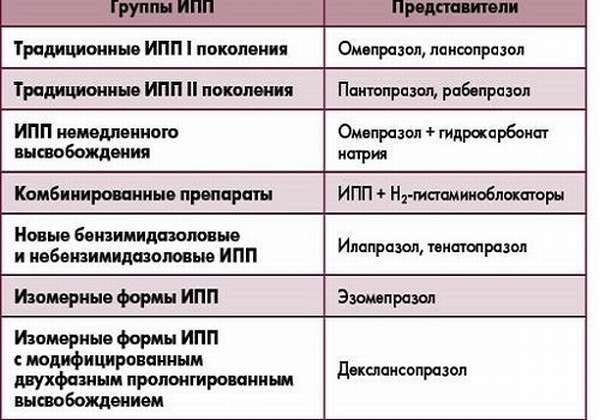
- ИПП — ингибиторы протонной помпы для уменьшения секреции желудочного сока и соляной кислоты, стимулирующие секрецию ПЖ,
- заместительная ферментная терапия.
Помимо этого, назначается симптоматическое лечение индивидуально (противорвотные, антигистаминные, жаропонижающие).
В каждом случае лечение индивидуально: дозировки препаратов, длительность их приема назначает и контролирует врач.
Диета и профилактика
Лечение ПЖ невозможно без соблюдения диеты. При тяжелой патологии, когда функции ПЖ резко снижаются, назначается диетический стол № 5 по Певзнеру. Специальное питание должно снизить нагрузку на поджелудочную, поэтому исключается жирная, острая, жареная, маринованная, соленая пища. Исключается алкоголь. Основой рациона необходимо делать крупы и нежирное мясо. Питание должно быть частым и дробным.
Профилактикой является здоровый образ жизни, правильное питание, отказ от алкоголя, курения, своевременное обращение к врачу, выполнение всех рекомендаций. При соблюдении этих условий можно сохранить здоровье и высокое качество жизни на долгие годы.
Список литературы
- Парсонс Т. Анатомия и физиология. Справочник под редакцией К.С. Артюхиной. М. АСТ: Астрель 2003 г.
- Свиридов А.И. Анатомия человека. Учебник. К. Высшая школа 2001 г.
- Федюкович Н.И. Анатомия и физиология человека: учебное пособие. 2-е издание. Ростов-на-Дону Феникс 2002 г.
- Максименков А.Н. Хирургическая анатомия живота. Л. Медицина 1972 г.
- Лойт А.А., Звонарев Е.Г. Поджелудочная железа: связь анатомии, физиологии и патологии. Клиническая анатомия. №3 2013 г.
Источник
