Гетеротопия поджелудочной железы в желудок

Аберрантная поджелудочная железа — это гетеротопия панкреатической железистой ткани в стенке желудка, кишечника или других органах брюшной полости. Аномалия характеризуется скудными клиническими проявлениями с преобладанием диспепсических расстройств. Осложненные формы патологии манифестируют симптомокомплексом «острого живота», желудочно-кишечными геморрагиями. Диагностика основана на инструментальных методах: УЗИ, рентгенографии с пероральным контрастированием, ЭФГДС. Диагноз подтверждают патоморфологическим исследованием биоматериала. Бессимптомные аномалии лечения не требуют, при осложнениях в основном прибегают к хирургическим вмешательствам.
Общие сведения
В медицинской литературе аномалия имеет ряд синонимов: добавочная поджелудочная железа, хористома, эктопия ПЖ. Заболевание является самым частым пороком развития поджелудочной железы и выявляется у 0,2% пациентов в ходе оперативных вмешательств на органах брюшной полости. По данным аутопсий, гетеротопия встречается у 1,3% людей в популяции. Аномалия в 2 раза чаще наблюдается у мужчин. Преимущественно она обнаруживается случайно в возрасте 40-70 лет при инструментальном обследовании пищеварительной системы.
Аберрантная поджелудочная железа
Причины
В современной гастроэнтерологии не существует единого мнения по поводу этиологических факторов. Большинство ученых утверждают, что патология возникает во внутриутробном периоде при сочетанном влиянии нескольких причин. К наиболее вероятным из них относят спонтанные генетические мутации, инфекции, перенесенные матерью во время беременности. Реже определяется связь аберрантной поджелудочной железы с приемом лекарств, обладающих тератогенным эффектом.
К факторам риска развития хористомы относят курение, употребление алкоголя и наркотических веществ беременной женщиной. Вероятность появления болезни увеличивается при проживании в экологически неблагоприятных регионах, воздействии ионизирующего излучения на ребенка в эмбриональном периоде внутриутробного развития. Риск формирования аберрантной ткани повышается при генетической предрасположенности — наличии различных аномалий у ближайших родственников.
Патогенез
Точный механизм образования аномалии до сих пор остается неясным. Наиболее вероятно, что аберрантная ткань — проявление атавизма в онтогенезе. Нарушение закладки и дифференцировки поджелудочной железы при антенатальном развитии приводит к аномальному расположению части органа. Сформированная добавочная железа имеет изолированное кровоснабжение и иннервацию, функционирует независимо от основной массы железистых клеток.
Классификация
Хористомы различаются по анатомической локализации. Аберрантная ткань железы может располагаться в различных органах:
- двенадцатиперстной кишке (31,83%);
- стенке желудка (31,46%);
- тощей кишке (21,7%);
- подвздошной кишке (9,36%);
- брыжейке (3,37%);
- желчных ходах (1,49%).
Среди желудочных аберрантных ПЖ большинство (58,2%) располагается в привратнике. По макроскопическим признакам выделяют 4 формы: узловатую, полипозную, диффузную и смешанную.
Симптомы
Подавляющее большинство гетеротопий протекает бессимптомно и выявляется случайно при гастроэнтерологической диагностике, проведении операций в полости живота. Симптоматика обычно возникает при осложненном течении заболевания и определяется локализацией аберрантной поджелудочной железы. Начальными признаками являются неспецифические диспепсические расстройства: тяжесть в животе после приема пищи, тошнота, неустойчивость стула.
Клиническое проявление крупной аберрантной железы возможно уже в раннем детском возрасте. Беспокоит срыгивание после еды, периодически бывает обильная рвота створоженным молоком или частично переваренной пищей. Дети плохо едят, медленно набирают вес, отстают в физическом развитии. Во взрослом возрасте аномалия, как правило, протекает под маской хронического гастрита, панкреатита, холецистита.
Типичный симптом осложненных форм патологии — сильные боли в животе различной локализации. Часто встречается рвота с примесями слизи и желчи. При поражении желчевыводящих протоков выделяется обесцвеченный кал. Редко аберрантная поджелудочная железа манифестирует желудочно-кишечным кровотечением, которое проявляется кровавой рвотой или меленой.
Осложнения
Зачастую при хористоме наблюдается стеноз пилорического отдела желудка, что затрудняет продвижение пищи в тонкий кишечник. В компенсированной стадии питание и энергетический обмен практически не нарушены. На этапе декомпенсации характерны истощение больных, анемия и признаки авитаминозов. При расположении аберрантной ткани в тонком кишечнике существует вероятность развития острой кишечной непроходимости, требующей неотложной хирургической помощи.
Добавочные поджелудочные железы часто подвергаются воспалению и некрозу. Начинается асептическое либо гнойное поражение аберрантной ткани, которое чревато прободением стенки пораженного органа. При расплавлении сосудистых стенок может открыться профузное кровотечение. Наличие гетеротопии повышает риск возникновения язвенной болезни, механической желтухи. Наиболее опасное последствие вовремя не диагностированной хористомы — малигнизация.
Диагностика
Выявление аберрантной железистой ткани стандартными методами исследования затруднительно, поскольку внешне аномальные образования напоминают доброкачественную опухоль. Для верификации диагноза врач-гастроэнтеролог назначает инвазивные методики с последующим гистологическим подтверждением. При подозрении на гетеротопию поджелудочной железы диагностический поиск включает следующие исследования:
- УЗИ брюшной полости. При сонографии возможно обнаружение аберрантной ткани только большого объема, которая визуализируется в виде гиперэхогенных участков в нетипичных местах. Результаты УЗИ не позволяют установить природу объемного образования. Чтобы оценить кровоток в добавочной поджелудочной железе, рекомендована допплерография.
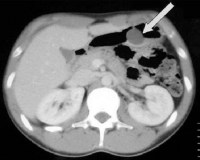
- Рентгенологические методы. При рентгенографии пассажа бария по ЖКТ гетеротопия выглядит как округлый дефект наполнения. При осложненной форме заболевания на фоне дефекта выявляют нишу или пятно бария. Аберрантную поджелудочную железу можно увидеть при компьютерной томографии ОБП.
- ЭФГДС. При эндоскопическом осмотре хорошо заметны хористомы, локализованные в желудке или начальных отделах 12-перстной кишки. Они имеют вид полипов или отдельных узлов, на поверхности которых зачастую есть устье выводного протока.
- Изучение биоптатов. Морфологический анализ образца тканей является решающим при диагностике хористом. По гистологическому строению добавочная железистая ткань может полностью соответствовать нормальной либо содержать отдельные элементы — островки Лангерганса, ацинусы или выводные протоки.
- Лабораторные методы. Анализы имеют вспомогательный характер. Для оценки внешнесекреторной функции поджелудочной железы определяют уровень амилазы, липазы и трипсина в крови. В образцах кала исследуют количество фекальной эластазы. В крови измеряют содержание глюкозы натощак, проводят глюкозотолерантный тест.
Лечение аберрантной поджелудочной железы
Консервативная терапия
В гастроэнтерологии есть успешный опыт применения аналогов гормона соматостатина. Эти препараты тормозят пролиферацию железистых клеток, препятствуют трансформации доброкачественной гетеротопии в опухолевый процесс. При недостаточной экзокринной функции поджелудочной ткани назначают заместительную ферментную терапию. Для устранения неприятных симптомов используют анальгетики, желчегонные препараты, прокинетики.
Хирургическое лечение
В абдоминальной хирургии целесообразность оперативного вмешательства при аберрантной поджелудочной железе остается предметом научных дискуссий. При бессимптомном течении и нормальном функционировании органа с железистой геторотопией больным требуется наблюдение. Возможность проведения операции решается индивидуально для пациентов со сниженной функциональной активностью основной ПЖ.
Абсолютными показаниями к выполнению радикального лечения считают осложненные варианты аберрантной аномалии. Рекомендована максимально экономная резекция в пределах здоровых тканей. При формировании стеноза привратника или кишечника обеспечивается хирургическая коррекция, при необходимости накладывается анастомоз. Обязательному удалению подлежат хористомы с высоким риском малигнизации.
Прогноз и профилактика
Бессимптомные формы аберрантной ПЖ не представляют риска для здоровья и жизни человека, в таком случае прогноз считается благоприятным. Прогностически неблагоприятно расценивается появление осложнений со стороны желудка, кишечника, билиарной системы, быстрое увеличение размеров добавочной железы. Учитывая неясный этиопатогенез, специфические меры первичной профилактики не разработаны.
Источник
Наличие ткани поджелудочной железы в других органах относится к проявлениям дизонтогенетической гетеротопии. Иногда эта патология сочетается с другими пороками развития.
Гетеротопия поджелудочной железы встречается в 0,5-13% вскрытий. Такой разброс объясняется особенностями исследования секционного материала в разных прозектурах. Клинически одну гетеротопированную поджелудочную железу находят на 500 лапаротомий. У мужчин ее выявляют вдвое чаще, чем у женщин.
В 30% случаев островки поджелудочной железы находят в:
¨ двенадцатиперстной кишке,
¨ в 25-31% – в желудке,
¨ и в 15-21% – в тощей кишке,
¨ встречаются они в пищеводе,
¨ меккелевском дивертикуле,
¨ желчном пузыре,
¨ средостении,
¨ легких,
¨ маточных трубах.
Различают четыре варианта эктопии поджелудочной железы:
1. наличие всех компонентов ее;
2. наличие только экзокринной части;
3. наличие только островков;
Наличие одних протоков (аденомиоз).
Почти в 40% наблюдений находят одновременно ацинусы, протоки и железы, напоминающие дуоденальные.
Размеры участков гетеротопии колеблются от 0,14х 0,06 до 5х3 см. Почти 75% гетеротопии выявлено в подслизистой основе, остальные – в мышечном и субсерозном слоях.
Изучение эндокринных клеток аберрантной поджелудочной железы позволяет уточнить, какая часть ее подверглась дистопии.
Дело в том, что форма и клеточный состав островков отличаются в разных отделах железы. Нижняя дистальная часть головки содержит островки с неровными очертаниями, в них много РР и мало А-клеток (дуоденальный или вентральный тип). В других участках железы островки почти круглые с большим количеством РР и единичными А-клетками – дорсальный тип. M.Hara и Y.Tsutsumi (1086) нашли, что дорсальный тип встречается в аберрантной железе в 4 раза чаще, чем вентральный.
Малигнизация аберрантной поджелудочной железы происходит редко, прогноз в этих случаях, по понятным причинам лучше, чем при раке основной железы: пятилетний срок переживают после операции 30% больных.
Идентификация таких опухолей возможна только в сравнительно ранних стадиях.
Опухоли имеют вид аденокарциномы, расположенной в подслизистой основе, и граничащей с элементами поджелудочной железы.
В поздних стадиях опухоль может прорастать слизистую оболочку, изъязвляться и в этих случаях ее трудно отличить от “обычной” аденокарциномы.
Добавочная поджелудочная железа с локализацией в стенке желудка нередко дает симптоматику:
¨ хронической язвы желудка и двенадцатиперстной кишки,
¨ опухоли желудка,
¨ холецистита,
¨ аппендицита,
¨ панкреатита.
Обычно ткань поджелудочной железы обнаруживают случайно при исследовании секционного и операционного материала, однако возможна и прижизненная диагностика.
Так, рентгенологическая картина солитарного полипа в пилорическом отделе желудка с небольшим скоплением бария в центре дефекта заполнения в месте устья выводного протока считается признаком добавочной железы.
Эндоскопически можно предположить наличие аберрантной поджелудочной железы по вдавлению на вершине полипа. В связи с широким распространением эндоскопических полипэктомий, на биопсийном материале эктопия поджелудочной железы стала встречаться сравнительно часто.
По гастробиоптатам не всегда удается отличить гетеротопию поджелудочной железы от панкреатической метаплазии слизистой оболочки желудка. Встречается она редко. Ее находят в 1% гастробиоптатов и в 12% резецированных желудков.
Неэпителиальные опухоли встречаются редко – 0,5% всех опухолей желудка. Они развиваются из элементов стенки желудка и располагаются главным образом в подслизистой основе, реже мышечной оболочке или под серозной оболочкой.
Растут как эндогастрально, так и экзогастрально.
Чаще располагаются на задней стенке желудка.
Неэпителиальные опухоли подвижны, имеют округлую форму, гладкую поверхность, четкие границы и могут достигать больших размеров до 6-10 см.
Консистенция их от мягкоэластичной до плотноэластичной. В большинстве случаев опухоли связаны со стенкой желудка широкими основаниями. Они, как правило, одиночные. Слизистая оболочка, покрывающая опухоль, обычно гладкая, не изменена, имеет нормальную окраску.
ПОЛИПЫ.
Согласно классификации доброкачественных опухолей желудка ВОЗ /1977г./ развитие полипов относят к опухолеподобным процессам.
Полипы представляют собой любые патологические образования, возвышающиеся над с слизистой оболочкой. Полипы желудка могут быть:
Ø собственно новообразованиями /аденоматозные полипы/,
Ø результатом воспаления /воспалительные/,
Ø результатом гиперплазии /гиперпластические/,
Ø гамартромами,
Ø гетеротопиями.
Полипы развиваются во всех отделах желудка, наиболее часто они локализуются в антральном отделе.
Аденоматозный полип – см. тубулярную аденому.
Гиперпластический полип – эпителий представлен элементами покровно-ямочного типа. Могут встречаться пилорические /антральные/ железы.
Характеризуется неравномерной гиперплазией желез. В гиперпластических полипах обнаруживаются кистозные изменения. Явления кишечной метаплазии встречаются редко, имеют очаговый характер.
Гетеротопии – проникновение ткани поджелудочной железы в стенку желудка. Добавочная поджелудочная железа в стенке желудка чаще располагается в дистальных отделах между серозной и мышечной оболочками. Диаметр такой, опухоли от 1-2см. до 6-7см.
Добавочная поджелудочная железа имеет то же гистологическое строение, что и основная.
Гамартомы – неправильно сформированные эмбриональные тканевые комплексы, которые расположены в органах, где эти комплексы располагаться не должны,
Классификация полипов желудка по форме и выраженности ножки /Т. Yamada /,1971 , который выделяет 4 типа полипов:
I. тип:
Ø Плоские, бляшковидные образования на широком основании, которые по цвету не отличаются от окружающей ткани.
Ø Имеют полусферическую форму.
Ø Чаще множественные.
Ø Размер не превышает 3-6 мм.в диаметре.
II. Тип:
Ø Полушаровидные полипы округлой или овальной формы, соединенные со слизистой оболочкой ножкой, длина и диаметр которой не больше самого полипа.
Ø Диаметр полипов этого типа может быть 1,5 – 2,0см.
Ø Слизистая оболочка часто более яркая, может быть покрыта мелкими эрозиями.
III. Тип:
Ø короткий стебельчатый полип сосочкообразной формы с характерной конусовидной верхушкой.
IV. Тип:
Ø длинный стебельчатый полип.
Ø Имеется четко сформированная ножка различной длины.
Источник
Сбой в работе поджелудочной железы может обернуться серьезным приступом. Знать о местонахождении важнейшего органа пищеварения в теле человека нужно. Это поможет определить локализацию болевого синдрома и по основным признакам быстро сориентироваться в проблеме.

Где она находится у человека, где расположена?
Рассматривая анатомическое строение брюшной полости человека, стоящего прямо, можно описать, как размещены органы в ней:
- сразу под диафрагмой находятся печень и желудок (основная часть печени – справа, желудка – слева);
- с левого бока, около желудка есть еще один орган, маленького размера, – селезенка;
- перед печенью, рядом с желудком помещается желчный пузырь;
- за желудком, прижимаясь к задней стенке брюшной полости, расположена поджелудочная железа;
- ниже – начинаются толстая и тонкая кишка.
Таким образом, интересующий нас орган лежит не под желудком, как об этом ошибочно думают, исходя из названия, а за ним. Если человек находится в горизонтальном положении, тогда поджелудочная железа действительно, оказывается ровно под желудком.

Со стороны спины расположение поджелудочной определяется по позвонкам: орган упирается изнутри в область между первым и вторым позвонками, принадлежащими поясничному отделу. Со стороны живота ориентируются на пупок: примерно на 6–9 см выше его.
Если говорить о размерах, то нормой у взрослого человека считается примерно 20-сантиметровая, весящая около 75 грамм поджелудочная железа.
Состоит она из трех отделов:
- основного – головки (начинается рядом с желчным протоком);
- тела (за желудком, вдоль поперечной кишки);
- хвоста (проходит возле селезенки).

То есть основная часть поджелудочной располагается справа от срединной линии живота, а ее хвост уходит в область левого подреберья.
Какие функции выполняет орган?
Функции поджелудочной железы условно делят на две основные:
- Эндокринную (или внутреннюю).
- Экзокринную (или внешнюю).

Первая отвечает за выработку гормонов, регуляцию обмена веществ. Вторая – за выделение панкреатического сока.
Внешняя секреция важна для того, чтобы правильно переварить пищу, попавшую из желудка в двенадцатиперстную кишку. Поджелудочная железа выделяет панкреатический сок, включающий в себя достаточное количество следующих ферментов:
- липазов, которые расщепляют жиры;
- лактазов и амилазов, переваривающих углеводы;
- трипсинов и химотрипсинов, так необходимых для усвоения белков.

Ферменты – это еще не все ценные вещества, которые содержит панкреатический сок. В нем также имеются элементы, способные предохранять слизистую кишечника от чрезмерной кислотности. Эти важные вещества нейтрализуют кислоту из желудочного сока и тем самым регулируют щелочной баланс ЖКТ.
Внутренняя секреция заключается в сбалансированной выработке таких гормонов, как глюкагон и инсулин. Первый повышает глюкозный уровень в крови, второй – понижает. В результате получается адекватный углеводный обменный процесс. Если в нем что-то пошло не так – развивается сахарный диабет.
Где болит, с какой стороны?
Очень часто человеку трудно описать болевой синдром, охватывающий его во время панкреатического приступа. Ощущения могут иметь следующие вариации:
- резкая боль в правом подреберье, отдающая в поясницу;
- ноющая боль под диафрагмой с покалыванием в левую руку;
- опоясывающая пупок сильная боль, которая немного облегчается при наклонах вперед.

Воспалившая поджелудочная железа, как правило, начинает болеть с основной своей части – с головки. Поэтому и боли скорее возникают в области, расположенной чуть выше пупка, справа от срединной линии. Если резкая боль резонирует в спину, в ее поясничный отдел, речь идет уже о распространении воспаления на хвост органа и на более серьезные патологии.
Почему болит?
Болевой синдром могут вызвать патологические процессы, происходящие в поджелудочной железе:
- когда повышается внутреннее давление в органе;
- если сдавливается желчный проток;
- возможно, влияние на сенсорные нервы фиброзных изменений в тканях;
- из-за ишемии сосудов, обогащающих кровью орган;
- появление кисты или ракового образования.
Воспаленная, отекшая поджелудочная железа увеличивается в размерах и давит на соседние органы. Из-за этого боль может усиливаться и распространяться по всей брюшной области.
Причин же, по которым панкреатические боли, вообще могут возникнуть, довольно много. К самым основным первичным факторам, по которым поджелудочная железа не справляется со своими функциями и дает сбой, относят:
- систематическое переедание и увлечение жирными блюдами;
- отравление организма никотином, алкоголем, химикатами, медикаментами;
- желчекаменная болезнь.

Нередко панкреатит возникает на фоне долгого психического или физического перенапряжения. Практически все причины панкреатической боли – это длительное систематическое пренебрежение здоровьем, не долечивание хронических болезней, ослабление иммунитета.
Как понять, что болит именно она?
Иногда легко спутать панкреатическую боль с другой патологией. Например, при радикулите неприятные ощущения возникают ближе к левому боку и могут резонировать в подреберье. Поэтому нужно обращать внимание не только на то, как болит поджелудочная, но и на сопутствующие симптомы:
- Если к резкой боли добавляется непрерывная рвота, можно заподозрить пищевое отравление. Острый панкреатит отличается тем, что боль становится все интенсивнее, а рвота не приносит даже временного облегчения.
- Частые давящие неприятные ощущения вверху живота и чувство переедания от малых порций говорят о хроническом панкреатите. Дополнительно об этом могут свидетельствовать снижение веса, сухость и горечь во рту.
О серьезных проблемах поджелудочной железы можно судить и по калу. Массы на вид становятся блестящими, прилипают к стенкам унитаза и могут содержать видимые кусочки не переваренной пищи.
Основные симптомы
Нарушенная секреция поджелудочного сока вызывает типичную и для мужчин, и для женщин симптоматическую картину:
- Болевой синдром. Невыносимая режущая боль над пупком, уходящая в левое подреберье или ноющая, нарастающая. Некоторое облегчение приносит сидячее положение с наклоном вперед или «поза эмбриона».
- Диспепсические расстройства. Тошнота, рвота с желчью, диарея, вздутие, отрыжка – все эти признаки сопровождают сбой ферментации панкреатического сока.
- Интоксикация. Ферменты, заблокированные в поджелудочной железе, начинают разрушать окружающие ткани, а пища в двенадцатиперстной кишке, не получив нужные элементы для расщепления, разлагается. Все это отравляет организм и проявляется в тахикардии, холодном поту, повышении температуры тела, головных болях, сильной слабости, головокружении.

Хронический панкреатит ведет к еще более серьезным патологическим процессам в организме. Например, из-за разбалансировки выработки инсулина, начинается сахарный диабет. А нарушения обменного процесса влияет на печень. В результате появляется желтушность кожных покровов и глазных склер.
Какие симптомы и признаки патологий органа?
По клинической картине и характеру болей врачи могут определять ту или иную патологию органа.
О наличии кисты, которая растет и увеличивает пресс на панкреатические ткани, говорит характерная симптоматика:
- ноющая боль после или во время трапезы;
- приступы тошноты с головокружением;
- рвота без облегчения общего состояния.
Об отечности и увеличении воспаленной железы сигналят симптомы:
- тяжесть и вздутие верхней части живота;
- потеря аппетита и тошнота;
- привкус желчи во рту;
- нестабильный стул.
О панкреатическом неврите, при котором воспаленная зона увеличивает сенсорность нервных окончаний, свидетельствуют признаки:
- боли высокой интенсивности в левом боку с резонацией в поясницу;
- болевой синдром несколько ослабевает, если наклониться вперед и обхватить руками колени;
- тошнота возникает из-за резкого приступа боли, когда становиться трудно дышать.
Чем скорее будет поставлен точный диагноз и начато полноценное лечение, тем меньше вероятность развития патологий и последствий.
Диагностика заболеваний
Для подбора эффективной комплексной терапии, прежде всего, необходим точный диагноз. Для его квалифицированного дифференцирования проводят комплекс диагностических мер, включающий несколько этапов:
- Визуальный осмотр врачом кожных покровов, глазных склер. Прощупывание болевых зон методом пальпации.
- Изучение анамнеза, генетических предрасположенностей, других хронических заболеваний пациента.
- Изучение лабораторным методом показателей крови, кала и мочи. В кровяной сыворотке измеряют уровень панкреатических ферментов. Биохимическим анализом выявляет степень активированности билирубина и печеночной ферментации, а также глюкозо содержание. В моче анализируют амилазный уровень. Содержание не переваренных жиров определяют из кала.
- УЗИ брюшной полости показывает контуры поджелудочной и степень ее увеличения, присутствие каменистых образований или рубцов в желчепротоках. С теми же целями могут назначать рентгенографию или послойную компьютерную томографию.

Только все данные в совокупности могут дать ясную картину патологии и помочь найти наиболее эффективную стратегию лечения.
Лечение
Консервативная методика лечения состоит из медикаментозных препаратов и обеспечения максимального покоя поджелудочной железе (голода с последующим переходом на строгую диету). К терапии могут быть добавлены некоторые домашние средства и рецепты народной медицины, но только после предварительного согласования с врачом.
Антацидные препараты
Медикаментозное лечение обязательно включает прием антацидных препаратов – лекарств, способных подавлять соляную желудочную кислоту. Сила действия, продолжительность эффекта и состав – основные характеристики лекарств, которые различают в этой группе.
К самым эффективным и быстродействующим относят антациды всасывающиеся. Предпочтение отдают проверенным много раз простым соединениям:
- окисю магния;
- фосфорнокислому или сернокислому натрию;
- гидрокарбонату натрия.
В стационарном лечении эти вещества вводят в чистом виде внутривенно. В амбулаторном лечении популярны аптечные препараты, состав которых основывается на перечисленных антацидах (речь идет о микстуре Бурже, смесях Ренни или Тамс).
Антациды не всасывающиеся действуют более продолжительный период, хотя и наступает эффект от них медленнее. На этих элементах (алюминиевой соли кислоты фосфорной, гидроокиси магния, алгината) основывается фармацевтика, выпускающая такие препараты, как «Алмагель», «Фосфалюгель», «Маалокс».
Ферментные препараты
Из-за ферментативных дисфункций пища плохо усваивается, и человеку, страдающему воспалением поджелудочной железы, прописывают препараты-ферменты. Потому, на каком веществе лекарства основаны, их делят на группы:
- их животных белков;
- растительные.
В производстве первых (например, панкреатина, мезима, креона) используют белок свиной. Он улучшает пищеварение и ферментацию панкреатического сока. Но может вызывать аллергии. Особенно у детей и беременных женщин. Вторая группа действует мягче и слабее, зато основывается на не аллергенных папаине или рисовом грибке (сомилаз, пепфиз, юниэнзим).
Гастроэнтерологи предупреждают о зависимости организма, привыкшего к искусственной ферментации. Со временем поджелудочная железа отказывается вырабатывать нужные элементы самостоятельно.
Поэтому, если патология еще не зашла слишком далеко, врачи сами рекомендуют рассматривать лекарственные рецепты народной медицины (травы, отвары, настои) – те, которые улучшают перистальтику желудка и выработку ферментов естественным природным путем.
Оперативное вмешательство
Хирургический метод лечения поджелудочной железы применяют нечасто, только если традиционная терапия не справляется с задачами и патология быстро прогрессирует. Показаниями к операции становятся кисты, раковые образования, некроз поджелудочных тканей, большие камни в желчных протоках.
Операция проходит под общим наркозом. В ходе вмешательства хирург может отсечь часть органа (провести резекцию отдельного пораженного участка) или удалить только опасное образование (кисту, опухоль). В исключительных случаях возможна пересадка поджелудочной железы. Во время операции купируется воспалительный процесс, устраняется болевой синдром, проводится дренаж и вывод желчи.

Как ухаживать за органом?
Лечение поджелудочной железы – это всегда сложный и долгий процесс. Намного легче предотвратить новое воспаление органа, придерживаясь простых советов гастроэнтерологов:
- Отказаться от алкогольных напитков и никотина. Ничто так сильно не разрушает поджелудочную и печень, как эти две опасные привычки.
- Следить за здоровым рационом в питании. Обильная жирная пища ведет к тому, что поджелудочная перестает справляться с выработкой ферментов в достаточном количестве, чтобы переварилась вся вредная еда.
- Периодически нужно очищать организм от шлаков и токсинов. Раз в месяц желательно устраивать разгрузочный день, полностью отказавшись от пищи, принимая лишь целебные отвары из трав.
Укрепить здоровье поджелудочной железы помогают полезные соки, приготовленные дома: морковный, картофельный, из петрушки и алоэ вера. Очень полезно начинать день со стакана чистой воды, в которую добавлена одна столовая ложка лимонного сока и одна чайная ложка меда.
Роль диеты в лечении органа
Диетическое питание – основополагающий фактор здоровой поджелудочной железы. Задача правильного рациона в том, чтобы как можно меньше нагружать ЖКТ тяжелой пищей, перенасыщенной жирами, белками и углеводами.
Пережив панкреатический острый приступ, человеку прописан голод для полного покоя поджелудочной и возможности очиститься от интоксикации. Нормальная ферментация не сможет восстановиться без строгой диеты.
Без нее не помогут ни медикаменты, ни народные средства. Только строжайшее соблюдение советов диетологов способно действительно вылечить заболевания поджелудочной железы.
Источник
