Где находится с левой стороны у человека поджелудочная железа

Любому следящему за своим здоровьем человеку нужно знать, какие функции выполняет поджелудочная железа, где она находится и как болит. Статистика свидетельствует: заболевания этого органа встречаются все чаще, в том числе и у сравнительно молодых людей. Часто больные не обращают внимания на периодические покалывания или тянущую боль в боку. Игнорирование симптомов болезней, мер профилактики, несвоевременное обращение к врачу могут привести к хроническому воспалению, а в тяжелых случаях к разрушению и полной утрате поджелудочной железы и даже к летальному исходу.
Где находится поджелудочная железа
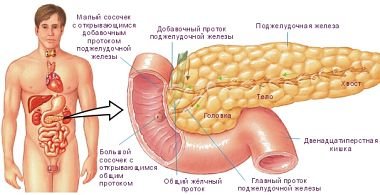
С какой стороны расположена поджелудочная железа в организме? Этот орган относится к системе пищеварения и находится непосредственно под желудком, если человек лежит. В положении стоя железа смещается назад и примыкает к задней стенке брюшной полости. У взрослого человека длина железы — около 20 см, ширина — 3-4 см. Она состоит из нескольких частей, образующих единый орган и расположенных параллельно желудку. В левом боку, рядом с селезенкой, находится хвост органа. Центральная часть (тело) помещается под желудком, с правого бока располагается головка. Рядом с головкой лежат двенадцатиперстная кишка и желчный пузырь. Все части поджелудочной железы состоят из многочисленных тесно соприкасающихся долек, которые состоят из клеток, вырабатывающих пищеварительные ферменты.
Поскольку все органы пищеварения находятся в непосредственной близости друг к другу, при определении локализации боли важно точно знать, где находится поджелудочная железа у человека. Неосведомленные люди могут принять за воспаление поджелудочной симптомы холецистита (воспаления желчного пузыря), желчнокаменной болезни, гастрита. Без консультации врача может быть выбрано неправильное лечение.
Причины возникновения болей
Причины появления боли в поджелудочной железе разнообразны, как и симптомы:
- Одна из основных — неправильное, несбалансированное питание. Отсутствие режима в приеме пищи, избыток жареных, консервированных, жирных и соленых продуктов в рационе — прямой путь к нарушению функций поджелудочной железы.
- Постоянный психологический стресс, недосыпание, нервное напряжение отрицательно влияют на все процессы, протекающие в организме человека. Особенно страдает пищеварительная система, в том числе и поджелудочная железа.
- Вредные привычки — неумеренное употребление алкоголя и курение приводят к быстрому разрушению всех органов. Все чаще врачи ставят такой диагноз, как алкогольный панкреатит.
- Осложнения заболеваний желчного пузыря и желчных путей, желчнокаменной болезни.
- Прием гормональных препаратов, особенно если лечение проводится без контроля специалистов.
- Наследственные заболевания. Вероятность приобрести сахарный диабет человеку, который имеет родственников с аналогичным диагнозом, составляет 90%.
- Возрастные диффузные изменения в тканях поджелудочной железы постепенно приводят к нарушению в ее работе.
Как болит поджелудочная железа
В основном пациенты с заболеваниями поджелудочной железы на вопрос, как она болит, отвечают однозначно. Все жалуются на сильную, тянущую, ноющую боль в левом боку. Хотя в зависимости от того, в каком отделе произошел функциональный сбой, болевые ощущения могут возникать справа или слева. Часто проявляются опоясывающие боли. Это может происходить вследствие того, что при воспалении железа меняет свою форму и структуру. С помощью УЗИ или компьютерной томографии можно легко это определить.
Боли могут усилиться после еды, приема большого количества алкогольных напитков, особенно в сочетании с жирной и острой пищей.
Чаще всего из заболеваний поджелудочной железы врачи диагностируют билиарный панкреатит. Им страдают 1/3 всех пациентов. Помимо острой боли в левом подреберье, для него характерны:
- тошнота и частая рвота;
- пожелтение кожи лица и белков глаз;
- острая диарея или хронический запор;
- повышение температуры;
- одышка и сухость во рту;
- отсутствие аппетита и потеря веса.
При заболевании билиарным панкреатитом живот может болеть продолжительное время. Приступы способны усиливаться при приеме желчегонных средств. Боль может локализоваться в правом подреберье, как при желчной колике. Людям кажется, что у них постоянный привкус горечи во рту и горькая отрыжка.
Лечение должен назначать только врач. На острой стадии заболевшие нуждаются в стационарном наблюдении.
При злокачественной опухоли, которая поражает преимущественно головку органа, боли наблюдаются в правом боку.
При воспалении хвостовой части острые неприятные ощущения наблюдаются в центральной части живота между пупком и левой реберной дугой.
Расположение поджелудочной железы в организме таково, что облегчить боль в домашних условиях больной может, только свернувшись клубком на левом боку. Любая попытка изменить позу, а тем более встать, может спровоцировать новый приступ боли. Часто пациенты жалуются на то, что чувствуют, как болит не только живот, но и все тело.
Прием спазмолитиков либо имеет кратковременный эффект, либо не помогает вообще. Поэтому лечить заболевания поджелудочной железы должен только специалист. Вылечить острый панкреатит, как правило, достаточно сложно. При назначении адекватного специализированного лечения за 1-2 недели можно привести болезнь в состояние ремиссии.
У больных хроническим панкреатитом симптомы обострения могут быть смазаны. Это происходит за счет постепенного отмирания нервных клеток в тканях органа. Об этом должен знать находящийся под наблюдением больной. Специалисты считают, что через 8-10 лет с момента возникновения заболевания пациенты вообще могут не чувствовать никаких болей. Поэтому в этой группе велик риск скрытого развития панкреонекроза, злокачественных опухолей, образования кист. К таким последствиям может привести несоблюдение назначенной диеты, неправильное или недостаточное лечение, чрезмерное употребление алкоголя и курение.
Однако не всякая боль в животе может свидетельствовать о заболевании поджелудочной железы. Острыми неприятными ощущениями может сопровождаться межреберная невралгия, заболевания желчного пузыря, остеохондроз, гастрит, энтерит, аппендицит, язва желудка.
Скорая домашняя помощь
При подозрении на воспаление поджелудочной железы нужно обязательно вызвать скорую помощь или незамедлительно обратиться к врачу. Специалисты проведут необходимые исследования, определят точную причину болезненного состояния и назначат лечение.
Чтобы облегчить состояние больного в домашних условиях, можно дать ему выпить 2 таблетки Но-шпы. Могут помочь Мезим и Панкреатин. Действие лекарства должно начаться через 0,5 часа после приема.
Хороший эффект оказывает промывание желудка. Вообще при острой проблеме с поджелудочной железой нужно на сутки отказаться от пищи, можно пить в больших количествах щелочную минеральную воду без газа. Если возникнет сильный голод, его можно утолить домашними сухариками. Острую боль поможет ослабить ледяной компресс на левую часть живота. Однако даже если эти меры привели к улучшению самочувствия, исчезновению симптомов, нужно обязательно обратиться в поликлинику. Заниматься самолечением поджелудочной железы крайне опасно.
Источник
Где находится поджелудочная железа?
Анатомическое расположение поджелудочной железы – в брюшной полости, на уровне I – II позвонков поясничного отдела. Орган плотно прилегает к задней стенке желудка. Двенадцатиперстная кишка огибает поджелудочную железу в виде «подковы». У взрослого размер поджелудочной железы составляет 20 – 25 см, вес – 70 – 80 граммов. Орган имеет 3 отдела: головку, тело и хвост. Головка находится возле желчного протока, тело – за желудком и немного ниже его, возле поперечно-ободочной кишки, хвост – около селезенки. При проекции на переднюю поверхность брюшной стенки железа располагается над пупком в 5 – 10 см. Головка – с правой стороны от срединной линии, хвост – уходит под левое подреберье. Две важнейшие функции поджелудочной железы – экзокринная и эндокринная. Экзокринная функция состоит в выработке (секреции) панкреатического сока, необходимого для переваривания пищи в двенадцатиперстной кишке. Пищеварительные ферменты панкреатического сока, выделяемого поджелудочной железой:
- трипсин и химотрипсин, участвующие в процессах переваривания белков;
- лактаза и амилазы, необходимые для расщепления углеводов;
- липазы, расщепляющие уже подвергшиеся действию желчи жиры.
Кроме ферментов, панкреатический сок содержит вещества, нейтрализующие кислую среду желудочного сока для предохранения слизистой кишечника от воздействия кислоты. Эндокринная функция железы состоит в выработке инсулина и глюкагона – гормонов, которые участвуют в углеводном обмене. Под влиянием инсулина глюкоза в крови понижается, под влиянием глюкагона – повышается. При норме инсулина и глюкагона углеводный обмен протекает адекватно, при сдвигах – может возникнуть сахарный диабет. Боли в животе и симптомы нарушения пищеварительных процессов возникают при различных заболеваниях. Важно понять, когда болезненные проявления связаны с патологией поджелудочной железы, и вовремя принять необходимые меры. 
Основные симптомы при болезни поджелудочной железы
Любые проблемы, связанные со сниженной выработкой поджелудочной железой ферментов, сопровождаются типичными симптомами. Наиболее частые признаки – боль и нарушение пищеварения. У женщин и у мужчин симптомы одинаковы. В зависимости от остроты процесса интенсивность болей, так же, как и выраженность диспепсических явлений, может быть разной. Наиболее показательные расстройства при нарушении работы поджелудочной железы:
- наличие болевого синдрома; локализация боли – верхняя часть брюшной полости, левое подреберье; боли могут быть связанными либо не связанными с приемом пищи;
- частая тошнота, возможна рвота;
- нарушение аппетита в сторону снижения вплоть до полного отсутствия;
- вздутие и урчание в животе (возникновение метеоризма);
- расстройства стула, чаще – диарея; в кале могут быть примеси непереваренных волокон, жира;
- признаки интоксикации (учащенное сердцебиение, повышенная утомляемость, общая слабость, потливость, головные боли);
- увеличение размеров печени;
- изменение цвета кожных покровов (желтушность), часто – в области проекции поджелудочной железы.
Заболевания, связанные со снижением выработки ферментов:
- острый панкреатит (воспаление поджелудочной железы, часто сопровождается отеком);
- хронический панкреатит;
- опухолевые процессы в поджелудочной железе;
- развитие сахарного диабета;
- панкреонекроз.
Как болит поджелудочная железа у человека?
Боль, возникшая из-за изменений в поджелудочной железе, может быть различного характера – тянущей тупой или режущей острой, вплоть до кинжальной (при перитоните). Это зависит от характера и объема поражения железы, а также от вовлечения в воспалительный процесс листков брюшины (перитонит). Острый панкреатит с отеком характеризуется резкой внезапной болью, часто опоясывающей, распространяющейся на верхний отдел живота, левый бок и поясничную область. Из-за отека появляется чувство распирания в месте нахождения поджелудочной железы, давление на внутреннюю поверхность ребер. В таких случаях прием спазмолитиков оказывается неэффективным. Боль может немного уменьшиться только в положении сидя с наклоном корпуса вперед и к низу. На высоте боли (а иногда и до ее возникновения) может начаться рвота, которая повторяется несколько раз и не всегда приносит облегчение. Содержимое рвотных масс может быть съеденной пищей или желчью (в случае пустого желудка), вкус – кислый или горький. Схожие симптомы (резкая боль, рвота) могут наблюдаться и при обострениях остеохондроза в поясничном отделе позвоночника, при заболеваниях почек и опоясывающем лишае. Определить подозрение на панкреатит поможет дополнительное исследование. При поясничном остеохондрозе наблюдается болезненность позвонков при их пальпации, при проблемах с почками – нарастание боли при поколачивании по пояснице, при опоясывающем лишае на коже имеется характерная сыпь. Для панкреатита характерно отсутствие всех перечисленных симптомов. Хронический панкреатит характеризуется болями несколько меньшей интенсивности, и возникают они чаще всего из-за нарушений диетического режима. Опасность обострений хронического панкреатита состоит в возникновении опухолей поджелудочной железы, в том числе злокачественных (рак).
Диагностика
Лечение должен назначить врач-специалист после тщательной диагностики. При болевом приступе обязательно обращение в медицинское учреждение за квалифицированной помощью. Необходимо провести: 1. Лабораторные исследования:
- общий и развернутый анализ крови;
- уровень ферментов поджелудочной железы в сыворотке крови;
- биохимические анализы крови на содержание глюкозы, активность печеночных ферментов и билирубина;
- анализ мочи на уровень амилазы;
- анализ кала на уровень содержания ферментов и жиров.
 2. Ультразвуковое исследование брюшной полости для выявления состояния структуры, определения контуров поджелудочной железы, проходимости желчных ходов, наличия или отсутствия камней в желчном пузыре или протоках. 3. Рентгенография – при отсутствии возможности провести УЗИ с той же целью. 4. Компьютерная послойная томография либо МРТ для получения более точных данных по состоянию органов брюшной полости.
2. Ультразвуковое исследование брюшной полости для выявления состояния структуры, определения контуров поджелудочной железы, проходимости желчных ходов, наличия или отсутствия камней в желчном пузыре или протоках. 3. Рентгенография – при отсутствии возможности провести УЗИ с той же целью. 4. Компьютерная послойная томография либо МРТ для получения более точных данных по состоянию органов брюшной полости.
Как лечить заболевания поджелудочной железы?
После тщательного обследования, даже если не требуется срочной операции, необходима госпитализация. Острый приступ панкреатита лечится в условиях стационара созданием покоя с соблюдением постельного режима. Назначается полное голодание на 1 – 2 суток. Вводятся инъекционные растворы обезболивающих и спазмолитических препаратов (Баралгина, Платифиллина), холинолитиков (Атропина). На область эпигастрии несколько раз по 0,5 часа прикладывается пузырь со льдом. Какие лекарства принимать – решает лечащий врач. Внутривенно капельно вводятся препараты, снижающие ферментативную активность поджелудочной железы (Трасилол, Контрикал, Гордокс, Апротинин). Для профилактики обезвоживания капельно вводятся и специальные солевые растворы в назначенной врачом дозировке. Уже после снятия острых симптомов назначается щадящая специальная диета и заместительная ферментная терапия – препараты для приема внутрь, улучшающие пищеварение (Креон, Мезим-форте, Панкреатин, Панзинорм, Фестал, Энзистал).
Как питаться?
В острый период заболевания разрешаются слабые бульоны и отвары, каши на воде, пища либо отварная, либо приготовленная на пару:
- протертая;
- в виде пюре;
- в виде суфле.
В дальнейшем для приготовления блюд следует использовать мясо, рыбу, птицу с низким содержанием жира. В рацион постепенно вводятся кисломолочные продукты, яйца, компоты, кисели. Строгая диета назначается на 3 месяца. В периоды ремиссий хронического панкреатита диета также должна соблюдаться. Индивидуальные рекомендации лучше узнать у лечащего врача. Рекомендуются мясные блюда из нежирных сортов мяса, птицы, особенно – мясо кролика, телятина. Молочные продукты должны быть со сниженным содержанием жира. Супы лучше готовить на овощных бульонах. Из напитков полезны травяные отвары, компоты, чаи, кисели. При хроническом панкреатите, а также после перенесенного острого заболевания необходимо дробное питание: от 6 до 8 раз в день небольшими порциями.
Что исключить из рациона?
С проблемами поджелудочной железы категорически противопоказаны следующие продукты и напитки:
- алкоголь;
- газированные напитки;
- кофе и какао;
- сладкие соки;
- субпродукты;
- копчености;
- острые, соленые, маринованные, жареные продукты;
- шоколад и кондитерские изделия, особенно с высоким содержанием жира (пирожные и торты с кремом).
Источник
В рамках нашей статьи мы будем говорить о таком распространенном заболевании поджелудочной железы как панкреатит. Что же собой представляет поджелудочная железа, где находится и как болит данный орган организма.
Можно сказать, что повезло тому человеку, который представления не имеет что такое поджелудочная железа, где она расположена и как болит. Ведь у данной категории людей, как правило, с этим органом организма все в порядке. Здоровая поджелудочная железа в состоянии нормально выполнять свою функцию не доставляя человеку никаких неудобств и лишь в случае воспалительных процессов вызывающих боль, орган дает о себе знать. В статье мы попробуем детальнее рассмотреть вопрос касательно того где находится железа поджелудочная, как и почему она болит и чем ее лечить.
Где находится поджелудочная железа, и какую роль она выполняет в организме?
 Поджелудочная железа, где находится и как болит
Поджелудочная железа, где находится и как болит
К счастью или, к сожалению, мы не в состоянии изобретать нашу природу. Все что нужно она дает нам сама вместе с нашими легкими, печенью, поджелудочной железой и всеми остальными органами.
Многие из нас по тем или иным причинам рано или поздно могут начать задумываться, что такое поджелудочная железа, где она расположена и какой функциональной особенностью наделен данный орган в нашем организме, а также как она болит, какими способами диагностируют и лечат это заболевание?
Немного о поджелудочной железе
Термин «поджелудочная железа» происходит от греческого языка и означает «все-плоть». Поджелудочная железа является неотъемлемой частью пищеварительной системы. Она выполняет две основные функции:
- Железа способна вырабатывать особые соки – которые помогают организму легко расщеплять и усваивать жиры, белки и углеводы;
- Поджелудочная железа производит секрет инсулин – гормон, который позволяет человеческому организму использовать жиры и глюкозу.
Все эти функции поджелудочной железы были впервые выявлены Герофилом – греческим хирургом и анатомом, проживавшим еще до н. э. А некоторое время спустя, Ruphos, другой греческий анатом, дал поджелудочной железе ее имя которое мы используем и по сей день.
Где же находится поджелудочная железа?
Поджелудочная железа – это железистый орган, который находится в верхней половине живота. Он лежит поперек тела, где ребра соединяются в нижней части груди, позади желудка. Он представляет собой продолговатую, сплющенную железу, около 6 дюймов в длину и по форме напоминает головастика. В правой части поджелудочной железы находится так называемая «голова» (самая широкая часть органа) изгибом, уходящая в двенадцатиперстную кишку. Коническая левая часть поджелудочной железы простирается немного вверх (называется «головой»), и заканчивается возле селезенки (так называемый «хвост»).
Поджелудочная железа очень важный орган, выполняющий две основные функции:
- Первая функция это экскреторная (выработка ферментов) о них поговорим чуть ниже;
- Вторая функция инкреторная это выработка очень важных веществ, таких как инсулин и глюкагон которые участвуют в процессе обмена углеводами (эндокринология).
Основная функция, которая интересует гастроэнтерологов это эндокринная функция, потому что поджелудочная железа вырабатывает ферменты, которые расщепляют на более мелкие молекулы наши основные структурные элементы пищи, к которым относятся: белки, жиры и углеводы что в итоге позволяет им всасываться и более интенсивно растворятся в отделах пищеварительной системы.
Если посмотреть на саму поджелудочную железу то можно заметить что она представляет собой кисть винограда, а ягодами в этом винограде являются дольки, которые открываются протоками и как древо вливаются в один общий поток. Этот поток в свою очередь открывается в двенадцатиперстную кишку, где собственно происходит процесс переваривания пищи.
Таким образом, эта железа внутренней и внешней секреции в этом ее уникальность и без этого органа человек в принципе существовать не может. И что же происходит, когда поджелудочная железа заболевает, воспаляется и болит.
Что происходит при воспалении поджелудочной железы
В первую очередь следует обсудить те факторы, которые могут вызвать воспаление поджелудочной железы и в зависимости от этого можно говорить о том, что вызывает заболевание.
- В нашей стране, к сожалению, на первый план выходит хроническое употребление алкоголя в связи с этим статистические данные говорят о том, что больных панкреатитом за последние десятилетия достаточно много. Особенно ярко это выражено у мужчин и вообще мужчины в отличие от женщин в большей степени подвержены заболеванию поджелудочной железы, цифры находятся в районе 60%. Именно хроническое употребление алкоголя в большинстве случаев способствует появлению панкреатита. Речь не идет о социальных алкоголиках, а именно повседневное употребление алкогольных напитков даже в виде пива или вина с определенным систематизмом.
- Второй ведущий фактор это желудочно-каменная болезнь. Эта патология превалирует как у женщин, так и мужчин. До 50–60% заболеваний панкреатитом у женщин связано с желчнокаменной болезнью.
- Следующий очень важный фактор это метаболические нарушения, так как люди особенно женщины в возрасте после 50 лет имеют, как правило, избыточную массу тела и тот жир, который скапливается под кожно-жировой клетчаткой, как правило, если так можно выразиться «фарширует» печень и поджелудочную железу вызывая тем самым дисфункцию.
- Кроме того вирусные инфекции вполне могут явиться причиной хронического панкреатита. Сегодня в связи с высоким уровнем бесконтрольного приема лекарственных препаратов у пациентов наблюдается так называемый «лекарственный» панкреатит. Учитывая, что желудочно-кишечный тракт представляет собой большую и сложную систему любая дисфункция, например, со стороны двенадцатиперстной кишки, желудка тут же отражается и на соседнем органе коим является поджелудочная железа.
Вообще что такое хронический панкреатит? Это прогрессирующий, хронический воспалительный процесс, так как заболевание не останавливается на одной стадии, а постоянно разрастается и приводит к серьезным негативным последствиям. Сам процесс воспаления поджелудочного органа длится более 6 месяцев, постепенно переходя к атрофии, т. е. когда клетки теряют свою функцию. Конечная стадия заболевания ведет к фиброзированию образованию ненужной не функционирующей ткани.
Таким образом, можно, в общем, охарактеризовать хронический панкреатит. Факторам риска подвержены практически все без исключения.
Влияние наследственности на появление заболевания
На основе исследований было выявлено, что наследственный фактор достаточно сильно влияет на возможное появление у человека такого заболевания поджелудочной железы как панкреатит. Кроме того наследственный фактор может играть ведущую роль. Но, тем не менее, хотя наследственность и располагает организм к появлению панкреатита все же спровоцировать его она не в состоянии. Только сам человек, учитывая образ жизни, может привести свой организм к такому состоянию.
Симптомы заболевания поджелудочной железы
В зависимости от того насколько бурно начинается заболевание т. е. это острый панкреатит который перешел в хронический или медленный, вялотекущий. Здесь мы имеет две разные клиники. Если речь идет об остром состоянии то это, конечно же, сопровождается болью. Тот участок поджелудочной железы, который подвержен опухоли, безусловно, вызывает боль. Если это головка поджелудочной железы то это, как правило – находится в центре живота и правом подреберье, а если это тело то – центр и левое подреберье, уходящее в поясничную область. Боль, которая переходит в подреберье, пациенты называют опоясывающей т. е яркая характеристика дается самим пациентом. Боль достаточно интенсивная плохо котирующаяся спазмолитиками. Тошнота, рвота причем неукротимая не приносящая облегчения в зависимости от других патологий желудочно-кишечного тракта. Может возникнуть общая интоксикация организма, сопровождающаяся слабостью, головокружением и т. д.
Если речь идет о хроническом панкреатите то он, как правило, развивается постепенно и можно сказать, что пациенты привыкают к жалобам т. е. сначала жалобы на вздутие, тяжесть после приема пищи небольшие покалывания и т. п. Постепенно заболевание дает о себе знать. Одним из первых и очень важных симптомов заболевания поджелудочной железы можно выделить неоформленный стул из-за недостаточности ферментов выделяемых железой. В ряде случаев сухость во рту также может возникнуть, но это не является ярко выраженным симптомом панкреатита.
Почему нельзя оставлять панкреатит без внимания и обязательно заняться лечением
Любое обострение приводит к ухудшению качества жизни пациентов, не смотря на то, что они привыкают к этому, в любом случае ощущается некий дискомфорт. Например, съедая небольшую порцию еды через полчаса можно ощутить вздутие и тяжесть в области живота. Это, во-первых, а во-вторых одним из грозных осложнений хронического панкреатита является острый панкреатит, который может закончиться некрозом, а это уже совсем другая история. Это хирургическая патология со смертностью более 50%. При этом страдает не только поджелудочная железа, выделяемые ферменты могут попадать в кровь, вызывая сильнейшую интоксикацию и нарушение работы других органов и систем.
Образование кист и псевдо кист также возможно. Хронический панкреатит легко может переходить даже в рак поджелудочной железы. И у людей имеющих фоновое заболевание в виде панкреатита риски очень высоки. Все вышеперечисленное говорит о том, что последствия заболевания поджелудочной железы могут быть весьма и весьма серьезными.
Кто занимается лечением поджелудочной железы
Как правило, этой патологией занимаются терапевты и гастроэнтерологи. В первую очередь делается УЗИ органов брюшной полости, т. е. исследование с помощью ультразвука. Которое собственно позволяет устанавливать этот диагноз и исключать сопутствующую патологию и смотреть насколько далеко зашел процесс заболевания. Если что-то настораживает специалистов, то делается дополнительная компьютерная и магниторезонансная томография.
Какие еще виды диагностики существуют, и какие из них важны
В клиниках помимо вышеперечисленных способов выявления заболевания применяется метод фиброгастроскопии, который позволяет исключить патологию желудка и двенадцатиперстной кишки, так как именно туда открывается устье протока и, как правило, любые воспалительные и опухолевые процессы могут вызвать достаточно серьезные нарушения. Конечно же, имеют место биохимические анализы крови (расширенный спектр, так называемая гастроэнтерологическая панель), общий анализ кала который может достаточно четко показать, что переваривает пациент, а что нет, и достаточно ли его организм получает ферментов или же наблюдается некий дефицит. Это в принципе и есть весь объем возможных профессиональных высокоэффективных методов диагностики.
НА ЗАМЕТКУ: Современные методы диагностики и выявления позволяют достаточно быстро и что самое главное с высокой долей точности поставить диагноз и приступить уже непосредственно к лечению. Поэтому очень важно знать какие существуют методы диагностики, и какие из них наиболее эффективны на сегодня.
Для лечения любого органа ему нужно обеспечить физиологический покой, т. е. постараться его выключить от тех процессов, которым он подвержен. Для этой цели пациенту назначаются специальные ферментные препараты, имеющие первый номер в графе. Все дело в том что при попадании ферментов в организм с едой в виде таблеток определенные рецепторы дают сигнал поджелудочной железе для того чтобы она их не вырабатывала т. е. немного расслабилась. Самое большое заблуждение пациентов заключается в том, что им кажется, что эти препараты нельзя принимать длительно, потому что к ним можно привыкнуть и железа не будут их вырабатывать в адекватном объеме, но это на самом деле миф. Ферментным препаратам уже более ста лет и ни одно исследование не подтвердило, что ими можно каким-либо образом изменить функцию железы. Также применяют так называемые препараты секреталитики, которые способны понижать уровень кислотности желудочного сока. В некоторых случаях их назначают раньше, чем ферментные препараты, потому что основным фактором, который заставляет поджелудочную железу вырабатывать сок это кислота (агрессивная среда).
Хронический панкреатит относится к кислотозависимым патологиям и в 90% случаев при нем бывает повышенная кислотность. К тому же ферменты в кислой среде не могут работать, поэтому их эффективность увеличивается наряду с этими препаратами. Как правило, пациентам дают спазмолитики, так как увеличение давления в протоке поджелудочной железы, а именно это происходит во время воспаления, провоцирует достаточно сильные болевые ощущения, нередко сопровождаемые тяжестью, поэтому необходимо расслабление стенок и самого протока устья для получения положительного эффекта. Можно использовать минеральные воды из нелекарственных средств, но только в том случае если они имеют щелочной состав, например к таковым можно отнести «Боржоми» «Ессентуки» и т. д. Вот это и есть основной набор, который используется при лечении панкреатита.
Что можно есть при панкреатите поджелудочной железы вегетарианцам и мясоедам и кто в большей степени подвержен этому заболеванию
На самом деле это достаточно интересный и в тоже время глобальный вопрос. Медицина вообще неоднозначно относится к вегетарианству. Но если конкретно ответить на этот вопрос то здесь все зависит от того какое мясо есть, потому что существуют жирные сорта, а также более постные сорта мяса, менее вредные для организма. Тот тип людей, в рационе которых преобладает свинина или баранина, само собой, разумеется, имеет более высокие риски развития панкреатита. Но конкретных статистических данных о том насколько высоки риски развития панкреатита у той или иной категории людей пока нет.
Несколько слов о диетотерапии
Питание при панкреатите поджелудочной железы должно быть строго сбалансировано следует четко понимать, что можно, а что нельзя есть. Необходимо составить примерное меню диеты при панкреатите поджелудочной железы. В первую очередь больным следует исключить из рациона жирную пищу, содержащую в себе животные жиры. К основным животным продуктам относят мясомолочные продукты, к которым в свою очередь относится, сметана и творог по возможности рекомендуется исключить из рациона сливочное масло, а взамен него употреблять растительное. Кислые жаренные, копченные, маринованные это все те продукты, которые способны повысить кислотность желудочного сока и как следствие заставить поджелудочную железу активно вырабатывать ферменты.
Можно ли при панкреатите употреблять сырые овощи и фрукты
Здесь все зависит от стадии. Когда речь идет об обострении поджелудочной железы то народная истина, такая как холод, голод и покой это как раз то, что нужно пациенту. В некоторых случаях пациенту назначается полуголодная диета способная на определенное время практически полностью выключить поджелудочную железу.
НА ЗАМЕТКУ: Человек с расстройством поджелудочной железы просто обречен в хорошем смысле соблюдать строгую диету для того чтобы не вызвать обострений.
К сожалению, панкреатит это не язвенная болезнь, которую можно зарубцевать и после чего жить еще пару лет спокойно. Поджелудочная железа тревожный орган организма. И замечательная ремиссия, которую можно ввести за одним застольем вводит еще один цикл исследований, лечения и всего остального.
Подведем итоги:
Поджелудочная железа достаточно сложный и жизненно важный орган, без которого существование человека просто невозможно. Заболевание может возникнуть у любого человека и причин тому много. Категорически запрещено провоцировать данный орган, употребляя чрезмерное количество алкоголя и жирной канцерогенной пищи. Надеемся, прочитав нашу статью, вы узнали, что же такое поджелудочная железа, где она расположена и как болит, какими симптомами сопровождается, а также как ее диагностировать и лечить в случае воспаления.
Где находится и как болит поджелудочная железа: причины, симптомы, лечение, видео
Источник
