Дырка в поджелудочной железе
Расщепленная поджелудочная железа – порок развития, при котором на начальных этапах эмбриогенеза нарушается слияние протоковой системы органа, в результате чего основную функцию по дренированию железы берет на себя добавочный панкреатический проток. Заболевание часто не имеет клинических проявлений. При гипертензии добавочного потока может развиваться панкреатит, сопровождающийся интенсивной болью в верхних отделах живота, тошнотой, рвотой, диареей. Для установления точного диагноза проводят ЭРХПГ и МРХПГ. Бессимптомное течение болезни не требует лечения. При узком выводном отверстии панкреатического протока проводят его эндоскопическое или открытое расширение. Развитие панкреатита требует назначение диеты, спазмолитиков, ферментативных средств.
Общие сведения
Расщепленная (раздвоенная) поджелудочная железа относится к аномалиям протоковой системы, при которой доминирует добавочный (дорсальный) проток. Основной сброс секрета происходит через малый дуоденальный сосочек, а через большой сосок выводится оставшаяся часть секрета и желчь. В этом случае нарушается нормальное дренирование железы, возникает внутрипротоковая гипертензия, которая может привести к воспалению органа. Впервые заболевание подробно описано в середине ХIХ века в трудах австрийского анатома Й. Хиртля. Болезнь диагностируется у 4-11 % жителей планеты, чаще у людей европеоидной расы. Патология в равной степени встречается у лиц обоих полов. В большинстве случаев аномалия не влияет на экзокринную и эндокринную функции поджелудочной железы и не ухудшает качество жизни пациентов.
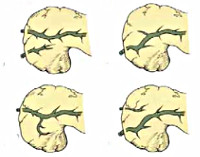
Расщепленная поджелудочная железа
Причины
Причины болезни до конца не изучены. Данная аномалия развития поджелудочной железы формируется в период закладки органа, примерно на 30-й день эмбрионального развития. На этом этапе происходит нарушение дифференцировки панкреас на хвост, тело и головку. Существует предположение о наследственной природе болезни, однако достоверных исследований по данному вопросу нет. В процессе эмбриогенеза расщепленная поджелудочная железа может возникать под влиянием следующих факторов:
- Неблагоприятные экзогенные воздействия. Тератогенным эффектом обладают различные неблагоприятные факторы внешней среды, с которыми сталкивается женщина на протяжении беременности (радиоактивное облучение, химическое загрязнение воздуха и др.). Различные патологии внутриутробного развития может вызывать курение, употребление алкоголя и наркотических веществ, постоянное нервно-психическое напряжение будущей матери.
- Инфекционные заболевания. Перенесенные беременной инфекции (краснуха, герпес, сифилис, токсоплазмоз, листериоз и др.) оказывают влияние на дифференцировку и закладку органов плода.
- Прием некоторых медикаментов. Использование женщиной лекарственных средств, противопоказанных к приему в период беременности, могут вызывать аномалии развития органов ЖКТ плода.
Патогенез
Поджелудочная железа начинает формироваться с 4-5 недели гестации из дорсального и вентрального выпячиваний дуоденальной закладки. Основные этапы дифференцировки морфологических структур органа (головки, тела, хвоста, протоковой системы) приходятся на 6-12 недели внутриутробного развития. Окончательное формирование железы заканчивается к концу беременности. В антенатальном периоде панкреатический сок преимущественно выводится по дорсальному (добавочному) протоку в малый дуоденальный сосочек, тогда как вентральный (основной) выводной канал отводит небольшую часть секрета совместно с желчью в большой дуоденальный сосок.
После рождения процесс оттока сока поджелудочной железы меняется прямо противоположно. Протоковая система взрослого человека состоит из главного (Вирсунгова) выводного канала, который собирает около 70% панкреатического секрета из дольковых протоков, проходит в толще органа от хвоста до головки, где в него впадает добавочный (Санториниев) проток. Затем основной проток сливается с общим желчным, образуя печеночно-поджелудочную ампулу, и открывается в тонкий кишечник через большой (Фатеров) дуоденальный сосок. При аномалии сращения зародышевых листков, когда объединение протоков не происходит, доминирующим каналом остается добавочный, и сброс секрета продолжается через малый дуоденальный сосочек.
Классификация
Исходя из анатомической локализации и характера расщепления, в гастроэнтерологии выделяют несколько вариантов аномалии поджелудочной железы. Существует 4 вида расщепления органа:
- Полное. Является наиболее распространённой формой болезни и встречается в 70% случаев. Основная часть секрета дренируется в малый сосочек, а оставшийся панкреатический сок вместе с желчью выходит в 12-перстную кишку через Фатеров сосок. Крайней степенью аномалии является атрофия вентрального протока, при которой в малое дуоденальное отверстие выводится весь сок поджелудочной железы, а в большое – желчь. Данная форма встречается в 20-25 % случаев и наиболее часто вызывает панкреатит ввиду длительной внутрипротоковой гипертензии.
- Неполное. Расщепленный орган разделен на две части, протоки которых на определенном участке сообщаются друг с другом, но открываются в кишку посредствам двух изолированных отверстий. Распространённость данной аномалии – 5-6 %.
- Изолированное. Происходит формирование отдельно расположенного дорсального сегмента, который выводит желчь от передней части панкреас через малый дуоденальный сосочек. Основная часть желчи дренируется по Вирсунгову протоку в большое дуоденальное отверстие.
Симптомы расщепленной поджелудочной железы
У большинства пациентов заболевание протекает бессимптомно. Несоответствие диаметра малого сосочка и количества поступающего в него панкреатического сока приводит к нарушению оттока секрета и развитию обструктивного панкреатита. Спровоцировать острое воспаление органа может прием алкоголя, чрезмерное употребление жирной, острой, копченой пищи. Возникает опоясывающая боль в верхнем отделе живота, которая иррадиирует в позвоночник и усиливается через полчаса после приема пищи. Болезненные ощущения носят острый, режущий характер и не купируются спазмолитиками. Появляются диспепсические явления: сухость во рту, отрыжка, тошнота и рвота, диарея. Воспаление может сопровождаться повышением температуры тела, отсутствием аппетита, бледностью и синюшностью кожных покровов. Возможен переход острой формы болезни в хроническую.
Осложнения
Осложнения расщепленной поджелудочной железы встречаются редко. При длительном течении хронического обструктивного панкреатита с частыми приступами обострения может возникать обтурационная желтуха вследствие холестаза, реактивный реактивный гепатит, воспалительные заболевания желчных протоков и желчного пузыря (холангиты, холециститы). Затруднение оттока панкреатического сока способствует образованию панкреатических панкреатических кист и псеводокист. При неблагоприятном течении болезни может возникать панкреосклероз или панкреонекроз. Поражение островков Лангерганса ведет к развитию сахарного диабета.
Диагностика
Ввиду частого отсутствия признаков болезни выявление врожденной аномалии затруднено. Чаще всего обнаружение расщепленной поджелудочной железы является случайной находкой при плановом обследовании или при диагностике других заболеваний. Консультация гастроэнтеролога с проведением физикального осмотра и изучением анамнеза жизни информативна только при возникновении симптомов панкреатита. Для подтверждения диагноза необходимо провести следующие инструментальные исследования:
- Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ). Данный метод помогает визуализировать протоковую систему расщепленной железы (размер, количество, строение выводных каналов). Чаще всего при введении контраста в большой сосочек определяется короткий канал, а в малый – контрастируется вся сеть протоков железы.
- Магнитно-резонансная холангиопанкреатография (МРХПГ). Наиболее современный и малоинвазивный метод, который основывается на введении контрастного вещества в панкреатические протоки и холедох при проведении МР-исследования. Позволяет определить не только количество и размеры каналов, но оценить их работу.
При развитии панкреатита выполняют УЗИ поджелудочной железы, лабораторные исследования (ОАК, биохимический анализ крови, анализ кала). Проведение дифференциальной диагностики целесообразно при появлении симптомов воспаления органа. В этом случае патологию дифференцируют с острым острым панкреатитом другой этиологии, острым острым холециститом, пищевой токсикоинфекцией, перфорацией язвы желудка или двенадцатиперстной кишки и другими заболеваниями, имеющими схожую симптоматику.
Лечение расщепленной поджелудочной железы
При отсутствии клинических проявлений данная аномалия не нуждается в лечении. Нарушение оттока панкреатического секрета ввиду узости одного из сосочков требует хирургического вмешательства. В настоящее время хирурги отдают предпочтение эндоскопическому расширению устья выводящего канала. Для улучшения оттока секрета внутрь дорсального протока устанавливают пластиковый стент. При отсутствии эффекта от эндоскопической сфинктеротомии выполняют открытую операцию, в ходе которой рассекают ткани, расположенные вокруг малого сосочка.
Развитие острого панкреатита требует назначения спазмолитических, обезболивающих, ферментативных препаратов. Особую роль играет диетическое питание, которое предполагает отказ от жирной, жареной, острой пищи. Предпочтение следует отдавать вареным и запечённым постным блюдам. Лицам с данной аномалией панкреас следует отказаться от употребления алкогольных напитков.
Прогноз и профилактика
Прогноз при заболевании, как правило, благоприятный. В редких случаях развитие осложнений (панкреонекроз, холестаз) может повлечь за собой серьезные жизнеугрожающие последствия. Профилактика заключается в ведении здорового образа жизни, отказе от вредных привычек и соблюдении основ правильно питания. Важную роль играет предотвращение возникновения воспалительных изменений органа. Пациентам с расщеплением железы следует 1-2 раза в год проходить УЗИ брюшной полости.
Источник
Свищи поджелудочной железы. Хирургическое лечение наружных свищей поджелудочной железы.Свищи поджелудочной железы развиваются при нарушении целостности панкреатического протока. Преобладающее большинство панкреатических свищей являются наружными, или поджелудочно-кожными. Внутренние свищи с желудком, двенадцатиперстной или поперечной ободочной кишкой встречаются редко. Наружные свищи поджелудочной железы обычно вызваны тремя причинами: Травматические повреждения поджелудочной железы разнообразны: гематома, разрыв, полный поперечный разрыв железы или разрушение части органа. Панкреатические свищи могут развиваться в результате хирургического вмешательства, острого панкреатита или псевдокисты, возникшей в результате травмы. Свищи травматического происхождения, через которые выделяется чистый панкреатический сок без активных ферментов, часто закрываются на фоне медикаментозной терапии.
Хирургическое вмешательство на поджелудочной железе может осложняться развитием панкреатического свища. Свищи, развившиеся после дистальной резекции поджелудочной железы, обычно закрываются спонтанно. Свищи, развившиеся вследствие панкреатодуоденальной резекции (операция Whipple) или панкреатоеюностомии (модификация Puestow— Gillesby), обычно вызывают более выраженные и продолжительные изменения, потомучто панкреатическая секреция активируется кишечным содержимым и желчью. Многие из этих свищей закрываются под действием медикаментозного лечения, но некоторые могут потребовать повторной операции. Свищи поджелудочной железы могут быть вызваны биопсией железы или энуклеацией инсуломы. Обычно они закрываются спонтанно. Некоторые свищи могут быть вызваны не хирургическими вмешательствами на поджелудочной железе, а операциями на соседних органах, как это наблюдается при резекции желудка по поводу пенетрирующих язв луковицы или постбульбарного отдела двенадцатиперстной кишки. Свищи могут также появляться в результате грубых хирургических манипуляций, приводящих к нарушению целостности фатерова сосочка. Важным источником происхождения панкреатических свищей является острая патология поджелудочной железы и ее осложнения, абсцессы, псевдокисты и т.д. Свищи поджелудочной железы образуются, когда панкреатический секрет вьщеляется на кожу более даух дней. Некоторые авторы признают существование свища поджелудочной железы, если количество панкреатического секрета превышает 100 мл в день. Диагностика свищей поджелудочной железы относительно легка благодаря характеристикам вытекающей жидкости и содержанию амилазы, которая в несколько раз выше, чем в крови. Панкреатическая жидкость имеет рН 8—8.6. Jordan классифицирует свищи поджелудочной железы по отношению к количеству теряемого секрета следующим образом: Ежедневная потеря жидкости через некоторые свищи может достигать 1800 мл. Если жидкость является чистым панкреатическим соком, она обычно содержит от 20000 до 50000 ЕД амилазы по Somogyi. Если панкреатический секрет смешан с кишечным отделяемым, желчью или лимфой, он может содержать только 1000—5000 ЕД Somogyi. У обычных людей может выделяться от 600 до 1500 мл панкреатического секрета в день. Панкреатическая секреция продолжается даже при отсутствпп пищи в желудке, под действием блуждающего нерва и секретина, который вьщеляется при попадании желудочного сока в двенадцатиперстную кишку. Во время приема пищи количество секретина и объем панкреатической секреции также увеличиваются. Панкреатический сок не должен накапливаться в брюшной полости, даже если он чистый, поскольку это может привести к сепсису, перевариванию тканей, кровотечению и т. д. Когда это происходит, особенно в первые дни формирования свища, необходимо прочитать аспирапионную трубку, которая может быть закупорена сгусткамп или тромбами. Если свищ полный, он будет дренировать весь панкреатический секрет наружу. Причиной образования полного свища является обструкция головной части панкреатического протока стриктурой или конкрементом. Полный свищ имеет очень мало шансов к закрытию под действием медикаментозного лечения. Неполные свищи имеют большую вероятность закрытия. Это утверждение, однако, не абсолютное, наблюдались свищи с большой потерей секрета, которая через несколько дней уменьшалась. С другой стороны, свищи со средней потерей секрета могут иметь небольшую тенденцию к закрытию под действием медикаментозного лечения. – Также рекомендуем “Контроль свища поджелудочной железы. Лечение свищей поджелудочной железы.” Оглавление темы “Операции при опухолях и свищах поджелудочной железы.”: |
Источник
Хирургическое лечение наружных свищей поджелудочной железы. Операции при свищах поджелудочной железы.
Показаниями к оперативному лечению свищей поджелудочной железы являются следующие ситуации:
1. Свищ не имеет тенденции к закрытию.
2. Свищ вызывает серьезные метаболические изменения в организме пациента.
3. Пищеварительное действие панкреатического сока является причиной деструкции тканей, окружающих свищ.
4. Повреждения кожи становятся непереносимыми.
Хирургическое лечение свищей поджелудочной железы — сложная проблема, включающая множество аспектов, важнейшим из которых является наличие разнообразных клинических и морфологических особенностей, поэтому в лечении таких больных необходимо применять индивидуальный подход.
Хирургическое лечение наружных свищей поджелудочной железы состоит в изменении направления свищевого хода в пищеварительный гракт (в тощую кишку пли в желудок). Для этого было предложено несколько видов операций, заключающихся в анас-томозировании свища поджелудочной железы с тощей кишкой пли желудком. Необходимо выполнять анастомоз непосредственно с поверхностью поджелудочной железы, а не со свищевым ходом, как это было предложено многими авторами.

Свищевой ход не подходит для сшивания, потомучто он из-за своей хрупкости не имеет необходимой консистенции для удержания швов. По этой же причине его очень трудно выделить, не произведя одной или нескольких перфораций. Недостаточное кровоснабжение не гарантирует продолжительную и эффективную его проходимость. С другой стороны, мы полагаем, что свищевой ход должен выполнять роль проводника для быстрого установления локализации панкреатического отверстия свища. Очень часто поверхность поджелудочной железы вокруг отверстия свища уплотняется из-за вызванного свищом фиброзного процесса. Это позволяет более надежно наложить шов, формируя анастомоз с тощей кишкой или желудком.
Некоторые хирурги, сталкиваясь с дистальным свищом поджелудочной железы, возникшим в результате панкреатодуоденальной резекции, резецируют оставшийся сегмент поджелудочной железы, выполняя тотальную панкреатэктомию. Однако хорошо известно, как тяжело лечить диабет у пациентов после тотальной панкреатэктомии.
Прежде чем продолжить описание техники операций при свищах поджелудочной железы, полезно напомнить, что многие панкреатические свищи являются следствием ошибок хирургической техники или выбора неадекватного метода лечения заболеваний поджелудочной железы. Необходимо помнить, что большинство панкреатических свищей закрываются под действием грамотно проведенного медикаментозного лечения, и к хирургическим методам следует переходить только в случае его неэффективности.
При всех вмешательствах на поджелудочной железе необходимо использовать нерассасывающийся шовный материал, потому что медленно или быстро рассасывающиеся нити будут немедленно разрушены ферментами. После завершения операции на поджелудочной железе, прежде чем закрыть брюшную полость, необходимо оставить одну или две дренажные трубки на случаи, если в послеоперационном периоде несколько швов не выдержат. Таким образом, панкреатический секрет не будет растекаться по брюшной полости, а будет отводиться наружу через трубку для постоянной аспирации, образуя свищ, который позже уплотняется под действием фиброза.
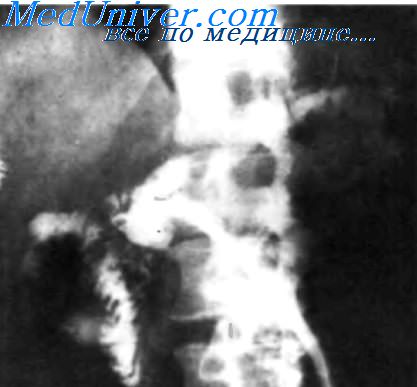
Рентгенограмма свищевого хода у пациента 48 лет, который был оперирован по поводу псевдокисты поджелудочной железы: последняя включала головку и тело, но стенка кисты не достигла зрелости, необходимой для наложения анастомоза. Можно видеть расширенный проток поджелудочной железы и расположенный в протоке конец дренажной трубки. Рентгеноконтрастное вещество свободно поступает в двенадцатиперстную кишку. Среднесуточная потеря чистого сока поджелудочной железы составляет 600 мл. После 4-месячного наблюдения, которое не выявило тенденции к уменьшению количества отделяемого секрета, было рекомендовано хирургическое вмешательство.
– Также рекомендуем “Техника операции при свище поджелудочной железы. Методика операции при свище панкреаз.”
Оглавление темы “Операции при опухолях и свищах поджелудочной железы.”:
1. Тотальная панкрэктомия при карциноме головки поджелудочной железы.
2. Техника тотальной панкрэктомии. Методика операции при карциноме поджелудочной железы.
3. Панкреатодуоденальная резекция при желчном протоке нормального калибра.
4. Билиодигестивный анастомоз. Техника наложения билиодигестивного анастомоза.
5. Паллиативные операции при карциноме головки поджелудочной железы.
6. Гепатикоеюностомия по Roux-en-Y. Техника гепатикоеюностомии.
7. Свищи поджелудочной железы. Хирургическое лечение наружных свищей поджелудочной железы.
8. Контроль свища поджелудочной железы. Лечение свищей поджелудочной железы.
9. Хирургическое лечение наружных свищей поджелудочной железы. Операции при свищах поджелудочной железы.
10. Техника операции при свище поджелудочной железы. Методика операции при свище панкреаз.
Источник