Для чего подавляют ферменты поджелудочной железы
Панкреатит — это воспаление поджелудочной железы. Он может быть острым или хроническим. Это зависит от того, насколько активно воспаление и как долго оно длится. Воспаленные участки со временем перерождаются в рубцовую ткань — фиброзируются, поэтому рано или поздно панкреатит нарушает нормальную работу поджелудочной железы, снижая выработку пищеварительных ферментов.
Средства для лечения панкреатита в зависимости от формы заболевания
Острый панкреатит чаще всего возникает из-за алкогольно-пищевых злоупотреблений[1], когда излишек алкоголя и тяжелой жирной пищи заставляет поджелудочную железу работать в усиленном режиме — да так, что она начинает переваривать собственные ткани. На долю таких случаев, на языке статистики именуемых алкогольно-алиментарным панкреатитом, приходится 55% всех пациентов. Вторым по частоте становится острый билиарный панкреатит, спровоцированный проблемами в желчевыводящих путях и желчном пузыре, что связано с анатомической связью между желчным и панкреатическим протоками. Дело в том, что желчевыводящий проток перед открытием в двенадцатиперстную кишку сливается с протоком из поджелудочной железы. Распространенность острого билиарного панкреатита составляет от 26% до 60% от всех случаев острого панкреатита, частота хронизации — до 43% случаев. Ведущей причиной билиарного панкреатита служит возникновение заброса содержимого желчевыводящих путей в панкреатический проток с нарастанием внутрипротокового давления и нарушением оттока ферментов из поджелудочной железы, что приводит к ее самоперевариванию. Либо, если камень закупоривает желчные протоки, желчь под давлением начинает проникать в поджелудочную. Такое встречается в 35% случаев острого панкреатита. Остальные случаи — это травмы, инфекции, аутоиммунные процессы и подобные редкие ситуации.
Но какова бы ни была причина острого панкреатита, это состояние смертельно опасно. Поэтому чаще всего больных с жалобами на очень сильную, ничем не снимающуюся, опоясывающую боль в верхней половине живота, сопровождающуюся рвотой, не приносящей облегчения, госпитализируют в хирургический стационар, где и занимаются лечением. Проблема в том, что примерно в пятой части случаев острый панкреатит переходит в панкреонекроз. Из-за воспаления нарушается нормальный отток пищеварительных ферментов, и вместо просвета кишечника, где они и должны быть, ферменты попадают в ткани самой железы и в прямом смысле переваривают ее. Возникают участки омертвения — некроза, которые нужно как можно быстрее удалить. Кроме того, продукты распада тканей попадают в кровь и отравляют организм.
Легкую же степень панкреатита традиционно лечат по классической формуле «холод, голод и покой»:
- к животу прикладывают пузырь со льдом;
- из желудка зондом удаляют содержимое и далее запрещают есть до стихания острого воспаления (пить можно);
- назначают постельный режим.
Кроме того, в стационаре при остром панкреатите легкой степени назначают анальгетики, спазмолитики и инфузионную терапию, в просторечии капельницу, чтобы вывести из организма продукты распада тканей, попавшие в кровь.
Важно!
Если после затянувшихся праздничных застолий появилась острая, невыносимая опоясывающая боль, рвота, а живот в верхней половине становится твердым и крайне болезненным — не пытайтесь лечиться сами, срочно обращайтесь к врачу!
Боль характерна и для обострения хронического панкреатита, но интенсивность ее не настолько высока, как при остром. На ранних этапах развития болезни эпизоды боли появляются раз в полгода–год или даже реже и длятся до десяти дней. При запущенном процессе боль возникает каждые один–два месяца.
Хронический панкреатит может появиться не только на фоне постоянной алкогольной интоксикации, несмотря на то, что это одна из основных причин. Его могут вызвать аутоиммунные процессы, хронические патологии желчевыводящих путей, приводящие к сужению панкреатического протока и нарушению нормального оттока ферментов, хроническая почечная недостаточность и другие хронические интоксикации, наследственные факторы.
При обострении хронического панкреатита холод, голод и покой тоже могут рекомендовать, но буквально на день–два. Чтобы снять умеренную боль, используют обезболивающие препараты, которые выбирает врач. При сильных приступах могут назначить опиоидные наркотические анальгетики.
Чтобы, с одной стороны, обеспечить покой поджелудочной железе, а с другой — компенсировать нарушения ее функции, назначают препараты ферментов поджелудочной железы, но предпочтительно в форме микроформ. Такие препараты способствуют облегчению болей[2].
Питание должно быть частым и дробным, с большим количеством белка. Резко ограничивать жиры разумно, только если у больного появляется частый жидкий стул из-за нарушения их переваривания даже при назначенной ферментной терапии. Категорически запрещается алкоголь в любом виде. Рекомендуется прекратить курение.
Медикаментозное лечение панкреатита: группы препаратов
Как уже упоминалось выше, острый панкреатит должен лечить врач в хирургическом стационаре. Он может назначить такие группы препаратов[3]:
- Анальгетики (обезболивающие): в зависимости от интенсивности боли это могут быть и наркотические анальгетики, и мощные синтетические ненаркотические обезболивающие, которые есть в стационарах.
- Спазмолитики: расширяют протоки и улучшают отток секрета поджелудочной железы. Кроме того, обладают обезболивающим действием, поскольку снимают спазм гладких мышц внутренних органов.
- Препараты, тормозящие секрецию поджелудочной железы, чтобы ее ферменты перестали разрушать собственные ткани. Для этого используют несколько групп препаратов:
- синтетические аналоги соматостатина — гормона, который, помимо основных функций (регуляции синтеза гормона роста), тормозит работу всего желудочно-кишечного тракта, в том числе и выработку ферментов;
- цитостатики — также тормозят работу ЖКТ и опухолевые процессы;
- препараты для подавления желудочной секреции: Н2-блокаторы и ингибиторы протонной помпы.
- Обильное введение жидкости внутривенно для уменьшения интоксикации и восстановления микроциркуляции.
- Препараты для парентерального питания: поскольку есть нельзя, а энергозатраты организма при панкреатите требуют не менее 3500 ккал в сутки[4], приходится «кормить» пациента внутривенно — аминокислотами с минералами и витаминами в виде инфузий (капельниц).
- В зависимости от общего состояния пациента врач может назначить средства, снижающие свертываемость крови, препараты для поддержания нормальной работы сердечно-сосудистой системы, легких, других органов; антибиотики при появлении гнойных осложнений и так далее.
При лечении хронического панкреатита препараты назначают длительными курсами, как в фазу обострения, так и вне ее. Прежде всего назначают препараты, устраняющие причины, спровоцировавшие процесс: регуляторы оттока желчи, если болезнь спровоцирована хронической патологией желчевыводящих путей; гормоны, уменьшающие активность иммунных процессов при аутоиммунном панкреатите, и так далее. Рекомендуется полный отказ от алкоголя и курения.
Помимо этого, врач может назначить такие группы лекарственных средств, как:
- Обезболивающие препараты (анальгетики). Это могут быть как средства, для покупки которых необходим рецепт, так и безрецептурные анальгетики. Курс их применения может продолжаться до трех месяцев.
- Антидепрессанты и легкие транквилизаторы. При панкреатите их назначают не для коррекции эмоционального состояния, а для усиления действия обезболивающих средств. Они снижают повышенную чувствительность к боли, которая появляется, когда что-то болит сильно и долго (говоря медицинским языком, антидепрессанты восстанавливают функции антиноцицептивной системы организма), что позволяет уменьшить и дозировку анальгетиков.
- Спазмолитические препараты. Нормализуют отток секрета поджелудочной железы, уменьшают давление внутри протоков и таким образом способствуют уменьшению болевых ощущений.
- Ферменты поджелудочной железы в микрогранулах — они нужны не столько для того, чтобы корректировать нарушенную функцию органа (недостаток ферментов проявляется, лишь когда разрушается более 90% поджелудочной железы[5]), сколько для того, чтобы дать ей отдохнуть. Так как по механизму обратной связи введенные извне ферменты тормозят выработку собственных ферментов, отчего снижается давление в протоках железы, а значит, и боль.
- Препараты, снижающие кислотность желудочного сока, преимущественно ингибиторы протонной помпы. Нейтрализуют относительный излишек кислоты в желудочном соке. В щелочной среде создаются оптимальные условия для действия панкреатических и кишечных ферментов. Однако при хроническом панкреатите в поджелудочной железе вырабатывается меньше щелочного секрета. И поступающее желудочное содержимое сдвигает pH среды в кишечнике от щелочной (выше 7 pH) в кислую сторону (ниже 7 pH), что может стать причиной серьезных нарушений полостного пищеварения. При этом желчь не может эмульгировать (превратить в мельчайшие частицы) жир, что нарушает его переваривание. Снижается и активность самих пищеварительных ферментов. Подавляя выработку кислоты желудочного сока, препараты восстанавливают щелочную среду в кишечнике.
Ферменты поджелудочной железы назначают на постоянной основе, если функция органа нарушена настолько, что прекращается нормальное усвоение пищи. Человек начинает худеть, после еды у него появляются позывы на дефекацию, так как непереваренный жир раздражает стенки кишечника, стул становится обильным, зловонным, приобретает жирный блеск.
К сведению
Выбирая ферментный препарат, следует обращать внимание на лекарственные средства, в которых ферменты находятся в гранулах размером до 2 мм — только тогда препарат способен покидать желудок одновременно с пищей[6].
При постоянном вздутии живота и метеоризме назначают препараты, уменьшающие газообразование: сорбенты, диметикон.
Если из-за хронического воспаления и гибели клеток железы нарушается выработка инсулина, необходимы инъекции этого гормона.
Итак, как острый, так и хронический панкреатит — это тяжелое заболевание, которое чревато серьезными осложнениями и требует долгого и кропотливого лечения. Поэтому не надо искать схемы терапии в интернете, это может быть просто опасно. Необходимо вовремя обратиться к врачу и строго следовать его рекомендациям.
Источник
Если вы никогда не обращали внимания даже на умеренные боли в области желудка, можете легко пропустить воспалительный процесс в поджелудочной железе. И это, может дорого вам обойтись и в финансовом плане, и в перспективе выздоровления.
Если сказать коротко, по сути, воспалённая железа перестаёт вырабатывать ферменты, без которых не может протекать пищеварительный процесс. А без этого организм не переработает необходимые для его жизнедеятельности вещества, которые поступают с пищей: белки, жиры, углеводы.
И вот в таких случаях на помощь придут препараты, которые способны заменить ферменты поджелудочной железы и помогут вам поправить здоровье и жить дальше.
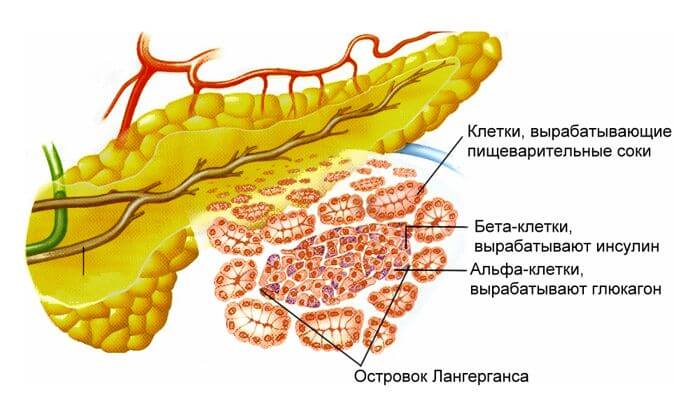
Поджелудочная железа (панкреас) и её ферменты
Этот небольшой по размерам орган располагается, как говорит, её название, в области желудка. И это неслучайно, поскольку ферментам железы надлежит продолжить пищеварение, начатое ещё в ротовой полости и продолженное в желудке.
Для этой цели секрет железы по специальному протоку стекает в начальный отдел кишечной трубки, двенадцатиперстную кишку. И такого секрета за 24 часа выделяется от половины до одного литра.
Ферменты поступают в кишечник внерабочем состоянии. Активация их происходит при соединении с соляной кислотой желудочного сока, которым обработана пища, поступившая из желудка. Другим активатором ферментов железы служит желчь, поступающая по своему протоку.
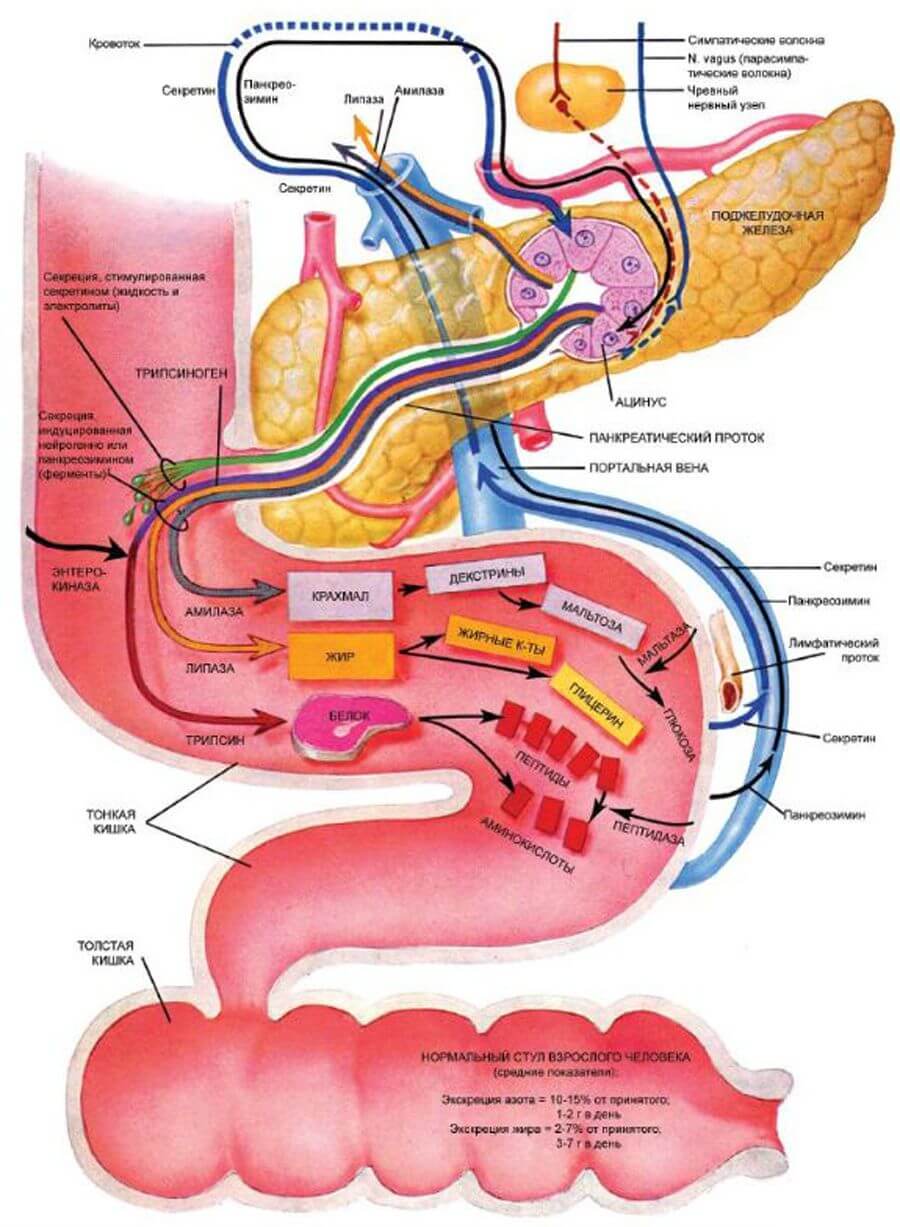
Ферменты для поджелудочной железы, что же это за ферменты:
| Амилаза | Служит для расщепления углеводов |
| Трипсин и химотрипсин | Без их участия не завершился бы процесс протеолиза (расщепления) белков, начавшийся в желуде |
| Липаза | Ей предстоит расщеплять жиры, начало чему положила желчь, поступившая из желчного пузыря |
Каких панкреатических ферментов больше, каких меньше выделяется с соком железы, зависит от характера поступающей в желудочно-кишечный тракт пищи.
Кроме того железа выполняет работу по снабжению организма инсулином и глюкагоном, обеспечивающими углеводный обмен. Без инсулина глюкоза не могла бы попасть в клетки органов и тканей, лишая их тем самым получения быстрой энергии.

А при недостатке глюкозы в крови глюкагон повышает её содержание, расщепляя гликоген печени. И всё с организмом будет хорошо, пока поджелудочная железа способна беспрепятственно поставлять ферменты впрок. Но происходят и сбои.
По какой причине происходит процесс нарушения выделения секрета
Недостаточность выделительной функции органа может сопровождать человека с рождения (врождённая, наследственная) или приобретаться в процесс жизни. Она может быть первичной и вторичной. Различают также первичную и вторичную дисфункцию.
При первичной патологии имеет место заболевание самого органа:
- Рак.
- Жировая дистрофия и цирроз.
- Обструкция выводящего секрет протока.
- Алкогольная интоксикация.
- Атеросклероз.
- Образование камней в протоках.
- Сахарный диабет.
- Неправильное питание.
- Последствия операции на железе.
При вторичном нарушении функции железа вырабатывает ферменты в достаточном количестве, но они либо не активируются вообще, либо теряют активность впросвете кишечника.
Причины тому:
- Патология со стороны слизистой кишечника.
- Следствие операций на нём и на желудке.
- Калькулёзный холецистит с блокированием камнем выхода желчи в двенадцатиперстную кишку или забросом желчи в проток панкреас, где она и будет преждевременно активировать ферменты.
Когда приходит время для назначения ферментов
На помощь фармацевтическая отрасль приходит, когда необходимо пополнить или полностью заместить недостающие организму ферменты.
Постоянно их принимают при хронических заболеваниях железы, но лишь вне обострения и с соблюдением рекомендаций врача, поскольку чрезмерное, бессистемное их употребление может вообще, заставить железу прекратить выработку гормонов.
Обычно их пьют при тяжести в желудке, испытываемой после еды, при ощущении горечи во рту и неприятной тухлой отрыжке. Рекомендуются они и при плохой переносимости жирной пищи, жареных и копчёных продуктов.
Показанием также является вздутие живота и чередование поноса с запорами. Назначаются препараты и при комплексной терапии воспалительных заболеваний желудка и кишечника для лучшего переваривания пищи.
Классификация ферментов:
- Препараты, выработанные из слизистой желудка, содержащие пепсин. Применяются при сочетании панкреатита с атрофическим гастритом с низкой кислотностью желудочного сока.
- Собственно панкреатические ферменты без добавления желчи, несущие в своём составе амилазу, трипсин, липазу.
- Ферменты, в которые добавлена желчь.
Ферментативные препараты и требования к ним
Наиболее эффективными считаются лекарства, содержащие в себе все ингредиенты, необходимые для полного переваривания пищи. При этом они гарантированно не должны быть токсичными, иметь животное происхождение.
Основной «поставщик» такого материала – свинья, организм которой по строению близок к нашему. Оболочка лекарства должна разрешаться только в щелочной среде, то есть, быть устойчивой по отношению к соляной кислоте.
В количественном отношении препараты должны соответствовать объёму съеденной пищи и количеству ферментов, вырабатываемых здоровой поджелудочной железой. Учитывается при назначении средства и склонность к аллергии пациента на тот или иной ферментативный препарат.
Все препараты производятся на основе панкреатина.
Сразу следует оговориться. При воспалении поджелудочной железы не следует использовать ферменты, в которые добавлена желчь. Железе нужен покой, а эти препараты будут лишь усиливать её функцию.
К тому же их нежелательно принимать при гепатитах, язвенной болезни и других воспалительных заболеваниях желудочно-кишечного тракта. А вот людям здоровым Фестал, Энзистал, Нормоэнзим, другие помогут при погрешностях в питании.
Таблетки с панкреатином, применение
Их назначают для угнетения функции поджелудочной железы, когда имеет место сильная боль в связи с обострением панкреатита. Желчи они не содержат, могут безопасно применяться даже для детей.
Таблетированные препараты эффективнее снимают боль, чем капсулы. Тормозя активность железы, они купируют её отёчность, снижая тем давление в протоках. К этим препаратам относятся: Панкреатин, Мезим форте, Панзикам, другие.
Капсулы панкреатина, применение
Другой случай, когда воспаление железы длится продолжительное время, и она в недостаточной степени вырабатывает ферменты, обеспечивающие переваривание пищи. В таких случаях гормоны в виде лекарства назначаются с целью компенсации недостающих ферментов органа.
И здесь уделяется особое внимание тому, чтобы препараты, не перевариваясь в желудке, попадали вместе с пищей в кишечник, осуществляя свою деятельность там. Для этого и созданы капсульные формы панкреатина, которые начинают перевариваться лишь в двенадцатиперстной кишке. Секрецию ферментов самой железы при этом они не тормозят, способствуя лишь пищеварению, а устранение болевого фактора обеспечит панкреатин.
Среди многочисленных препаратов этой группы можно выделить Креон, Панзинорм, Микразим, другие. Но какой препарат принять в зависимости от недостаточности панкреас может порекомендовать только специалист.
Какие препараты считать лучшими, зависит от проблемы с железой:
| Панкреатин | Принесёт пользу после переедания и при неприятных ощущениях в желудке и кишечнике |
| Панкреазим, Гастал, Мезим | Служат для поддержки функций железы |
| Креон, Нормоэнзим и Дигестал | Решат проблемы, связанные с панкреас и желчным пузырём |
При тяжёлом течении панкреатита, когда собственные ферменты железы начинают переваривать клетки своего органа, применяются так называемые антиферменты или, по-другому, ингибиторы протеолитических ферментов.
Эти лекарства – Контрикал, Гордокс – вводятся внутривенно капельно медленно на физиологическом растворе. К сожалению, примерно в 10% случаях при их использовании отмечается аллергическая реакция. Наиболее тяжёлое осложнение – анафилактический шок.
Диагностика недостаточности поджелудочной железы
Симптомы полиморфны. У одних пациентов пропадает аппетит, и они заметно худеют. Другие, наоборот, страдают полифагией, то есть, неумеренным поглощением пищи.
Но в обоих случаях имеет место недостаточно оформленный стул или понос, который прекратится на фоне голодной диеты. Возможны рвоты. Часто по этим признакам ошибочно начинают подозревать заболевания кишечника. В таких случаях в помощь врачу приходит лаборатория.

Самым надёжным способом определения нарушенной функции панкреас считается оценка теста на ТПИ (трипсиноподобная иммунореактивность). При заболевании концентрация в плазме трипсиногена убывает значительно, что позволяет дифференцированию с заболеваниями тонкого кишечника.
Общий клинический анализ крови при воспалении покажет лейкоцитоз, ускоренную СОЭ (скорость оседания эритроцитов), увеличение количества тромбоцитов, и, не приведи господь, малокровие при раке.
Биохимическая лаборатория даст основания подозревать потерю клеток железы, показывая увеличение амилазы, трипсина, билирубина. Особенно показательно в этом плане будет увеличение амилазы в моче. Фиброз органа можно заподозрить, когда в крови определяется переизбыток глюкозы.
В кале находят картину не переваренных жиров и белков.
Для исключения (подтверждения) онкологии определяются онкомаркеры.
Проводится и ряд других тестовых анализов, которые правильно интерпретировать может только врач.
Но наиболее достоверные результаты дают исследования с помощью зондов. После стимуляции секреции железы секретином и холецистокинином с помощью зонда забирается ряд проб с интервалом в десять минут содержимого двенадцатиперстной кишки. Таким методом исследуется скорость, с которой железа секретирует ферменты. Степень прироста секрета в каждой забранной пробе скажет о состоянии органа.
Ферменты, предоставляемые флорой
Да, растительный мир предоставляет травы, способные стимулировать поджелудочную железу выполнять свои функции и даже повышать секрецию ферментов.
Но не стоит на этот метод очень рассчитывать, поскольку он многажды уступает в эффективности официальной медицине. Во всяком случае, если решили использовать травы, как средство для лечения, посоветуйтесь обязательно с врачом – железу загубить легко, выправить положение проблематично.
Если всё-таки решили рискнуть, из наиболее известных рецептов народных целителей чаще упоминаются спиртовая настойка ноготков, отвар корня лопуха, полынный отвар. Хороший эффект даёт расторопша. Есть рекомендация активировать железу вареньем из одуванчиков.
Источник
