Диаметр селезеночной вены поджелудочной железы
В статье рассмотрим, каковы нормы селезеночной вены.
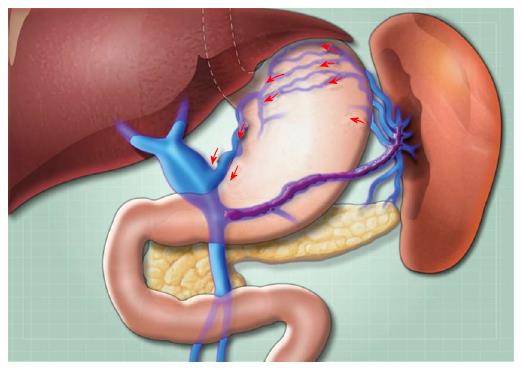
Селезенка представляет собой лимфоретикулярный орган, находящийся в системе кровообращения. Располагается она в подреберье слева.
Селезеночная вена выходит из селезенки и принимает в себя кровь из вен желудка и поджелудочной железы.
Функции селезенки
Выполняет селезенка вспомогательные функции. Во время развития внутри утробы она участвует в процессе кроветворения. После рождения ребенка данная функция исчезает. Среди основных функций, выполняемых селезенкой, следующие:
- Выработка антибактериальных тел, которые повышают защитные силы организма против инфекций.
- Поглощение чужеродных веществ и бактерий, которые попали в кровоток.
- Растворение эритроцитов.
Не все знают, каков диаметр селезеночной вены. Об этом ниже.
Размеры селезенки
В разном возрасте селезенка у человека имеет различные размеры:
- Новорожденный – 40*38 мм.
- 1-3 года – 68*50 мм.
- 3-7 лет – 80*60 мм.
- 8-12 лет – 90*60 мм.
- 12-15 лет – 100*60 мм.
- От 18 лет – 120*60 мм.
Селезеночная вена в норме у взрослого человека имеет диаметр 5-8 мм, а размер артерии составляет 1-2 мм. По Курлову нормальный размер самого органа составляет 4-8 см, обычно он не пальпируется.
В некоторых случаях селезеночная вена может расширяться. Основная причина такого изменения заключается в портальной гипертензии (увеличении размера портальной вены в результате повышения кровяного давления на фоне болезней печени).
Основные патологии селезенки
Среди основных патологий селезенки выделяют следующие:
- Тромбоз селезеночной вены.
- Увеличение селезенки.
- Кальциноз.
Тромбоз имеет инфекционный характер. Кроме того, он может развиваться в результате интоксикации организма. Также причинами развития патологии могут стать:
- Скарлатина.
- Септический эндокардит.
- Сепсис.
- Малярия.
- Сифилис.
- Склерозирование сосудов.
- Панкреатит.
- Хронический перитонит.
- Язва.
- Перивисцерит.
Также селезенку и селезеночную вену может поражать кальциноз. Кальцификаты представляют собой участки, в которых скапливается кальций. Размеры их могут быть разнообразными. В некоторых случаях их центр размягчается. В результате такого явления может образоваться киста.
Следует обратить внимание, что формирование множественных кальцификатов увеличивает вероятность некроза некоторых участков селезенки.
Кальций внутри селезенки может скапливаться в основном по причине воспаления, однако не исключены и другие факторы патологии:
- Рецидивирующие воспалительные недуги.
- Нарушения кальциево-фосфатного обмена.
- Иерсиниоз.
- Псевдотуберкулез.
Причины увеличения
Кроме того, по некоторым причинам сам орган может увеличиваться. Диффузные изменения паренхимы и расширение селезеночной вены возможны в результате:
- Врожденные патологические изменения в селезенке. Такие заболевания диагностируются сразу же, как только ребенок рождается.
- Патологии печени. Селезенка увеличивается из-за сокращения притока крови из других органов.
- Индурация селезенки цианотического характера. Происходит уплотнения органа, отмечаются изменения состава крови.
- Рак селезенки. Увеличение органа в 73% случаев происходит из-за онкологического заболевания.
- Беременность. Основной провокатор изменения размеров органа – пониженный гемоглобин.
- ВИЧ. Селезенка увеличивается на фоне анемии.
- Цирроз. Первопричина заболевания кроется в хроническом гепатите.
- Анемия. В группе риска находятся люди моложе 18 лет.
Симптоматика нарушений
Указывать на развитие патологии может следующая симптоматика:
- Колики в желудке. Возникают вне зависимости от приемов еды, ирридируют в ребра с левой стороны.
- Изменение цвета кожи на лице. Человек начинает резко бледнеть. В некоторых случаях дерма приобретает зеленоватый или синюшный оттенок.
- Тошнота. Нередко перерастает в рвоту. Этот симптом часто путают с признаками заражения ротавирусом.
- Повышение температуры. Отмечается гипертермия с повышением температуры вплоть до 38 градусов.
- Кровотечения. Не исключено возникновение кровавой рвоты.
- Болезненность в левом подреберье. Проявляется в разумных пределах, как правило, имеет тупой, тянущий характер.
- Сонливость. Нередко сочетается с признаками отравления и усталостью.
- Головная боль. Нередко является симптомом кальциноза. Боль может иметь резкий или тупой характер.
Диагностика патологий
Наиболее информативный диагностический метод – радионуклидное сканирование селезенки, печени.
Данная методика позволяет выявить патологии на ранних стадиях их развития, предполагает введение радиоактивного вещества внутривенно. Совместно с кровотоком оно достигает печени и селезенки. Расположение изотопов в печеночных и селезеночных тканях может указывать на присутствие кист и абсцессов.
Следует обратить внимание, что оба органа сканируют одновременно.
Терапия
Тактика терапевтического воздействия полностью зависит от установленного диагноза. Если случай не сложный, то пациенту может быть назначено медикаментозное лечение. При серьезных диагнозах требуется госпитализация и хирургическое вмешательство.
Прогноз болезни будет зависеть от стадии патологии, выраженности клинической картины, своевременности диагностики, правильности терапии.
Если пациент не жалуется на недомогание, а осложнения отсутствуют, то терапию селезеночных кальцинатов не проводят. При небольших размерах допускается применение средств народной медицины.
Перед началом терапии увеличения селезенки необходимо выяснить причину такого изменения:
- Если размер увеличен из-за инфекционного поражения, пациенту показано применение антибиотических медикаментов. Вместе с тем рекомендовано использовать общеукрепляющие и повышающие иммунитет препараты.
- При наличии паразитарной инвазии показано применение антигельминтных медикаментов.
- Вне зависимости причины увеличения размера органа, больному необходимо минимизировать физические нагрузки. Кроме того, показана общеукрепляющая терапия.
При отсутствии опасений по поводу состояния пациента лечение может проводиться в домашних условиях. Если нарушения имеют серьезный характер, человека необходимо госпитализировать.
Терапия тромбоза селезеночной вены заключается в следующем:
- Купирование развития вероятных осложнений.
- Восстановления кровотока.
- Предотвращение последующей закупорки сосудов.
Терапию всегда начинают с использования гепариновых антикоагулянтов, которые следует вводить внутривенно. После этого лечение дополняют антикоагулянтами непрямого воздействия, постепенно снижая дозировку.
Чаще всего специалисты рекомендуют применение следующих гепариновых антикоагулянтов: «Дальтепарин», «Ревипарин», «Эноксапарин», «Надропарин».
Воздействие непрямых антикоагулянтов противоположно воздействию витамина К. Эти препараты позволяют снизить синтез белков, купировать свертывающие факторы. Наиболее популярными медикаментами являются: «Варфарекс», «Мареван», «Варфарин», «Синкумар».
Важно помнить, что самостоятельное использование указанных препаратов может стать причиной развития кровотечения. Назначение должен осуществлять врач.

Удаление селезенки
В отдельных случаях пациенту может быть назначено удаление селезенки. Причин для проведения хирургического вмешательства несколько:
- Травма. Селезенка подлежит удалению, если произошел ее разрыв.
- Увеличение селезенки. В группу риска попадают пациенты, страдающие от некоторых форм цирроза печени, малярии.
- Болезнь Верльгофа. Основным показанием к удалению является кровоточивость селезенки. Удаление органа способствует значительному улучшению состояния пациента.
- Кальциноз. Удаление показано, если кальцинаты имеют большой размер.
При удачном исходе операции ограничения режима и специальные диеты не требуются.
Мы рассмотрели размеры селезеночной вены и возможные патологии.
Источник
Поджелудочная железа (pancreas) входит в пищеварительную систему человека. Она участвует в переваривании пищи (жирной, углеводистой и белковой), а также регулирует углеводный обмен в организме. Значение этого органа трудно переоценить. Возникновение патологии, либо заболевания приводит к серьезным последствиям.
Самая информативная и безопасная диагностика — это УЗИ поджелудочной железы. Эхография исследует ее форму, контуры, размеры и структуру. Чтобы повысить качество и достоверность результатов диагностики, следует выполнить некоторые правила подготовки к УЗИ поджелудочной железы. Сама процедура обследования довольно простая, а заключение врача можно получить сразу после ее окончания.
Форма железы
На УЗИ поджелудочной железы определяют ее форму и отклонения от нормы. Если у обследуемого человека нет проблем, форма будет S-образной.
В ряде случаев выявляется патология, выраженная в нарушении формы. Наиболее часто встречающиеся нарушения формы:
- кольцевидная;
- спиральная;
- расщепленная;
- добавочная (аберрантная);
- имеет удвоенные отдельные части.
Аномалии, выявленные при УЗИ поджелудочной железы, бывают изолированными дефектами самого органа или частью сложной патологии. Полную картину зачастую УЗИ-диагностика не дает, а лишь выявляет косвенные признаки, такие, как сужение или наличие дополнительного протока. Врач-диагност в таком случае рекомендует проведение других исследований для исключения или подтверждения отклонений. Надо отметить, что аномалии выявляются часто случайно во время обследования больного по поводу абсолютно других заболеваний. Некоторые выявленные дефекты существенного клинического значения для качества жизни человека не имеют, зато другие вполне могут прогрессировать и причинять в дальнейшем массу неприятностей.
В норме поджелудочная железа должна иметь форму буквы S. Если ее параметры отличаются, это говорит об изолированном дефекте органа либо о других процессах, которые оказывают влияние на поджелудочную железу
Размеры железы
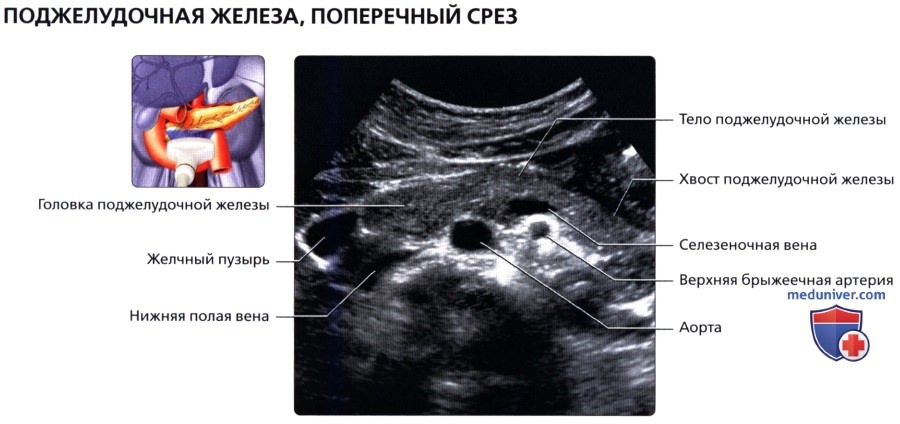
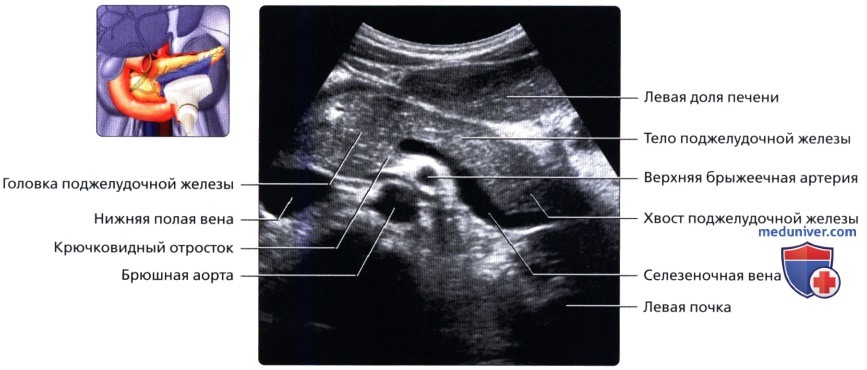
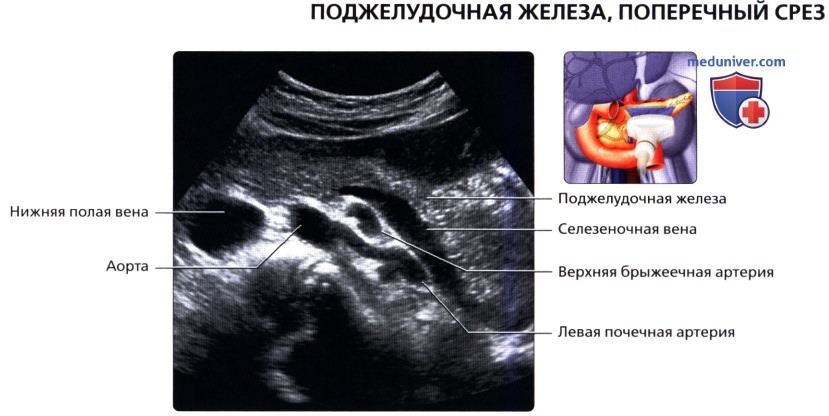
Диагностика включает в себя также измерение параметров поджелудочной железы. У взрослых размеры в норме составляют 14-22 см., вес 70-80 г. Анатомически в железе выделяют:
- головку с крючковидным отростком длиной от 25 до 30 мм (передне-задний размер);
- тело от 15 до 17 мм в длину;
- хвост размером до 20 мм.
Головка охвачена двенадцатиперстной кишкой. Находится на уровне 1-го и начала 2-го поясничных позвонков. Проток поджелудочной железы (его еще называют главным, или вирсунговым протоком) имеет ровные гладкие стенки диаметром до 1 мм. в теле и 2 мм. в головке. Параметры железы могут колебаться в большую или меньшую сторону. Причем увеличиваются или уменьшаются значения составных частей или сам орган в целом.
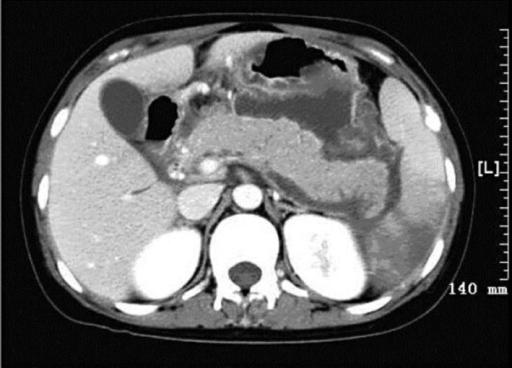
Обследование посредством УЗИ поджелудочной железы показывает различную картину для каждого вида патологии. При протекающих воспалениях, сопровождающихся отеками, наблюдается на мониторе увеличение от головки до хвоста.
При опухолях с помощью диагностики визуализируется увеличение отдельных пораженных частей. Например, при злокачественном новообразовании поджелудочной железы в 60% случаев диагностируется рак головки. Увеличенные размеры головы превосходят 35 мм. Приблизительно в 10% диагностируется рак тела железы. При этом ультразвук выявляет увеличенные размеры тела.
Также, увеличиваются объемы тела или хвоста поджелудочной железы при образовании кист или абсцессов. Расширение протока до 3-х мм. и более происходит в большинстве случаев при панкреатите в хронической форме. При острых панкреатитах также отмечается расширение протока, но не настолько выраженно. В ряде случаев изменение диаметра вызывается новообразованиями, к примеру, опухолью в какой-либо части поджелудочной железы. Сужение протока отражается на мониторе при сдавливании снаружи. Этим фактором могут быть наличие камня, кисты, а также опухоли железы. Кроме расширения или сужения, вирсунговый проток может иметь следующие дефекты: удвоение, расщепление или деформация.
Контуры железы
Нормой считаются ровные и четко очерченные контуры всех составляющих железы: головки, тела и хвоста. Если на УЗИ поджелудочной железы очертания расплывчатые, это может говорить о наличии воспалительного процесса в органе. Но нередки случаи, когда отек вызывается расположенным рядом органом. Например, реактивный отек поджелудочной железы возникает при гастрите или язве желудка и двенадцатиперстной кишки.
При кистах и абсцессах контуры в отдельных местах выпуклые и гладкие. Неровность границ вызывают также панкреатит и опухоли. Но опухоли менее 1 см. изменяют контуры только в случаях поверхностного расположения. Изменение внешних границ при опухолях происходит при развитии крупных новообразований, свыше 1,5 см.
Если УЗИ выявляет объемное образование (опухоль, камень или кисту), в обязательном порядке специалист оценивает его контуры. Четкие очертания имеют камень или киста, а узлы новообразований, в основном, бугристые не имеют четко выраженных границ.
В норме все части органа на УЗИ имеют четкие очертания. В противном случае может возникнуть подозрение на воспалительный процесс или наличие отдельных новообразований, кист, камней. Каждое из этих инородных включений имеет собственные характеристики и различается опытным диагностом
Структура железы
При УЗИ поджелудочной железы специалист-диагност исследует ее структуру, исходя из плотности. В нормальном состоянии орган имеет зернистую структуру, среднюю плотность, сходную с плотностью печени и селезенки. На экране должна быть равномерная эхогенность с небольшими вкраплениями. Изменение плотности железы влечет за собой изменение отражения ультразвука. Плотность может увеличиваться (гиперэхогенность) или уменьшаться (гипоэхогенность).
Гиперэхогенность визуализируется, например, при наличии хронического панкреатита. При камнях или опухолях наблюдается частичная гиперэхогенность. Гипоэхогенность выявляется при острых панкреатитах, отеках и некоторых видах новообразований. При кисте или абсцессе поджелудочной железы появляются на мониторе аппарата эхонегативные участки, т.е. ультразвуковые волны в этих местах не отражаются совсем, и на экран проецируется область белого цвета. На практике часто диагностика выявляет смешанную эхогенность, совмещающую гиперэхогенные и гипоэхогенные области на фоне нормальной или измененной структуры железы.
Расшифровка результатов
После завершения обследования доктор оценивает все показатели и выдает заключение, в котором должен сделать полную расшифровку результатов УЗИ поджелудочной железы. О наличии заболевания или подозрения на него свидетельствует совокупность нескольких параметров.
Если размеры железы имеют незначительное отклонение от стандартных показателей, это не является поводом для вынесения диагноза. Расшифровка УЗИ поджелудочной железы проводится доктором сразу после диагностики, в течение 10-15 минут.
Источник
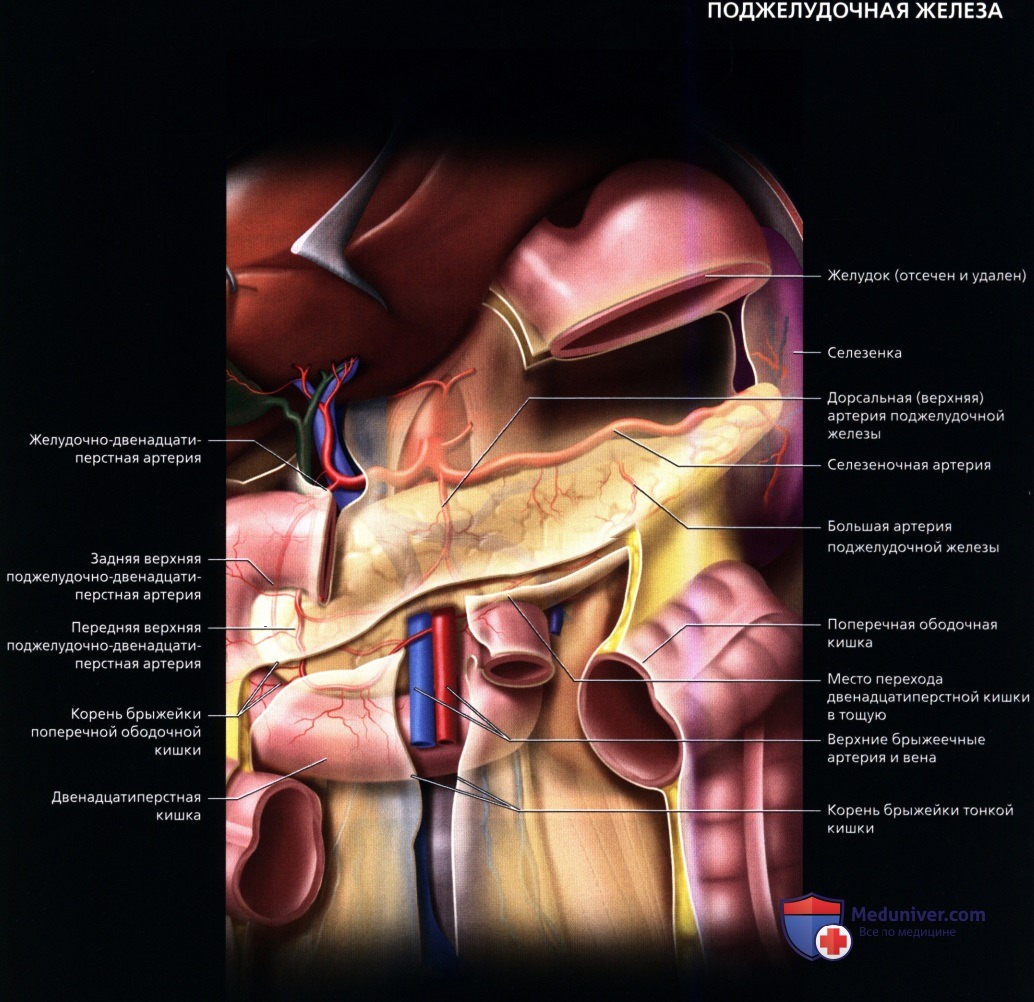
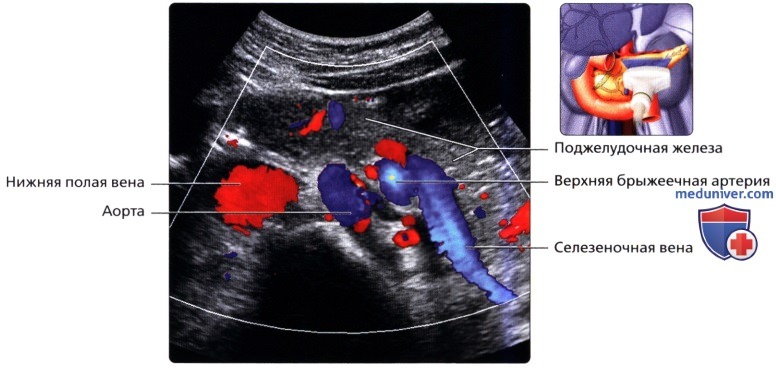
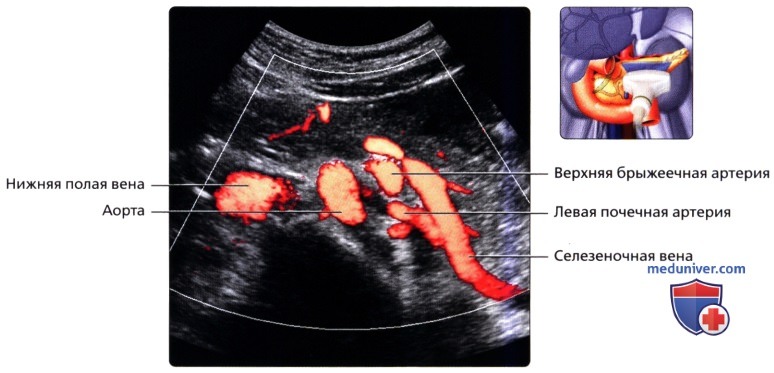
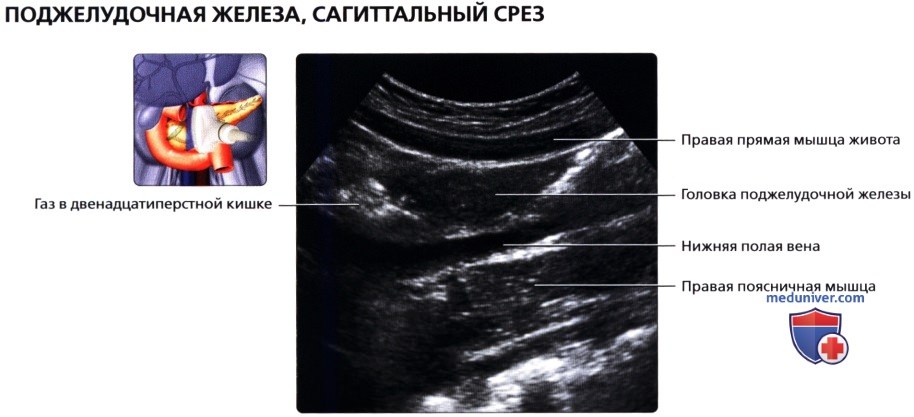
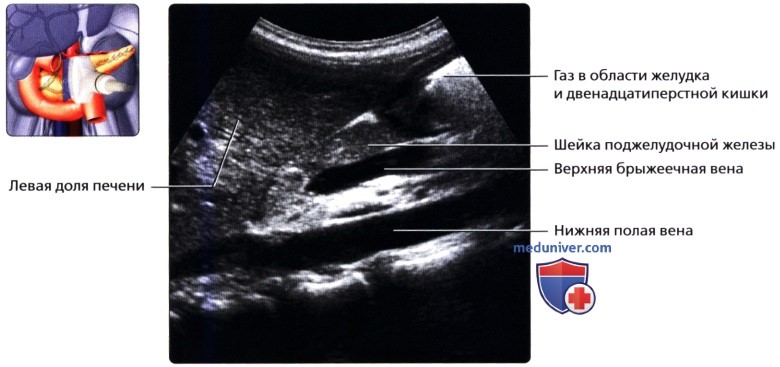
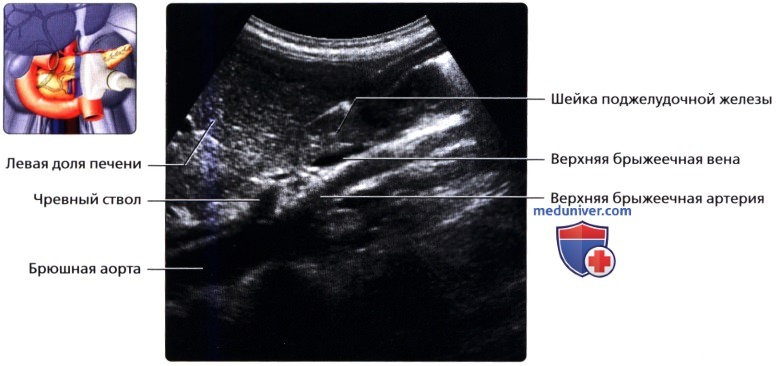
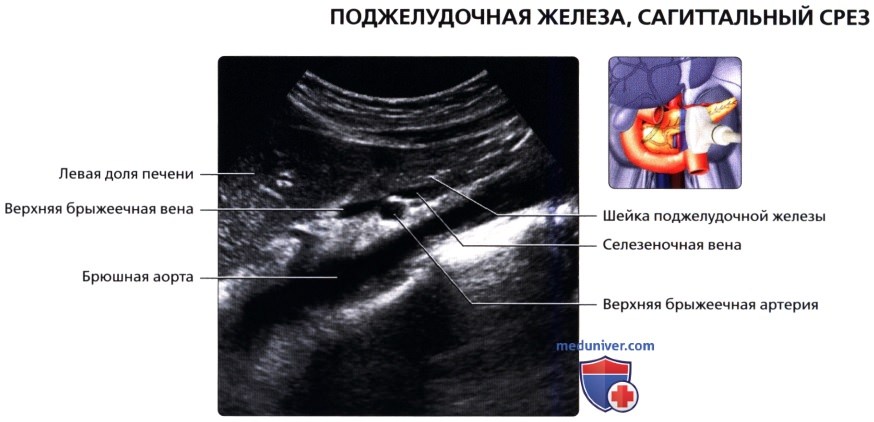
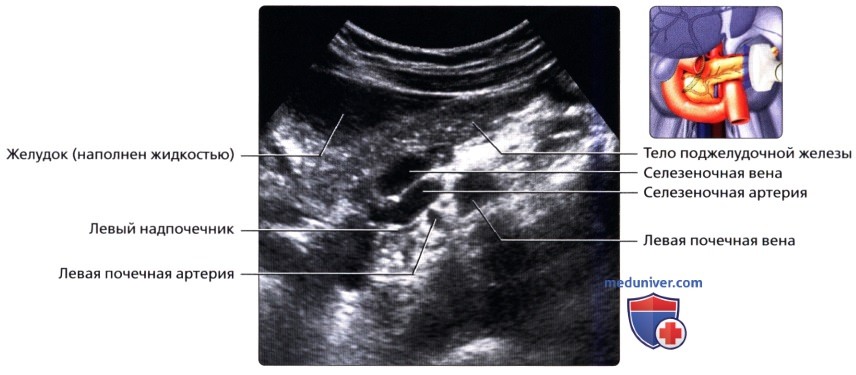
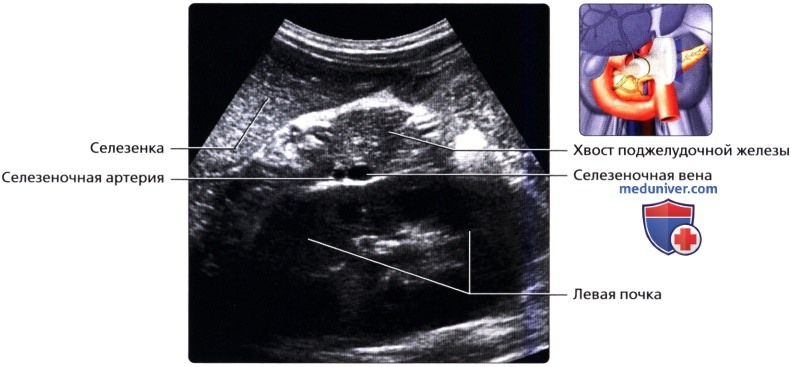
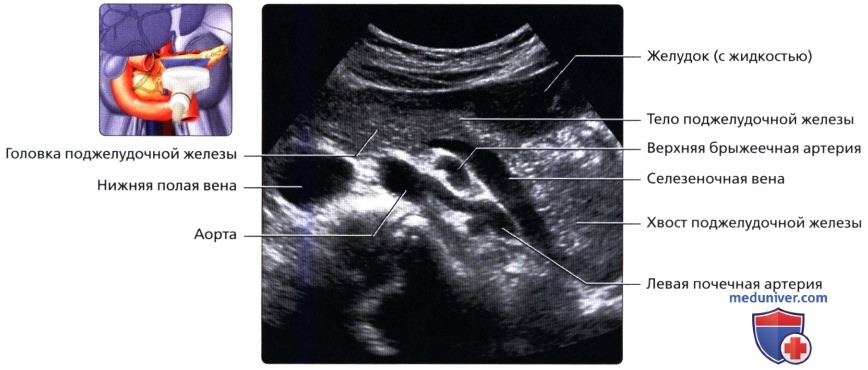
УЗИ анатомия поджелудочной железы в нормеа) Анатомия поджелудочной железы: 1. Обзор: 2. Отделы поджелудочной железы: 3. Внутреннее строение поджелудочной железы:
б) Лучевая анатомия поджелудочной железы. Обзор: в) Особенности УЗИ поджелудочной железы: 1. Рекомендации:
2. Трудности УЗИ поджелудочной железы: 3. Ключевые особенности УЗИ поджелудочной железы:
– Вернуться в оглавление раздела “Лучевая медицина” Редактор: Искандер Милевски. Дата публикации: 25.10.2019 |
Источник