Что перерабатывает поджелудочная железа
Говорят, незаменимых не бывает. Но это точно не относится к поджелудочной железе. Она у человека одна, и без неё (как, впрочем, и без печени) он жить не сможет. Поджелудочная выполняет две очень важные функции: производит пищеварительные ферменты и гормоны. Ферменты нужны для переваривания еды, а гормоны – в частности, инсулин – для регуляции уровня глюкозы в крови. Неполадки в работе этого органа чреваты сахарным диабетом и панкреатитом.
ПОДЖЕЛУДОЧНАЯ ЖЕЛЕЗА ПРОИЗВОДИТ ФЕРМЕНТЫ
Как только человек начинает есть, его поджелудочная запускает производство пищеварительных ферментов. Они расщепляют питательные вещества до мелких частиц, чтобы кишечник мог их правильно усвоить. Для переработки углеводов поджелудочная выпускает амилазу, для жиров – липазу, для белков – протеазу.
Здоровая поджелудочная железа производит ровно то количество ферментов, которое требуется для переваривания съеденного. Поэтому дополнительно принимать таблетированные ферменты человеку без заболеваний поджелудочной бессмысленно. Более подробно об аптечных ферментах мы пишем здесь.
ПОДЖЕЛУДОЧНАЯ ЖЕЛЕЗА РЕГУЛИРУЕТ УРОВЕНЬ ГЛЮКОЗЫ
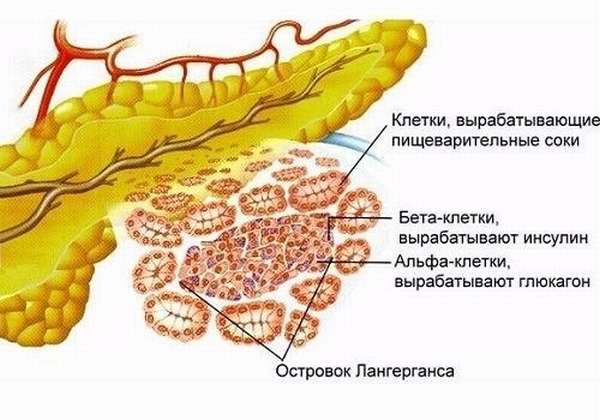
Поджелудочная железа контролирует уровень глюкозы в крови при помощи гормона инсулина. Его производят бета-клетки, сосредоточенные в островках Лангерганса. При сахарном диабете первого типа иммунные клетки начинают атаковать бета-клетки, и они перестают производить необходимое количество инсулина. Такой диабет ещё называют инсулинозависимым, потому что человеку искусственно вводят инсулин.
При диабете второго типа организм просто не воспринимает инсулин – вырабатывается устойчивость к нему (инсулинорезистентность). Этот тип диабета обычно развивается из-за избыточного веса и ожирения. Его сопровождает гипертония (повышенное давление), жировая болезнь печени и атеросклероз.
ЖЕЛЧНОКАМЕННАЯ БОЛЕЗНЬ МОЖЕТ СПРОВОЦИРОВАТЬ ПАНКРЕАТИТ
Панкреатит – это воспалительное заболевание поджелудочной железы. Наиболее часто он развивается в результате желчнокаменной болезни.
У поджелудочной железы и желчного пузыря есть точка соприкосновения – большой сосочек двенадцатиперстной кишки. Именно через него в кишечник поступают желчь и пищеварительные ферменты.
Если в желчном пузыре имеются камни, то через желчные протоки они могут добраться до сосочка и перекрыть его. Поджелудочная железа продолжит вырабатывать ферменты в ответ на приём пищи, но в кишечник они попасть не смогут и останутся в железе. Начнётся отёк, воспаление, боли.
ПОДЖЕЛУДОЧНАЯ ЖЕЛЕЗА ПРОТИВ АЛКОГОЛЯ
Другая распространённая причина развития панкреатита – алкоголь. Как и печень, поджелудочная железа «не переваривает» спиртное. Длительное злоупотребление может привести к хроническому вялотекущему воспалению, которое будет существовать годами и постепенно убивать здоровые клетки.
Возможен и приступ острого гепатита – как от однократного приёма большого количества алкоголя, так и от регулярных возлияний. Симптомы острой формы похожи на отравление, приступ сопровождают боли в верхней области живота.
РАК ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ ОДИН ИЗ САМЫХ ОПАСНЫХ
Рак поджелудочной железы хорошо лечится на начальной стадии, но из-за отсутствия симптомов это заболевание в большинстве случаев диагностируют поздно. Именно поэтому рак поджелудочной является одним из самых смертоносных – запущенная форма в большинстве случаев заканчивается летальным исходом.
Среди факторов риска рака поджелудочной железы: курение, избыточный вес и отсутствие физической активности, сахарный диабет и хронический панкреатит. Свою роль играет возраст: у людей старше 55 лет выше риск возникновения опухоли в поджелудочной, поэтому необходимы профилактические скрининги. Также повышена вероятность при семейных случаях заболевания раком поджелудочной железы.
Чтобы не допустить развития столь серьёзного заболевания, нужно хотя бы раз в два года проходить полный чекап организма – обследование, которое даёт общую картину вашего здоровья. Если обнаружатся признаки болезни, вы сможете легко и быстро с ней справиться.
Поделитесь своей историей и ситуацией болезни в комментариях, нам очень интересно, вы поможете нам с статьями о болезни и симптомах
Источник
Вы точно слышали о поджелудочной железе, но, скорее всего, даже не знаете, где она расположена. Однако нарушение функций именно этого органа приводит к сахарному диабету или панкреатиту. О том, как работает поджелудочная железа и как беречь ее здоровье, читайте в нашем тексте.
фото: Shutterstock / Fotodom.ru
Поджелудочная железа – настоящий супергерой. Она производит одновременно и пищеварительные ферменты, и гормоны. Ферменты необходимы для расщепления поступающих с пищей жиров и усвоения жирорастворимых витаминов. Главный гормон железы – инсулин – необходим для регуляции уровня глюкозы в крови.
Поджелудочная железа располагается позади желудка. Ее можно пощупать, надавив в области межреберного угла примерно на 5–10 см выше пупка. Зная, как устроена поджелудочная железа и ее взаимодействие с остальным организмом, проще вовремя предупредить нарушения в ее работе.
Поджелудочная железа обеспечивает нормальное пищеварение
Как только вы садитесь за стол и начинаете прием пищи, поджелудочная железа выбрасывает в кишечник порцию пищеварительных ферментов.
Пищеварительные ферменты – это различные вещества (амилаза, липаза, протеаза), которые участвуют в расщеплении белков, жиров и крахмала до более мелких составляющих. Расщепленные продукты всасываются клетками кишечника и поступают в кровоток для питания клеток нашего организма.
При недостаточности ферментов снижается усвоение пищи и часть продуктов выводится в непереваренном виде. Это можно заметить по нарушению стула, который становится жидким и содержит прожилки жира или мышечных волокон.
Для восстановления пищеварения необходима заместительная терапия ферментными препаратами. Иначе организм начнет голодать, не получая достаточного количества питательных веществ.
Читайте также: Рак яичников: что нужно знать каждой женщине
Поджелудочная железа контролирует уровень глюкозы
Специфические клетки поджелудочные железы – бета-клетки – вырабатывают различные гормоны, в том числе инсулин. Инсулин необходим для метаболизма углеводов: с его помощью клетки усваивают циркулирующую в крови глюкозу, которая поступает с пищей. Глюкоза – основной энергетический субстрат для клеток.
При сахарном диабете первого типа иммунная система человека начинает атаковать бета-клетки и они не могут производить достаточное количество инсулина.
При диабете второго типа организм перестает отвечать на действия инсулина – приобретает инсулинорезистентность.
Первые признаки сахарного диабета: постоянная жажда, частое или обильное мочеиспускание, потеря веса. Если у вас появились подозрения, нужно сдать анализ на уровень глюкозы крови натощак.
Читайте также: 7 телеграм-каналов про здоровье, которые стоит читать
Камни желчного пузыря могут вызвать панкреатит
Панкреатит – воспаление тканей поджелудочной железы. Одна из самых распространенных причин его возникновения связана с желчнокаменной болезнью.
Это объясняется тем, что выводные протоки желчного пузыря и поджелудочной железы имеют общее место выхода в полость кишечника – большой сосочек двенадцатиперстной кишки. Он работает как шлюз: при открытии сосочка в полость кишечника поступают пищеварительные ферменты и желчные кислоты, которые переваривают компоненты пищи.
Если в желчном пузыре образуются камни, они могут пройти по желчному протоку до сосочка двенадцатиперстной кишки и перекрыть его. Этот блок нарушает ток пищеварительных ферментов поджелудочной железы, которые по-прежнему вырабатываются в ответ на прием пищи. Ферменты не могут покинуть железу и вызывают самопереваривание ее тканей. Возникает отек и воспаление, поджелудочная железа начинает болеть.
Признаками острого панкреатита являются боль, которая усиливается после приема пищи, температура и возможная рвота. Боль концентрируется в верхней части живота и может иметь опоясывающий характер с распространением на область спины. При возникновении таких симптомов вызывайте скорую помощь. До приезда врача соблюдайте голод и покой.
О влиянии алкоголя на поджелудочную и онкологии железы читайте в продолжении на сайте.
Ставьте лайк, если статья понравилась, подписывайтесь на наш канал и в социальных сетях: ВК, Инстаграм, ФБ, Телеграм.
Источник
Поджелудочная железа – это своеобразное сердце пищеварительного тракта, которое превращает поступающие в желудок продукты в вещества, понятные каждой клетке организма. Кроме этого, этот орган обвиняют в развитии сахарного диабета. Что вырабатывает поджелудочная железа? Неужели от нее действительно так много зависит в организме?
Анатомия железы
Поджелудочная железа – вторая по размеру железа в организме, находящаяся ниже и сзади желудка, на уровне первых четырех тел поясничных позвонков. Покрыта железа капсулой из соединительной ткани. Внутри она состоит из большого количества долек, разделенных соединительнотканными тяжами; последние оборачивают и разной величины выводные протоки, нервы и сосуды.
 Так выглядит поджелудочная железа и ее сообщения с соседними органами
Так выглядит поджелудочная железа и ее сообщения с соседними органами
Простирается орган от селезенки слева до изгиба двенадцатиперстной кишки, состоит из трех частей: головки, тела и хвоста. Вокруг железы располагается жировая ткань, и чем масса тела человека больше, тем толще слой липоцитов вокруг.
В области хвоста, который граничит с селезенкой, начинается основной проток, собирающий панкреатический, богатый ферментами секрет от более мелких протоков. Этот проток проходит через все тело и головку, и открывается в специально выделенной структуре в 12-перстной кишке – дуоденальном сосочке. В головке имеется дополнительный проток для панкреатического сока, который может как сливаться с основным протоком, так и самостоятельно открываться в 12-перстную кишку. Все эти протоки – экзокринная часть железы. Гормоны, выделяемые поджелудочной железой, речь о которых пойдет ниже, выделяются прямо в кровь из особых, эндокринных клеток.
Масса органа в молодости составляет около 90 граммов, к старости уменьшается до 50 г, что связано с уменьшением процентного содержания железистых клеток, замещением их соединительной тканью.
Функции железы
Строение поджелудочной железы обеспечивает ей возможность выполнять две функции – внешнесекреторную и эндокринную. Это очень интересное совмещение, которое мы рассмотрим более подробно.
 Среди клеток, вырабатывающих пищеварительные энзимы, находятся участки, в которых синтезируются гормоны
Среди клеток, вырабатывающих пищеварительные энзимы, находятся участки, в которых синтезируются гормоны
Экзокринная функция
В дольках поджелудочной располагаются ацинусы – участки из нескольких клеток, одни из которых (их около 8-10 в одном ацинусе) синтезируют ферменты, другие – участвуют в выведении образованного панкреатического сока. Протоки между функциональными клетками сливаются в межацинозные протоки, те впадают во внутридольковые, последние – в междольковые. Междольковые протоки впадают в общий большой проток поджелудочной.
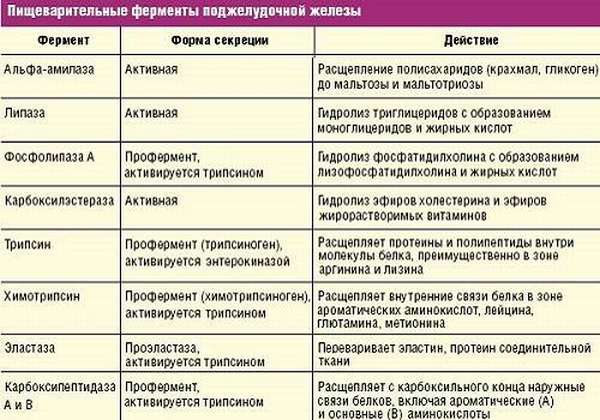
Поджелудочная железа синтезирует около 2 литров в сутки особого панкреатического сока. Основная часть этого сока – ферменты, образованные в ацинусах. Это:
- лактаза;
- липаза;
- мальтаза;
- трипсин;
- химотрипсин
- некоторые другие.
Каждый из ферментов предназначен для расщепления определенной структуры. Так, липаза расщепляет жиры до жирных кислот, лактаза перерабатывает лактозу молока, а трипсин делает из белков аминокислоты. Чтобы получить более подробную информацию по этому вопросу, рекомендуем ознакомиться со статьей про ферменты поджелудочной железы.
Такой панкреатический сок выделяется в ответ на прием пищи. Пик секреторной активности железы наблюдается через 1-3 часа после приема пищи, длительность ее работы зависит от характера принятой пищи (белковая расщепляется дольше). Секреция панкреатического сока регулируется гормоноподобными веществами, вырабатываемыми в желудке – панкреозимином, гастрином и секретином.
Самые опасные ферменты, которые способны переварить свои же ткани (при остром панкреатите) – это трипсин и химотрипсин. Они выделяются в протоки в виде неактивных веществ – проферментов. Только в 12-перстной кишке, соединяясь с веществом энтерокиназой, проферменты превращаются в полноценные ферменты.
Предупреждение! Биопсия поджелудочной железы без крайней на то необходимости не производится, ввиду опасности того, что может запуститься самопереваривание тканей.
Эндокринная функция
 Схематическое изображение работы эндокринного отдела поджелудочной железы
Схематическое изображение работы эндокринного отдела поджелудочной железы
Среди ацинусов расположены участки клеток, в которых нет выводных протоков – островки Лангерганса. Это – эндокринные железки. Основными гормонами поджелудочной железы, вырабатываемыми в островках, являются: глюкагон, инсулин и соматостатин. Каждый из них синтезируется в своем типе клеток:
- ɑ-клетки синтезируют глюкагон;
- β-клетки вырабатывают инсулин;
- в δ-клетках синтезируется соматостатин;
- PP-клетки выделяют гормоноподобное вещество – панкреатический полипептид;
- D1-клетки вырабатывают вазоинтестинальный пептид.
Также в поджелудочной синтезируются в небольших количествах гормоны тиролиберин (активизирует выработку гормонов щитовидной железы), соматолиберин (способствует синтезу гормона роста), гастрин и липокаин. Каждая эндокринная клетка устроена таким образом, чтобы выделять свои вещества непосредственно в сосуд, которые окутывают островки Лангерганса в изобилии.
Какие гормоны вырабатывает поджелудочная железа, мы выяснили. Теперь разберем функцию основных из них.
- Инсулин. Его название происходит от слова «insula», то есть «островок». Основная функция этого вещества – использование глюкозы крови для обеспечения внутриклеточной энергии. При этом содержание этого простого углевода в крови снижается.
- Глюкагон – антагонист инсулина. Он, повышаясь при снижении концентрации кровяной глюкозы ниже нормы, вызывает превращению глюкагона печени в этот простой углевод. В результате гликемия на краткий период времени (пока человек не поест) приходит к норме. Также этот гормон подавляет секрецию желудочного сока и «подстегивает» метаболизм жиров в организме.
- Соматостатин. Его функция – в угнетении синтеза остальных гормонов железы. Это его свойство используется в лечении острого воспаления железы, когда применяется синтетический аналог этого гормона.
Источник
Пищеварительные ферменты сока железы играют главную роль в переваривании пищи. От правильной работы и нормальной экзокринной функции ПЖ зависит работа пищеварительного тракта. Жиры, белки и углеводы в их первоначальном виде, в котором они поступают в организм, не могут сразу всасываться и принимать участие в дальнейших биохимических реакциях. В процессе пищеварения происходит расщепление компонентов пищи на их составляющие, которые в дальнейшем принимают участие в основном процессе метаболизма. Это происходит благодаря содержимому панкреатического сока. Таким образом, поддерживается деятельность всех органов и систем, сбалансированное существование организма.
Какие ферменты вырабатывает поджелудочная железа?
Выявлено, что в поджелудочной железе вырабатывается пищеварительный сок, содержащий больше 20 ферментов. Количество фермента секрета ПЖ и его активность зависят от качества и объема употребляемой пищи. Стимулировать его выделение могут желчные кислоты. Все синтезируемые энзимы объединяются в 3 группы:
- липаза — воздействует на жиры, расщепляя их на жирные кислоты, всасывающиеся в кишечнике,
- протеаза — разрывает связи в молекулах белка до образования составляющих их аминокислот,
- амилаза — расщепляет полисахариды (крахмал, гликоген) до глюкозы, которая всасывается в кровь.

Промежуточным продуктом расщепления углеводов пищи являются олигосахариды (части крупной молекулы) – они образуются под воздействием амилазы. Дальнейшее превращение происходит благодаря другим энзимам из ее группы: мальтазы, лактазы, инвертазы.
Эти ферменты разрывают связи в молекулах олигосахаридов до образования глюкозы – главного источника энергии, которая уже поступает в кровь.
Каждый энзим из группы амилазы выполняет свои функции: например, лактаза предназначена для расщепления молочного сахара — лактозы.
Липаза воздействует на жиры, которые в своем первоначальном виде не попадают в сосуды. Она превращает их в глицерин и жирные кислоты. В группу ферментов, воздействующих на липиды, входит также холестераза.
Протеазы по своему воздействию являются гидролазами: они расщепляют пептидные связи в белковых молекулах. Их гидролитические функции одинаковы у экзопротеаз, вырабатываемых самой ПЖ (карбоксипептидаза) и расщепляющих внешние пептидные связи в белках и у эндопротеаз:
- пепсин,
- химозин,
- гастриксин,
- трипсин,
- химотрипсин,
- эластаза.
Их функции:
- Трипсин превращает белок в пептиды.
- Карбоксипептидаза расщепляет пептиды до аминокислот.
- Эластаза воздействует на протеины и эластин.
Все ферменты, содержащиеся в панкреатическом соке, являются неактивными. Лишь в тонкой кишке, куда они попадают через главный проток железы, происходит их активация под воздействием энтерокиназы (фермента тонкой кишки). Этот энзим, в свою очередь, активируется только в присутствии желчи в просвете кишечника: трипсиноген превращается в трипсин. Он играет основную роль для дальнейшего процесса пищеварения: при его участии активируются другие ферменты.
Все энзимы начинают вырабатываться железой, как только пищевой комок достигает двенадцатиперстной кишки. Этот процесс занимает 12 часов. Качественный и количественный состав энзимов зависит от употребляемой еды. В сутки выделяется больше литра панкреатического сока.
Симптомы недостатка и переизбытка выработки ферментов
Для нормального переваривания пищи необходимо наличие в вырабатываемом поджелудочном соке достаточного количества энзимов. Выявлено несколько патологий, связанных с недостаточным синтезом ферментов. По механизму развития они относятся к пищевой непереносимости.
Ферментная недостаточность может возникать при рождении или быть приобретенной. Первый вариант развивается как результат генных поломок, во втором случае развитие патологии происходит на фоне изменений в паренхиме поджелудочной железы.
Причины, приводящие к приобретенному недостатку выработки ферментов, могут быть различными, иногда не зависящие изначально от состояния железы, а связаны с внешним воздействием или изменениями во внутренних органах. На первом месте находится любая патология ПЖ, но фактором нарушений могут стать:
- любые тяжело протекающие болезни органов и систем человека,
- неблагоприятная экологическая обстановка,
- гиповитаминоз и недостаток микроэлементов, а также белковая недостаточность в питании,
- лекарственные интоксикации,
- инфекционные заболевания,
- нарушение кишечной микрофлоры.
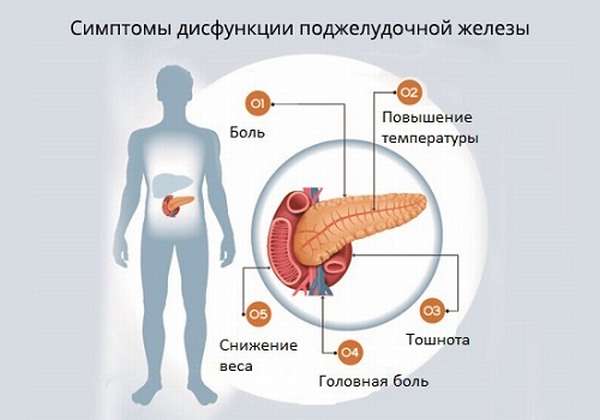
Все разнообразные причины, вызывающие иногда тяжелые изменения ферментативной активности, имеют общие клинические проявления. Степень их выраженности зависит от тяжести основного заболевания или интенсивности воздействующего фактора:
- сниженный аппетит,
- понос,
- метеоризм (вздутие живота) различной степени, отрыжки воздухом,
- тошнота и рвота, в тяжелых случаях — многократная, не приносящая облегчения,
- резкое похудение — иногда на фоне нормального питания,
- у детей — задержка физического развития.
Такая симптоматика свойственна и врожденной, и приобретенной ферментной недостаточности. В случае генной патологии это может проявляться с первых дней рождения и распознаваться общими симптомами: вялостью, плаксивостью малыша, беспокойством, срыгиваниями после еды, частым зловонным жидким стулом до 8 и более раз в сутки. Характерен вид стула: пенистый, обильный, с резким кислым запахом. Обычно это свидетельствует о нарушении углеводного обмена и ферментов, с ним связанными.
Состояние и клинические проявления напоминают кишечную инфекцию, поэтому для уточнения диагноза проводится ряд диагностических анализов. В результате обследования выявляют, недостаток какого конкретно фермента испытывает организм.
Сегодня изучено несколько патологий, связанных с малым количеством синтезируемых энзимов ПЖ:
- Лактазная недостаточность.
- Целиакия — нарушение расщепления глютена.
- Фенилкетонурия — дефицит аминокислоты.
Недостаточная продукция лактазы
Недостаточность продуцирования лактазы — энзима, расщепляющего молочный сахар (лактозу), проявляется с первых дней жизни ребенка. Железа не может секретировать лактазу. Полное отсутствие этого энзима или резкое снижение его выделения в полость тонкого кишечника может блокировать процесс расщепления лактозы. Она не всасывается в первоначальном виде и не усваивается организмом. Это проявляется повышенным аппетитом. Но ребенок остается голодным из-за отсутствия насыщаемости: лактоза не переваривается, не расщепляется в кишечнике и не всасывается.
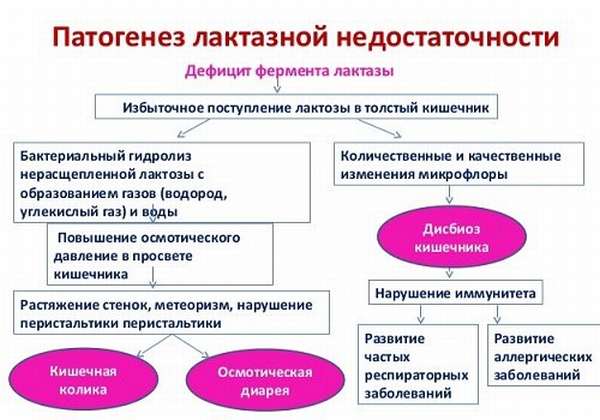
При осмотре выявляется выраженное вздутие живота, болезненность при пальпации, частые отрыжки воздухом, срыгивания молоком после кормления. Частый зеленый стул с неприятным запахом может продолжаться через каждые 2–3 часа. Выражена постоянная плаксивость, капризность, плохой сон.
Целиакия
Проявляется у ребенка, когда начинается прикорм кашами. Развитие патологии связано с невозможностью ПЖ выработать протеолитический энзим, расщепляющий белок глиадин. Он содержится во всех злаках, за исключением риса, кукурузы, гречки. Желудок и кишечник не переваривают белок.
Поздняя диагностика и отсутствие своевременной терапии могут вызвать гибель пациента. Под воздействием глиадина у таких людей происходит атрофия клеток слизистой кишечника с нарушением всасывания белков, углеводов, жиров, витаминов, минералов. Развиваются тяжелые водно-электролитные расстройства и гипотрофия. Это сопровождается полифекалией, метеоризмом, задержкой психомоторного развития.
Фенилкетонурия
Фенилкетонурия — проявление недостаточности энзима ПЖ, расщепляющего фенилаланин (одной из аминокислот белка) и превращающего его в тирозин. Последний препятствует отложению жиров, снижает аппетит, улучшает функции других эндокринного аппарата — гипофиза, щитовидной железы, надпочечников. Накапливающиеся в организме продукты нарушения гидролиза фенилаланина токсически действуют на клетки нервной системы. С первых дней жизни появляется неукротимая рвота, возникающая сразу после кормления. Это напоминает пилороспазм или стеноз луковицы ДПК. Специфическим является повышенная потливость с мышиным запахом пота и мочи, беспокоят также:
- постоянная слабость,
- сонливость,
- раздражительность,
- судорожные припадки,
- уменьшение размеров головы,
- кожные изменения.
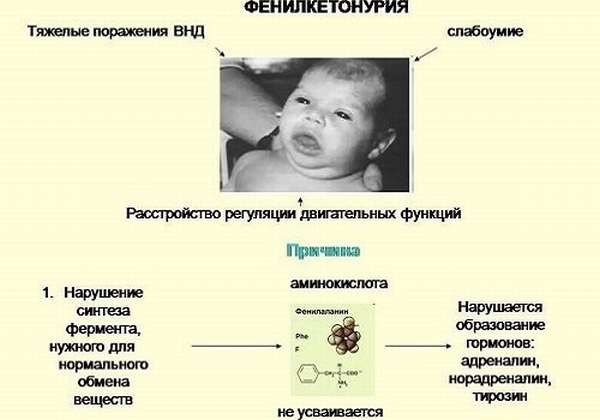
В дальнейшем состояние ухудшается: происходит отставание в физическом и психическом развитии — ребенок поздно начинает сидеть, ходить, разговаривать (у 60% детей с такой патологией к 3–4-летнему возрасту развивается идиотия — полное отсутствие мышления и речи).
Основным и единственным на данный момент методом лечения этих врожденных нарушений ПЖ является диета. Иногда (при лактазной недостаточности) назначается прием лактазы внутрь.
Переизбыток ферментов
Избыток выработки энзимов происходит при панкреатите. Клинические проявления аналогичны симптомам недостаточной панкреатической секреции: боли в животе, частый жидкий стул, тошнота, многократная рвота без облегчения состояния, метеоризм. Выраженность каждого признака зависит от масштабов поражения паренхимы ПЖ. В тяжелых случаях нарушается не только внешнесекреторная функция железы, но и инкреторная: воспалительный процесс затрагивает островки Лангерганса — структуры, синтезирующие гормоны. Если погибают бета-клетки, продуцирующие инсулин, происходит подавление процессов углеводного обмена с развитием сахарного диабета.
Методы диагностики патологий
Для диагностики функционального состояния ПЖ применяют биохимические и инструментальные методы исследования.
Помимо этого, определяют функции печени — билирубин, трансаминазы, общий белок и его фракции, глюкозу крови.
В моче выявляют наличие аминокислот.
Для выявления фенилкетонурии – врожденной патологии ПЖ – применяется определение фенилаланина в крови. Эти анализы проводятся в родильных домах у всех новорожденных на 4–5 день жизни. По рекомендации ВОЗ, патология включена в список наследственных заболеваний, рекомендованных для ранней диагностики.
Целиакия выявляется методами серологической диагностики с определением антител и антигенов при глютеновой непереносимости.
Лактазная недостаточность подтверждается результатами исследований крови и анализом лактозной кривой: проводится стимуляция лактозой — пациенту дается лактоза в маленькой дозировке, затем исследуется кровь. А также определяется уровень лактозы в моче, куда она поступает в незначительных количествах.
Инструментальные методы исследования применяются для дифдиагностики и исключения органического поражения тканей ПЖ или наличия конкрементов, кист, воспалительных процессов. Проводятся:
- УЗИ,
- КТ,
- МРТ.
Какие анализы необходимо сдать для определения ферментов?
Изучаются анализы крови и мочи на активность основных ферментов:
- амилазы,
- трипсина,
- липазы.
Копрограмма при наличии непереваренных мышечных волокон, жиров, частиц крахмала указывает на недостаточное ферментное содержимое.
Основной показатель при изучении анализа кала — эластаза. Ее снижение может помочь вылечить болезнь и заставить нормально функционировать пищеварительные органы.
Медикаментозное лечение патологий
При хроническом панкреатите, когда процесс обусловлен недостаточным поступлением энзимов (в отличие от острого, с развитием панкреонекроза), основным методом лечения является ферментозамещающая терапия. Назначается энзимный препарат, который нормализует работу внутренних органов. Одновременно необходима диета, которую нужно соблюдать длительное время, иногда — пожизненно, это зависит от степени энзимной недостаточности.

Коррекция экзокринной недостаточности проводится по уровню липазы — незаменимому энзиму, который вырабатывается в полном объеме самой ПЖ. Поэтому активность лекарства, которое выбирается для заместительной терапии, рассчитывается в липазных единицах — ЛЕ. В аннотации к любому из них указаны эти данные — количество липазы в ЛЕ. Список ферментов для коррекции пищеварения обширный. Доза, кратность и длительность приема назначается и контролируется врачом и зависит от степени недостаточности.
Сегодня наиболее эффективным является Креон – двухоболочечный препарат. В его производстве используются инновационные технологии: в одной капсуле содержится большое количество кишечнорастворимых микросфер, содержащих фермент. Это улучшает всасывание энзима: он не подвержен разрушению соляной кислотой в желудке, поскольку она не действует на капсулу. Выход фермента из микросфер и переваривание им пищи происходит в просвете ДПК. Его применение удобно тремя существующими дозировками: 10000, 25000 и 40000 МЕ липазы.
Лекарство можно назначать ребенку и взрослому пациенту с тяжелым течением панкреатита, когда необходимы высокие дозы препарата.
Параллельно назначается симптоматическое лечение, которое заключается в приеме спазмолитиков, обезболивающих, препаратов, снижающих секрецию желудком соляной кислоты, процессы газообразования в кишечнике. Терапия может проводиться в амбулаторных условиях дома, но под контролем специалиста.
Список литературы
- Полтырев С.С., Курцин И.Т. Физиология пищеварения. М. Высшая школа. 1980 г.
- Коровина И. А. Экзокринная недостаточность поджелудочной железы: проблемы и решения. М.: Анахарсис, 2001 г. стр. 48.
- Коротько Г.Ф. Секреция поджелудочной железы. М.: «ТриадаХ» 2002 г. стр. 223.
- Русаков В.И. Основы частной хирургии. Издательство Ростовского Университета 1977 г.
- Хрипкова А.Г. Возрастная физиология. М. Просвещение 1978 г.
Источник
