Беременность после операции на поджелудочной железе

Великий Пирогов как-то сказал: «Операция – позор для медицины». Сюда надо добавить – и для пациента тоже.
Наше постоянное нежелание лечить начинающиеся недомогания, ожидание того, что само пройдет со временем, пренебрежение элементарными нормами здорового поведения приводят нас на операционный стол. Абсолютно неожиданно.
Любая операция – огромный стресс для организма. Операции на поджелудочной железе в 25% случаях приводит к летальному исходу, а в 100% к инвалидности. Продолжительность жизни пациентов после операции невелика.
Виды хирургических вмешательств на поджелудочной железе
Сегодня на поджелудочной железе операции проводят следующими методами:
- Ушивание. Данный метод используется в случаях когда есть маленькие повреждения краев органа, которые не нарушают целость органа.
- Некрэктомия. Данный метод используют при наличии обширного гнойного воспаления, которое затрагивает близ лежащие органы.
- Цистоэнтеростомия назначается при наличии псевдокист с отсутствующим нагноением содержимого.
- Марсуниализация назначается для удаления псевдокист с тонкими, несформированными стенками или если присутствует гноение ее содержимого.
- Трансдуоденальная сфинктеровирсунгопластика назначается для лечения стенозе.
- Вирсунгодуоденостомия. Этот метод выполняется при непроходимости протоков.
- Папиллотомия. Используется для удаления доброкачественных опухолей или злокачественных опухолей маленьких размеров.
- Продольная панкреатоеюностомия. Данный метод проводится в случае хронического ицдуративного панкреатита, протекающего с нарушением проходимости протоков.
- Левосторонняя резекция. Выполняется в случае очаговых поражениях тела или хвоста поджелудки с нарушением ее целостности.
- Панкреатодуоденальная резекция. Производится при сильных деструктивных патологиях головки поджелудки и развитии опухолей.
- Тотальная дуоденопанкреатэктомия. Эту операцию назначают при множественных разрывах, опухолях, поразивших все железу, при отсутствии метастазов.
- Левосторонняя спланхникэктомия с резекцией левого узла солнечного сплетения назначается при хроническом панкреатите с болевым синдромом и выраженным фиброзом железы.
- Правосторонняя спланхникэктоми. Цель данного метода — изолировать путь передачи болевого импульса от головки и желчных путей железы.
- Постганглионарная невротомия.
Причины проведения операции
При проведении операции возникает много трудностей из-за ее строения, местоположения и физиологии.
Железа состоит из железистой, нежной ткани. Сшивать ее очень трудно, повредиться она может от простого прикосновения пальцем.
Это непарный орган, железа располагается рядом с почками, вокруг нее находятся полые вены, брюшная аорта, артерия, желчные протоки, с двенадцатиперстной кишкой она имеет общее кровообращение. Часто при удалении части железы приходится удалять и двенадцатиперстную кишку. Добрать до этого органа, не повредив окружающие ткани, также очень сложно.
Из-за большой активности ферментов, которые железа вырабатывает, при отклонении от нормы, ферменты могут переваривать саму железу, вместо пищи. Если при проведении операции фермент попадет в кровь, то произойдет немедленный сильнейший шок.
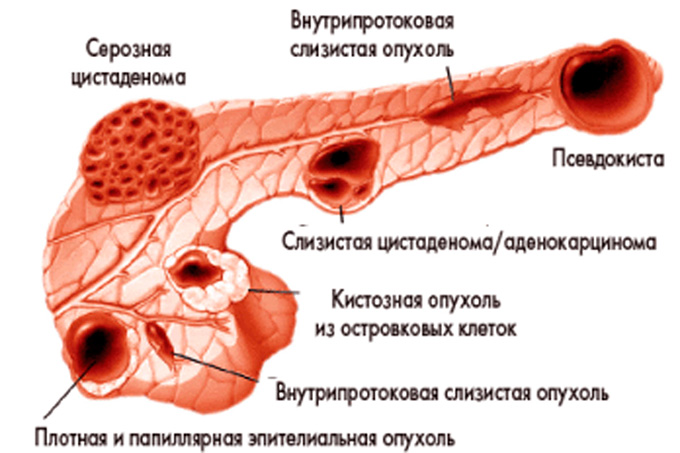
Из-за особенностей строения этого органа в его клетках могут образовываться опухали, кисты, абсцессы, камни. Все это можно вылечить только оперативным путем.
Операции на поджелудочной железе не распространены в связи их большой сложностью и высоким процентом смертности. Ограниченное число причин являются показателем к их проведению:
- панкреонекроз,
- опухоли, злокачественные и доброкачественные,
- травма с повреждением большей частью железы,
- развитие кисты,
- врожденные пороки,
- перитонит,
- камни в закупоренных протоках,
- абсцессы и свищи.
Операции часто проходят в несколько этапов, так как провести весь объем работы сразу невозможно.
Основные методы проведения операций
Поведение поджелудочной железы при ее заболевании непредсказуемо, причины многих болезней поджелудочной железы неясны. По поводу лечения большинства заболеваний существуют значительные разногласия.
Сегодня возможно проведение операции по пересадке железы, но пациент в среднем проживет после этой операции около трех лет. Железа не переносит отсутствие кровотока больше, чем в полчаса. При заморозке ее можно использовать, не больше пяти часов. При пересадке она помещается не на свое место, а в брюшину.
Пересадка поджелудочной железы является самым неизученным методом в трансплантологии.
В связи с большими техническими сложностями, пересадку железы практически не делают. Ведется поиск по новым методам проведения операции, проходят исследования в области изготовления искусственной железы.
Причины проведения операций различны, методов проведения также довольного много, не менее пятнадцати вариантов:
- ушивание повреждения поджелудочной железы,
- неврэктомия,
- цистоэнтеростомия,
- марсуниализаци кисты,
- левостороння резекция,
- папиллотомия и другие.
Операции делают опытные хирурги в самых необходимых случаях.
Восстановление
Длительность лечения пациента после операции зависит от состояния его здоровья до нее и от метода проведения операции, выбранным хирургом.
Болезнь, которая потребовала хирургического вмешательства, после него продолжает оказывать влияние на пациента, определяет методы профилактических мероприятий и стиль жизни пациента.
Восстановлению удаленных частей железы невозможно, полностью ее тоже никогда не удаляют. После операции человек страдает от отсутствия гормонов и ферментов удаленной части железы, пищеварительная деятельность организма нарушена навсегда.
В период восстановления после проведения операции на поджелудочной железе пациент длительное время находится в реабилитационном отделении больницы. Нередки бывают различные послеоперационные осложнения:
- перитонит,
- кровотечения,
- осложнение сахарного диабета,
- почечная недостаточность,
- недостаточность кровообращения.
Восстановление в медицинском центре длится до двух месяцев в стационаре, пищеварительному тракту надо приспособиться к измененным условиям функционирования.
После операции человека переводят на искусственное внутривенное питание. Длительность периода искусственного питания оказывает существенное влияние на выздоровление. Внутривенное питание проводят от 5 до10 дней. Проведение такого режима питания позволяет свести к минимуму осложнения после операции.
Послеоперационные методы реабилитации больного включают в себя следующие процедуры:
- строгое диетическое питание,
- регулярные физические нагрузки,
- использование инсулина для регулирования сахара,
- употребление ферментов для переваривания пищи.
Необходим постоянный врачебный контроль состояния пациента для предупреждения возможных осложнений.
В течение двух недель после выписки из больницы, больному рекомендуется полный покой и постельный режим.
Прогулки, чтение книг и другая посильная физическая нагрузка добавляется в расписание пациента по его самочувствию, переутомляться категорически нельзя.
Стратегия лечения разрабатывается лечащим врачом после знакомства с историей болезни, сравнения анализов до операции и после нее.
В диете должно быть исключено употребление алкоголя, жирной, острой и кислой пищи.
Хотя состояние здоровья человека после операции зависит от метода ее проведения, качества проведения лечебных процедур после нее, однако смертность после операции остается очень высокой.
Удаление поджелудочной
Хирургическое вмешательство по удалению поджелудки (панкреатэктомия) обычно назначают при лечении рака. За время операции могут удалить всю железу или какая-либо ее часть. Также могут удалить соседние органы, такие как:
- селезенка и желчный пузырь,
- лимфа узлы,
- часть тонкого кишечника или желудка.
Прогноз после операции
Прогноз после проведенного хирургического вмешательства на поджелудочной железе зависит от многих факторов:
- способ проведенной операции,
- какое было предоперационное состояние больного,
- качества диспансерных и лечебных мероприятий,
- правильное питание и активная помощь больного.
Удаление кист, острый панкреатит, камни в поджелудочной железе и другие патологические состояния, для избавления от которых проводилось операционное вмешательство, и при которых удалялся весь орган или же только часть органа не перестает влиять на общее состояние пациента и на общий прогноз.
Например, проведенная операция при раке грозит развитию рецидивов. По этой причине прогноз выживаемости после такой операции не очень высокий. Онкобольным, после операции при возникновении любых неприятных симптомов назначают специальные дополнительные обследования, чтоб вовремя определить развитие раковых рецидивов и развитие метастаз.
Жизнь без операций
В темном лесу малоизученной области болезней и операции на поджелудочной железе есть лучик надежды, который нам дарят врачи-натуропаты.
Легендарный диетолог Арнольд Эрет еще в начале 20 века писал: «Все болезни без исключения происходят исключительно от неестественной пищи и от каждого грамма излишнего питания». Подумайте, какой же неестественной стала пища в начале 21 века.

Для избавления от болезней не надо быть сыроедом или вегетарианцем, достаточно всего лишь следовать принципам живого питания, которые указал нам Эрет в одноименной книге.
Люди ищут причины болезней в чем угодно – в инфекциях, внезапных воспалениях органов, врожденных дефектах, но только не в пище. Поэтому причины многих болезней сегодня таинственны и необъяснимы. Почитайте в медицинской энциклопедии причины болезней они почти всегда неизвестны.
Привычка есть в десять раз больше, чем необходимо организму, причем в большинстве своем вредную пищу, играет с человечеством злую шутку.
Любая болезнь означает наличие чужеродных веществ, то есть шлаков в организме человека. Избавиться от них может быть просто и сложно одновременно.
Простота заключается в общеизвестных рекомендациях: резко сократить объем пищи, чтобы очистить организм. Пища должна быть натуральной и естественной. Физические упражнения ускоряют процесс очищение организма. Очень полезны солнечные ванны для оздоровления тела. Воздушные ванны имеют не меньшее значение, чем водные, потому что воздух важнее для организма, чем питание.
Сложность заключается в нежелании менять жизнь к лучшему даже под страхом смерти. И это нежелание очень трудно устранить даже при наличии большого желания. Попробуйте сами.
Диета после хирургических вмешательств на поджелудочной железке
Очень важным моментом после вмешательства на поджелудочной считается диета, а также лечебное питание. После проведенного вмешательства органы пищеварения не могут работать на полную. С помощью диеты уменьшается нагрузка на них. Меню диеты и ее длительность индивидуально назначает врач.
Обычно, при недугах и патологиях больным нужно отказаться от любых продуктов, повышающих выработку ферментов, которые способствуют расщеплению пищи. После хирургического вмешательства на поджелудочную ее функциональность нужно компенсировать медикаментозными препаратами. Для нормализации уровня сахара в крови врач может назначить инъекции инсулина. Также нередко врачи прописывают прием витамином А, Е, К, Д и В12.

Послеоперационное лечебное питание обычно состоит из следующих этапов:
1) Искусственная форма питания:
с помощью зонда,
парентеральное питание,
смешанное питание,
2) Естественная форма питание.
После проведенного оперативного вмешательства хорошее влияние оказывает искусственное питание.
Диетотерапия в этот период состоит из следующих этапов:
1-й этап. Только парентеральное питание в течении 7-12 дней. Длительность данного этапа, напрямую зависит от сложности операции.
2-й этап. Данный этап является переходом на естественное питание и тут используют частичное парентеральное питание.
3-й этап. Больному назначают полностью естественное питание. Нужно очень не спеша увеличивать нагрузку на органы пищеварения больным:
сначала, первую неделю больным назначают диета № 0,
после, на вторую неделю назначают диету № 1а,
потом, еще на неделю рекомендуется переход на диету №1б,
следующим этапом на протяжении до двух месяцев назначают первый вариант диеты №5п,
затем на период полгода-год назначают второй вариант диеты №5п.
После выписки больного из больницы необходимо ограничить прием следующих продуктов:
картофель,
мучные изделия,
специи и приправы,
цельное молоко,
кофе,
сладкое,
жареные продукты,
пища с грубой растительной клетчаткой.
Питание больного обязательно должно содержать белки, и минимально содержать жиры, сахар и углеводы.
Весь послеоперационный период больной должен находится под строгим контролем врача, чтоб предупредить развитие различных негативных патологий.
Загрузка…
Источник
Врачи.РФ
Егоров Вячеслав Иванович
Недавно на сайте «Врачи РФ» прочитал публикацию под названием «Врачи и пациенты, которые нас удивили». Все случаи были заграничными, но ни один из них не шел в сравнение с нашим отечественным событием, о котором я пишу ниже, и о котором, как выясняется, мало кто знает. А оно того заслуживает по ряду причин, о которых ниже.
Четыре с половиной года назад мне позвонил муж пациентки из Саратовской области, сказал, что у 36-летней женщины опухоль поджелудочной железы, 2 года наблюдали, оперировать отказывались, а сейчас она очень плохо себя чувствует, почти не ходит, падает в обмороки, и могу ли я помочь. Я попросил прислать документы по электронной почте, чтобы обсудить с коллегами и руководством возможность госпитализации, амбулаторного дообследования и прочее. Но ситуация радикально изменилась на следующий день, когда Вадим, так звали звонившего, подошел ко мне после утренней конференции и сказал, что привез жену.
Ходить она не могла, он принес ее на руках и положил на кушетку. Сама Оля была худая, бледно-желтого цвета, еле шевелила руками и ногами. Ни о каком амбулаторном обследовании речь, естественно, не шла, мы госпитализировали ее в реанимацию с гемоглобином 4 г/л и билирубином около 240 мкмоль/л и МНО около 4. Оказалось, что она пожелтела около недели назад, у нее несколько раз были желудочно-кишечные кровотечения. На фоне гемо- и плазиотрансфузии и других реанимационных мероприятий, обследовали ее и на КТ обнаружили огромную опухоль, поражающую всю поджелудочную железу, прорастающую в 12-перстную кишку, с изъязвлением стенки последней, и эта язва была источником кровотечений.
Но, о чудо!, не было вовлечения крупных сосудов и отдаленных метастазов. Это было необычно для опухоли ПЖ таких размеров, но разбираться почему так не было ни времени, ни возможности, т.к. сохранялся высокий риск рецидива кровотечения. После дренирования желчного пузыря билирубин снизился до 70 мкмоль/л и мы оперировали ее по срочным показаниям: никаких шансов для сохранения хотя бы части ПЖ не было, и мы сделали тотальную дуоденопанкератэктомию со спленэктомией.
Молодость, искусство реаниматологов и анестезиолога дали себя знать (не могу не вспомнить добрым словом Армена Валерьевича Оганесяна и Погодина Сергея Юрьевича): послеоперационный период прошел неплохо для такого случая: 16 дней на восстановление и дней 10 ушло на компенсацию сахарного диабета, который после полного удаления ПЖ характеризуется большой амплитудой колебаний сахара в связи с отсутствием контринсулярных факторов, которые тоже вырабатывает ПЖ.
Оля выписалась и поехала к себе в Саратовскую область. К этому моменту пришел ответ гистологического исследования опухоли, и это было первое в России описание внутрипротоковой тубуло-папиллярной карциномы — злокачественного варианта редчайшей опухоли поджелудочной железы.
Немецкие коллеги подтвердили наш диагноз, и наша совместная статья вышла в Journal of the Pancreas (прилагаю). Но Олины приключения продолжались, и обусловлены они были тем, что у нее в городе никто не верил, в то, что можно нормально жить без поджелудочной железы, и никто не понимал, зачем ее нужно принимать 250 000 единиц именно Креона (специальной формы панкреатина), кроме инсулина. Ей не давали лекарства бесплатно, как должны были, она боролась за них 1,5 года, писала во все инстанции, включая прокуратуру, и, наконец, добилась своего. Это была та еще история, и я даже попросил Олю написать инструкцию для пациентов, как нужно добиваться положенных тебе препаратов. Она прилагается в конце рассказа.
Так как наша больница имела тогда и имеет сейчас самый большой опыт тотальных панкреатодуоденэктомий (полного удаления ПЖ), мы несколько лет назад образовали при ней «Апанкреатическое общество» для помощи пациентам после полного удаления поджелудочной железы.
В цивилизованных странах таких обществ нет, но в России пациенты постоянно сталкиваются с незнанием и необразованностью врачей, дефицитом лекарств или лекарствами плохого качества, нежеланием им помогать жизненно важные проблемы. Поэтому, такое общество и наша помощь и сопровождение пациентов оказались очень полезными.
Олю мы тоже наблюдали, регулярно обследовали, писали письма в медицинские учреждения, с которыми она была связана. Муж ее поддерживал, когда поликлиника не давала лекарств и приходилось их покупать, а это немалые деньги.
Спустя почти 3 года после операции, она позвонила мне и сказала, что беременна. Что делать? Все врачи вокруг нее советовали прервать беременность, т.к., по их мнению, это могло привести к рецидиву заболевания, и, невынашиванию беременности без ПЖ, с нестабильным диабетом плюс гестационный диабет и т.д.
Я проконсультировался со всеми авторитетными источниками по поводу рака и беременности и обнаружил, что на сегодняшний день нет НИ ОДНОГО доказательства того, что риск рецидива при любой опухоли, кроме хорионэпителиомы, возрастает во время беременности и после родов.
Я рассказал ей об этом и, учитывая ее хорошее состояние и желание оставить ребенка, мы решили, что беременность надо сохранить и ребенка выносить. Наблюдала Олю замечательный эндокринолог Роза Михайловна Есаян, и наконец, это фантастическое событие произошло: Оля родила здорового мальчугана через 3,5 года после удаления поджелудочной железы по поводу злокачественной опухоли, и это был первый в России случай, и эксклюзивный для многих стран мира.
На фото — она через неделю после рождения сына зашла к нам в отделение. Счастливый муж на заднем плане.

А это — ее дети.
«Добрый день, Вячеслав Иванович!
Отправляю вам фотографию моих сокровищ. Вашему крестнику месяц (на этой фотографии)». Это из письма Оли. Дочка родилась до рака, а сын после.

ТВ показало трогательный, на мой взгляд, репортаж на эту тему.
Это событие почему-то у нас не афишируется, но оно очень важное в двух аспектах:
1. Пациенты без поджелудочной железы могут быть абсолютно здоровыми. Настолько здоровыми, что могут родить еще одного человека.
2. Женщины, получавшие лечение по поводу рака могут рожать без риска рецидива опухоли, о чем мало знают в России даже врачи, в стране с демографическими проблемами. В США, например, ежегодно 25 000 женщин, прошедших лечение по поводу рака, планируют беременность.
У нас все непросто — вот, что ждет мою пациентку, в г. Вольске, Саратовской области (или в любом другом месте, если ты не депутат, не шишка, а просто человек), когда она вернется со своим ребенком домой. Это ее письмо после возвращения:
«В соответствии с Приказом Министерства труда и социальной защиты РФ от 17 декабря 2015 г. N 1024н «О классификациях и критериях, используемых при осуществлении медико-социальной экспертизы граждан федеральными государственными учреждениями медико-социальной экспертизы» 14.11.2016 года, была проведена комиссия по установлению группы инвалидности, снята 1 группа и присвоена 2 группа с правом заниматься трудовой деятельностью. «В своем решении комиссия руководствуется:
п.14.2.6 Злокачественное новообразование поджелудочной железы С25,
п.14.2.6.1. В течение первых 5 лет после радикального лечения I-II стадий (или рака in situ), протекающих без осложнений, потеря трудоспособности составляет 70-80 %.
п.14.2.6.2 В течение первых 5 лет после оперативного лечения III-IV стадии потеря трудоспособности составляет 100 %. По истечении пяти лет группа присваиваться не будет». Это выписка из приказа, согласно которому, с нее будет снята группа инвалидности, дающая ей право на бесплатное обеспечение недешевым, но единственным эффективным для нее Креоном, который таким пациентам жизненно необходим, и который обеспечивает ее хорошее самочувствие. Т.к. состояние после удаления поджелудочной железы никак не прописано в этом приказе, такие пациенты для чиновников полностью отсутствуют. Они им и не пытаются помочь, возможно, имея негласные указания сокращать число инвалидизированных. Ситуация предполагает, что если состояние пациента, после отмены или снижения дозы жизненно важного препарата, значимо ухудшится (а оно, конечно, ухудшится), тогда снова можно будет обсуждать возможность назначения группы инвалидности и бесплатных жизненно важных лекарств. То, что за это время пациент может умереть или потерять значительную часть здоровья, не обсуждается. При попытке сообщить об этом показываю приказ, в котором ничего про это нет.
Такая иезуитская практика появилась около двух лет назад, и это реально убивает больных. Понятно, что такие приказы надо менять, пациентам надо бороться за это, но они не этим озабочены. Они выживают, не имея возможность жить как нормальные люди. Им нужно помогать сейчас, исправляя приказы параллельно, демонстрируя примеры. Оля и есть такой пример. И, пользуясь случаем, ниже я ссоставил короткую памятку для коллег об этом.
Апанкреатическое (панкреатопривное) состояние: редкое заболевание, требующее осознания, наблюдение и лечения.
Физическое отсутствие или потеря большей части поджелудочной железы после хирургических вмешательств является самостоятельным заболеванием, накладывающимся на основное, по поводу которого была выполнена операция. Чаще всего полное удаление поджелудочной железы (тотальная панкреатодуоденэктомия) или удаление большей части железы (субтотальная резекция) предпринимаются по поводу злокачественных, реже доброкачественных опухолей поджелудочной железы. Самыми частыми нозологическими формами в России, при которых выполняются такие вмешательства, являются: внутрипротоковая папиллярно-муцинозная опухоль и карцинома, а также протоковая аденокарцинома поджелудочной железы. Непосредственная послеоперационная летальность в специализированных центрах при этих операциях не превышает 1%. Пятилетняя выживаемость этих пациентов варьирует в зависимости от заболевания: согласно нашим данным она достигает 45% при внутрипротоковой папиллярно — муцинозной карциноме и не превышает 12% при протоковой аденокарциноме. При внутрипротоковой папиллярно-муцинозной опухоли, метастаз рака почки в ПЖ и при доброкачественных заболеваниях 10 и 20-летняя выживаемость не является редкостью.
Приблизительное количество этих пациентов формируется группами больных с резектабельными (удалимыми) опухолями поджелудочной железы (≈ 1/100 000),раком большого сосочка 12-перстной кишки (≈ 1/100 000), раком общего желчного протока и 12-перстной кишки (≈ 1/100 000), хроническим панкреатитом (≈ 2/100 000)и муковисцидозом (≈ 2/100 000). В целом — около 150 человек на Росиию, учитывая естественное уменьшение вследствие смерти от основного заболевания.
Нередко, а как показывает опыт, как правило, пациент не может получить адекватную помощь для компенсации полностью или в значительной степени утраченных функций железы. Обычно, в большей или меньшей степени удается компенсировать сахарный диабет, находясь под контролем эндокринолога, хотя и в этих случаях характерны значительные колебания показателей сахара крови, что требует дисциплины и комплаентности (способности к сотрудничеству) от самого больного. Что касается компенсации внешнесекреторной недостаточности, связанной с полным отсутствием ферментов поджелудочной железы, то здесь дела обстоят гораздо хуже. Это связано с тем, что минимальная необходимая доза панкреатической липазы после панкреатэктомии находится в пределах 240 000-300 000 ЕД. Единственным препаратом панкреатина, эффективность которого у послеоперационных больных доказана рандомизированным исследованием является Креон, а он недешев, и часто на местах его пытаются под разными предлогами заменить на более дешевые и малоэффективные препараты. На этом фоне у пациентов продолжается диарея, они истощаются, перестают переносить химио- или химиолучевую терапию, что не только ухудшает, но и укорачивает их жизнь. Замена препарата часто приводит к такой же ситуации.
Кроме того, социальная адаптация этих больных затруднена, она требуют понимания окружающими, в т.ч., работодателями, их положения. Отсутствие информированности не только общества, но и врачей о нуждах этих пациентов, невозможность их контактировать друг с другом, недостаток опыта наблюдения и лечения таких больных значительно затрудняют и укорачивают им жизнь. И таких примеров масса. Как и противоположных.
Знайте об этом, и помните, что эти пациенты становятся абсолютно нормальными при компенсации эндо- и экзокринной панкреатической недостаточности. Важно делать для этого все возможное и таких пациентов, как Оля будет больше.
Источник
