Заброс желчи в поджелудочную железу симптомы
Билиарнозависимый панкреатит – одна из самых распространённых разновидностей воспалительного процесса поджелудочной железы. Основной причиной формирования такого расстройства являются патологии печени и желчевыводящих протоков. Характерным отличием является то, что этот вид заболевания встречается чаще у женщин, нежели у мужчин, но тем не менее опережает по распространённости алкогольный панкреатит.
Клиническая картина этого заболевания практически ничем не отличается от симптоматики других разновидностей панкреатитов. Основными признаками принято считать – желтуху, повышение температуры, болевой синдром, тошноту и рвоту, а также нарушение стула.
Окончательный диагноз устанавливается только после выполнения инструментальной диагностики, но не последнюю роль играют лабораторные исследования. Лечение билиарного панкреатита выполняется консервативно и операбельно. Однако главным условием успешной терапии и благоприятного прогноза является пожизненный отказ от вредных привычек и соблюдение рекомендаций относительно питания.
Подобное расстройство является вторичным, поскольку развивается на фоне таких заболеваний печени, как:
- желчнокаменная болезнь;
- билиарный сладж, что представляет собой сгущение желчи и оседание микроскопических камней;
- хроническое протекание холецистита;
- врождённые аномалии развития;
- дискинезия;
- кистозные новообразования в протоках;
- спазмирование и недостаточность сфинктера Одди;
- сужение фатерова сосочка;
- циррозное поражение печени.
Под влиянием вышеуказанных факторов происходят такие нарушения в поджелудочной железе:
- развитие воспаления;
- нарушение структуры и функционирования железистого аппарата;
- развитие дегенеративных процессов;
- замещение железистой ткани соединительной.
Кроме этого, существует несколько механизмов появления воспаления в поджелудочной железе.
Первый – путём попадания инфекции в этот орган из желчевыводящих протоков, по региональным лимфатическим узлам.
Второй обуславливается наличием камней даже небольших размеров в общем желчном протоке. Это становится причиной гипертензии и отёчности железы.
Третий характеризуется рефлюксом, т. е. забросом желчи в проток поджелудочной железы. При этом происходит заброс желчи в панкреатический проток (рефлюкс желчи), что приводит к повышению давления и нарушения целостности мелких протоков и отёчности железистой ткани поджелудочной.

Механизм развития билиарного панкреатита
Специалистами из области гастроэнтерологии был выявлен ещё один механизм, а именно развитие билиарного сладжа, который представляет собой формирование микроскопических камней. Они при продвижении травмируют протоки и фатеров сосочек и вызывают их спазм, что способствует забросу желчи в проток поджелудочной железы.
Причины обострения хронической формы болезни:
- нарушение диеты;
- длительный приём медикаментов, которые обладают желчегонным эффектом;
- резкое снижение массы тела.
В гастроэнтерологии принято разделять две формы билиарного панкреатита:
- острую – характеризуется ярким проявлением симптоматики и резким ухудшением состояния пациента;
- хроническую – отличается выражением симптоматики только в периоды обострения заболевания, в стадию ремиссии признаков в большинстве случаев не наблюдается.
Проявления заболевания сходны с другими нарушениями в работе органов пищеварения.
Клиническое проявление острой формы и при обострении хронической имеет аналогичные внешние признаки.
Во всех случаях заболевание сопровождается выраженным болевым синдромом. Болезненность локализуется вверху живота и может распространяться в области левого и правого подреберья, а также зону спины и правого плеча. Зачастую боль выражается через несколько часов после потребления пищи или ночью, а иногда сразу же после распития газированных напитков, что вызывает сокращение сфинктера Одди.
При длительном течении подобного расстройства отмечаются болевые спазмы ноющего характера, проявляющиеся только в случаях нарушения лечебной диеты.
Дополнительными симптомами билиарного панкреатита можно считать:
- лихорадка в пределах 37,5–38,5 градусов;
- приступы тошноты с обильной рвотой, не приносящей облегчения;
- появление неприятного горького привкуса в ротовой полости;
- нарушение процесса дефекации, что выражается в чередовании запоров и диареи. Каловые массы при этом имеют серый цвет;
- потерю аппетита, что обуславливается возникновением остальных симптомов после употребления пищи;
- ощущение урчания в животе;
- снижение массы тела;
- окрашивание кожных покровов и слизистых оболочек жёлтым цветом;
- горькую отрыжку;
- сильную изжогу и ощущение жжения в загрудинной области.

Симптомы билиарного панкреатита
Что такое билиарный панкреатит, как его диагностировать и лечить знает врач-гастроэнтеролог. Для установления окончательного диагноза требуется проведение лабораторно-инструментальных обследований, а предварительный диагноз ставится на основе:
- изучения врачом истории болезни и анамнеза жизни – это даст возможность выявить причины возникновения билиарного панкреатита;
- осуществления тщательного опроса и физикального осмотра с обязательной пальпацией живота, изучением поверхности кожного покрова и измерением температуры.
К лабораторным методикам диагностики можно отнести:
- общий и биохимический анализ крови – для острофазовых показателей воспаления, возрастания содержания билирубина, холестерина и амилазы, щелочной фосфатазы и уровня белков сыворотки крови;
- общий анализ мочи – для определения уровня диастазы;
- копрограмму – исследование каловых масс. При нарушении функционирования поджелудочной в кале присутствуют мышечные волокна, частички продуктов, жир и крахмал;
- специфические тесты, которые предполагают введение в желудок специальных веществ, которые под влиянием панкреатических соков должны расщепляться и освобождать специфические маркеры.
Ведущими способами выявления этого заболевания является инструментальная диагностика, которая предполагает осуществление:
- УЗИ печени и поджелудочной железы – для обнаружения камней и оценивания общего состояния тканей;
- КТ – наиболее эффективная диагностическая методика, в особенности если процедура проводится с введением контрастного вещества;
- ЭРХПГ – эндоскопическая контрастная рентгенография панкреатических и желчевыводящих протоков;
- МРХПГ – ультразвуковое сканирование, которое используют в аналогичных целях, что и предыдущую процедуру.
Только после этого врач назначает индивидуальную схему терапии.
Терапия билиарного панкреатита является комплексной.
Консервативная терапия основана на таких принципах:
- приём лекарственных препаратов;
- диетотерапия;
- использования рецептов народной медицины.

Лечение билиарного панкреатита
Медикаментозное лечение билиарного панкреатита предполагает приём:
- анальгетиков и спазмолитиков;
- заместительных ферментных веществ;
- антибиотиков;
- прокинетиков.
Диетотерапия предусматривает соблюдение на протяжении нескольких суток лечебного голодания, при котором запрещается что-либо есть, а пить разрешается только воду без газа. После этого пациентам назначают диету №5.
Хороших результатов можно добиться использованием рецептов нетрадиционной медицины, но только если такое лечение будет применяться в комплексе с другими методами.
В случаях отсутствия должного эффекта от консервативной терапии, а также для удаления камней, устранения патологий сфинктера Одди или коррекции фатерового сосочка необходимо осуществление хирургического вмешательства.
В случаях несвоевременного лечения острой формы, а также при протекании хронического заболевания существует вероятность развития таких последствий, как:
- нарушение работы близлежащих органов;
- шоковое состояние;
- острая печёночная или дыхательная недостаточность;
- кровоизлияния;
- непроходимость кишечника;
- вторичный сахарный диабет;
- диабетическая кома;
- желтуха;
- формирование абсцессов, псевдокист и свищей;
- скопление большого количества жидкости в брюшной полости;
- стеноз кишечника;
- панкреонекроз.
Специфических профилактических правил для предотвращения билиарного панкреатита не существует. Людям необходимо лишь:
- придерживаться здорового образа жизни;
- придерживаться назначений лечащего врача, не превышать дозировку препаратов;
- соблюдать рекомендации относительно питания;
- своевременно лечить те заболевания, которые могут стать причиной формирования подобного недуга;
- два раза в год проходить профилактический осмотр у гастроэнтеролога.
При своевременном устранении источников болезни прогноз билиарного панкреатита – благоприятный. В случаях отказа от малоинвазивной эндоскопической операции в будущем потребуется обширное операбельное вмешательство. При нарушении диеты и пристрастии к вредным привычкам прогноз хронической формы этого расстройства – неблагоприятный.
Источник
 Хронический панкреатит – хроническое воспалительно-дистрофическое заболевание поджелудочной железы, вызывающее при прогрессировании патологического процесса нарушение проходимости её протоков и значительное нарушение функций поджелудочной железы.
Хронический панкреатит – хроническое воспалительно-дистрофическое заболевание поджелудочной железы, вызывающее при прогрессировании патологического процесса нарушение проходимости её протоков и значительное нарушение функций поджелудочной железы.
Хронический панкреатит — достаточно частое заболевание: в разных странах заболеваемость хроническим панкреатитом составляет 5 – 7 новых случаев на 100 000 человек населения. При этом за последние 40 лет произошел примерно двукратный прирост заболеваемости панкреатитом. Это связано не только с улучшением способов диагностики хронического панкреатита, но и с увеличением употребления алкоголя в некоторых странах, усилением воздействия неблагоприятных факторов внешней среды, которые ослабляют различные защитные механизмы.
Острый и хронический панкреатит нередко рассматривают, как два отдельных заболевания. Дело в том. что у 60% больных острая фаза панкреатита остаётся нераспознанной или распознанной как пищевая токсикоинфекция, желчнокаменная болезнь и т.д. Поэтому становится понятным, что хронический панкреатит является исходом осторго.
Причины развития хронического панкреатита
Основные причины развития хронического панкреатита —алкогольный и билиарный (желчный) — чаще встречаются в развитых странах с высоким потреблением алкоголя, белка и жира.
Злоупотребление алкоголем (алкогольный панкреатит). Ведущая причина – от 40 до 95% всех форм панкреатита, в основном у мужчин. Распознать его природу трудно. При опросе больной часто заявляет, что пьёт «как все, не больше». Тем не менее пациент с алкогольным панкреатитом потребляет алкоголя существенно больше, чем рекомендуется современными медицинскими постулатами. Поджелудочная железа более чувствительна к алкоголю, чем печень (токсические дозы для печени больше доз для поджелудочной железы на 1/3). Тип алкогольных напитков (бытует миф, что дорогой алкоголь безвреден) и способ их употребления не имеет решающего влияния на развитие хронического панкреатита. Клинически выраженные проявления развиваются у женщин через 10— 12 лет, а у мужчин через 17 — 18 лет от начала систематического злоупотребления алкоголем.
Основные факторы, влияющие на развитие и обострения хронического алкогольного панкреатита:
Первое — это токсическое действие алкоголя. Даже после разового приёма большого количества алкоголя развиваются дегенеративные и гипоксические изменения в ткани поджелудочной железы. При продолжительном употреблении алкоголя образуются очаги некроза поджелудочной железы, образуются камни в пртоках железы.Кроме того алкоголь вызывает спазм сфинктера Одди (место впадения главного панкреатического протока в двенадцатиперстную кишку), тем самым препятсвуя нормальному оттоку сока поджелудочной железы. Но это еще не все. Злоупотребление алкоголя приводит к сгущению панкреатического сока, что так же способствует задержке его в протоках поджелудочной железы. При продолжении секреторной деятельности поджелудочной железы это приводит к прогрессирующему увеличению давления в протоках поджелудочной железы и её отёку.
Заболевания билиарной (желчевыводящей) системы
вызывают хронический панкреатит в 25 — 40% случаев, в основном у женщин. Билиарный хронический панкреатит связан с желчнокаменной болезнью (ЖКБ). Частые рецидивы билиарного панкреатита обычно возникают при миграции мелких и очень мелких камней. Особенно тяжелые и длительные обострения хронического панкреатита наблюдаются после проведения каменогонной терапии (назначения желчегонных препаратов).Болевые приступы развиваются не у всех больных, даже со сверхмелкими камнями, а у «гурманов», которые вкусными кушаньями провоцируют спазм желчного пузыря, сфинктера Одди и отёк поджелудочной железы. В качестве провокаторов чаще других выступают пироги с мясом, рыбой, грибами, свежие булочки, торты, шоколад, окрошка, солянка, шампанское, холодные шипучие напитки.
Заброс желчи в протоки поджелудочной железы
Нарушение функции печени при гепатите, циррозе приводит к продукции патологически измененной желчи, содержащей большое количество, свободных радикалов, которые при попадании с желчью в панкреатические протоки приводят к образованию камней и развитию воспаления.
Заболевания двенадцатиперстной кишки (ДПК) и большого дуоденального сосочка в развитии хронического панкреатита (БДС)
При патологии ДПК развитие хронического панкреатита часто связано с рефлюксом содержимого ДПК в протоки поджелудочной железы. Рефлюкс возникает при:
- Наличие недостаточности (гипотонии) – папиллиты, дивертикулиты, прохождение камня, нарушение моторики;
- Развитие дуоденального стаза (хронической дуоденальной непроходимости);
- Комбинации этих двух состояний.
Развитие хронического панкреатита может быть осложнением язвенной болезни – пенетрация язвы в поджелудочную железу (вторичный панкреатит).
Алиментарный фактор в развитии хронического панкреатита
Употребление жирной, жареной, острой пищи, низкое содержание белка в рационе (например, фиброз и атрофия поджелудочной железы и её выраженная секреторная недостаточность — наблюдается при циррозе печени, синдроме мальабсорбции).
Генетически обусловленные (наследственные) панкреатиты
Выделяют так называемый наследственный панкреатит – аутосомно-доминантный тип наследования с неполной пенетрантностью. Так же по сути наследственным является панкреатит при муковисцидозе.
Лекарственные панкреатиты
Встречаются редко. К числу панкреатоповреждающих факторов относят:
- Азатиоприн;
- Эстрогены;
- Глюкокортикостероиды;
- Сульфаниламиды;
- Нестероидные противовоспалительные (бруфен);
- Фуросемид;
- Тиазидные диуретики;
- Тетрациклин;
- Непрямые антикоагулянты;
- Циметидин;
- Метронидазол;
- Ингибиторы холинэстеразы.
Клиническая картина первичного хронического панкреатита.
Исходы хронического панкреатита
Клиническая картина хронического панкреатита характеризуется 3 основными синдромами:
- Болевой синдром при хроническом панкреатите;
- Синдром внешнесекреторной недостаточности поджелудочной железы (нарушение переваривания пищи, диарея);
- Синдром инкреторной недостаточности (нарушение секреции инсулина, сахарный диабет).
Болевой синдром при хроническом панкреатите
Боль — ведущий признак хронического панкреатита. Она ощущается преимущественно в левом боку, может иметь характер «опоясывающих» болей, т. е. захватывать весь левый бок с заходом на спину. Отличие болевого синдрома при остром панкреатите в том, что интенсивность болей такова, что больной корчится и не может даже разогнуться. Чаще такие приступы возникают после злоупотребления алкоголем, особенно низкого качества, или его суррогатами, содержащими большое количество токсических примесей. Однако эти приступы могут провоцироваться и приемом избыточного количества чрезмерно жирной или острой пищи.
Обострение хронического панкреатита характеризуется, во-первых, менее сильными болями, а во-вторых, как правило, такие болевые эпизоды повторяются периодически после погрешностей в диете или злоупотреблений алкоголем.
Чаще всего боли появляются после обильной еды, особенно жирной, жаренной, часто боли появляются натощак или через 3 — 4 часа после еды, что требует исключить язвенную болезнь двенадцатиперстной кишки. При голодании боли успокаиваются, поэтому многие больные мало едят и худеют.
Существует определённый суточный ритм болей: до обеда боли беспокоят мало, после обеда усиливаются (или появляются) и нарастают к вечеру.
Боли могут быть давящими, жгучими, сверлящими, значительно выражены боли в положении лёжа и уменьшаются в положении сидя с наклоном туловища вперёд.
Боль при хроническом панкреатите имеет разнообразное происхождение: она может быть связана с нарушением оттока панкреатического сока, увеличением объема секреции поджелудочной железы, ишемией органа, воспалением окружающей клетчатки, изменением нервных окончаний, сдавлением окружающих органов (желчных протоков, желудка, двенадцатиперстной кишки). В связи с этим первым шагом при лечении такого пациента является проведение тщательного обследования (ультразвуковое исследование, ФГДС, рентгенологическое исследование желудка и двенадцатиперстной кишки, компьютерная томография, эндоскопическое ультразвуковое исследование), которое может выявить некоторые осложнения панкреатита, например псевдокисты, стриктуры желчных протоков или заболевания, часто сочетающиеся с хроническим панкреатитом.
После предварительного обследования при отсутствии осложнений больным назначают высокую дозу панкреатических ферментов (креон, мезим-форте, панкреатин и т.д.). Чаще всего боль удается купировать при легкой степени тяжести хронического панкреатита, при отсутствии стеатореи, при преимущественном поражении паренхимы органа (“болезнь мелких протоков”), а также у женщин.
Диспепсический синдром при панкреатите — гиперсаливация (повышенное слюноотделение), отрыжка воздухом или съеденной пищей, тошнота, рвота, отвращение к жирной пищи, вздутие живота, иногда изжога.
Похудание вызвано ограничением в еде из-за болей в животе + недостаточная выроботка ферментов поджелудочной железой.
Панкреатогенные поносы и синдромы нарушения всасывания в полости кишечника характерны для тяжёлых и длительно существующих форм хронического панкреатита с выраженным нарушением внешнесекреторной функции (когда функциональная способность поджелудочной железы 10% от исходной). Поносы обусловлены нарушениями выделения ферментов поджелудочной железы и кишечного пищеварения.
Ненормальный состав химуса раздражает кишечник и вызывает появление поноса. Характерно выделение большого количества зловонного кашецеобразного кала с жирным блеском (стеаторея) и кусочками непереваренной пищи.
При тяжёлых формах хронического панкреатита развиваются симптомы нарушения всасывания питательных веществ, что приводит к снижению массы тела, сухости кожи, полигиповитаминозу, обезвоживанию, электролитным нарушениям, анемии, в кале обнаруживаются крахмал, непереваренные мышечные волокна.
Инкреторная недостаточноть проявляется нарушением толерантности к глюкозе, в тяжелых случаях развивается инсулинпотребный сахарный диабет.
Этапы заболевания хроническим панкреатитом
В течение хронического панкреатита можно выделить этапы заболевания:
- начальный этап болезни протяженностью в среднем 1 — 5 лет (до 10 лет). Наиболее частое проявление – боль различной интенсивности и локализации: в верхней части правой половины живота при поражении головки поджелудочной железы, в эпигастральной области при поражении тела, в левом подреберье при поражении хвоста поджелудочной железы; боли опоясывающего характера связаны с парезом поперечно-ободочной кишки и встречаются нечасто. Диспепсический синдром если и наблюдается, то имеет явно сопутствующих характер и купируются при лечении первым.
- Развернутая картина болезни выявляется чаще позднее и продолжается в основном 5 — 10 лет. Основные проявления: боль; признаки внешнесекреторной недостаточности; элементы инкреторной недостаточности (повышение или понижение уровня сахара крови). Признаки внешнесекреторной недостаточности выходят на первое место.
- Осложненный вариант течения хронического панкреатита (в любом периоде). Стихание активного патологического процесса или развитие осложнений чаще возникает через 7-15 лет от начала болезни. У 2/3 больных наблюдается стихание патологического процесса за счет адаптации больного к хроническуму панкреатиту (алкогольная абстиненция, санация билиарной системы, соблюдение диеты), у 1/3 развиваются осложнения. Изменяется интенсивность болей, или их иррадиация, динамика под влиянием лечения.
Осложнения хронического панкреатита
- панкреатическая протоковая гипертензия (повышение давления в просвете главного панкреатического протока);
- кисты и псевдокисты поджелудочной железы;
- холестаз (застой желчи);
- инфекционные осложнения (воспалительные инфильтраты, гнойные холангиты, перитониты, септические состояния);
- обструкция ДПК;
- тромбоз портальной и селезеночной вен;
- подпечёночная портальная гипертензия;
- кровотечения (эрозивный эзофагит, синдром Мэллори-Вейса, гастродуоденальные язвы);
- выпотной плеврит;
- панкреатический асцит;
- гипогликемические кризы;
- абдоминальный ишемический синдром.

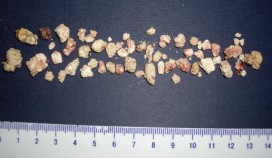
Камни удаленные из протока поджелудочной железы
Лечение хронического панкреатита
Лечением больных с неосложненным хроническим панкреатитом занимается терапевт- гастроэнтеролог, оно направлено на:
- устранение болевого синдрома,
- компенсацию экзокринной недостаточности,
- компенсацию эндокринной недостаточности.
Одной из главных проблем в лечении больных хроническим панкреатитом является своевременная диагностика осложнений и направление больного в специализированный хирургический гастроэнтерологический центр на консультацию и возможное оперативное лечение. Чем раньше больной получит квалифицированную помощь, тем больше шансов сохранить функцию поджелудочной железы и высокое качество жизни.
В свою очередь грамотная диагностика хронического панкреатита не возможна без квалифицированной оценки изменений паренхимы поджелудочной железы, ее протоковой системы врачами, а это возможно только в специализированных клиниках имеющих большой опыт в лечении панкреатита. Поэтому мы рекомендуем больным с панкретитом, неоднократно поступающим в стационар с обострением хронического панкреатита, либо с постоянным болевым синдромом, просить лечащего врача направить его на лечение в такую клинику, для избежание диагностических ошибок.
Возможности консервативного лечения в хронической фазе панкреатита ограничены; медикаментозные препараты, специфически влияющие на развитие хронического панкреатита, практически отсутствуют. Поэтому основные усилия должны быть направлены на смягчение болей, рациональную диетотерапию, коррекцию внешне- и внутрисекреторной недостаточности ПЖ, а также на устранение причин развития панкреатита путем купирования воспалительного процесса в желчных путях, борьбы с алкогольной зависимостью пациента.
Необходимость диетотерапии обусловлена снижением у больных хроническим панкреатитом массы тела, наличием авитаминоза; она является также важным средством профилактики обострений панкреатита. Наличие признаков внешнесекреторной недостаточности ПЖ (похудание, стеаторея, повышенное газообразование) требует проведения заместительной терапии современными препаратами с повышенным содержанием липазы, облегчающие коррекцию стеатореи и нарушенного всасывания жирорастворимых витаминов. Использование микрогранулированных препаратов в капсулах, защищенных специальным покрытием (Креон), предупреждает дезактивацию липазы в кислой среде желудка.
Прием ферментных и антисекреторных препаратов также обладаетпротивоболевым эффектом, так как повышая содержание протеаз в просвете начального отдела кишечника, позволяет снизить секрецию панкреатических ферментов и уменьшить давление в протоковой системе и тканях ПЖ.
Показания к хирургическому лечению хронического панкреатита
Осложнения панкреатита являются показанием к его оперативному лечению.
Для ликвидации осложнений выполняются прямые операции на поджелудочной железе. Арсенал их разнообразен, учитывает различные варианты поражения железы, но все они делятся на две большие группы – операции, направленные на дренирование главного панкреатического протока , и вторая группа – операции, направленные на резекцию фиброзных тканей самой поджелудочной железы.
Автор: к.м.н. Макаренко Александр Владимирович – заведующий отделением хирургии поджелудочной железы Российского центра функционалной хирургической гастроэнтерологии
Для получения более полной информации или очной консультации, с автором можно связаться по тел.+79615172073 или по электронной почте. ( medbaza23@mail.ru )
Источник
